Возможные пути реформирования системы здравоохранения и роль страховщика в новой системеПредседатель Совета Директоров ОАО «Р
Содержание
- 2. 08/20/2023 Содержание презентации Проблемы здоровья населения в России: слайды 3 – 5 Проблемы системы здравоохранения в
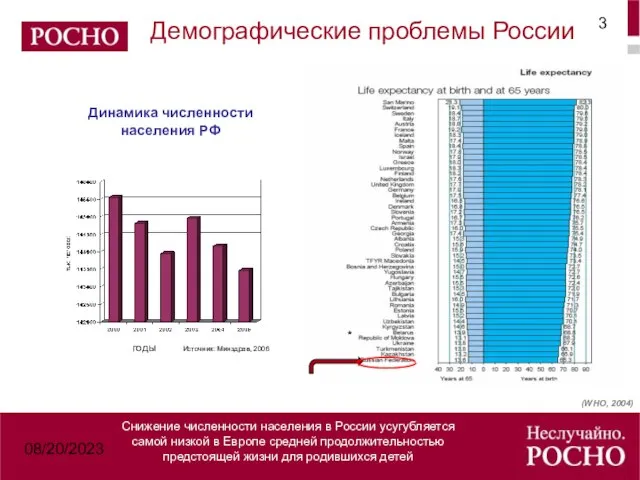
- 3. 08/20/2023 Демографические проблемы России Снижение численности населения в России усугубляется самой низкой в Европе средней продолжительностью
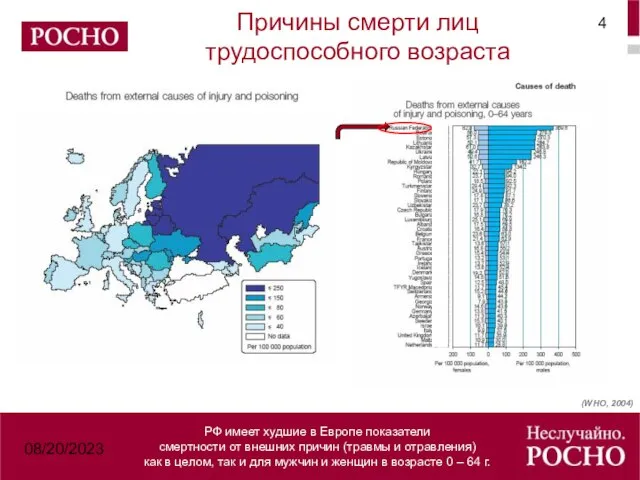
- 4. 08/20/2023 РФ имеет худшие в Европе показатели смертности от внешних причин (травмы и отравления) как в
- 5. 08/20/2023 Низкая рождаемость Основные проблемы национального здоровья Высокая смертность Высокий уровень заболеваемости, в т.ч. хроническими неинфекционными
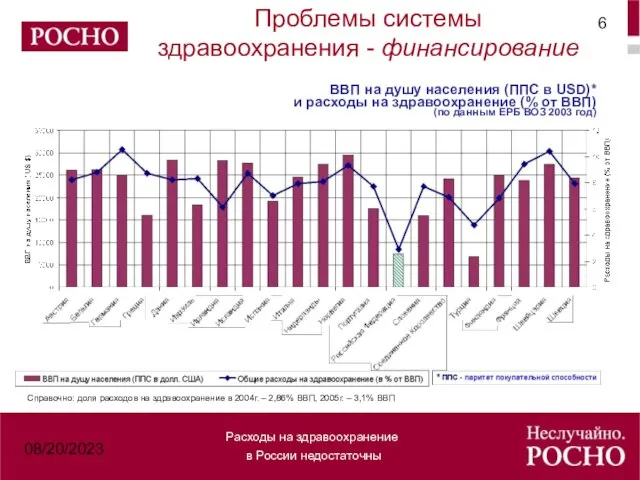
- 6. 08/20/2023 ВВП на душу населения (ППС в USD)* и расходы на здравоохранение (% от ВВП) (по
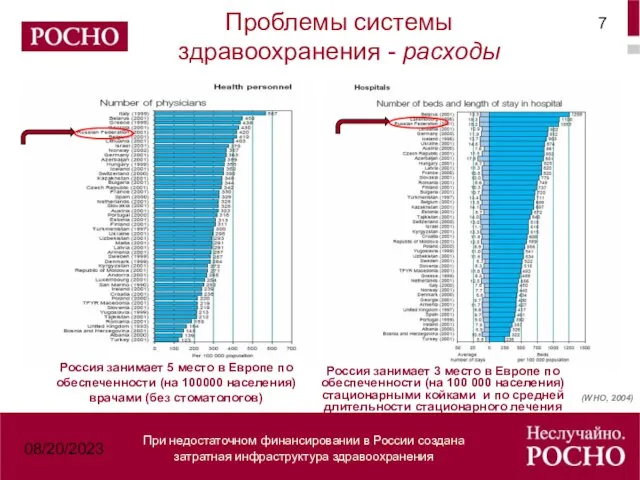
- 7. 08/20/2023 Россия занимает 5 место в Европе по обеспеченности (на 100000 населения) врачами (без стоматологов) Россия
- 8. 08/20/2023 Проблемы ЛПУ - производителя медицинских услуг Структурные диспропорции системы здравоохранения Многоканальная, сложно управляемая и контролируемая
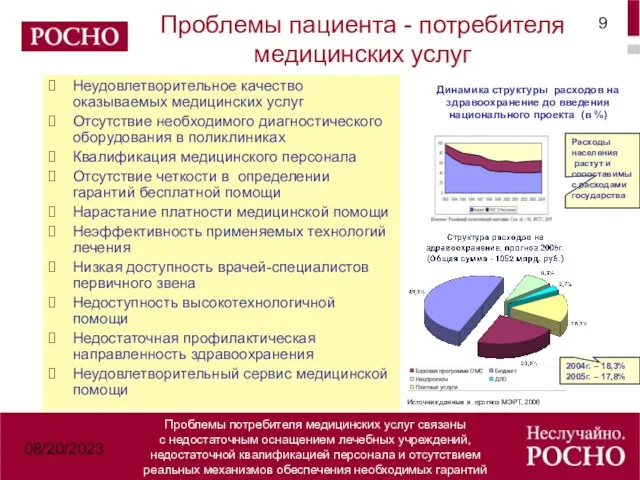
- 9. 08/20/2023 Проблемы пациента - потребителя медицинских услуг Неудовлетворительное качество оказываемых медицинских услуг Отсутствие необходимого диагностического оборудования
- 10. 08/20/2023 Возможные пути реформирования системы здравоохранения в РФ 1. Достижение баланса между объемами государственных обязательств и
- 11. 08/20/2023 Здравоохранение – новые возможности Финансирование Национального проекта «Здоровье» в 2006 году Развитие первичной медико-социальной помощи
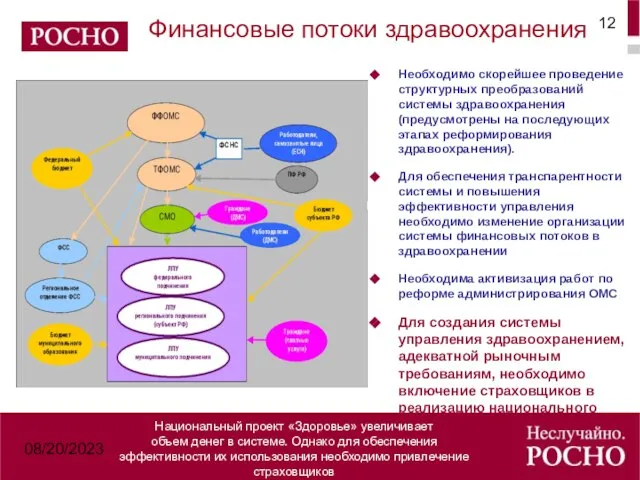
- 12. 08/20/2023 Финансовые потоки здравоохранения Необходимо скорейшее проведение структурных преобразований системы здравоохранения (предусмотрены на последующих этапах реформирования
- 13. 08/20/2023 Основные преимущества страховщика в здравоохранении
- 14. 08/20/2023 Основная роль страховых медицинских организаций Страховые организации, являясь «информированными покупателями» медицинской помощи на квазисвободном рынке
- 15. 08/20/2023 Основные задачи страховых медицинских организаций Снижение уровня необоснованных затрат в системе оказания медицинской помощи (создание
- 16. 08/20/2023 Основные причины, сдерживающие эффективность деятельности страховых медицинских организаций в системе ОМС Разнообразие организационных моделей реализации
- 17. 08/20/2023 Основные причины, сдерживающие эффективность деятельности страховых медицинских организаций в системе ДМС Неблагоприятный налоговый режим для
- 18. 08/20/2023 Основные изменения, необходимые для создания условий эффективной деятельности страховых организаций и включения рыночных регуляторов Переход
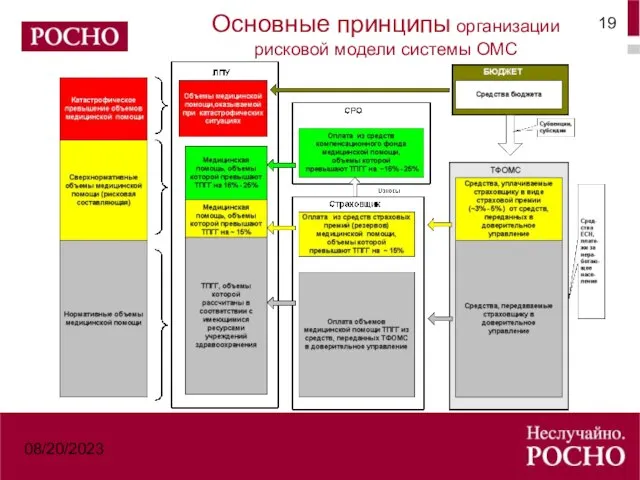
- 19. 08/20/2023 Основные принципы организации рисковой модели системы ОМС
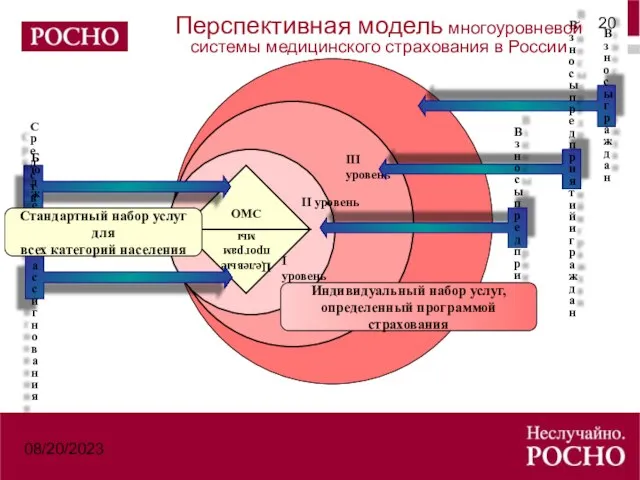
- 20. 08/20/2023 ОМС Целевые программы I уровень II уровень III уровень Взносы граждан Взносы предприятий и граждан
- 21. 08/20/2023 Выводы Проблемы здравоохранения связаны с низким финансовым обеспечением и неэффективностью управления в отрасли Национальный проект
- 22. 08/20/2023 ПРИЛОЖЕНИЕ Модели многоуровневой организации медицинского страхования в некоторых странах Западной Европы
- 23. 08/20/2023 Основные этапы реализации необходимых изменений: Изменения в Положение о страховых медицинских организациях в системе ОМС,
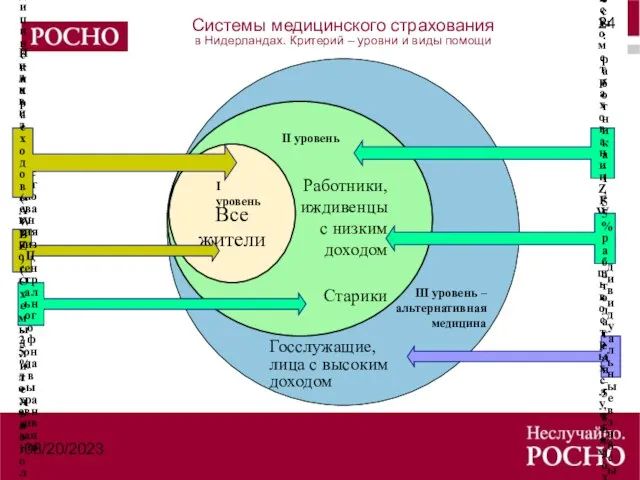
- 24. 08/20/2023 Системы медицинского страхования в Нидерландах. Критерий – уровни и виды помощи Работники, иждивенцы с низким
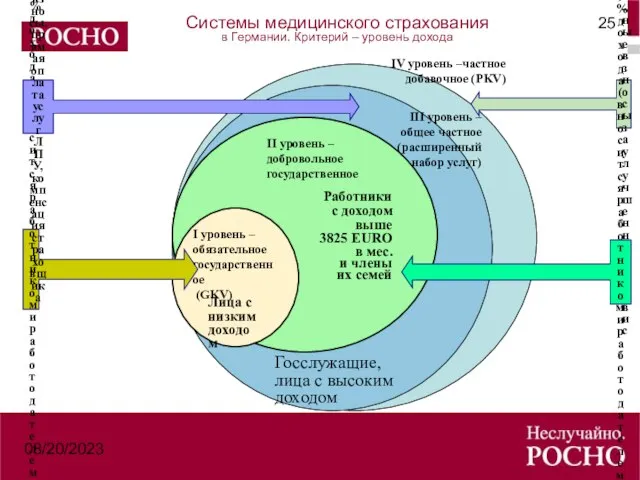
- 25. 08/20/2023 Системы медицинского страхования в Германии. Критерий – уровень дохода Работники с доходом выше 3825 EURO
- 27. Скачать презентацию














 Христианский православный храм
Христианский православный храм «Если каждый человекна кусочке своей землисделал бы всё, что он может,как прекрасна была бы земля наша!» А.П.Чехов.
«Если каждый человекна кусочке своей землисделал бы всё, что он может,как прекрасна была бы земля наша!» А.П.Чехов. Собрание по практике. Аттестационный лист
Собрание по практике. Аттестационный лист Осень в творчестве А.С.Пушкина
Осень в творчестве А.С.Пушкина Презентация на тему Население Бурятии
Презентация на тему Население Бурятии  Алёхин Александр Викторович(учитель физкультуры)
Алёхин Александр Викторович(учитель физкультуры) ACUTE CHOLECYSTITIS
ACUTE CHOLECYSTITIS  Рококо как стиль
Рококо как стиль Организационное поведение и управление персоналом
Организационное поведение и управление персоналом Станция «Детская библиотека»
Станция «Детская библиотека» Команда Набат, г. Бурмакино
Команда Набат, г. Бурмакино Думать глобально - действовать локально! Школа социального проектирования
Думать глобально - действовать локально! Школа социального проектирования Презентация Молодежной партии республики 1840.
Презентация Молодежной партии республики 1840. Card 0c аудиозаписи 1, 4) (1)
Card 0c аудиозаписи 1, 4) (1) AustroISOL, AustroPUR. Розробка, виробництво попередньо ізольованих труб
AustroISOL, AustroPUR. Розробка, виробництво попередньо ізольованих труб Transportation
Transportation «РАЗВИТИЕ МЕЖКУЛЬТУРНОЙ КОММУНИКАЦИИ УЧАЩИХСЯ ПОЛИЭТНИЧЕСКИХ КЛАССОВ В ПРОЦЕССЕ ШКОЛЬНОГО ФИЛОЛОГИЧЕСКОГО ОБРАЗОВАНИЯ»
«РАЗВИТИЕ МЕЖКУЛЬТУРНОЙ КОММУНИКАЦИИ УЧАЩИХСЯ ПОЛИЭТНИЧЕСКИХ КЛАССОВ В ПРОЦЕССЕ ШКОЛЬНОГО ФИЛОЛОГИЧЕСКОГО ОБРАЗОВАНИЯ» Изображение и реальность. И. Шишкин
Изображение и реальность. И. Шишкин Перспективная кадровая потребность по ключевым секторам экономики Тверской области
Перспективная кадровая потребность по ключевым секторам экономики Тверской области Презентация на тему Быт и нравы Древней Руси (6 класс)
Презентация на тему Быт и нравы Древней Руси (6 класс) Презентация на тему Объект и диагностический инструментарий мониторинга результативности освоения детьми ООП дошкольного образ
Презентация на тему Объект и диагностический инструментарий мониторинга результативности освоения детьми ООП дошкольного образ Кемлянская средняя школа
Кемлянская средняя школа Вопросы сокращения выбросов метана и глобальная климатическая повестка дня
Вопросы сокращения выбросов метана и глобальная климатическая повестка дня Использование ИКТ в работе с дошкольниками
Использование ИКТ в работе с дошкольниками Модерн в Казани
Модерн в Казани Особенности аварий на АЭС
Особенности аварий на АЭС Хацоцрот - еврейский музыкальный инструмент. Изготовление
Хацоцрот - еврейский музыкальный инструмент. Изготовление «Анализ подпрограммы «Обеспечение жильем молодых семей» ФЦП «Жилище» на 2011-2015 гг.» и Республиканской программы на 2011-2015 гг. У.Киль
«Анализ подпрограммы «Обеспечение жильем молодых семей» ФЦП «Жилище» на 2011-2015 гг.» и Республиканской программы на 2011-2015 гг. У.Киль