Слайд 2Катетеризация мочевого пузыря Виды катетеров: мягкие, полужёсткие и жёсткие (металлические). Катетеры бывают

мужские и женские; для взрослых и детей. По строению различают катетеры прямые и изогнутые. Полужёсткие и металлические катетеры для мужчин в области клюва имеют искривление.
Слайд 3 Виды катетеров
а – прямой мягкий нелатоновский; б, в – полужесткие
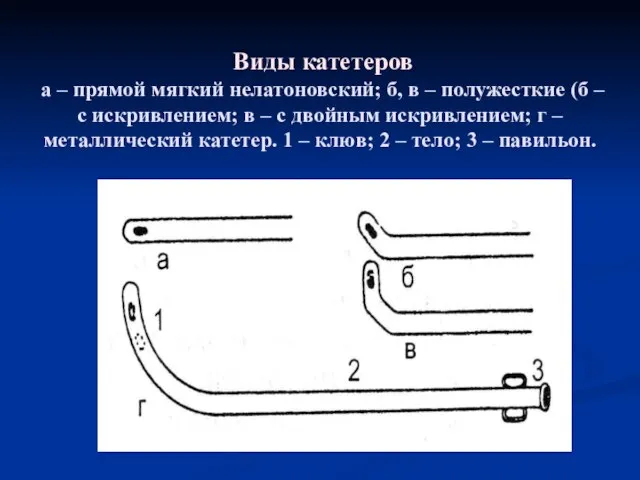
(б – с искривлением; в – с двойным искривлением; г – металлический катетер. 1 – клюв; 2 – тело; 3 – павильон.
Слайд 4Определенные сложности могут возникнуть при катетеризации мочевого пузыря у мужчин. Следует помнить

о трех физиологических препятствиях в мужском мочеиспускательном канале:
1) возможное сужение наружного отверстия;
2) сужение в области луковицы мочеиспускательного канала;
3) сужение в области сфинктера мочевого пузыря.
Слайд 5Катетеризацию мочевого пузыря обычно производят мягким (резиновым) стерильным катетером. При затруднениях в

проведении мягкого катетера используют полужесткий или жесткий инструмент. Металлический катетер имеет искривление, соответствующее ходу мужского мочеиспускательного канала и облегчающее его введение. Манипуляции жестким катетером необходимо производить без насилия. При неосторожной грубой манипуляции можно повредить стенку мочеиспускательного канала и сделать ложный ход. На проксимальном конце металлического катетера имеются ушки, позволяющие ориентироваться в положении клюва катетера в процессе проведения его по мочеиспускательному каналу.
Слайд 6Катетеризация мягким катетером у мужчин. Больного укладывают на спину, врач находится слева

от больного. Захватывают половой член пациента III и IV пальцами левой кисти, I и II пальцами обнажают головку полового члена, производят дезинфекцию головки и входа в мочеиспускательный канал. I и II пальцами раскрывают наружное отверстие мочеиспускательного канала, и правой рукой вводят катетер, удерживая его анатомическим пинцетом. Свободный конец катетера не должен касаться одежды или тела больного, поэтому его удерживают, захватив между IV и V пальцами правой кисти. Катетер перед введением необходимо смочить жидким стерильным вазелиновым маслом или глицерином, что облегчает продвижение катетера по мочеиспускательному каналу. Катетер продвигают, перехватывая его пинцетом, до появления мочи из свободного конца. В процессе продвижения катетера левой рукой хирург удерживает и как бы подтягивает кверху половой член больного.
Катетер можно вводить и непосредственно рукой, обработанной, как для операции, и в стерильной перчатке.
Слайд 7Катетеризацию мочевого пузыря лучше начинать с толстых катетеров (№ 20–24). Толстый катетер

легче проходит карманы и складки уретры. После выведения мочи пузырь следует промыть дезинфицирующим раствором (0,1% раствор фурациллина)
Слайд 8Катетеризация металлическим катетером. Введение металлического катетера в мочевой пузырь является врачебной манипуляцией.
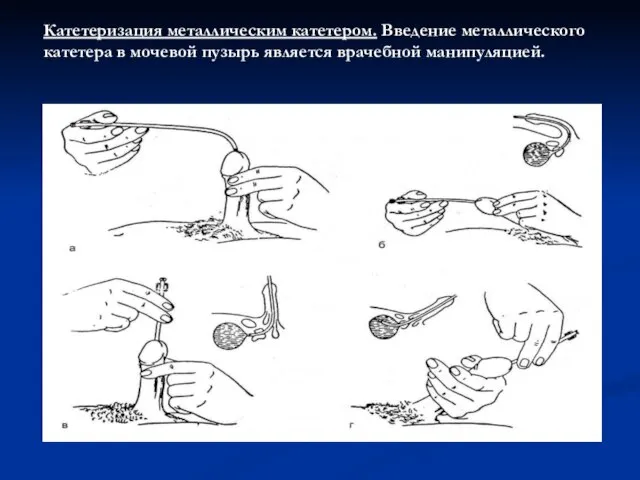
Слайд 9Положение больного: на спине. Врач располагается слева от больного. Левой рукой охватывают

головку полового члена, обрабатывают область наружного отверстия мочеиспускательного канала, и смачивают стерильным маслом металлический катетер. Катетер должен быть согрет до температуры тела во избежание холодового спазма сфинктера мочеиспускательного канала. Перед введением катетер располагают параллельно левой паховой складке. В этом положении начинают вводить катетер. При этом половой член больного как бы натягивают на катетер до момента, когда клюв катетера окажется на уровне нижнего края лобкового симфиза. Постепенно инструмент (без усилий) переводят в положение по средней линии. При этом наступает момент, когда хирург правой рукой ощущает сопротивление продвижению катетера. Клюв катетера оказывается у луковицы мочеиспускательного канала.
Слайд 10Следующая задача состоит в том, что катетер необходимо провести через суженную часть

мочеиспускательного канала. Для этого существует прием Делицына, которым можно воспользоваться. Суть приёма состоит в том, что хирург переносит пальцы левой кисти на промежность, где нащупывает катетер, и помогает продвинуть его по ходу канала. При этом правой рукой хирург приподнимает павильонную часть катетера как бы кверху и по мере проталкивания катетера левой рукой продвигает его в мочевой пузырь. Об успешности этой части процедуры свидетельствует поступление мочи из катетера. Продвижение клюва катетера через суженную часть мочеиспускательного канала – самая ответственная часть процедуры, и её необходимо выполнять без значительных усилий. Преодоление сужения уретры сопряжено с опасностью создания ложного хода. Появление крови с мочой, если не было травмы, может свидетельствовать о ятрогенной травме мочеиспускательного канала
Слайд 11Извлечение инструмента производят теми же приёмами, но в обратном порядке. Перед удалением

катетера полость мочевого пузыря следует промыть дезинфицирующим раствором (фурациллин).
Если проведение катетера не удается сразу и инструмент встречает препятствие, то необходимо оттянуть клюв катетера назад и начать осторожный поиск хода канала, помогая пальцами левой кисти на уровне угла лобковых костей
Слайд 12Наибольшие трудности при катетеризации мочевого пузыря возникают у пожилых мужчин при гипертрофии

предстательной железы (аденома). При катетеризации у таких пациентов следует быть очень осторожным. Мягкий катетер обычно не проходит через суженную и искривлённую часть мочеиспускательного канала. Легче удается провести металлический или полужёсткий с двойным искривлением катетер. Если возникает затруднение, то при острой задержке мочи целесообразнее произвести прокол мочевого пузыря и выпустить мочу.
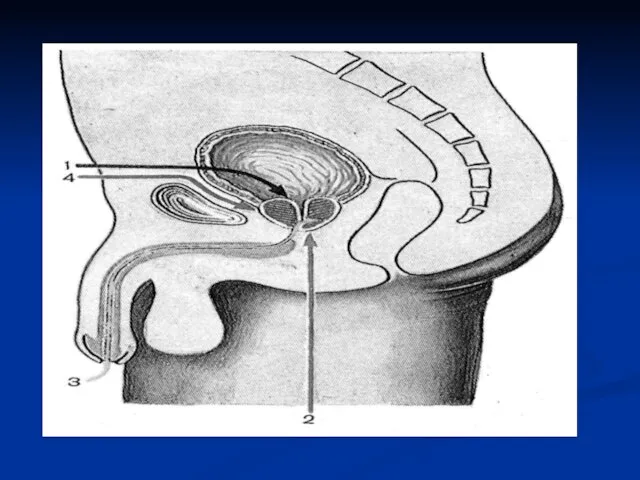
Слайд 13Катетеризацию у женщин осуществляют специальными прямыми (мягкими или металлическими) катетерами. Женский мочеиспускательный

канал короткий и практически прямой, с достаточно широким просветом. Катетеризация как правило, не сопровождается какими-либо трудностями. Следует помнить о необходимости дезинфекции входа в мочеиспускательный канал, производить соответствующую обработку рук и инструментария. Катетеризацию завершают промыванием мочевого пузыря дезинфицирующей жидкостью. После этого 20 – 80 мл жидкости оставляют в пузыре и извлекают катетер.
Слайд 14Прокол мочевого пузыря. Показания. Прокол мочевого пузыря производят при его переполнении и

невозможности опорожнить естественным путем или катетеризацией.
Положение больного: на спине. Производят обработку кожи над лобком с бритьем волос.
Обезболивание: местная инфильтрационная анестезия 0,25–0,5% раствором новокаина по ходу предполагаемой пункции пузыря.
Слайд 15Пункция иглой. В месте проекции растянутого мочевого пузыря над лобковым симфизом по

средней линии производят пункцию мочевого пузыря иглой диаметром 1,2–1,5 мм с резиновой трубкой, надетой на павильон иглы. После опорожнения пузыря иглу удаляют.
Пункцию можно повторять 2 – 3 раза в день.
Слайд 17Пункция троакаром. Производят обезболивание места пункции. Над лобковым симфизом по средней линии

остроконечным скальпелем производят прокол кожи. Затем через прокол кожи вводят мини-троакар и делают прокол брюшной стенки и мочевого пузыря. Стилет удаляют. К павильону гильзы троакара подсоединяют трубку для отвода мочи. После опорожнения пузыря и его промывания дезинфицирующим раствором гильзу удаляют. На рану иногда накладывают шов и повязку.
Слайд 18Наложение микроцистостомы. Для отведения мочи в течение нескольких суток может быть наложена

микроцистостома.
Производят прокол стенки мочевого пузыря толстой иглой или троакаром, как указано выше. Опорожняют пузырь. Через иглу или гильзу троакара вводят пластмассовую трубку, если позволяет внутренний диаметр толстой иглы или гильзы троакара. Трубку можно ввести посредством предварительно введенного через иглу или гильзу проводника (по аналогии с катетеризацией сосуда по Сельдингеру). Конец введенной трубки не должен упираться в дно или стенки мочевого пузыря. Примерная глубина погружения составляет 6 – 8 см. Основание трубки фиксируют прочным швом к коже над лобком. Свободный конец трубки опускают в емкость с дезинфицирующей жидкостью и фиксируют.
Слайд 19Паранефральная новокаиновая блокада. Показания: непроходимость кишечника, острый панкреатит, печёночная и почечная колика,

эпидидимит и др.
Положение больного: на здоровом боку, на валике, с полусогнутой нижележащей конечностью.
Слайд 20Техника блокады. Пальцем намечают угол между XII ребром и наружным краем длинных

мышц спины. Тонкой иглой внутрикожно вводят 0,25–0,5% раствор новокаина («лимонная корка»). На шприц с теплым 0,25% раствором новокаина насаживают длинную (10 см) иглу. Иглу продвигают в глубь тканей по направлению на пупок пациента, предпосылая раствор новокаина. Игла должна пройти ретроренальную фасцию (ощущение небольшого сопротивления).
Слайд 21 При погружении иглы на глубину 20 – 40 мм шприц отсоединяют

и смотрят на павильон иглы. Признаком нахождения иглы в околопочечной клетчатке является втягивание жидкости через павильон иглы или отсутствие выхода жидкости обратно. Если жидкость вытекает обратно, то следует продвинуть иглу вглубь на 5 – 6 мм, отсоединить шприц и осмотреть павильон иглы. При продвижении иглы хирург не должен ощущать движения иглы через плотное образование (почка!). Из павильона иглы не должна вытекать окрашенная кровью жидкость (игла в сосуде или в почке!).
Слайд 22Вводить раствор новокаина в этом случае не следует, иглу необходимо оттянуть назад.

Общая глубина погружения иглы в поясничной области должна быть ограничена до 30–40 мм у лиц удовлетворительного питания и до 40–60 мм у пациентов повышенного питания. Общее количество вводимого раствора новокаина с одной стороны не должно превышать 60–80 мл 0,25% раствора. Блокаду чаще производят с обеих сторон.
Слайд 23Ошибки и опасности:
1) повреждение паренхимы почки и введение новокаина под капсулу органа

или в ткань органа
2) повреждение восходящей и нисходящей части толстой кишки
Слайд 24Цистостомия
Различают высокое сечение мочевого пузыря (доступ через переднюю брюшную стенку) и

низкое сечение (доступ через промежность). Последний доступ в современной урологии практически не применяют.
Слайд 25Эпицистостомия
Показания: опухоль, камни, инородное тело, аденома предстательной железы, разрывы пузыря и

мочеиспускательного канала.
Положение больного: на спине с приподнятым тазом (по Тренделенбургу).
Обезболивание: наркоз, перидуральная анестезия.
Подготовка. Кожа над лобком и в паховых областях должна быть подготовлена (бритьё) и обработана. Мочевой пузырь, при отсутствии противопоказаний (разрыв), должен быть катетеризован и заполнен жидкостью.
Слайд 26Оперативный доступ
Разрез кожи производят по срединной линии над лобковым симфизом длиной

6 – 10 см. Рассекают кожу, подкожную клетчатку, переднюю стенку влагалища прямых мышц живота. Прямые и пирамидальные мышцы раздвигают тупо. Рассекают поперечную и предпузырную фасции. Тупо отодвигают предпузырную клетчатку вместе с брюшиной кверху, обнажая переднюю стенку мочевого пузыря.
Слайд 27Производят отграничение салфетками операционной раны вокруг подтянутого участка пузыря. Стенку пузыря прокалывают

скальпелем в продольном направлении между держалками, или рассекают образующуюся между натянутыми держалками складку. В просвет пузыря вводят резиновую трубку для отведения мочи. Если пузырь катетеризован, то его освобождают через катетер.
Слайд 28Затем расширяют рану пузыря. Хирург вводит в полость пузыря палец или эндоскоп

и обследует его стенки и полость. Производят необходимое вмешательство (удаление камней, опухоли, аденомэктомия, зашивание раны пузыря и т. д.)
Слайд 29Завершение операции
Стенку пузыря обычно зашивают трёхрядным швом. Первый ряд проникает

до слизистой оболочки. Используют нити из рассасывающихся материалов. В просвете пузыря нежелательно оставлять выступающий шовный материал из-за опасности формирования вокруг нитей мочевых камней.
Слайд 30Второй ряд швов накладывают на мышечную стенку, третий ряд – на околопузырную

соединительнотканную клетчатку и серозную оболочку. При необходимости длительного отведения мочи в пузыре оставляют дренажную трубку. При неуверенности в герметичности швов в предпузырном пространстве оставляют тампон и трубку на 3–4 дня. Через мочеиспускательный канал вводят в мочевой пузырь и оставляют в нем катетер на первые 2 сут.
Слайд 31Накладывают послойные швы на рану стенки до трубчатого дренажа и тампона
Дренажную

трубку дополнительно фиксируют к краю раны кожи прочным швом и подсоединяют к ёмкости, наполненной дезинфицирующей
жидкостью
Слайд 32Эпицистостомия
а – линия разреза кожи; б – тупым путем отодвигают кверху жировую
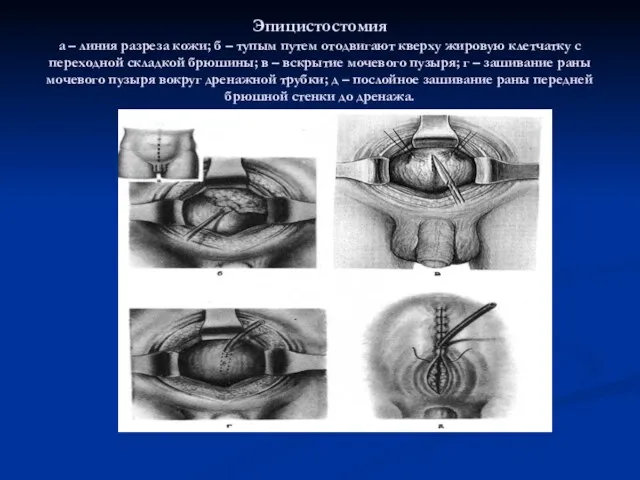
клетчатку с переходной складкой брюшины; в – вскрытие мочевого пузыря; г – зашивание раны мочевого пузыря вокруг дренажной трубки; д – послойное зашивание раны передней брюшной стенки до дренажа.
Слайд 33Закрытие пузырного свища. Показания: восстановление естественного пути мочевыделения. Разновидности пузырного свища: трубчатый

и губовидный. Закрытие трубчатого свища происходит самостоятельно. Для этого по миновании надобности в свище производят замену функционирующего дренажа на трубку меньшего диаметра. Такие замены производят несколько раз, пока не останется тонкий свищ, который закрывается самостоятельно
Закрытие губовидного свища требует применения оперативного вмешательства
Слайд 34Техника операции
Иссекают рубец вокруг свища. При этом отсепаровывают стенку мочевого пузыря

от кожи и окружающих тканей. Рубец с частью губовидного свища удаляют. На дефект стенки мочевого пузыря накладывают двух- или трёхэтажный шов. Послойно зашивают рану брюшной стенки, и накладывают асептическую повязку.
Слайд 35Наложение швов на мочевой пузырь
а – первый ряд швов (узловые)
б

– второй ряд швов (непрерывный)
в – схема шва
Слайд 36Наложение швов на мочевой пузырь
а – первый ряд швов (узловые); б
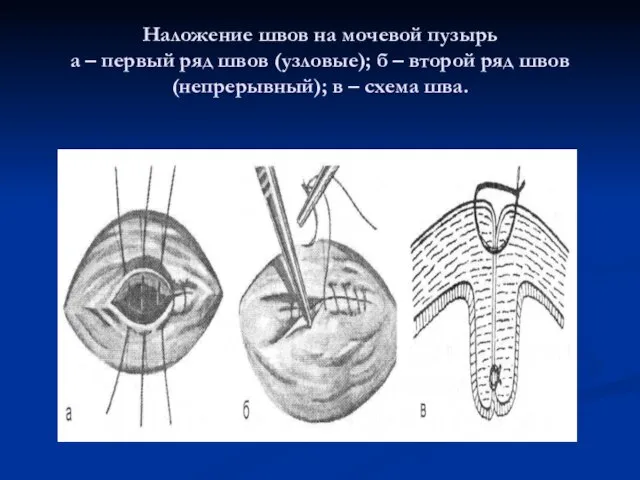
– второй ряд швов (непрерывный); в – схема шва.
Слайд 37Ошибки и опасности:
повреждение мочеиспускательного канала
инфицирование мочевых путей
попадание мочи

в клетчатку позадилобкового пространства
выпадение трубки из полости мочевого пузыря
Слайд 38Операции при повреждении мочевого пузыря
Внутрибрюшинный разрыв мочевого пузыря
Внебрюшинный разрыв мочевого пузыря

Слайд 39Уретротомия
При задержке камня в уретре
(мочекаменная болезнь)
При разрывах мочеиспускательного

канала
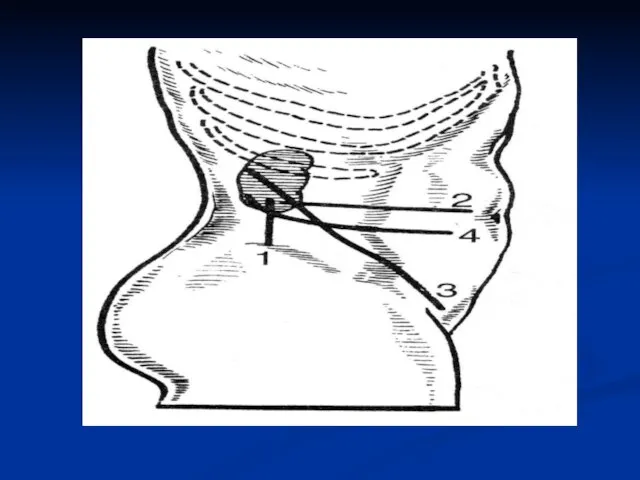
Слайд 40Операции на предстательной железе
Хирургические доступы к предстательной железе
1 – чреспузырный
2

– промежностный
3 – трансуретральный
4 – позадилобковый
Слайд 42Чреспузырная аденомэктомия
а – положение пальцев рук при аденомэктомии; б – капсула

предстательной железы надсечена, выделение железы.
Слайд 43Опасность – обильная кровопотеря и развитие инфекции.
Завершение операции. Накладывают эпицистостому. Рану мочевого

пузыря зашивают рассасывающимися материалами. Устанавливают тампоны и дренаж вокруг цистостомы. Накладывают послойные швы на рану брюшной стенки до тампонов и трубок.
В послеоперационном периоде осуществляют промывание мочевого пузыря.
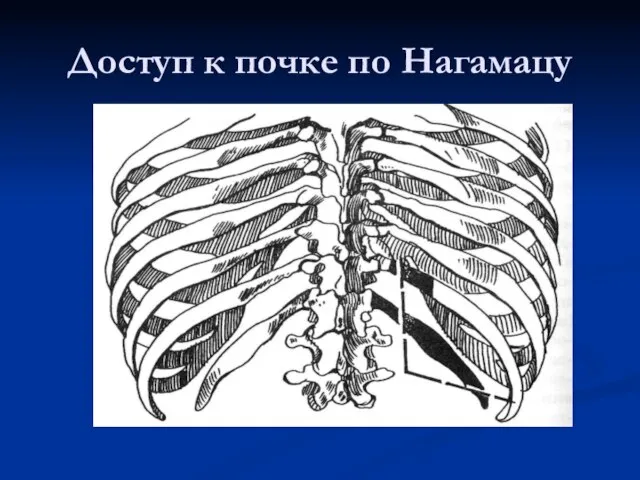
Слайд 44ОПЕРАЦИИ НА ПОЧКАХ И МОЧЕТОЧНИКАХ
Оперативные доступы к почке и мочеточнику
1

– разрез Симона
2 – разрез Пеана
3 – Разрез Бергманна – Израэля
4 – Разрез Федорова
Слайд 51
Оперативные доступы к мочеточнику
Разрезы для обнажения мочеточников.
1 – разрез Федорова
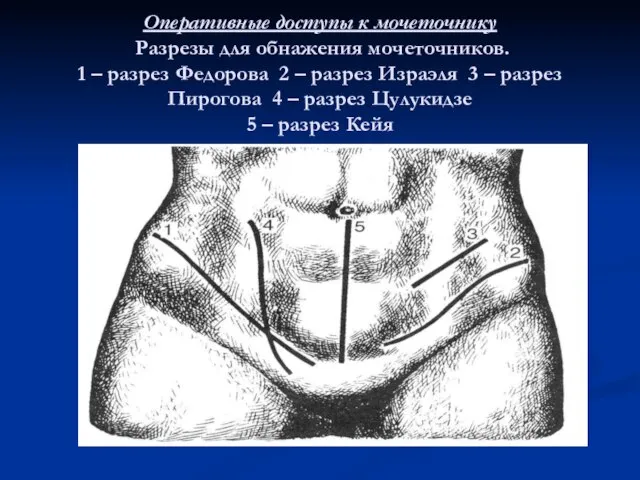
2 – разрез Израэля 3 – разрез Пирогова 4 – разрез Цулукидзе
5 – разрез Кейя
Слайд 52Разрезы для обнажения тазового отдела мочеточника
1 – с ревизией почки по
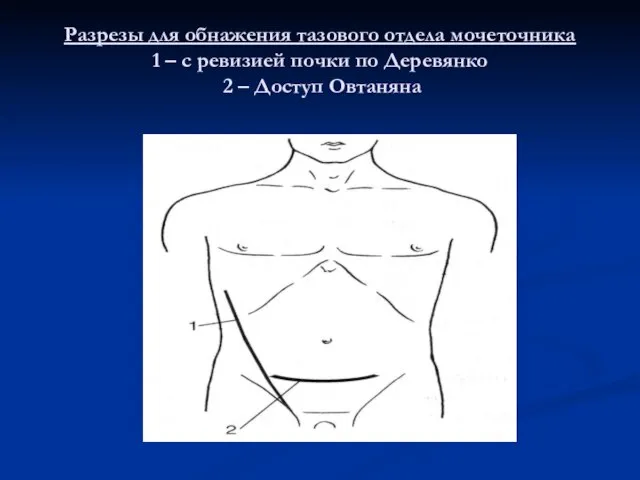
Деревянко 2 – Доступ Овтаняна
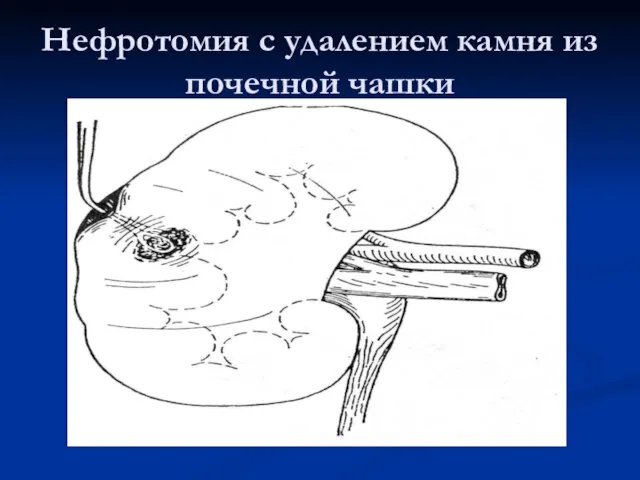
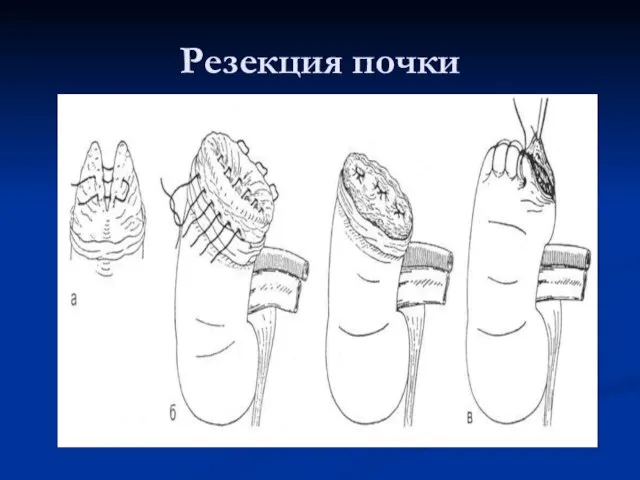
Слайд 53Нефротомия с удалением камня из почечной чашки
Слайд 54Операции при повреждениях почек
Показания:
ранения и разрывы почек

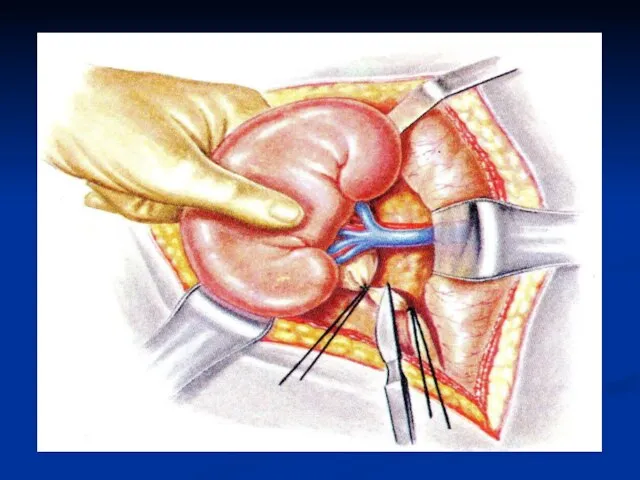
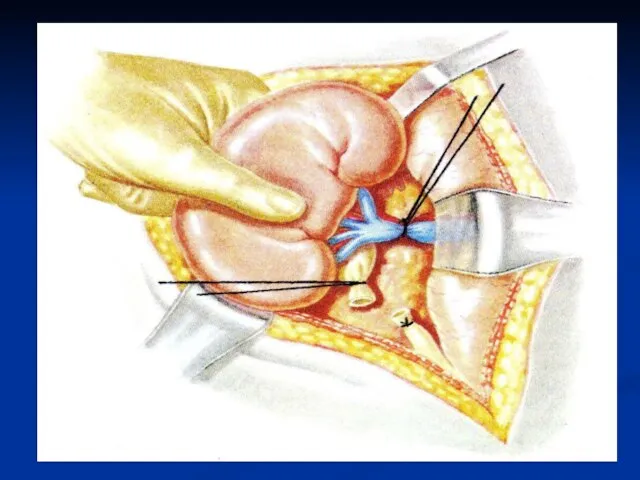
Слайд 56При распространении разрыва почки на ее ворота или при полном разрушении почки

производят нефрэктомию. Обнажают ворота почки. Накладывают зажим типа Федорова на сосуды почки максимально близко к почечной паренхиме. Пересекают почечную артерию и почечную вену на 0,5 см дистальнее зажима.
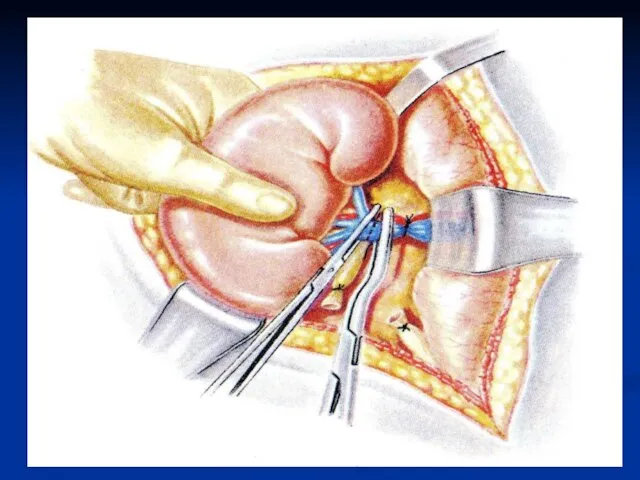
Слайд 57Накладывают дистальнее дополнительно зажим на почечную артерию и зажим на почечную вену.

Перевязывают по отдельности почечные артерию и вену, снимают дистальные зажимы. Повторно перевязывают уже всю почечную ножку, снимают зажим Федорова. Подтягивая почку, выделяют мочеточник на всем протяжении. Мочеточник перевязывают и отсекают у места впадения в мочевой пузырь. Почку удаляют.
Слайд 58Завершение операции Люмботомический разрез зашивают наглухо.
При органосохраняющих операциях дренируют паранефральное пространство, нефростомический

катетер выводят через отдельный разрез
Слайд 59Ошибки и опасности:
массивная кровопотеря при резекции полюса почки (для ее профилактики

предварительно накладывают турникет на почечную ножку)
разрыв мочеиспускательного канала (катетеризация его при этом опасна усугублением повреждения и инфицированием парауретральной клетчатки; мочевой пузырь опорожняют надлобковой пункцией или накладывают эпицистостому)
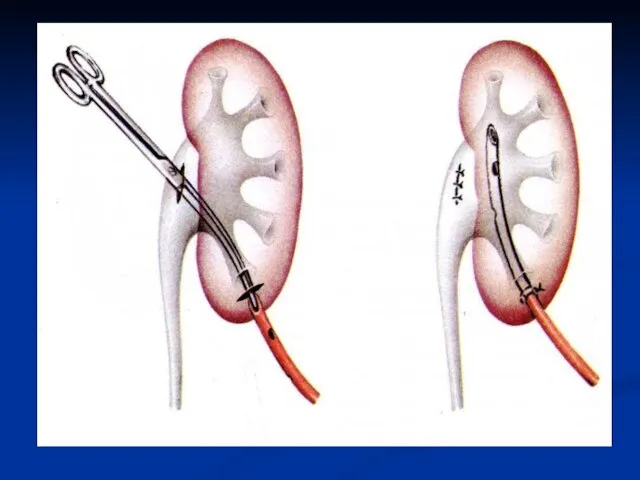
Слайд 60Резекция и шов мочеточника
Предварительно в соответствующий мочеточник вводят мочеточниковый катетер. По

катетеру легко отыскивают мочеточник и выделяют из окружающих тканей его суженный участок. Если этот участок имеет небольшие размеры, его по передней стенке рассекают в продольном направлении и сшивают в поперечном
Слайд 61Этапы наложения швов при сужении мочеточника

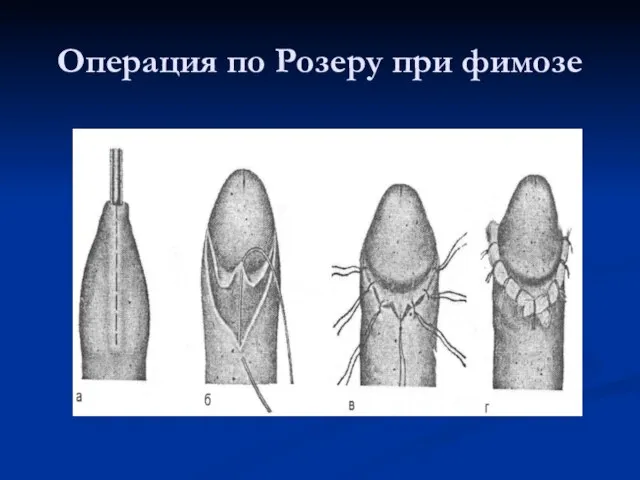
Слайд 62Операции при фимозе и парафимозе
Фимоз – невозможность смещения
крайней плоти за головку

полового члена
Слайд 64Парафимоз – удавка головки полового члена, часто является осложнением фимоза, возникающим в

результате насильственного смещения суженной крайней плоти за головку полового члена
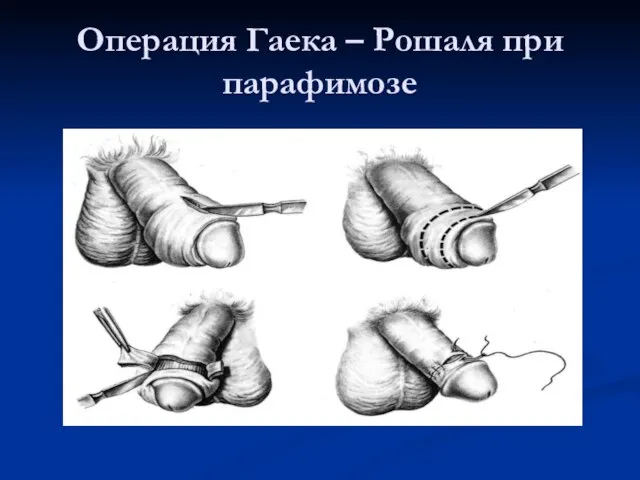
Слайд 65Операция Гаека – Рошаля при парафимозе
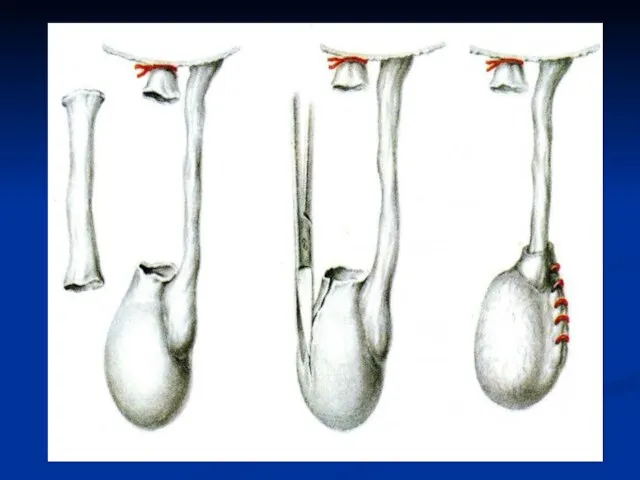
Слайд 66Операции при водянке яичка
Показание: увеличивающаяся водянка яичка
Обезболивание: местное или общее

Слайд 67Послойно обнажают семенной канатик, подтягиванием за канатик яичко вывихивают в операционную рану.
Продольно

над выпуклостью рассекают все оболочки до собственной. В последней делают надрез, края захватывают зажимами, и выпускают жидкость. Рассекают оболочку продольно. Избыточную часть оболочки удаляют. Оставшуюся часть её выворачивают серозной поверхностью наружу, и противоположные края оболочки сшивают позади семенного канатика.
Яичко погружают обратно в мошонку. Производят тщательный гемостаз. Рану послойно зашивают наглухо.
Для профилактики отёка мошонки на несколько дней назначают ношение суспензория.
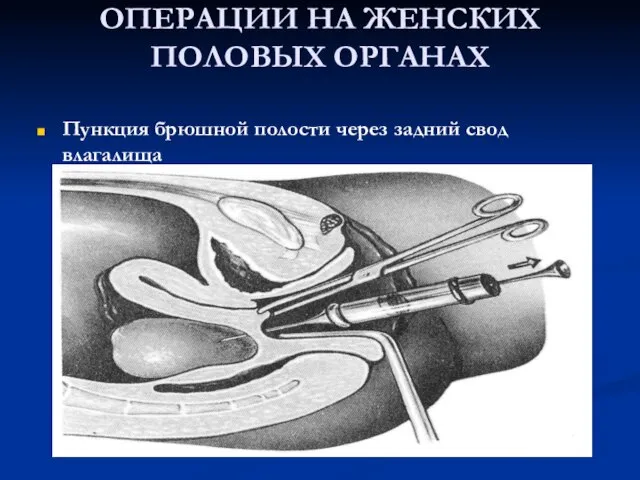
Слайд 69ОПЕРАЦИИ НА ЖЕНСКИХ ПОЛОВЫХ ОРГАНАХ
Пункция брюшной полости через задний свод влагалища
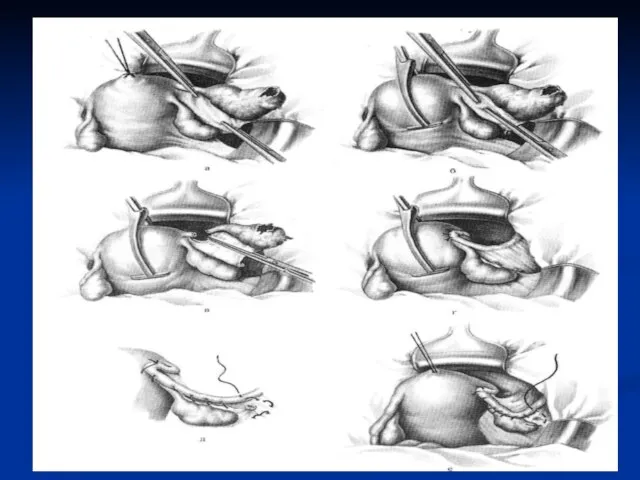
Слайд 70Операция при трубной беременности
а – наложение на маточный конец трубы и

её брыжейку двух зажимов
б – постепенный захват зажимами полностью всей брыжейки трубы
в – наложение зажима на среднюю часть брыжейки, резекция маточной трубы
г – петля круглой связки подшита к углу матки и покрывает культю резецированной трубы
д – непрерывным кетгутовым швом подшивают круглую связку матки к оставшейся части брыжейки трубы и заканчивают шов полукисетом
е – круглую связку при недостаточной части брыжейки подшивают к яичнику, заканчивая шов полукисетом
Слайд 72ОПЕРАЦИИ НА ПРОМЕЖНОСТНОй ЧАСТИ ПРЯМОЙ КИШКИ
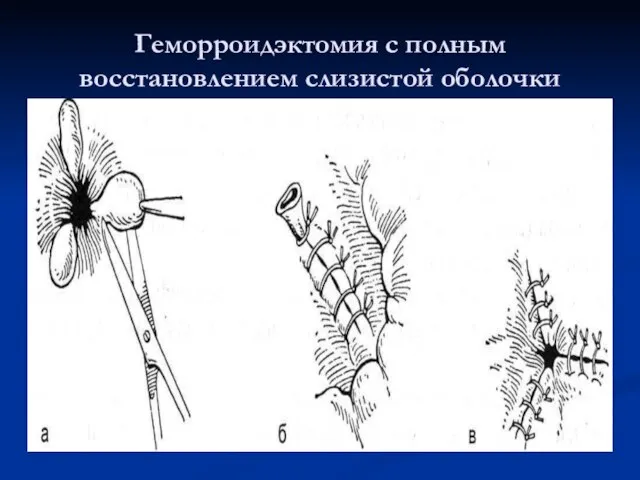
Геморроидэктомия

Слайд 73Геморроидэктомия с полным восстановлением слизистой оболочки
Слайд 74Иссечение трещины с треугольным лоскутом кожи по Габриэлю

Слайд 75Хирургическое лечение острых парапроктитов
Согласно классификации
А.М. Аминева, выделяют следующие виды острых

парапроктитов:
подслизистый,
подкожный,
седалищно-прямокишечный,
тазово-прямокишечный,
позадипрямокишечный
Слайд 76Схема расположения гнойников при остром парапроктите
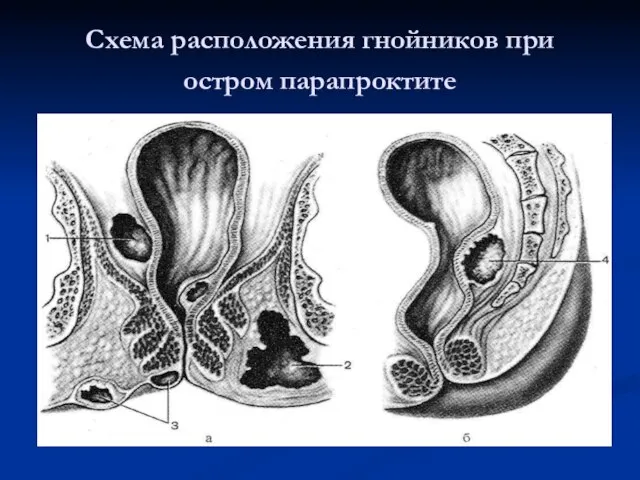
Слайд 77а – фронтальный разрез таза б – сагиттальный разрез таза
1

– пельвиоректальный абсцесс
2 – седалищно-прямокишечный абсцесс
3 – подкожный (перинеальный) абсцесс
4 – позадипрямокишечный (ретроректальный) абсцесс
































































 Презентация на тему Мировые природные ресурсы
Презентация на тему Мировые природные ресурсы  Карта желаний
Карта желаний Разработка высоконагруженных проектов(например – сайтов для сообществ)
Разработка высоконагруженных проектов(например – сайтов для сообществ) Финансовые бюджеты: особенности разработки
Финансовые бюджеты: особенности разработки «Восславим женщину-мать, чья любовь не знает преград, чьей грудью вскормлен весь мир! Всё прекрасное в человеке от лучей солнца и
«Восславим женщину-мать, чья любовь не знает преград, чьей грудью вскормлен весь мир! Всё прекрасное в человеке от лучей солнца и Новые решения для превосходного кондиционирования с дополнительным преимуществом мультифункционального загущения передовых ПА
Новые решения для превосходного кондиционирования с дополнительным преимуществом мультифункционального загущения передовых ПА Звук [Ш]
Звук [Ш] ПОРТФОЛИО
ПОРТФОЛИО Презентация
Презентация 2 Университет Прикладных Наук Аванс /Avans University of Applied Sciences Летняя школа /Summer course 2012 An exciting challenge for young internationals.
2 Университет Прикладных Наук Аванс /Avans University of Applied Sciences Летняя школа /Summer course 2012 An exciting challenge for young internationals. Подобные слагаемые
Подобные слагаемые История развития информационных технологий
История развития информационных технологий Способности и мотивация
Способности и мотивация ПРЕЗЕНТАЦИЯ к внеклассному мероприятию по русскому языку Учителя русского языка и литературы Власовой М.В.
ПРЕЗЕНТАЦИЯ к внеклассному мероприятию по русскому языку Учителя русского языка и литературы Власовой М.В. Опыт функционирования сайта www.fsb.ru в кризисных ситуациях полковник Правиков Д.И.
Опыт функционирования сайта www.fsb.ru в кризисных ситуациях полковник Правиков Д.И. Перспективы развития нефтеперерабатывающего комплексаОАО АНК «Башнефть»
Перспективы развития нефтеперерабатывающего комплексаОАО АНК «Башнефть» Презентация на тему Радиоактивность. Ядерные реакции
Презентация на тему Радиоактивность. Ядерные реакции Птицеград
Птицеград Информационные компьютерные технологии в практике логопеда
Информационные компьютерные технологии в практике логопеда Всероссийский налоговый диктант: участвуем вместе!
Всероссийский налоговый диктант: участвуем вместе! USA Etiquette
USA Etiquette Приложение № 4 к ВХ.3196 от 02.07.2020 09_35_35 (58638459 v1)
Приложение № 4 к ВХ.3196 от 02.07.2020 09_35_35 (58638459 v1) Видеонаблюдение (1)
Видеонаблюдение (1) Мастера Сысольского района на юбилейной республиканской выставке декоративно-прикладного искусства и художественных промыслов
Мастера Сысольского района на юбилейной республиканской выставке декоративно-прикладного искусства и художественных промыслов "Времена года на Дону".
"Времена года на Дону". Самый прибыльный бизнес
Самый прибыльный бизнес Моё увлечение кошки и черепахи!
Моё увлечение кошки и черепахи! Формирование социальной среды и развитие внешних связей.
Формирование социальной среды и развитие внешних связей.