Содержание
- 2. Регламентирующие документы 372 приказ, 1995 год - Утратил силу Методическое письмо МЗиСР РФ от 21 апреля
- 3. РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ В РОДОВОМ ЗАЛЕ Первый курс разработан Ronald Bloom, MD и Catherine Cropley из Charles
- 4. РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ В РОДОВОМ ЗАЛЕ Первое издание – 1987 г. Второе издание – 1995 г. Третье
- 5. Программа реанимации новорождённых Подготовка к реанимации Начальные шаги Вентиляция с положительным давлением Непрямой массаж сердца Интубация
- 6. © 2000 AAP/AHA Урок 1: Основные принципы реанимации Физиологические изменения после рождения Последовательность действий при реанимации
- 7. Каким детям необходима реанимация? Большинство новорожденных детей активны Только около 10% новорожденных нуждаются в некоторой помощи
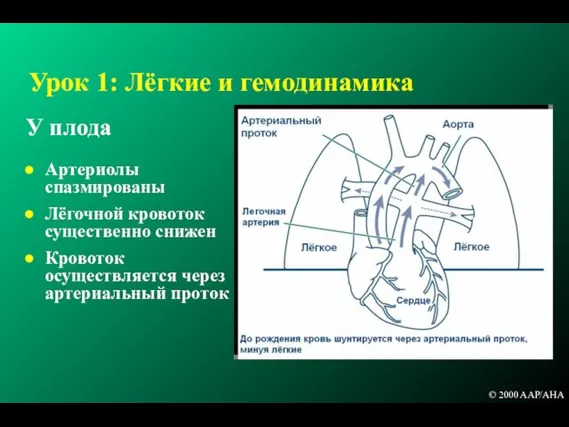
- 8. Урок 1: Лёгкие и гемодинамика У плода Артериолы спазмированы Лёгочной кровоток существенно снижен Кровоток осуществляется через
- 9. Урок 1: Лёгкие и гемодинамика © 2000 AAP/AHA
- 10. У плода Внутриутробно газообмен плода осуществляется через плаценту Дыхательные пути и альвеолы заполнены фетальной лёгочной жидкостью
- 11. Урок 1: Лёгкие и гемодинамика После рождения Лёгкие заполняются воздухом Фетальная лёгочная жидкость покидает альвеолы ©
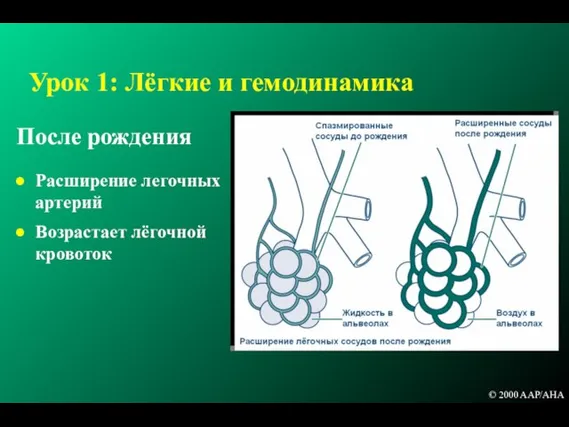
- 12. Урок 1: Лёгкие и гемодинамика После рождения Расширение легочных артерий Возрастает лёгочной кровоток © 2000 AAP/AHA
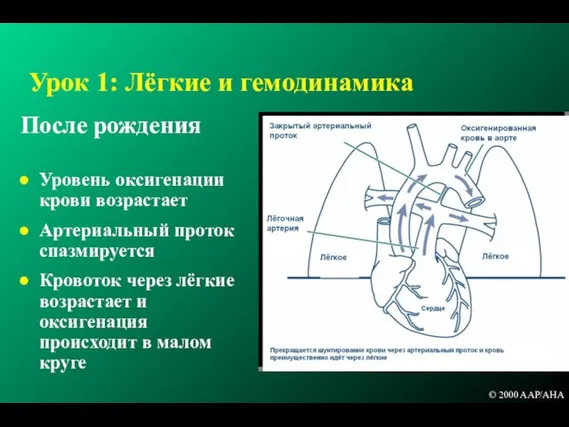
- 13. Урок 1: Лёгкие и гемодинамика После рождения Уровень оксигенации крови возрастает Артериальный проток спазмируется Кровоток через
- 14. Урок 1 © 2000 AAP/AHA
- 15. Что происходит при рождении? При первом вдохе из лёгких удаляется фетальная лёгочная жидкость, формируется функциональная остаточная
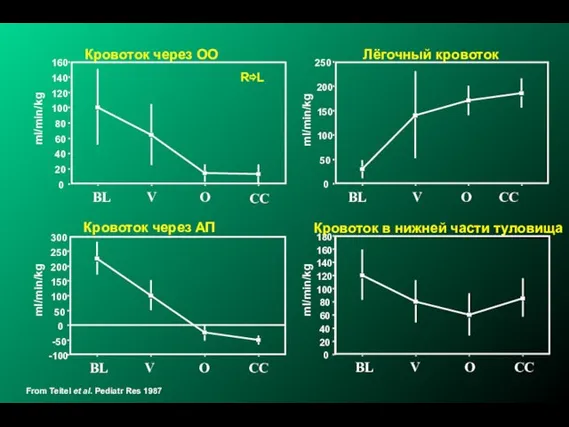
- 16. From Teitel et al. Pediatr Res 1987 0 20 40 60 80 100 120 140 160
- 17. Удаление фетальной лёгочной жидкости Ускоряется при естественных родах Улучшается при эффективном первом вдохе Ухудшается при Апноэ
- 18. Лёгочной кровоток Снижается при гипоксии и ацидозе в связи с вазоконстрикцией Возрастает при восстановлении вентиляции, оксигенации
- 19. Сердечная функция и компенсаторные механизмы при асфиксии Первичный ответ Вазоконстрикция в лёгких, кишечнике, почках, мышцах, и
- 20. Урок 1 : Что может пойти не так в процессе адаптации Недостаточная вентиляция, нарушение проходимости дыхательных
- 21. Какие осложнения могут возникнуть при адаптации Недостаточная вентиляция легких новорожденного приводит к устойчивому сужению легочных артериол,
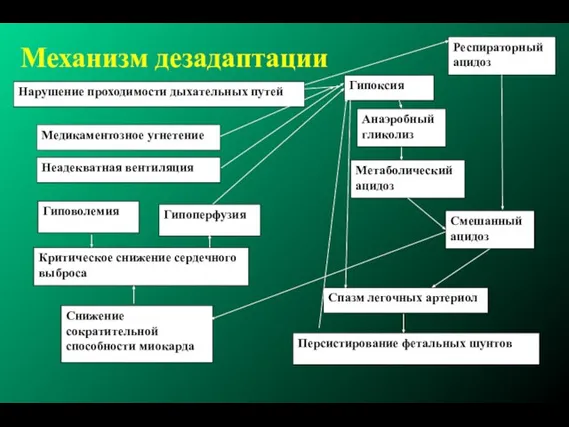
- 22. Механизм дезадаптации Гипоксия Респираторный ацидоз Анаэробный гликолиз Метаболический ацидоз Смешанный ацидоз Нарушение проходимости дыхательных путей Неадекватная
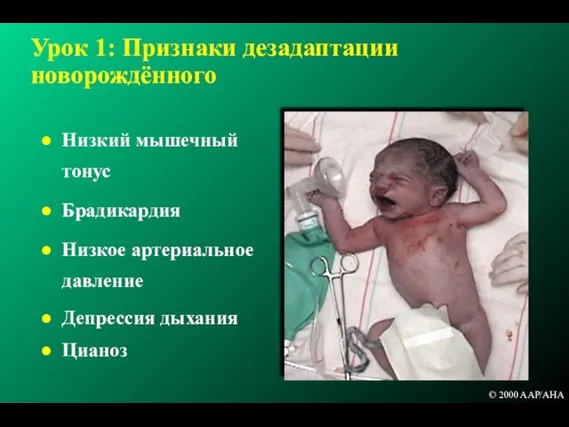
- 23. Урок 1: Признаки дезадаптации новорождённого Низкий мышечный тонус Брадикардия Низкое артериальное давление Депрессия дыхания Цианоз ©
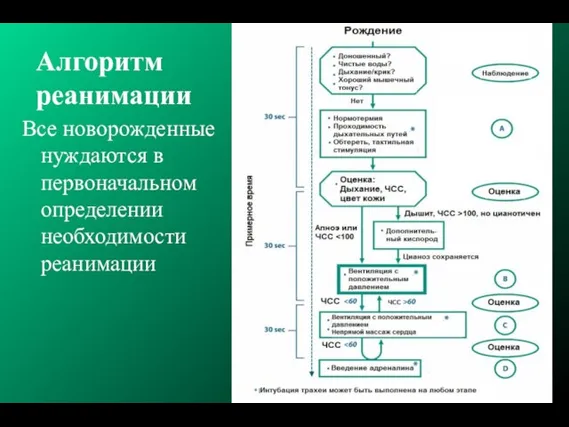
- 24. Алгоритм реанимации Все новорожденные нуждаются в первоначальном определении необходимости реанимации
- 25. Первоначальные действия (Блок A) Обеспечить нормотермию Обеспечить проходимость дыхательных путей (положение умеренного разгибания и санация ВДП)
- 26. Оценка Дыхания ЧСС Цвета После первоначальных действий, последующие шаги основываются на оценке: У вас есть около
- 27. Интубация трахеи возможна на любом этапе Дыхание (Блок B) Апноэ или ЧСС менее 100: Проведение вентиляции
- 28. Циркуляция (Блок C) Начните непрямой массаж сердца, не прекращая вентиляцию* Снова произведите оценку. При ЧСС Возможна
- 29. Лекарственные препараты (Блок D) Введите адреналин, не прекращая вентиляцию и непрямой массаж сердца * При ЧСС
- 30. Важные моменты в алгоритме реанимации новорожденных Самая важная и эффективная мера в реанимации новорожденных – вентиляция
- 31. Урок 1: Главные шаги протокола реанимации новорождённого ЧСС ЧСС > 60 Непрямой массаж сердца может быть
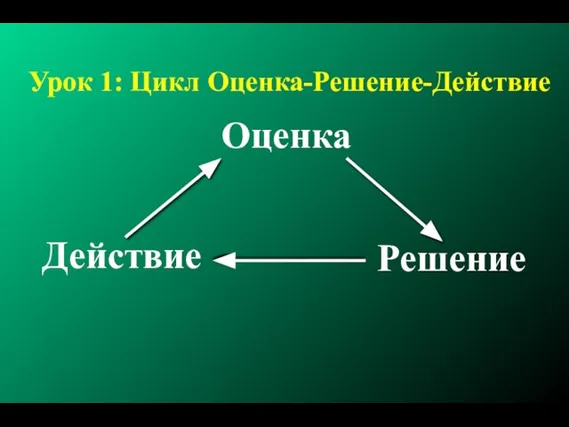
- 32. Урок 1: Цикл Оценка-Решение-Действие Оценка Действие Решение
- 33. Урок 1: Подготовка к Реанимации Оборудование и персонал Не все, но большинство случаев реанимации новорожденных можно
- 34. Подготовка к реанимации: персонал На каждых родах должен присутствовать как минимум один специалист, который в состоянии
- 35. ПОДХОДЫ К ОБУЧЕНИЮ По данным Sentinel Event Alert неэффективное взаимодействие между членами команды имело место в
- 36. Оборудование для санации Груша или шприц Электроотсос Катетеры для санации 5F или 6F, 8F и 10F
- 37. Мешки и маски Дыхательный мешок для новорождённого с предохранительным клапаном или манометром Маски разных размеров –
- 38. Оборудование для интубации Ларингоскоп с прямыми клинками, размер 0 для недоношенных и размер 1 для доношенных
- 39. Оборудование для респираторной поддержки в родзале Источники кислорода и воздуха Смеситель и ротаметр Увлажнитель Т-образный коннектор
- 40. Медикаменты Адреналин 1:10000 ( 0,1 мг/мл) Физ. раствор Налоксон (?) Сода 4.2% (?) Набор для катетеризации
- 41. Прочее оборудование Перчатки и прочие средства защиты Источник лучистого тепла или иное устройство для согревания Полиэтиленовый
- 42. Урок 1: Подготовка к родам Оценка факторов риска Пренатальные факторы Интранатальные факторы © 2000 AAP/AHA
- 43. Пренатальные факторы риска Диабет матери Гипертензия, вызванная беременностью Хроническая гипертензия Хронические заболевания матери Анемия или изоиммунизация
- 44. Пренатальные факторы риска Многоводие/ Маловодие Преждевременный разрыв оболочек плодного пузыря Поздние гестозы Многочисленные гестозы Приём препаратов
- 45. Интранатальные факторы риска Неотложное кесарево сечение Применение акушерских щипцов или вакуум экстракции Ягодичное или иное патологическое
- 46. Интранатальные факторы риска Длительный второй период родов (более 2 часов) Неудовлетворительный характер сердцебиений плода Использование общего
- 47. Урок 1: Почему недоношенные новорождённые находятся в группе риска? Возможный дефицит сурфактанта Мышечная гипотония и риск
- 48. Pediatrics 2008;122;1113-1116 Pilar Saenz, Raquel Escrig and Maria Brugada Máximo Vento, M. Aguar, Tina A. Leone,
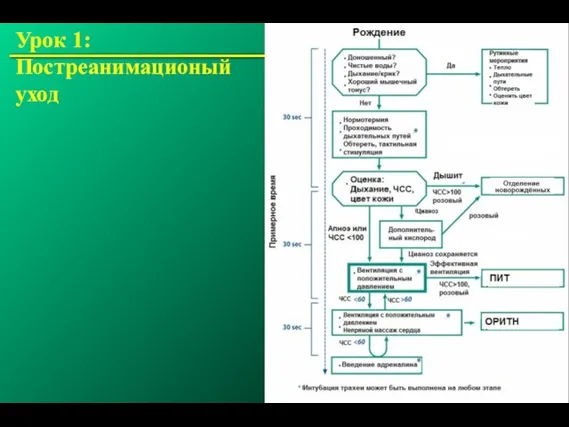
- 49. Урок 1: Постреанимационый уход © 2000 AAP/AHA
- 50. Определить потребность в реанимации Обеспечить проходимость дыхательных путей Действия при наличии мекония Обеспечить подачу кислорода при
- 51. Урок 2: Оценка новорождённого Немедленно после рождения необходимо ответить на следующие вопросы: © 2000 AAP/AHA
- 52. Clinical assessment of infant colour at delivery O'Donnell CPO'Donnell CP, Kamlin COO'Donnell CP, Kamlin CO, Davis
- 53. Oxygen saturation trends immediately after birth. Rabi YRabi Y, Yee WRabi Y, Yee W, Chen SYRabi
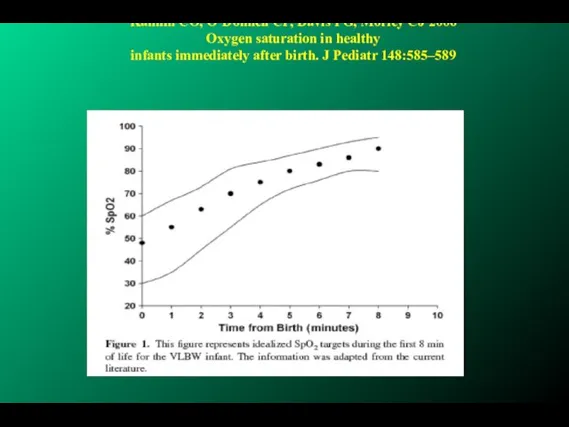
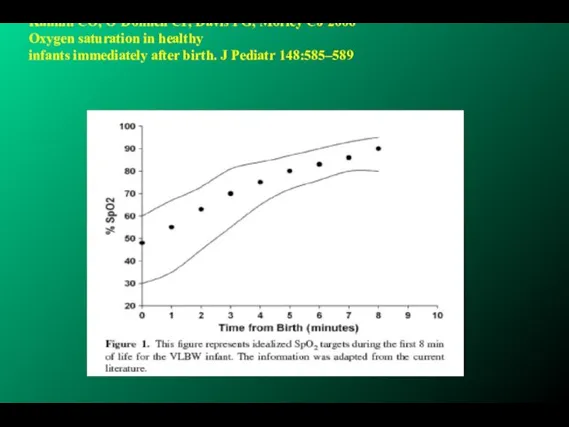
- 54. Oxygen saturation in healthy infants immediately after birth. Kamlin COKamlin CO, O'Donnell CPKamlin CO, O'Donnell CP,
- 55. Kamlin CO, O’Donnell CP, Davis PG, Morley CJ 2006 Oxygen saturation in healthy infants immediately after
- 56. ПРАКТИЧЕСКИЕ АСПЕКТЫ ПУЛЬСОКСИМЕТРИИ Пульсоксиметр для использования в родовом зале должен иметь максимальную чувствительность и минимальное время
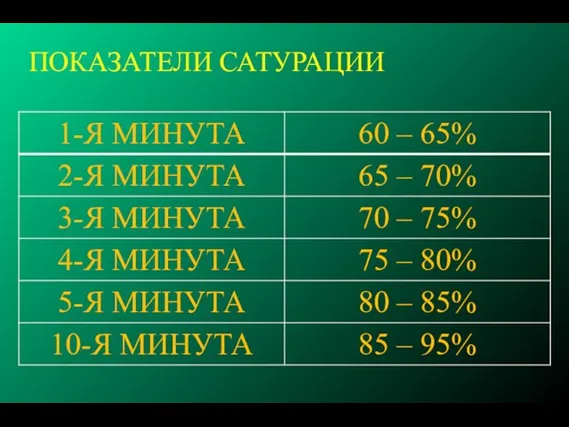
- 57. ПОКАЗАТЕЛИ САТУРАЦИИ
- 58. Урок 2: Оценка новорождённого Немедленно после рождения необходимо ответить на следующие вопросы: © 2000 AAP/AHA
- 59. Урок 2: Начальные шаги © 2000 AAP/AHA
- 60. Урок 2: Обеспечить оптимальный температурный режим Избегать потерь тепла Поместить ребёнка под источник лучистого тепла Тщательно
- 61. Урок 2: Предотвращение потерь тепла Недоношенный новорождённый Специфические проблемы Тонкая кожа Минимальный слой подкожный клетчатки Относительно
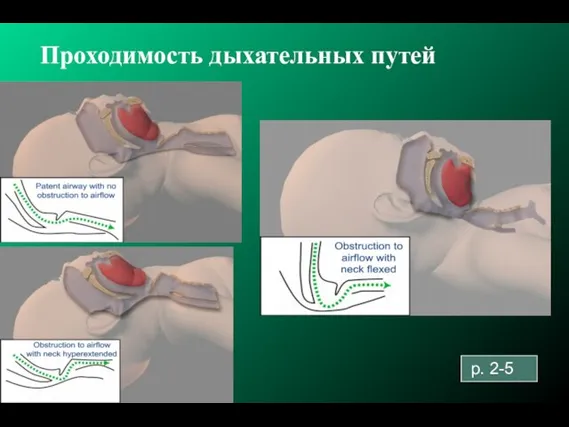
- 62. Урок 2: Обеспечение проходимости дыхательных путей Обеспечение проходимости дыхательных путей Положение на спине или на боку
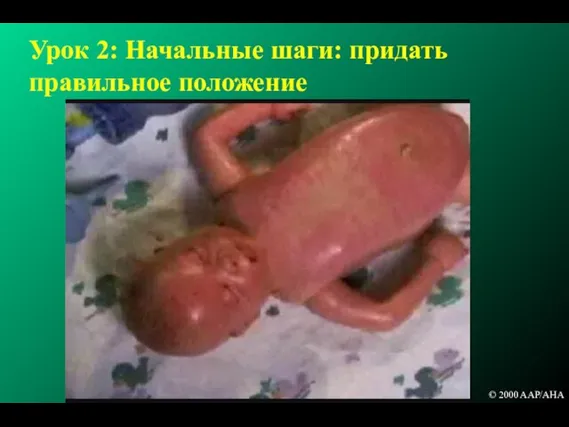
- 63. Урок 2: Начальные шаги: придать правильное положение © 2000 AAP/AHA
- 64. Проходимость дыхательных путей p. 2-5
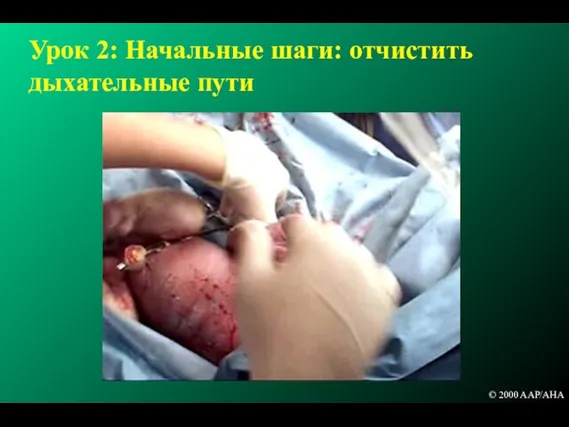
- 65. САНАЦИЯ РОТОГЛОТКИ Рутинно не показана Не восстанавливается самостоятельное дыхание в течение 10-и секунд Обильное отделяемое из
- 66. Урок 2: Начальные шаги: отчистить дыхательные пути © 2000 AAP/AHA
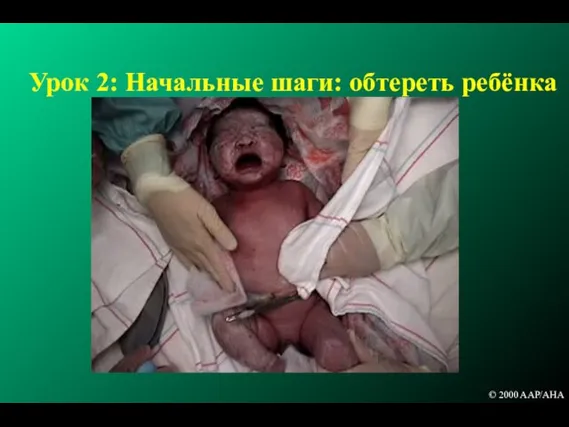
- 67. Урок 2: Начальные шаги: обтереть ребёнка © 2000 AAP/AHA
- 68. © 2000 AAP/AHA Урок 2: Действия при наличии мекония в околоплодных водах
- 69. ИСТОРИЯ Gregory GA, et al (J PEDIATR 1974; 85:848-853): Описание серии из 80 клинических случаев мекониального
- 70. Результаты международного исследования оценки тактики лечения у активных новорожденных с мекониальным окрашиванием околоплодных вод (PEDIATRICS 2000;
- 71. ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ *Не выявлено достоверной разницы между группами по частоте развития дыхательной недостаточности
- 72. МЕКОНИЙ В ОКОЛОПЛОДНЫХ ВОДАХ Современные рекомендации не советуют рутинную санацию рото- и носоглотки в родах у
- 73. © 2000 AAP/AHA Урок 2: Действия при наличии мекония в околоплодных водах
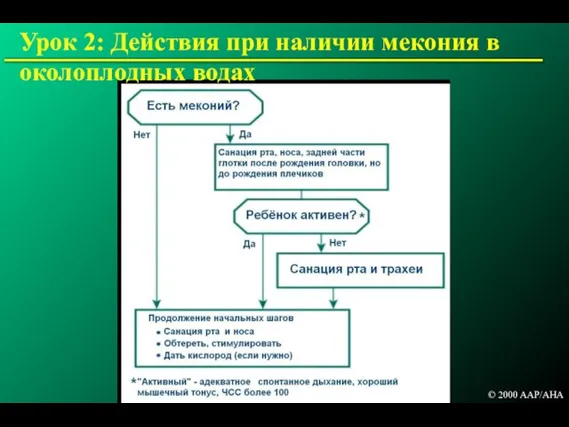
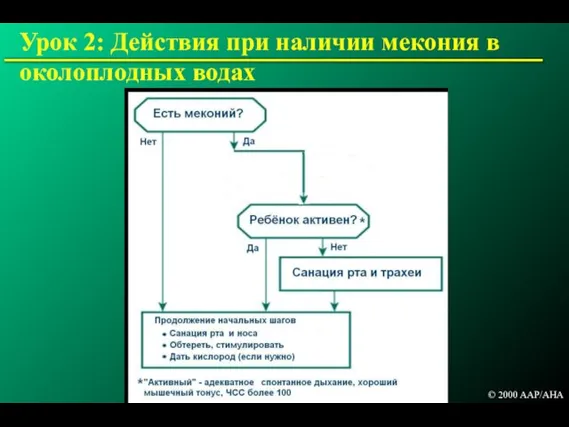
- 74. Урок 2: Меконий в околоплодных водах, ребёнок активен Спонтанного дыхания адекватно, и Хороший мышечный тонус, и
- 75. Урок 2: Меконий в околоплодных водах, ребёнок неактивен Санация трахеи Обеспечить подачу кислорода Ввести ларингоскоп, используя
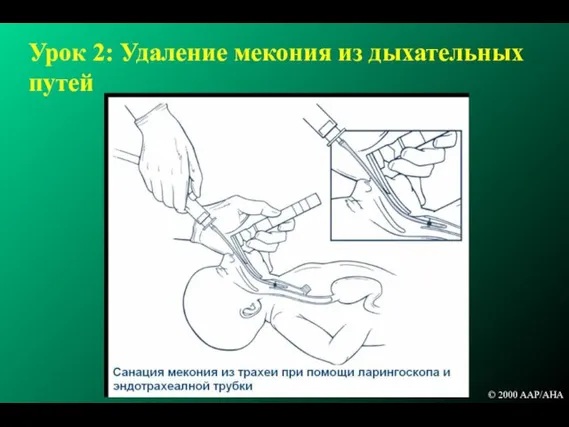
- 76. Урок 2: Удаление мекония из дыхательных путей © 2000 AAP/AHA
- 77. Урок 2: Действия при наличии мекония в околоплодных водах © 2000 AAP/AHA
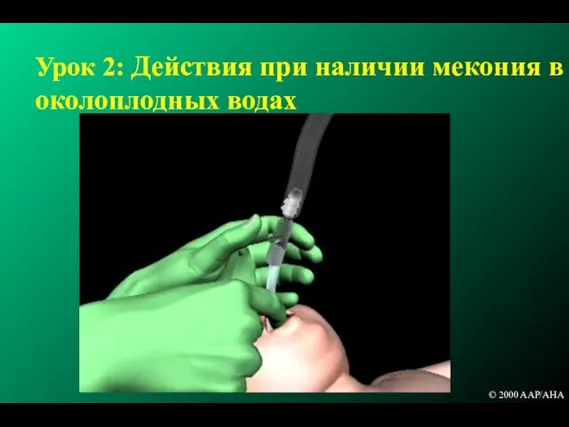
- 78. Аспирация мекония
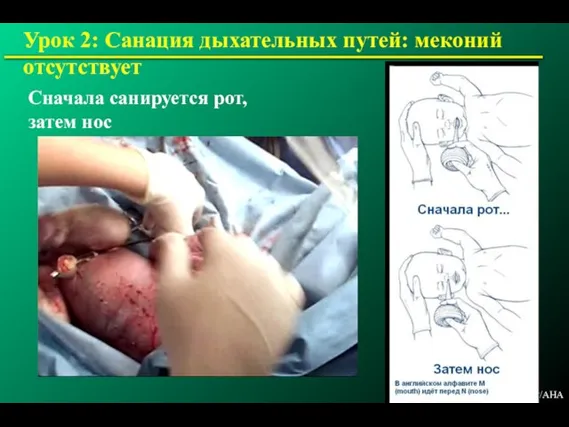
- 79. Сначала санируется рот, затем нос Урок 2: Санация дыхательных путей: меконий отсутствует © 2000 AAP/AHA
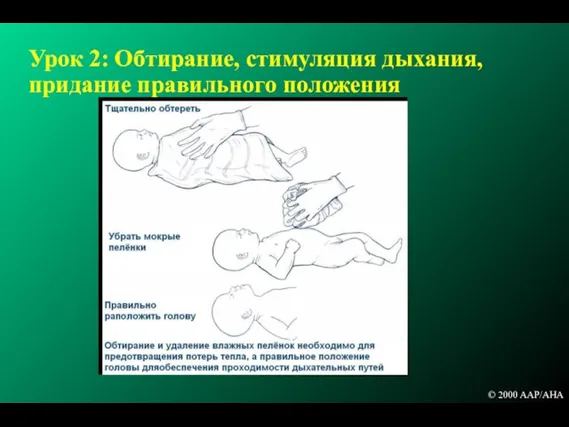
- 80. Урок 2: Обтирание, стимуляция дыхания, придание правильного положения © 2000 AAP/AHA
- 81. Урок 2: Нарушение нормальной адаптации: Апноэ Первичное апноэ Быстрые дыхательные движения Отсутствие дыхания Снижение частоты сердечных
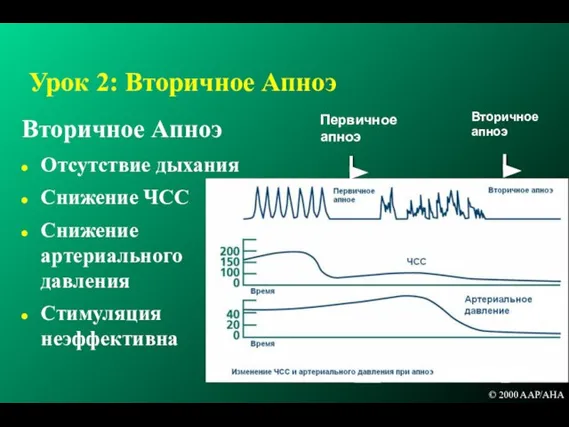
- 82. Урок 2: Вторичное Апноэ Вторичное Апноэ Отсутствие дыхания Снижение ЧСС Снижение артериального давления Стимуляция неэффективна ©
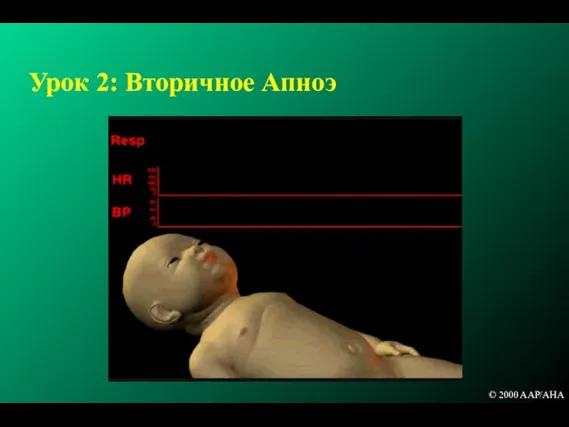
- 83. Урок 2: Вторичное Апноэ © 2000 AAP/AHA
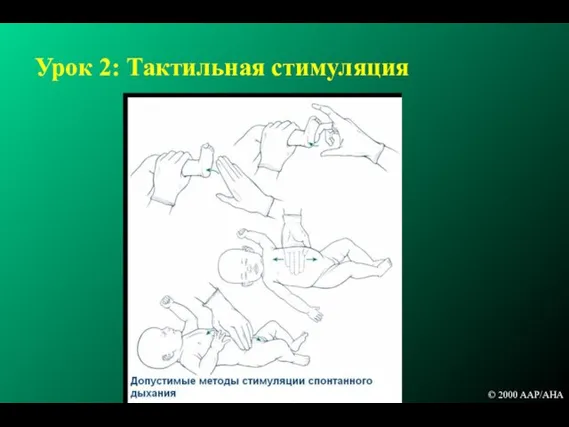
- 84. Урок 2: Тактильная стимуляция © 2000 AAP/AHA
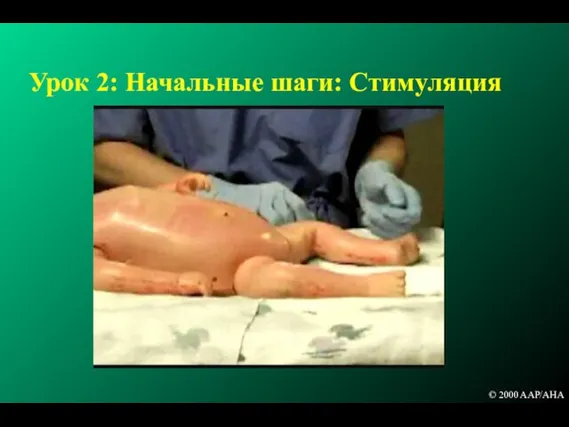
- 85. Урок 2: Начальные шаги: Стимуляция © 2000 AAP/AHA
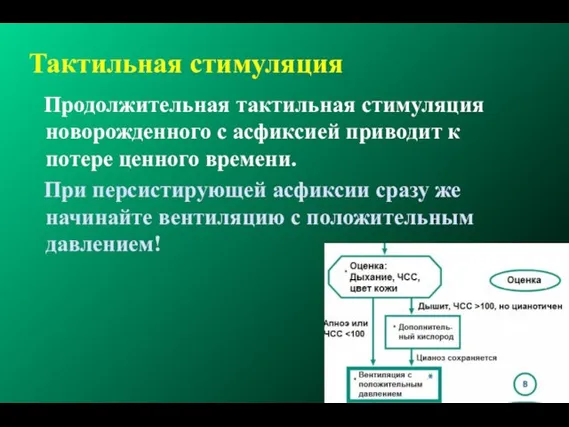
- 86. Тактильная стимуляция Продолжительная тактильная стимуляция новорожденного с асфиксией приводит к потере ценного времени. При персистирующей асфиксии
- 87. Урок 2: Потенциально опасные формы стимуляции Удары по спине Сжатие грудной клетки Прижатие бедра к животу
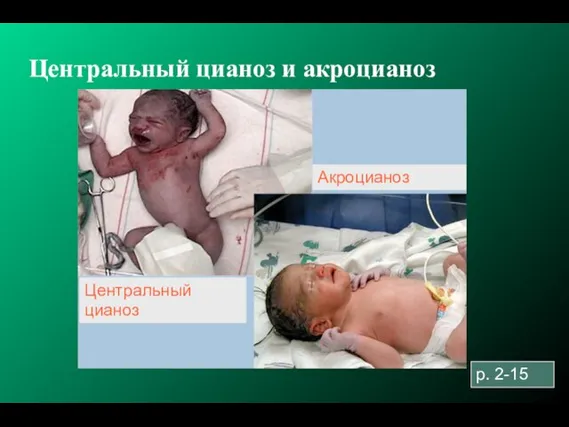
- 88. Центральный цианоз и акроцианоз p. 2-15 Акроцианоз Центральный цианоз
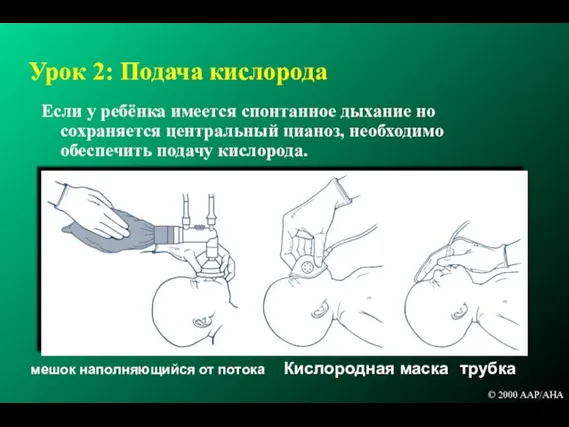
- 89. Урок 2: Подача кислорода Если у ребёнка имеется спонтанное дыхание но сохраняется центральный цианоз, необходимо обеспечить
- 90. Урок 2: Подача кислорода Согретый и увлажнённый (если подаётся более чем несколько минут) Поток 5 литров
- 91. ОПАСНОСТИ КИСЛОРОДА Увеличивает неонатальную смертность Saugstad OD, Ramji S, Vento M. Resuscitation of depressed newborn infants
- 92. (c) 2000 AAP/AHA Pediatrics 2008;121;875-881 Manuel Moro and Máximo Vento Raquel Escrig, Luis Arruza, Isabel Izquierdo,
- 93. (c) 2000 AAP/AHA В обеих группах не было неонатальных смертей (28 дней). Однако, 4 детей в
- 94. (c) 2000 AAP/AHA Vento M, Moro M, Escrig R, Arruza L, Villar G, Izquierdo I, Roberts
- 95. Урок 2: Оценка: Дыхание, ЧСС, Цвет кожи © 2000 AAP/AHA
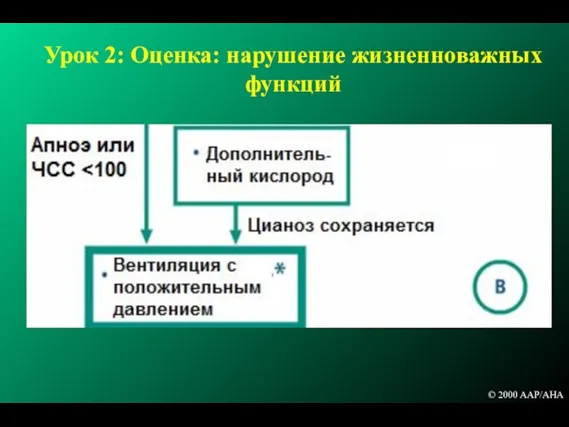
- 96. Урок 2: Оценка: нарушение жизненноважных функций © 2000 AAP/AHA
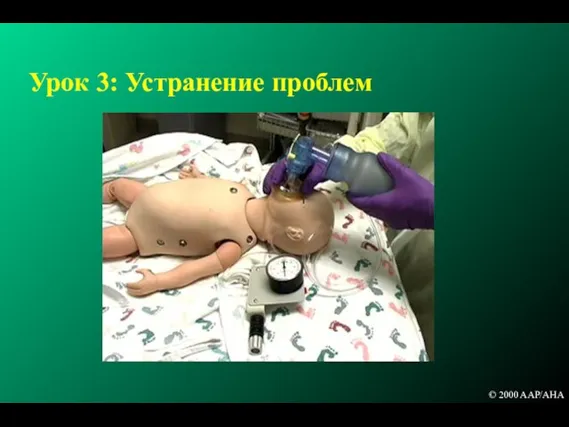
- 97. Показания к вентиляции Типы реанимационных респираторных устройств Устранение возможных проблем при использовании мешка и маски Оценка
- 98. Варианты респираторной поддержки в родзале Вентиляция мешком и маской Т-образный коннектор Назальный СРАР (канюли или маски)
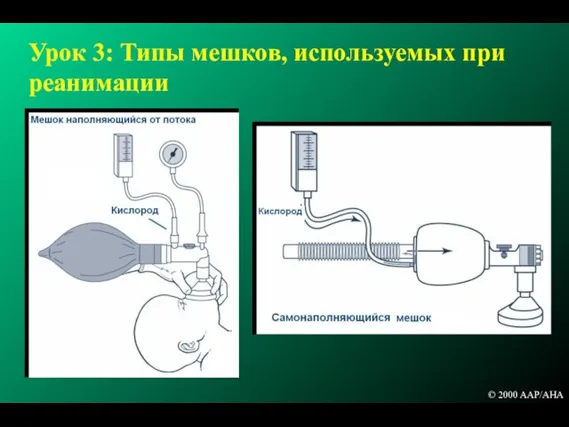
- 99. Урок 3: Типы мешков, используемых при реанимации B © 2000 AAP/AHA
- 100. Урок 3: Общие характеристики неонатальных реанимационных мешков и масок Размер (от 200 до 750 мл) Концентрация
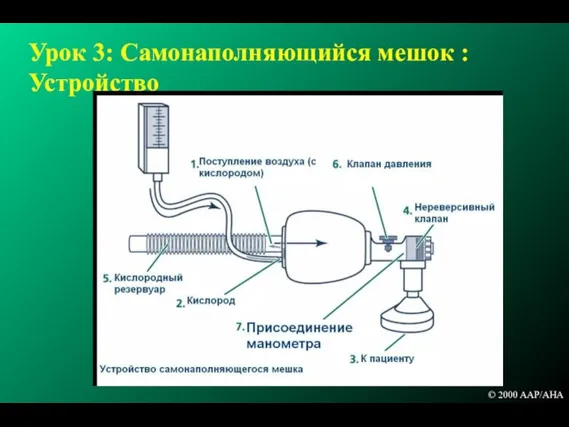
- 101. Урок 3: Самонаполняющийся мешок : Устройство © 2000 AAP/AHA
- 102. Урок 3: Самонаполняющийся мешок : Концентрация кислорода Без резервуара: Подаёт 40% кислород © 2000 AAP/AHA
- 103. Урок 3: Самонаполняющийся мешок : Концентрация кислорода С резервуаром: 90%-100% кислород © 2000 AAP/AHA
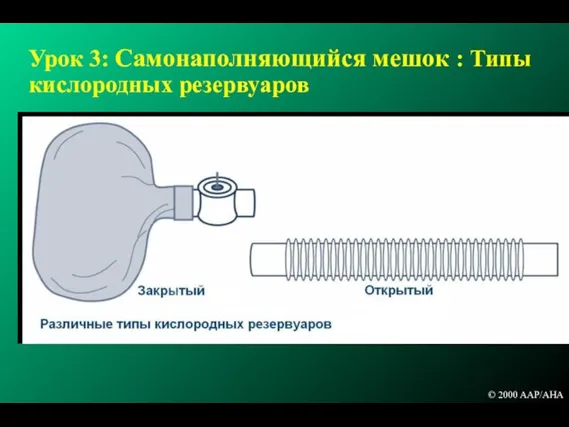
- 104. Урок 3: Самонаполняющийся мешок : Типы кислородных резервуаров © 2000 AAP/AHA
- 105. Урок 3: Самонаполняющийся мешок : Давление Давление, подаваемое пациенту зависит от: Силы сжатия мешка Утечки между
- 106. Урок 3: реанимационные мешки: безопасность применения Каждый мешок должен иметь по меньшей мере одно устройство, контролирующее
- 107. Урок 3: Самонаполняющийся мешок с предохранительным клапаном давления © 2000 AAP/AHA
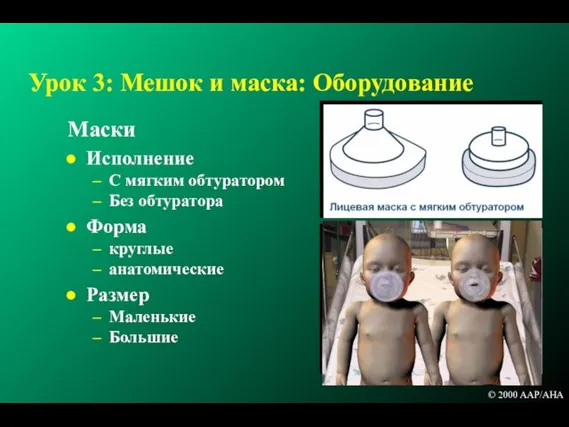
- 108. Урок 3: Мешок и маска: Оборудование Маски Исполнение С мягким обтуратором Без обтуратора Форма круглые анатомические
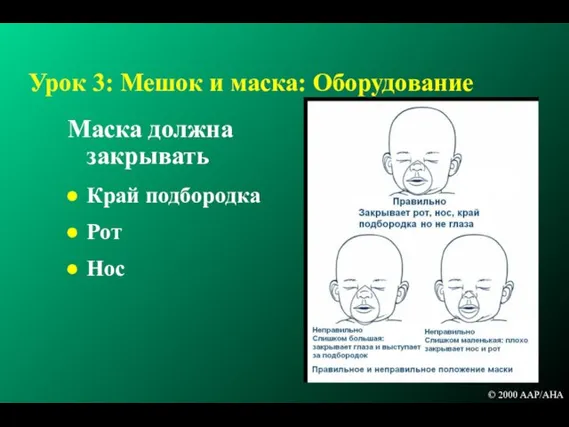
- 109. Урок 3: Мешок и маска: Оборудование Маска должна закрывать Край подбородка Рот Нос © 2000 AAP/AHA
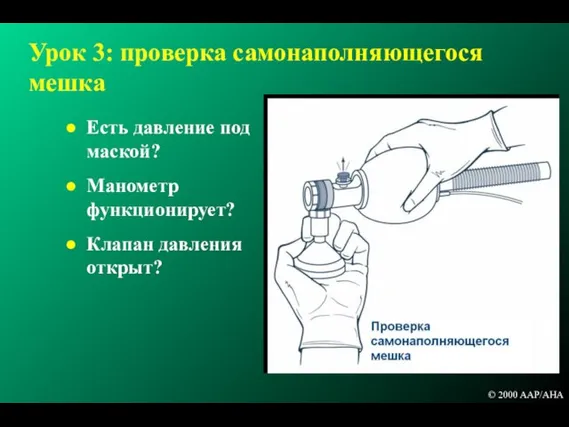
- 110. Урок 3: проверка самонаполняющегося мешка Есть давление под маской? Манометр функционирует? Клапан давления открыт? © 2000
- 111. Урок 3: Самонаполняющийся мешок: подготовка © 2000 AAP/AHA
- 112. Подготовка к вентиляции Выберите маску подходящего размера Проверьте проходимость дыхательных путей Приведите голову ребенка в правильное
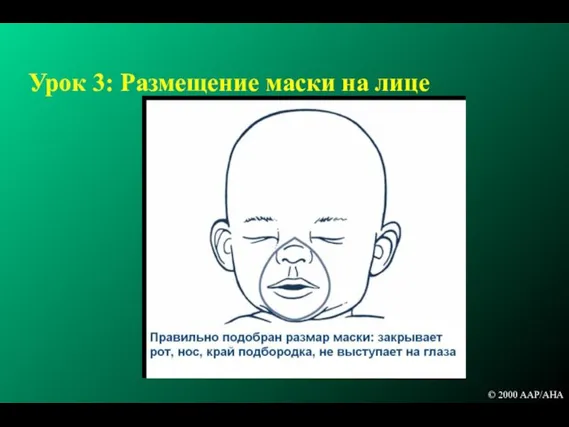
- 113. Урок 3: Размещение маски на лице © 2000 AAP/AHA
- 114. Урок 3: Размещение маски на лице Не оказывать чрезмерного давления на лицо Не допускайте попадания пальцев
- 115. Урок 3: Положение маски При наложении маски необходимо добиться герметичности. При использовании поточно-наполняющегося мешка это важно
- 116. Bennett S, Finer NN, Rich W, Vaucher Y. A comparison of three neonatal resuscitation devices. Resuscitation.
- 117. Neo Puff
- 118. Система NeoPuff
- 119. Подготовка NeoPuff к работе
- 120. Использование NeoPuff
- 121. Использование NeoPuff
- 122. Урок 3: Как проводить вентиляцию Экскурсия грудной клетки Аускультативная картина Улучшение цвета кожи и возрастание ЧСС
- 123. Урок 3: Перераздувание лёгких Если вдох кажется слишком глубоким, Использовано чрезмерное давление Риск возникновения пневмоторакса ©
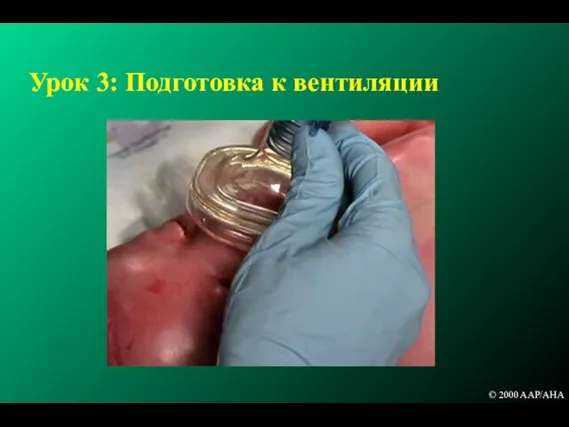
- 124. Урок 3: Подготовка к вентиляции © 2000 AAP/AHA
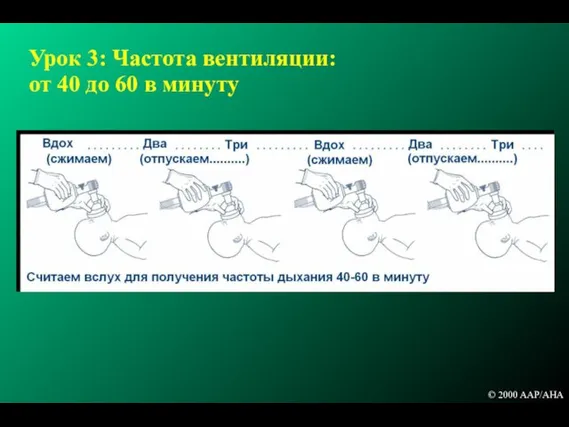
- 125. Урок 3: Частота вентиляции: от 40 до 60 в минуту © 2000 AAP/AHA
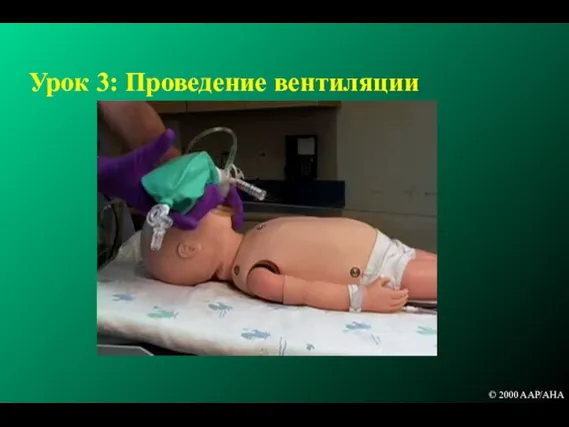
- 126. Урок 3: Проведение вентиляции © 2000 AAP/AHA
- 127. Урок 3: Отсутствует адекватная экскурсия Возможные причины Неправильное положение маски, недостаточно прижата Блокирование дыхательных путей Создаётся
- 128. Урок 3: Устранение проблем © 2000 AAP/AHA
- 129. Лучшее прилегание маски
- 130. Урок 3: Признаки улучшения Возрастание ЧСС Улучшение цвета кожи Спонтанное дыхание © 2000 AAP/AHA
- 131. Урок 3: Длительная вентиляция мешком и маской Следует установить орогастральный зонд для предупреждения растяжения желудка. Растяжение
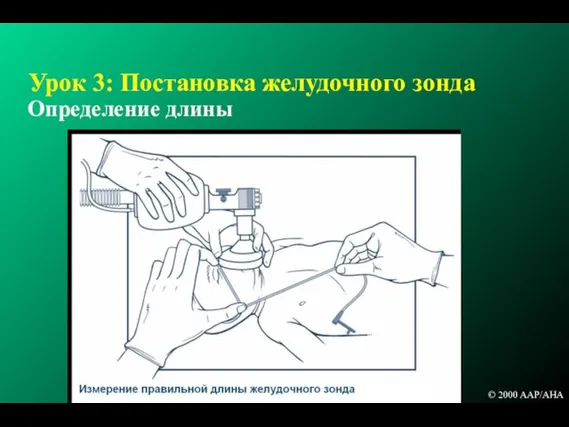
- 132. Урок 3: Постановка желудочного зонда Оборудование зонд 8F 20 мл шприц © 2000 AAP/AHA
- 133. Урок 3: Постановка желудочного зонда Определение длины © 2000 AAP/AHA
- 134. Урок 3: Постановка желудочного зонда : Техника Постановка через рот лучше чем через нос Присоединить шприц
- 135. Респираторная тактика Вентиляция доношенного может быть начата с FiO2 21% Целевая сатурация к 6-8 минутам жизни
- 136. Урок 3: Улучшение состояния не наступает Проходимость дыхательных путей, правильность положения маски Экскурсия грудной клетки адекватна?
- 137. Урок 3: Улучшение состояния не наступает ЧСС менее 60 не смотря на адекватную вентиляцию в течение
- 138. Показания к проведению Проведение непрямого массажа сердца Одновременное проведение вентиляции и непрямого массажа сердца Прекращение непрямого
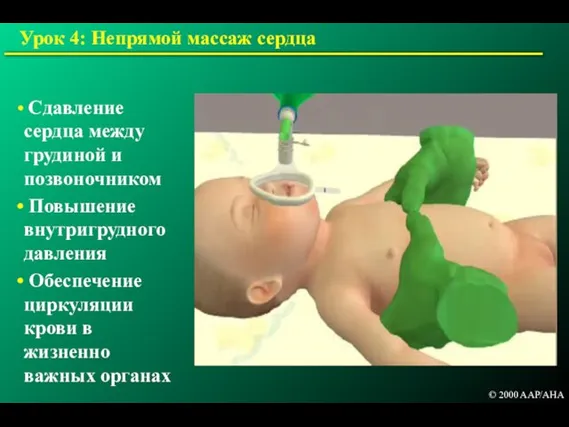
- 139. Урок 4: Непрямой массаж сердца Позволяет временно поддержать гемодинамику Должен проводиться параллельно с вентиляцией Непрямой массаж
- 140. Сдавление сердца между грудиной и позвоночником Повышение внутригрудного давления Обеспечение циркуляции крови в жизненно важных органах
- 141. Урок 4: Непрямой массаж сердца: Требуется 2 человека Один проводит непрямой массаж сердца Другой продолжает вентиляцию
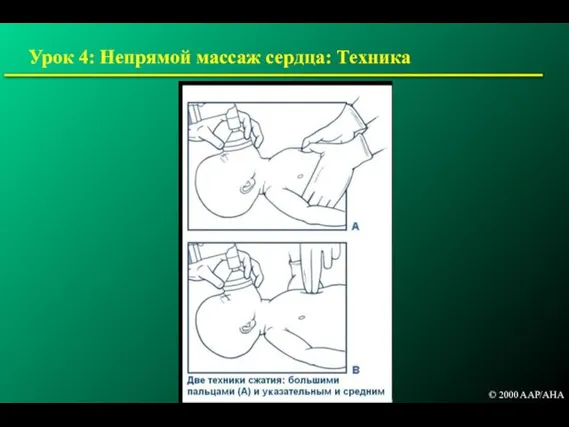
- 142. Урок 4: Непрямой массаж сердца: Техника © 2000 AAP/AHA
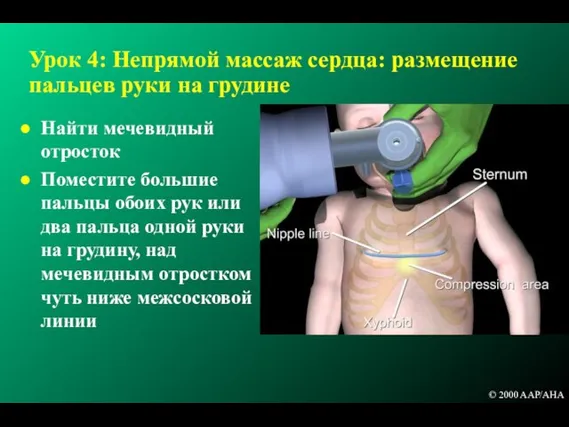
- 143. Урок 4: Непрямой массаж сердца: размещение пальцев руки на грудине Найти мечевидный отросток Поместите большие пальцы
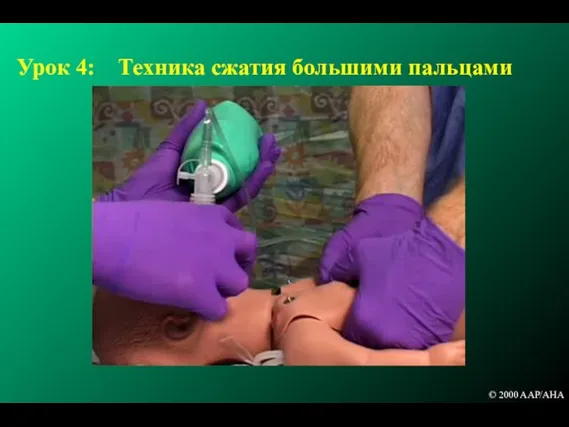
- 144. Урок 4: Непрямой массаж сердца: Техника сжатия большими пальцами Сжатие большими пальцами рук нижней трети грудины
- 145. Урок 4: Техника сжатия большими пальцами © 2000 AAP/AHA
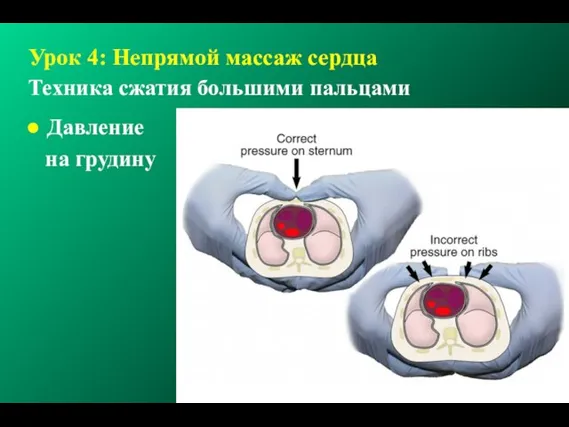
- 146. Урок 4: Непрямой массаж сердца Техника сжатия большими пальцами Давление на грудину © 2000 AAP/AHA
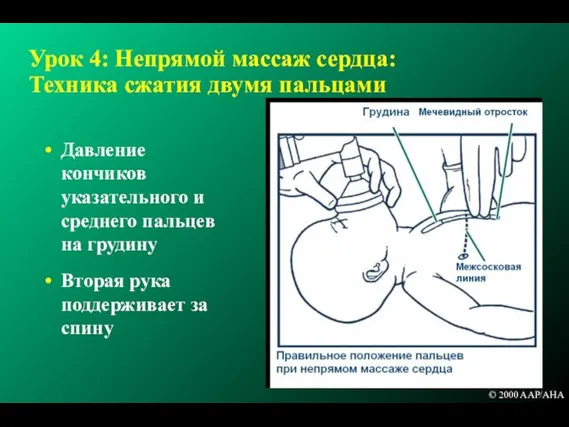
- 147. Урок 4: Непрямой массаж сердца: Техника сжатия двумя пальцами Давление кончиков указательного и среднего пальцев на
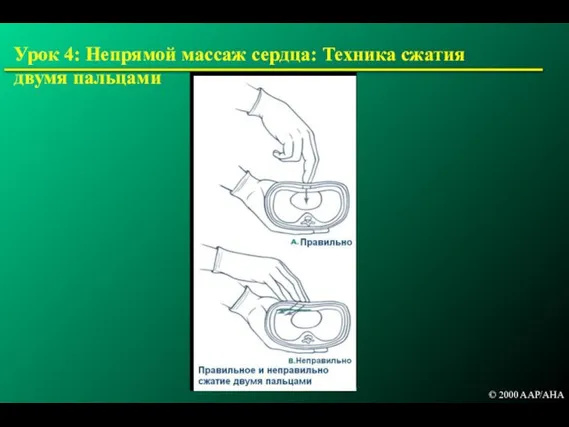
- 148. Урок 4: Непрямой массаж сердца: Техника сжатия двумя пальцами © 2000 AAP/AHA
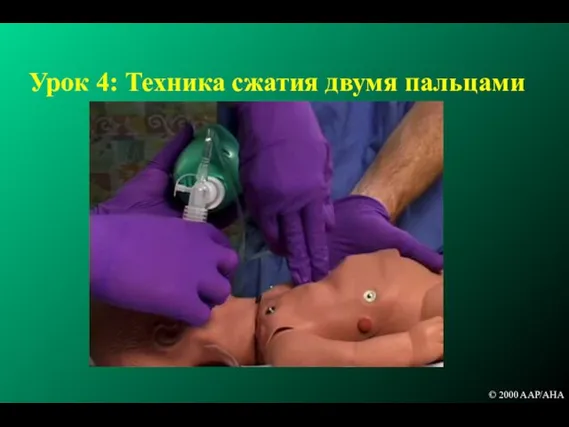
- 149. Урок 4: Техника сжатия двумя пальцами © 2000 AAP/AHA
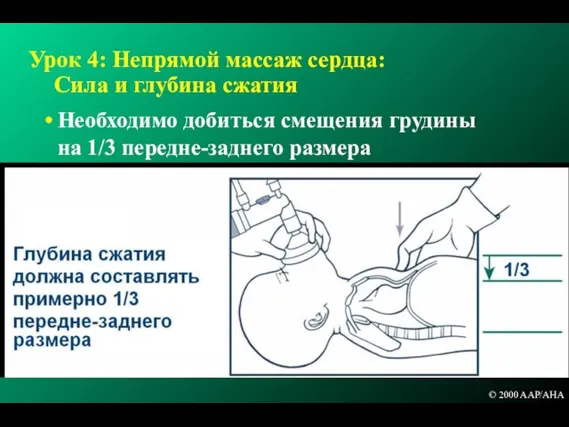
- 150. Урок 4: Непрямой массаж сердца: Сила и глубина сжатия Необходимо добиться смещения грудины на 1/3 передне-заднего
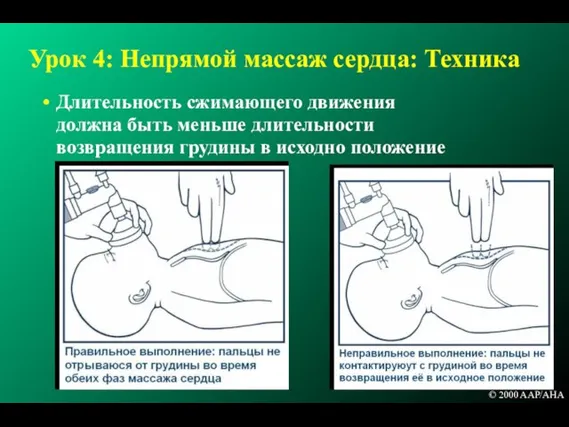
- 151. Урок 4: Непрямой массаж сердца: Техника Длительность сжимающего движения должна быть меньше длительности возвращения грудины в
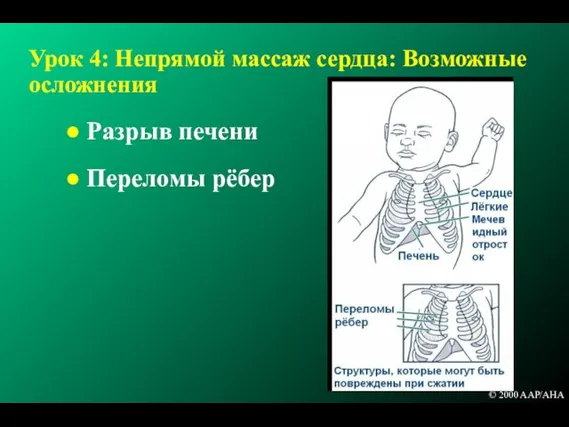
- 152. Урок 4: Непрямой массаж сердца: Возможные осложнения Разрыв печени Переломы рёбер © 2000 AAP/AHA
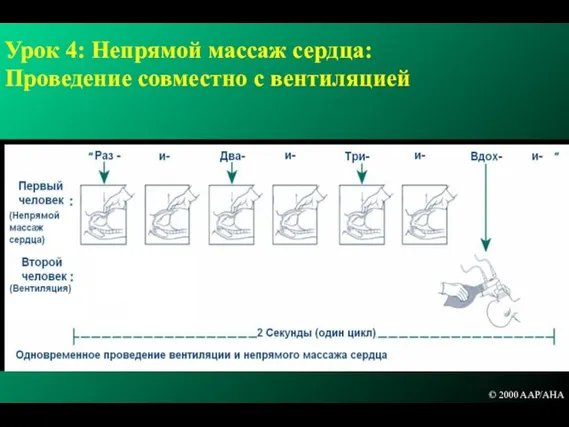
- 153. Урок 4: Непрямой массаж сердца: Проведение совместно с вентиляцией © 2000 AAP/AHA
- 154. Урок 4: Непрямой массаж сердца © 2000 AAP/AHA
- 155. Урок 4: Непрямой массаж сердца: Проведение совместно с вентиляцией Примерно за 2 секунды должен произойти цикл
- 156. Урок 4: Непрямой массаж сердца : Прекращение непрямого массажа После 30 секунд непрямого массажа сердца и
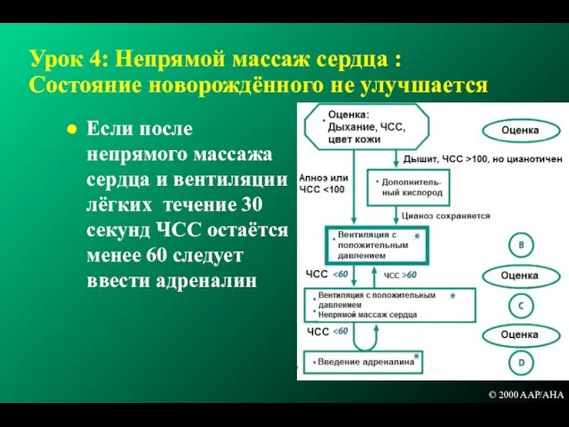
- 157. Урок 4: Непрямой массаж сердца : Состояние новорождённого не улучшается Если после непрямого массажа сердца и
- 158. Показания Подготовка оборудования Использование ларингоскопа Определение положения трубки Удаление мекония из трахеи Вентиляция через эндотрахальную трубку
- 159. Урок 5: Интубация трахеи : Показания Меконий в околоплодных водах и ребёнок не «активен» Требуется длительная
- 160. Урок 5: Интубация трахеи : Оборудование и расходный материал Оборудование должно быть чистым, защищённым от контаминации
- 161. Урок 5: Характеристики эндотрахеальной трубки Стерильная, одноразовая Однородная по диаметру на всём протяжении Сантиметровая шкала Без
- 162. Урок 5: Эндотрахеальные трубки: Примерный размер Следует выбирать размет ЭТТ исходя их массы и гестационного возраста
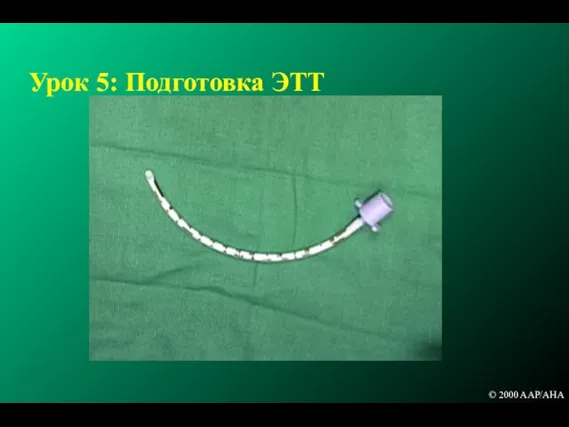
- 163. Урок 5: Подготовка ЭТТ © 2000 AAP/AHA
- 164. Урок 5: Подготовка ларингоскопа Выбор размера клинка Номер 0 для недоношенных Номер 1 для доношенных Проверьте
- 165. Урок 5: Подготовка к интубации Приготовить мешок и маску Подключить кислород Взять стетоскоп Приготовить ЭТТ (
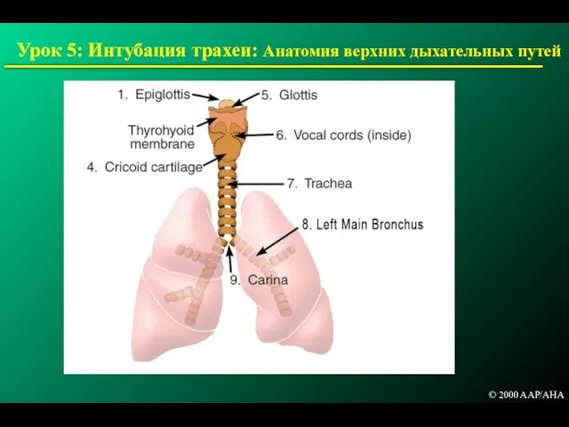
- 166. Урок 5: Интубация трахеи: Анатомия верхних дыхательных путей © 2000 AAP/AHA
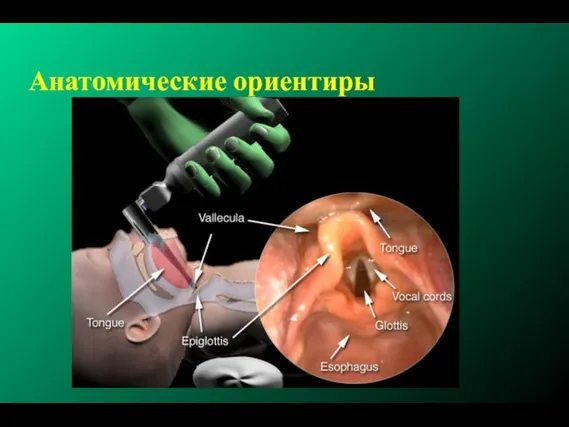
- 167. Анатомические ориентиры
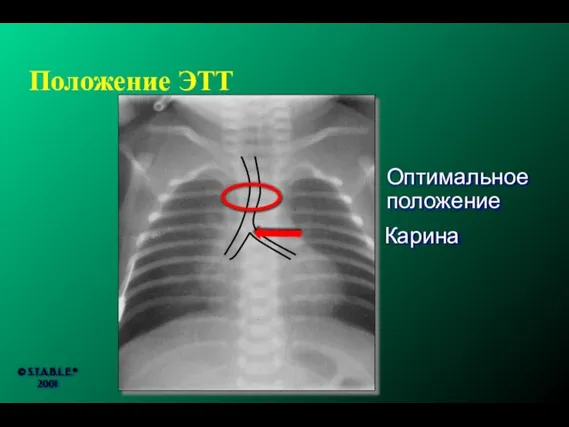
- 168. Положение ЭТТ Карина Оптимальное положение © S.T.A.B.L.E.® 2001
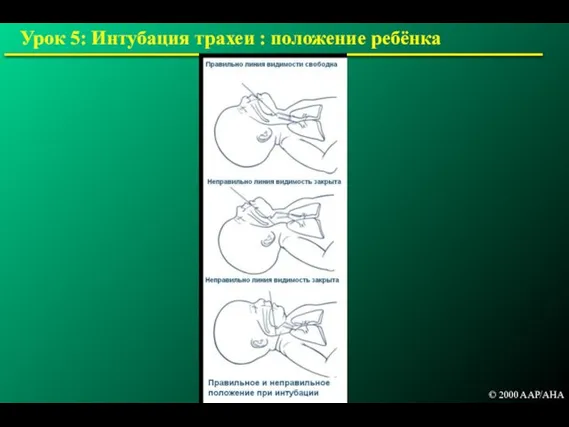
- 169. Урок 5: Интубация трахеи : положение ребёнка © 2000 AAP/AHA
- 170. Урок 5: Интубация трахеи : Как держать ларингоскоп © 2000 AAP/AHA
- 171. Ассистирование при интубации Ассистент проводящего процедуру должен: Обеспечить доступность и готовность оборудования Правильно расположить ребенка, зафиксировать
- 172. Ассистент проводящего процедуру должен: Обеспечивать вентиляцию с положительным давлением между попытками интубации Присоединить эндотрахеальную трубку к
- 173. Урок 5: Интубация трахеи Шаг 1: Подготовка к введению ларингоскопа Зафиксировать голову Обеспечить поступление кислорода ©
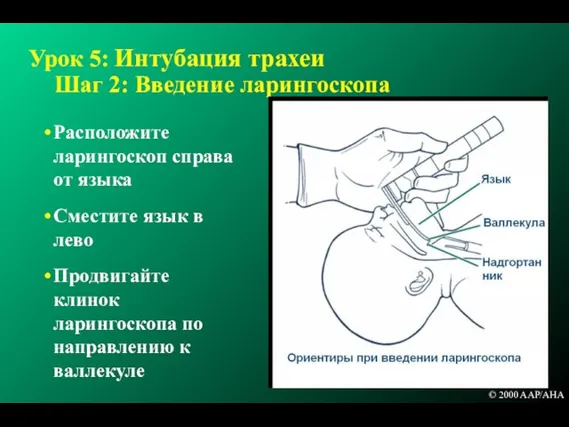
- 174. Урок 5: Интубация трахеи Шаг 2: Введение ларингоскопа Расположите ларингоскоп справа от языка Сместите язык в
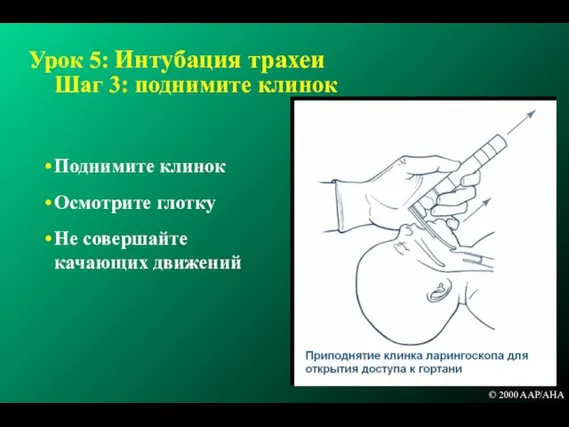
- 175. Урок 5: Интубация трахеи Шаг 3: поднимите клинок Поднимите клинок Осмотрите глотку Не совершайте качающих движений
- 176. Урок 5: Интубация трахеи Шаг 4: Найти анатомические ориентиры Голосовые связки выгладят как вертикальная полоса или
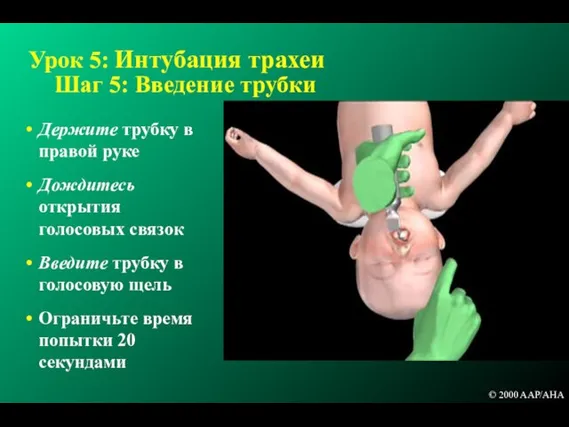
- 177. Урок 5: Интубация трахеи Шаг 5: Введение трубки Держите трубку в правой руке Дождитесь открытия голосовых
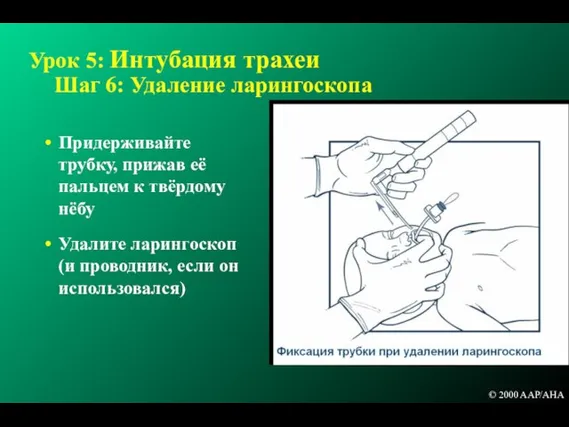
- 178. Урок 5: Интубация трахеи Шаг 6: Удаление ларингоскопа Придерживайте трубку, прижав её пальцем к твёрдому нёбу
- 179. Урок 5: Интубация трахеи: Проверить положение трубки Признаки правильного положения трубки Экскурсия грудной клетки с каждым
- 180. Глубина Масса (kg) (cm от верхней губы) 1* 7 2 8 3 9 4 10 *
- 181. Accuracy of the 7-8-9 Rule for endotracheal tube placement in the neonate. Peterson JPeterson J, Johnson
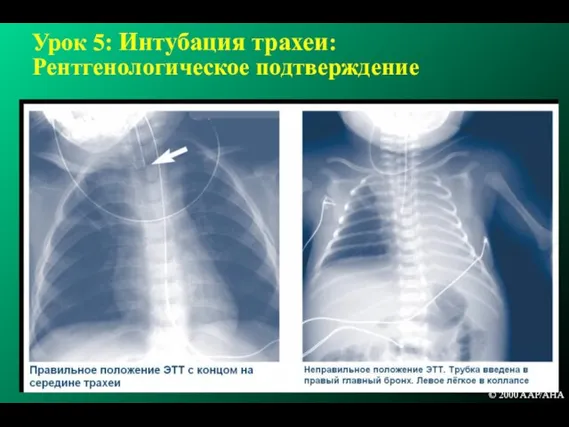
- 182. Урок 5: Интубация трахеи: Рентгенологическое подтверждение © 2000 AAP/AHA © 2000 AAP/AHA
- 183. Урок 5: Интубация трахеи : Проверка положения трубки Вероятно трубка не в трахее Нет экскурсии грудной
- 184. Интубация трахеи: уменьшение гипоксии во время интубации Предварительно оксигинируйте ребенка при помощи вентиляции с положительным давлением
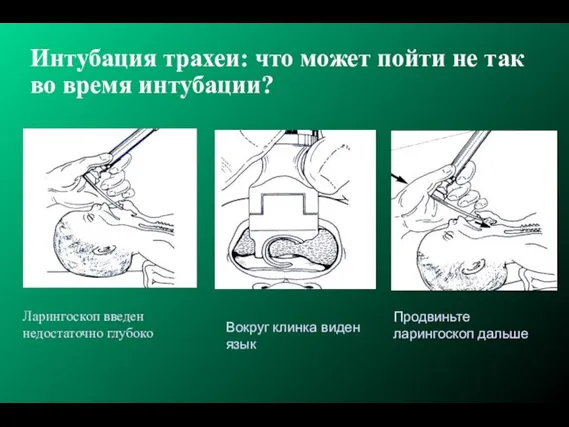
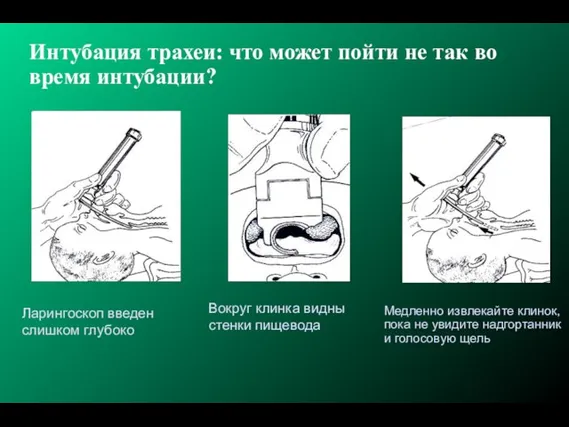
- 185. Интубация трахеи: что может пойти не так во время интубации? Ларингоскоп введен недостаточно глубоко Вокруг клинка
- 186. Интубация трахеи: что может пойти не так во время интубации? Ларингоскоп введен слишком глубоко Вокруг клинка
- 187. Альтернатива интубации трахеи Ларингеальная маска
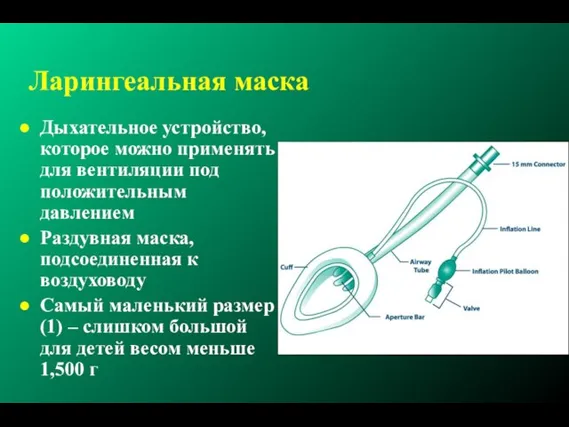
- 188. Ларингеальная маска Дыхательное устройство, которое можно применять для вентиляции под положительным давлением Раздувная маска, подсоединенная к
- 189. Когда применять ларингеальную маску? “Нельзя вентилировать и нельзя интубировать!” Челюстно-лицевые аномалии (напр., волчья пасть) Маленькая нижняя
- 190. Интубация трахеи: введение ларингеальной дыхательной маски При спущенной манжетке в ведущей руке держите воздуховод как карандаш
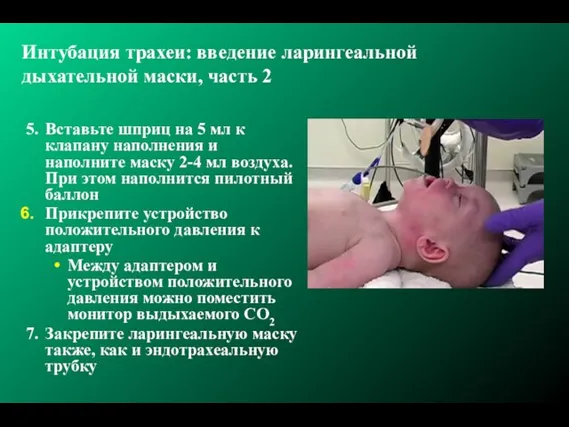
- 191. Интубация трахеи: введение ларингеальной дыхательной маски, часть 2 5. Вставьте шприц на 5 мл к клапану
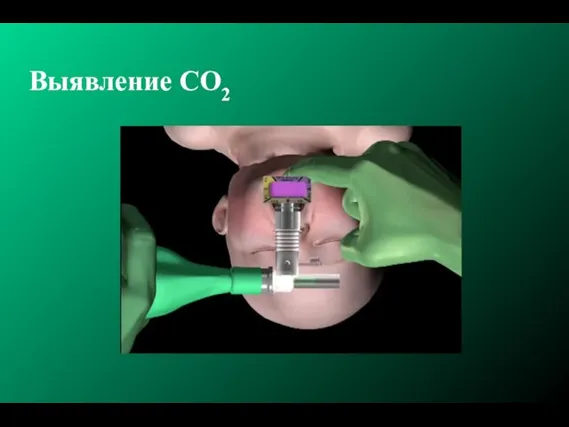
- 192. Выявление CO2
- 193. Интубация трахеи: что может пойти не так во время интубации Эндотрахеальная трубка введена слишком глубоко Дыхательные
- 194. Необходимость поддержания ФОЁ Т-образный коннектор (Neo-Puff) Мешок Амбу с клапаном РЕЕР
- 195. Neo Puff
- 196. Урок 6: Медикаменты Показания Введение адреналина через Эндотрахеальную трубку Пупочную вену Восполнение объёма
- 197. Урок 6: Адреналин: Показания ЧСС менее 60 после 30 секунд вентиляции и 30 секунд вентиляции и
- 198. Урок 6: Адреналин: Путь введения Эндотрахеальная трубка Пупочная вена © 2000 AAP/AHA
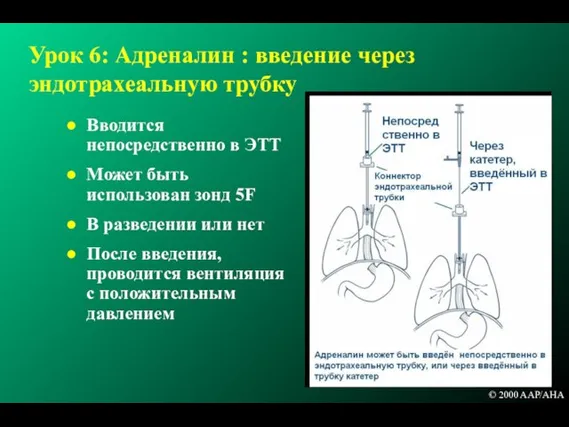
- 199. Урок 6: Адреналин : введение через эндотрахеальную трубку Вводится непосредственно в ЭТТ Может быть использован зонд
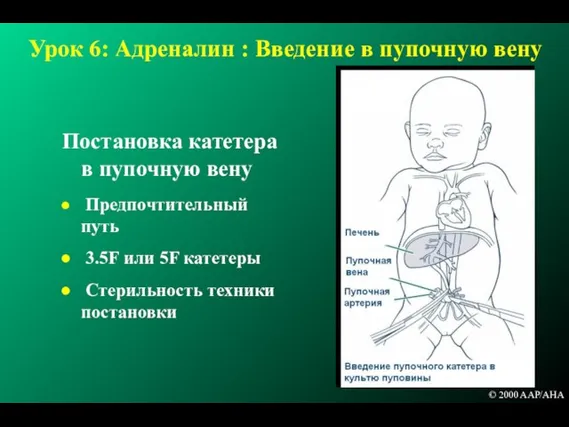
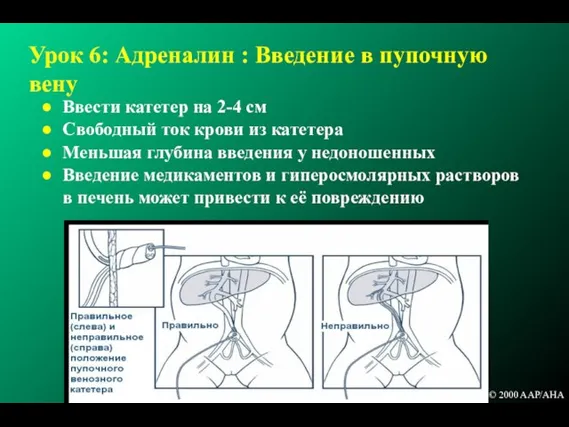
- 200. Урок 6: Адреналин : Введение в пупочную вену Постановка катетера в пупочную вену Предпочтительный путь 3.5F
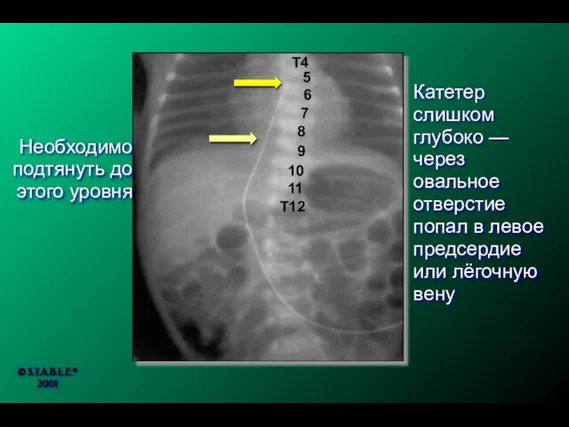
- 201. Пупочный венозный катетер Должен располагаться в нижней полой вене выше диафрагмы у места впадения вены в
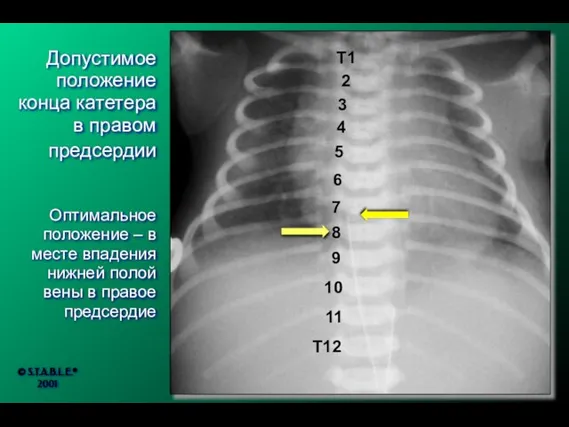
- 202. T12 11 10 9 8 7 6 5 4 3 2 T1 Допустимое положение конца катетера
- 203. Катетер слишком глубоко — через овальное отверстие попал в левое предсердие или лёгочную вену Необходимо подтянуть
- 204. Урок 6: Адреналин : Введение в пупочную вену Ввести катетер на 2-4 см Свободный ток крови
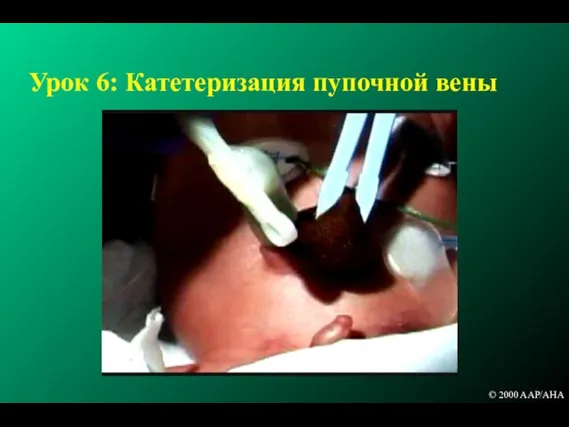
- 205. Урок 6: Катетеризация пупочной вены © 2000 AAP/AHA
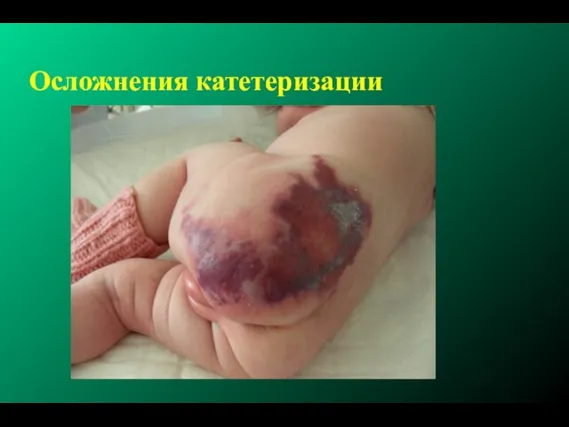
- 206. Осложнения катетеризации
- 207. Урок 6: Адреналин © 2000 AAP/AHA
- 208. Урок 6: Адреналин: Эффекты, Повторные введения Увеличивает силу и частоту сердечных сокращений Периферическая вазоконстрикция Введение можно
- 209. АДРЕНАЛИН Поскольку нет никаких данных, доказывающих эффективность эндотрахеального введения адреналина, рекомендуется как можно раньше установить венозный
- 210. ДОЗА АДРЕНАЛИНА Рекомендуемая внутривенная доза адреналина – 0.01 – 0.03 мг/кг (0,1-0,3 мл/кг 1:10000), использование доз
- 211. Урок 6: Адреналин : отсутствие эффекта (ЧСС Проверить эффективность Вентиляции Непрямого массажа сердца Положение ЭТТ Введение
- 212. Урок 6: Недостаточный эффект адреналина: Гиповолемия Признаки гиповолемии Бледность кожи после оксигенации Слабый пульс (высокая или
- 213. СРЕДА ДЛЯ ВОСПОЛНЕНИЯ Физиологический раствор так же эффективен, как и 5% альбумин для восполнения ОЦК, но
- 214. Урок 6: Восполнение ОЦК: Допустимые растворы Физ.раствор (NaCl 0,9%) © 2000 AAP/AHA
- 215. Урок 6: Восполнение ОЦК: Доза и введение © 2000 AAP/AHA
- 216. Урок 6: Медикаменты: Восполнение ОЦК Восполнение ОЦК Ожидаемые признаки восполнения ОЦК: Подъём артериального давления Хорошее наполнение
- 217. Неблагоприятные эффекты введения соды - повышение в венозной крови РаСО2 (венозная гиперкарбия) и усугубление внутриклеточного ацидоза
- 218. Неблагоприятные эффекты введения соды - может увеличивать концентрацию лактата - вызывает гипокальциемию (как результат – гипокальциемические
- 219. Применение соды для лечения ацидоза Одним из показаний для назначения соды некоторые авторы считают артериальную гипотензию,
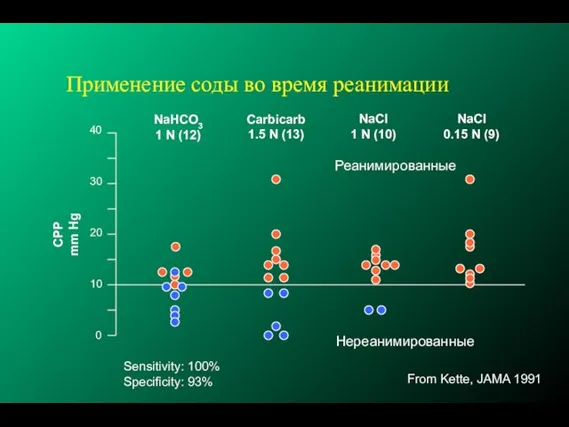
- 220. Применение соды во время реанимации 0 10 20 30 40 CPP mm Hg NaHCO3 1 N
- 221. Применение соды для лечения ацидоза Авторы систематического обзора [Beveridge C, Wilkinson A. 2005] оценивали эффективность применения
- 222. Медикаменты введены: улучшения нет
- 223. Проблемы, осложняющие реанимацию Постреанима-ционный уход Реанимация в послеродовом периоде Урок 7: Особые обстоятельства
- 224. Урок 7: Нет улучшения состояния после реанимации Выполняемые действия зависят от: Отсутствие спонтанного дыхания Неадекватная вентиляция
- 225. Урок 7: Нет адекватной вентиляции Механическое блокирование дыхательных путей Мекониальная или слизистая пробка Атрезия хоан Пороки
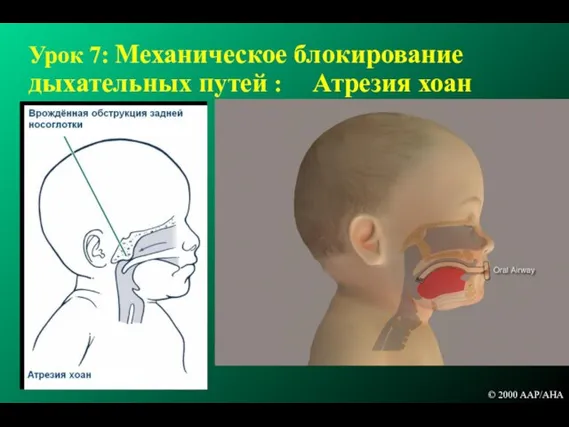
- 226. Урок 7: Механическое блокирование дыхательных путей : Атрезия хоан © 2000 AAP/AHA
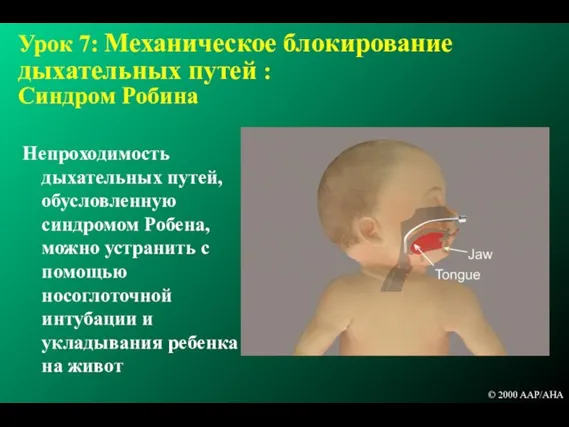
- 227. Урок 7: Механическое блокирование дыхательных путей : Синдром Робина Непроходимость дыхательных путей, обусловленную синдромом Робена, можно
- 228. Урок 7: Вентиляция с положительным давлением не позволяет обеспечить адекватную вентиляцию Нарушение функции лёгких Пневмоторакс Жидкость
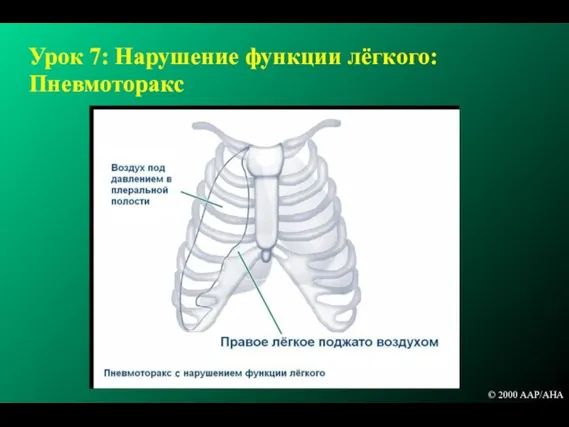
- 229. Урок 7: Нарушение функции лёгкого: Пневмоторакс © 2000 AAP/AHA
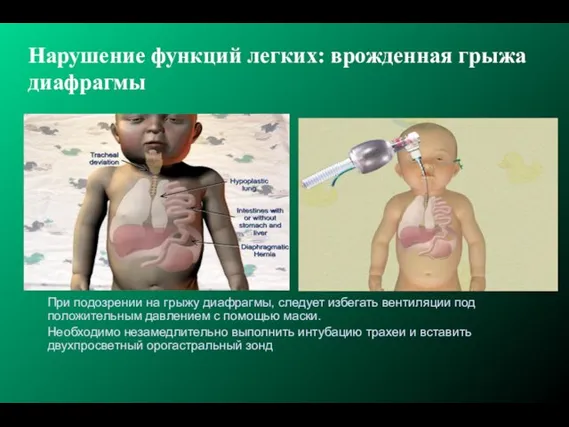
- 230. Нарушение функций легких: врожденная грыжа диафрагмы При подозрении на грыжу диафрагмы, следует избегать вентиляции под положительным
- 231. Урок 7: Ребёнок остаётся цианотичным и сохраняется брадикардия Убедитесь, что есть экскурсия грудной клетки Убедитесь в
- 232. Неудачные попытки восстановления спонтанного дыхания Возможно Повреждения мозга (гипоксически ишемическая энцефалопатия) Глубокого ацидоза, врожденного нервно-мышечного расстройства
- 233. Урок 6: Антагонисты наркотиков: Налоксона гидрохлорид © 2000 AAP/AHA
- 234. Время пересечения пуповины Отсроченное пересечение пуповины возможно как у доношенных, так и у недоношенных новорождённых Манипуляция
- 235. Урок 7: Постреанимационный уход Ребёнок требует Тщательный мониторинг - ЧСС, АД, SpO2 Предупреждающий уход Лабораторные исследования
- 236. Урок 7: Постреанимационные проблемы Лёгочная гипертензия Пневмония, аспирация, инфекция Гипотензия Требуется введение жидкости Судороги, апноэ Гипогликемия
- 237. ГИПЕРТЕРМИЯ Новорожденные от матерей с лихорадкой имеют выше риск респираторной депрессии, судорог, церебрального паралича и смерти
- 238. Урок 7: Постреанимационные проблемы : Недоношенный новорождённый Температурный режим Незрелость лёгких Внутричерепные кровоизлияния Гипогликемия Некротизирующий энтероколит
- 239. Реанимация в послеродовом периоде Согреть, привести в правильное положение, освободить дыхательные пути Стимулировать дыхание, при необходимости
- 240. Факторы риска связанные с преждевременными родами. Дополнительные необходимые ресурсы. Поддержка температуры. Управление кислородом. Вспомогательная вентиляция. Снижение
- 241. Недоношенные новорождённые: Дополнительные Риски Большая потеря тепла. Повышенная опасность развития гипероксии Неразвитые легкие и слабые дыхательные
- 242. Дополнительные ресурсы в родзале Дополнительный обученный персонал, включая обученных интубации. Дополнительные стратегии поддержки температуры. Сжатый воздух
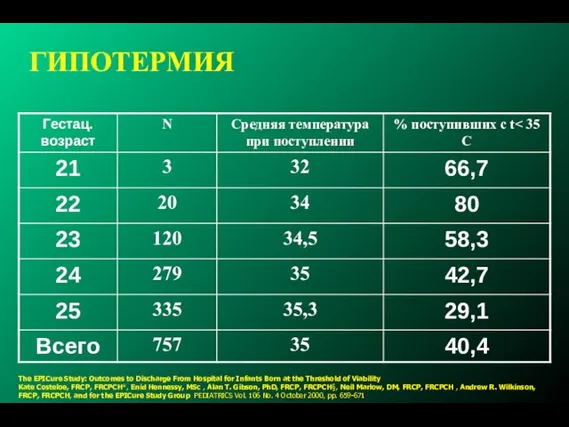
- 243. ГИПОТЕРМИЯ The EPICure Study: Outcomes to Discharge From Hospital for Infants Born at the Threshold of
- 244. Опасность гипотермии Температура при поступлении в ОРИТН имеет обратную связь со смертностью (повышение на 28% при
- 245. ГИПОТЕРМИЯ Недоношенные дети склонны у гипотермии несмотря на стандартные мероприятия по обеспечению температурного режима (LOE 5)
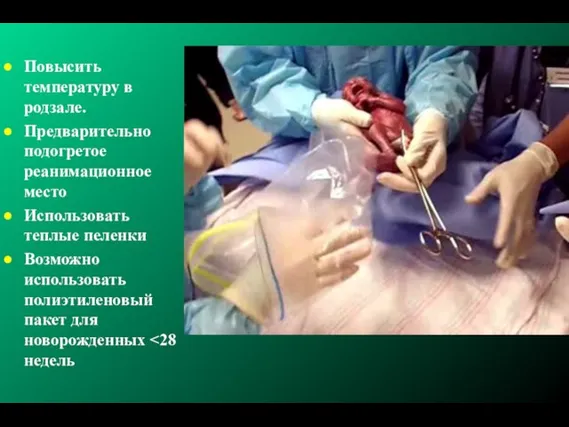
- 246. Повысить температуру в родзале. Предварительно подогретое реанимационное место Использовать теплые пеленки Возможно использовать полиэтиленовый пакет для
- 247. Проблемы предыдущих протоколов Высокая частота гипервентиляции (гипокапнии) Высокая частота гипероксии Высокий риск баротравмы и волюмотравмы Итоги:
- 248. Задачи Минимально возможная инвазивность Ограничение давления на вдохе Формирование функциональной остаточной ёмкости Управление фракцией кислорода
- 249. Ранний нСРАР Если у недоношенных новорождённых имеются респираторные попытки, первым и единственным методом респираторной поддержки в
- 250. Neo Puff
- 251. Кислород в родзале кислород это тоже лекарство и должен использоваться в соответствии с общепринятыми фармакологическими принципами;
- 252. Escrig R, Arruza L, Izquierdo I, et al. Achievement of targeted saturation values in extremely low
- 253. Vento M, Moro M, Escrig R, Arruza L, Villar G, Izquierdo I, Roberts LJ 2nd, Arduini
- 254. Kamlin CO, O’Donnell CP, Davis PG, Morley CJ 2006 Oxygen saturation in healthy infants immediately after
- 255. Сатурация Вентиляция начинается без применения кислорода Дети с ЭНМТ начинают вентилироваться с FiO2 30-40% Первые несколько
- 256. Стратегия респираторной помощив родзале Минимально возможная инвазивность респираторной поддержки для обеспечения приемлемого газообмена Использование низких уровней
- 257. Велик риск церебральной ишемии или гиперволемии Обращаться с младенцем нежно Избегать позиции тела ребенка головой вниз
- 258. Low Apgar Score and Mortality in Extremely Preterm Neonates Born in the United States. Lee HCLee
- 259. Постреанимационный период Гликемия Следить за апноэ и брадикардией Бережная респираторная поддержка Взвешенный подход к энтеральному питанию
- 260. Урок 9: Этические вопросы Правила поведения в начале и при окончании реанимации Общение с родителями Отказ
- 261. Этика реанимации новорожденных Принципы этики для новорожденных не должны отличаться от таких принципов для старших детей
- 262. Если реанимация не дает результата Прекращение реанимационных действий возможно по прошествии 10 минут с момента полной
- 263. Участие родителей после смерти ребенка Поощряйте присутствие родителей/держание ими ребенка Уменьшите родительскую боль и страдания/окружите родителей
- 264. Забота о семье после смерти ребенка Последовательная, чувствительная и искренняя, преисполненная сострадания забота Квалифицированное общение Последующая
- 265. Принятие решений Родители правомочны принимают решения за своих новорожденных детей Родители должны получить полную и точную
- 266. Законы и реанимация новорожденных Законы разнятся в зависимости от местарасположения Не существует федеральных законов, которые бы
- 267. Реанимация не инициируется: Исход определен При отклонениях в период беременности, недостаточном весе при рождении и /
- 268. Реанимация не инициируется: Исход неопределен В случаях неопределенного исхода когда новорожденный находится на грани выживания и
- 269. Определение срока беременности и веса плода Акушерское определение сроков точно вплоть до одной – двух недель,
- 270. Реанимация против воли родителей Высокая вероятность выживания, приемлемый риск болезненности Правовые и этические обязательства перед ребенком
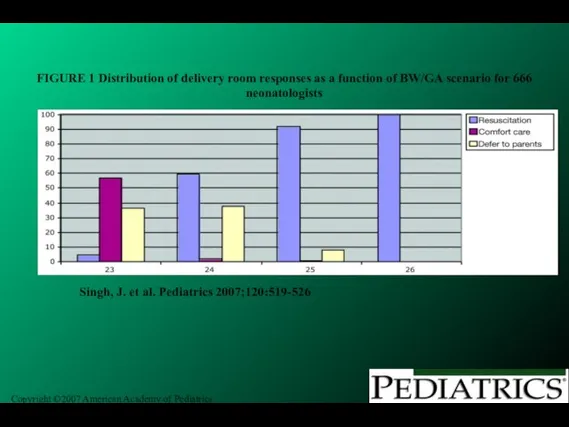
- 271. Copyright ©2007 American Academy of Pediatrics Singh, J. et al. Pediatrics 2007;120:519-526 FIGURE 1 Distribution of
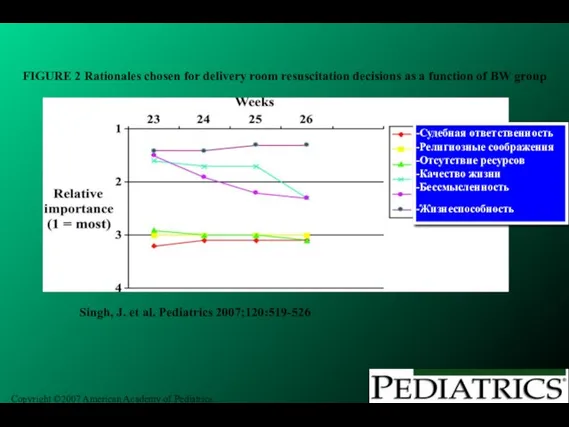
- 272. Copyright ©2007 American Academy of Pediatrics Singh, J. et al. Pediatrics 2007;120:519-526 FIGURE 2 Rationales chosen
- 273. США Реанимация новорождённых с массой менее 500 грамм и ГВ менее 23 недель нецелесообразна в связи
- 274. Исходы детей с ЭНМТ Survival and major disability rate in infant born at 22-25 weeks of
- 275. Day-by-Day Postnatal Survival in Very Low Birth Weight Infants. Mohamed MAMohamed MA, Nada AMohamed MA, Nada
- 276. Принципы реанимации новорождённых с ЭНМТ в Австрии ГВ паллиативная терапия ГВ 22-23 недели дифференцированный подход (индивидуальная
- 277. Принципы реанимации новорождённых с ЭНМТ в Швеции ГВ паллиативная терапия ГВ 23-24 недели интенсивная терапия при
- 278. Консультирование перед родами с высокой степенью риска Установление отношений с родителями Последовательное предоставление информации согласованный уход
- 279. Урок 9: Медицинская документация Запись всех выполненных действий Оценка ребёнка по шкале Апгар на 1, 5
- 280. Урок 9: Шкала Апгар
- 281. Laptook ARLaptook AR, Shankaran SLaptook AR, Shankaran S, Ambalavanan NLaptook AR, Shankaran S, Ambalavanan N, Carlo
- 282. Урок 9: Этические проблемы : Отказ от начала реанимации Подтверждённый гестационный возраст Анэнцефалия © 2000 AAP/AHA
- 283. Урок 7: Этические проблемы: прекращение реанимации Уверенность в отсутствии попыток самостоятельного дыхания После 10 минут асистолии
- 285. Скачать презентацию
































































































































































































 Заседание экспертного совета проекта МОБИЛЬНЫЙ ЭТИКЕТ
Заседание экспертного совета проекта МОБИЛЬНЫЙ ЭТИКЕТ Лабораторная работа. Тема 14. Жизненный цикл предприятия
Лабораторная работа. Тема 14. Жизненный цикл предприятия Рисуем диких животных
Рисуем диких животных Открытый урок по технологии Моделирование фартука
Открытый урок по технологии Моделирование фартука Разработка быстродействующего высоковакуумного натекателя с блоком управления и исследование динамических характеристик вакуу
Разработка быстродействующего высоковакуумного натекателя с блоком управления и исследование динамических характеристик вакуу Специфические особенности воспитания детей с врождёнными расщелинами
Специфические особенности воспитания детей с врождёнными расщелинами Занятие по профориентации «Профессия - ветеринар»
Занятие по профориентации «Профессия - ветеринар» Учебно-методический пакет «Исследования природы зимой»
Учебно-методический пакет «Исследования природы зимой» Природные памятники Самарской области
Природные памятники Самарской области Чрезвычайные ситуации природного и техногенного характера, присущие Санкт-Петербургу
Чрезвычайные ситуации природного и техногенного характера, присущие Санкт-Петербургу Международная статистика. Вводная лекция
Международная статистика. Вводная лекция Сертификат защита-365. Защита портативной техники от случайных повреждений и кражи
Сертификат защита-365. Защита портативной техники от случайных повреждений и кражи Научно-методическое сопровождение преподавания курса «Основы духовно-нравственной культуры народов России»
Научно-методическое сопровождение преподавания курса «Основы духовно-нравственной культуры народов России» Нововведения в условия проведения ЕГЭ в 2009 году
Нововведения в условия проведения ЕГЭ в 2009 году Аксиома ответственности 2.0
Аксиома ответственности 2.0 Нетрадиционные формы мотивации персонала. Патернализм
Нетрадиционные формы мотивации персонала. Патернализм Атомизация. Процесс газовой атомизации
Атомизация. Процесс газовой атомизации На рыбалку. Тренажёр по английскому языку
На рыбалку. Тренажёр по английскому языку Семинар учителей технологии«Повышение эффективности урока через активное использование ИКТ»
Семинар учителей технологии«Повышение эффективности урока через активное использование ИКТ» Единый урок, посвященный Дню Республики
Единый урок, посвященный Дню Республики ПСИХОЛОГИЧЕСКОЕ КОНСУЛЬТИРОВАНИЕ И ПСИХОКОРРЕКЦИЯ
ПСИХОЛОГИЧЕСКОЕ КОНСУЛЬТИРОВАНИЕ И ПСИХОКОРРЕКЦИЯ лекция 3
лекция 3 Презентация Microsoft PowerPoint
Презентация Microsoft PowerPoint Презентация на тему Изображение пространственных фигур
Презентация на тему Изображение пространственных фигур Виды автогородков. Направления деятельности при использовании автогородков
Виды автогородков. Направления деятельности при использовании автогородков Налог на профессиональный доход. Самозанятые граждане
Налог на профессиональный доход. Самозанятые граждане Оперонные системы регуляции. Лактозный оперон
Оперонные системы регуляции. Лактозный оперон Техника соревновательной деятельности (направленность, характер стабильности проявления количественных характеристик техники)
Техника соревновательной деятельности (направленность, характер стабильности проявления количественных характеристик техники)