Содержание
- 3. 1
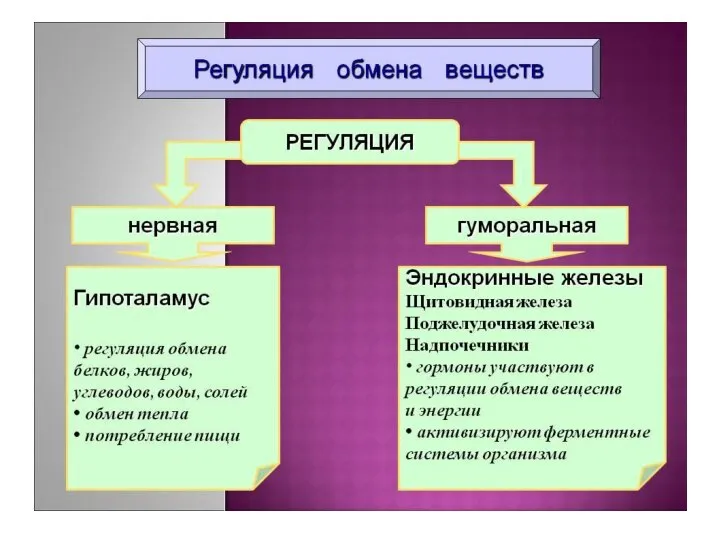
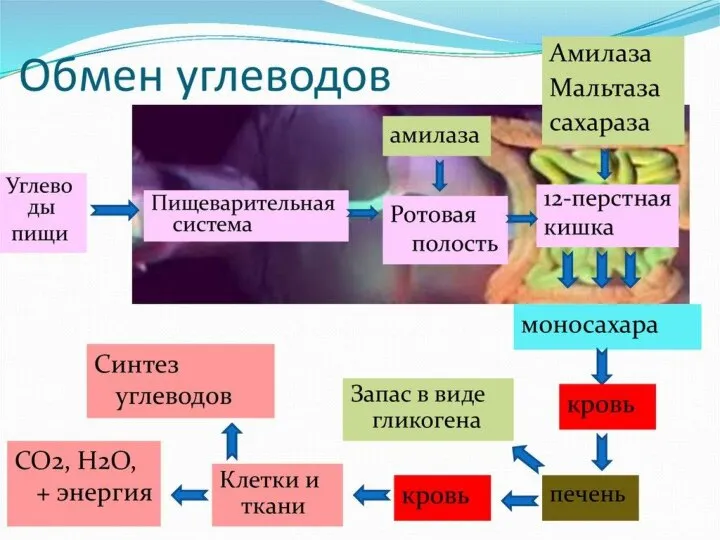
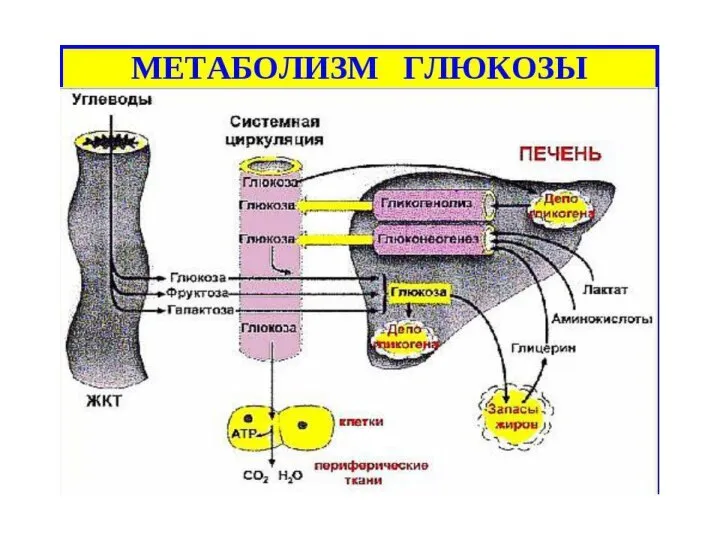
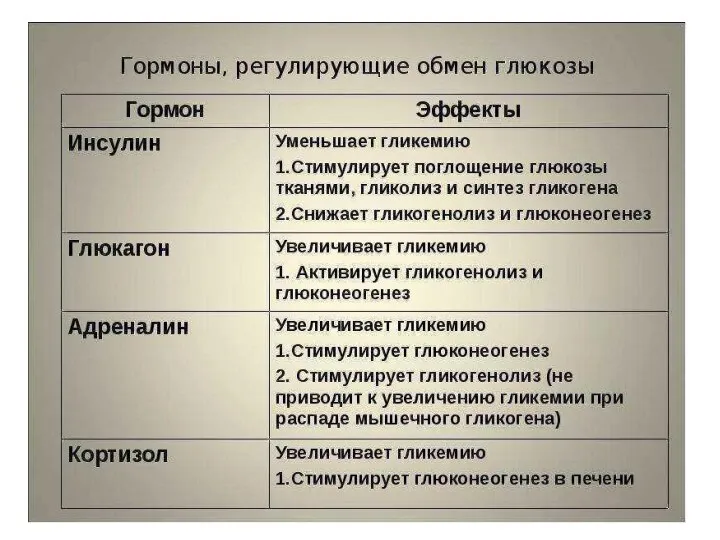
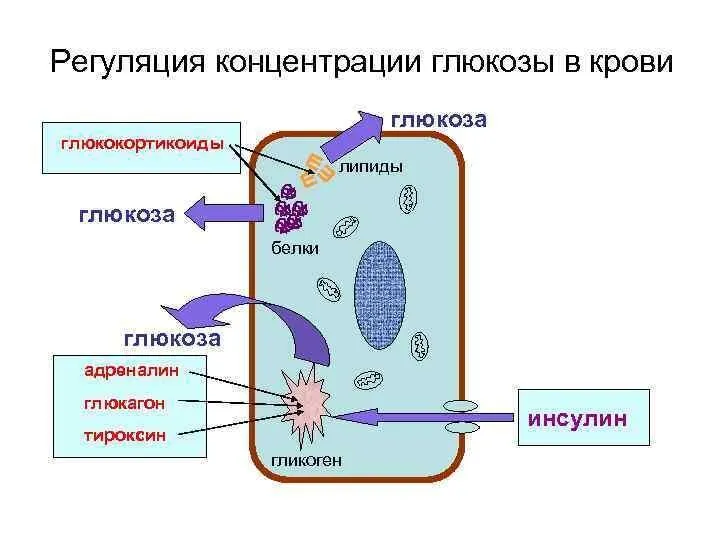
- 6. Регуляция уровня глюкозы в крови Наиболее важными регуляторами уровня глюкозы в крови являются центральная нервная система
- 7. 1
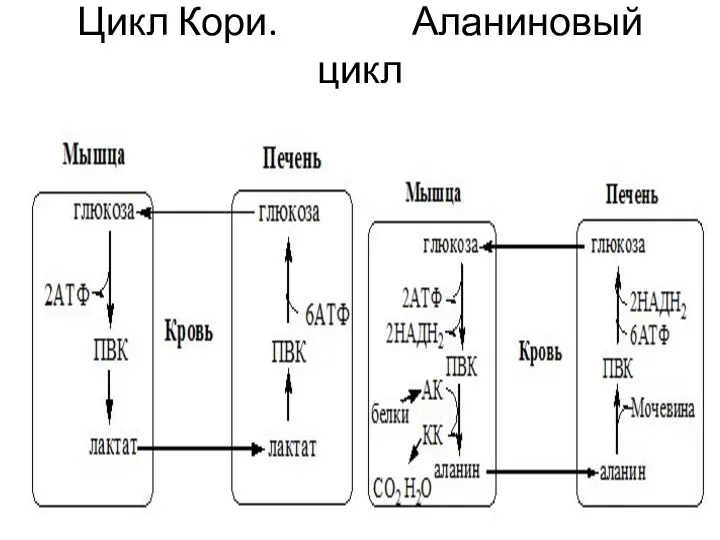
- 10. Цикл Кори. Аланиновый цикл
- 11. В регуляции уровня глюкозы в крови важнейшую роль играют гормоны поджелудочной железы - инсулин и глюкагон
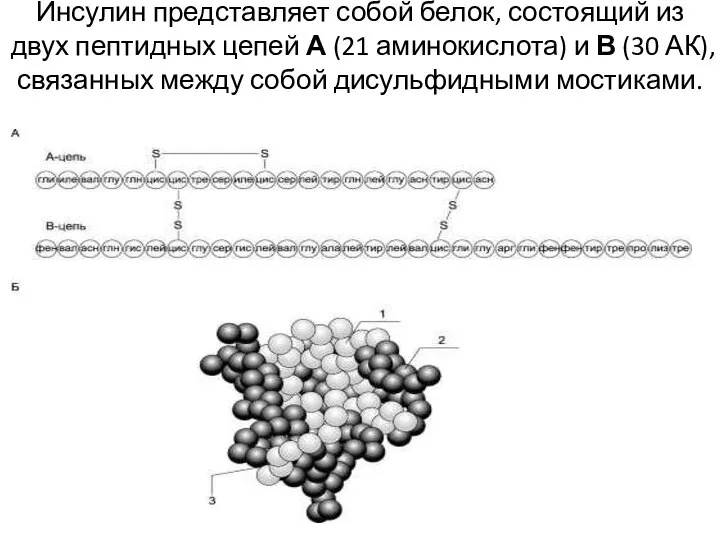
- 15. Инсулин представляет собой белок, состоящий из двух пептидных цепей А (21 аминокислота) и В (30 АК),
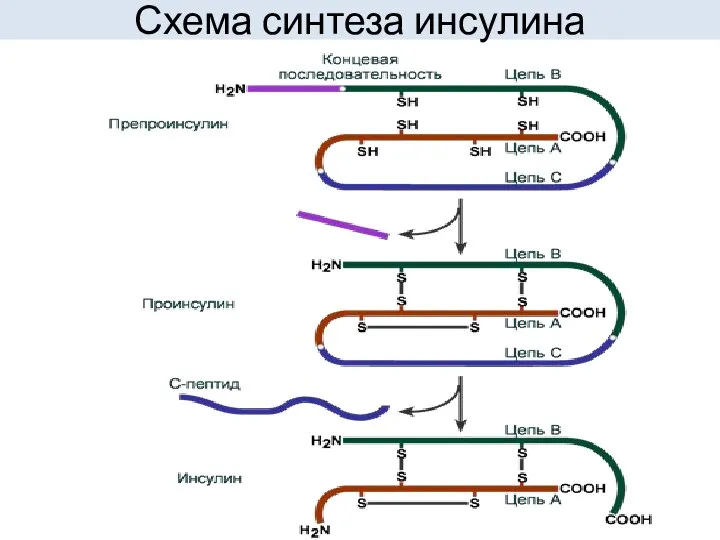
- 16. Синтез инсулина Инсулин синтезируется в β-клетках поджелудочной железы в виде препроинсулина, на N-конце которого находится концевая
- 17. Схема синтеза инсулина
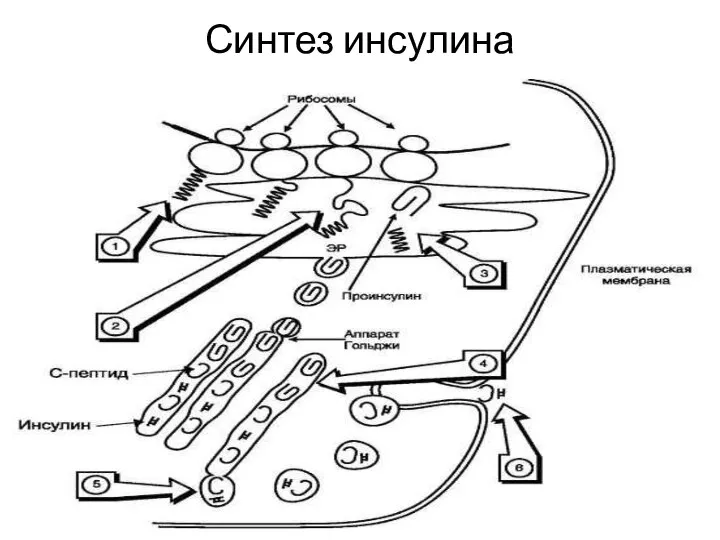
- 18. Синтез инсулина
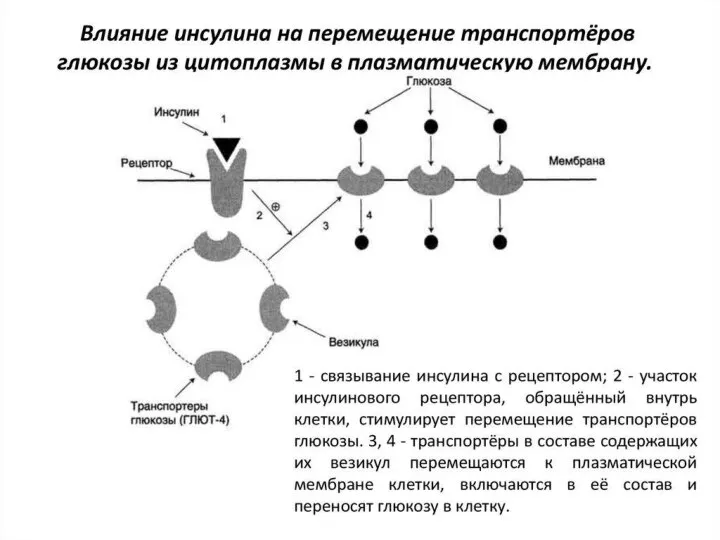
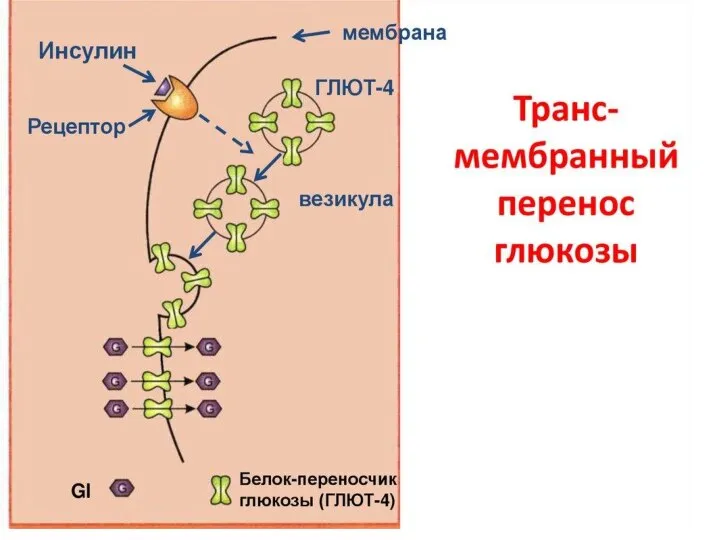
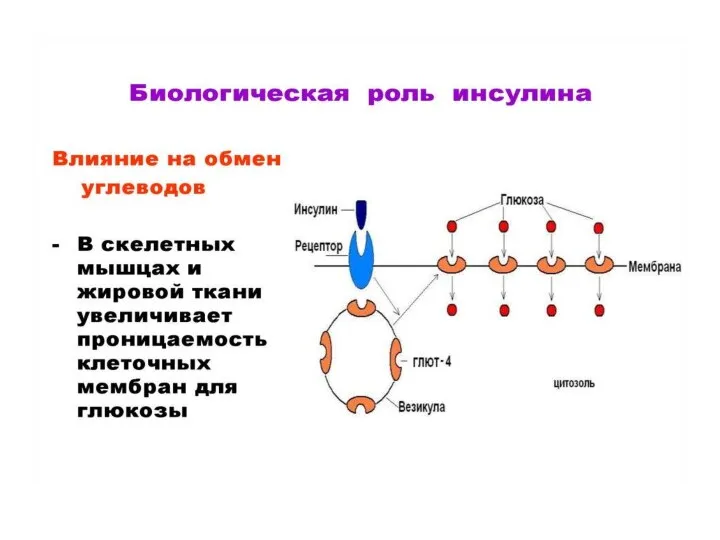
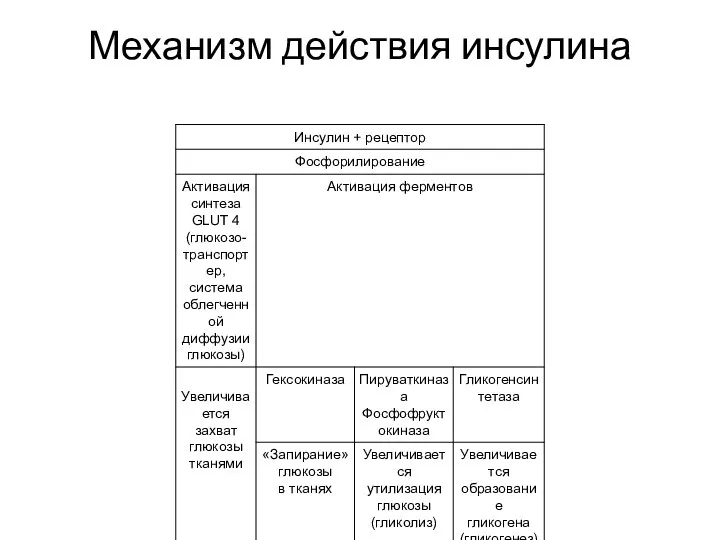
- 19. Инсулин снижает уровень глюкозы в крови за счет: • способствует транспорту глюкозы из крови в клетки
- 20. Механизм действия инсулина
- 21. 1 Таким образом, нормальный гормональный ответ на повышение уровня глюкозы в крови зависит от двух факторов:
- 23. Глюкагон Глюкагон — полипетид, состоящий из 29 аминокислотных остатков. Он продуцируется а-клетками островков Лангерганса и имеет,
- 24. 1 Таким образом, концентрация глюкозы в крови возрастает после еды в результате всасывания углеводов пищи. Повышенный
- 26. Контринсулярные гормоны Адреналин, норадреналин, кортизол и соматотропный гормон (СТГ) также способны повышать уровень глюкозы в крови,
- 27. Контринсулярные гормоны Глюкокортикоиды (гормоны коры надпочечников, основной представитель — кортизол) угнетают захват глюкозы многими тканями. В
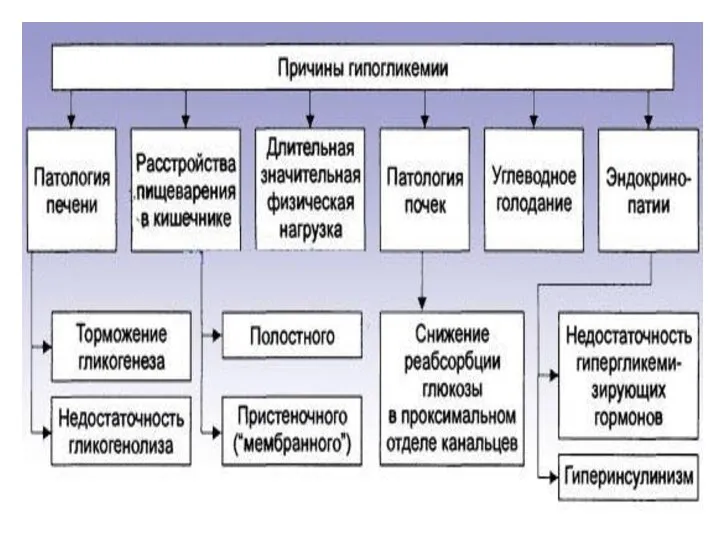
- 35. Гипогликемия-концентрация глюкозы в крови менее 3,3 ммоль/л
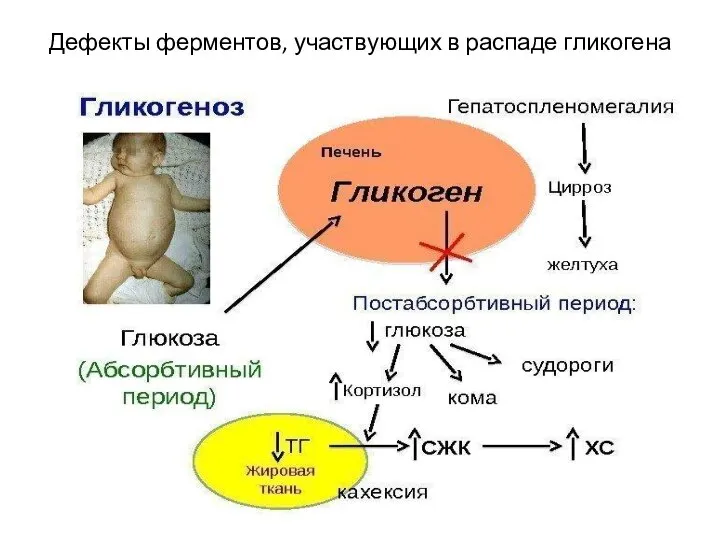
- 41. Дефекты ферментов, участвующих в распаде гликогена
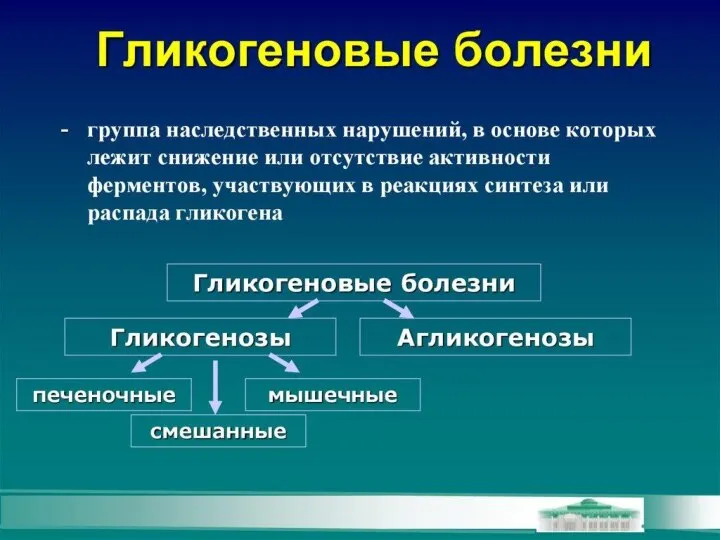
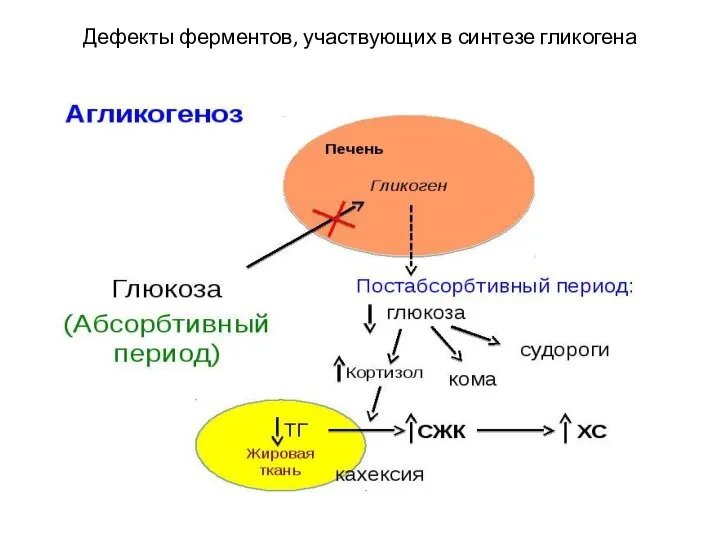
- 42. Дефекты ферментов, участвующих в синтезе гликогена
- 43. 1 Абсорбтивный период – поступление в организм, переваривание и усвоение белков, жиров и углеводов.( После приема
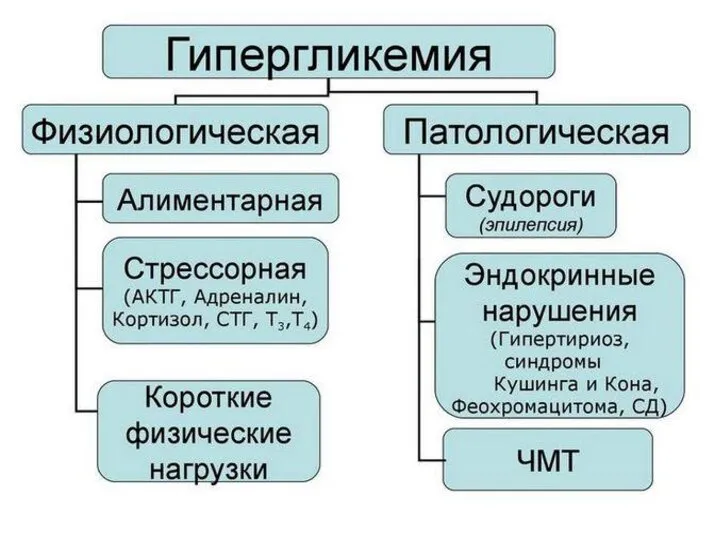
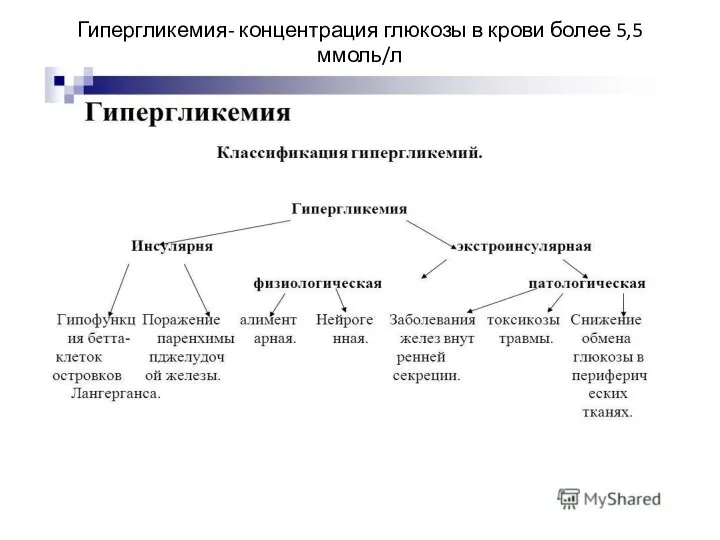
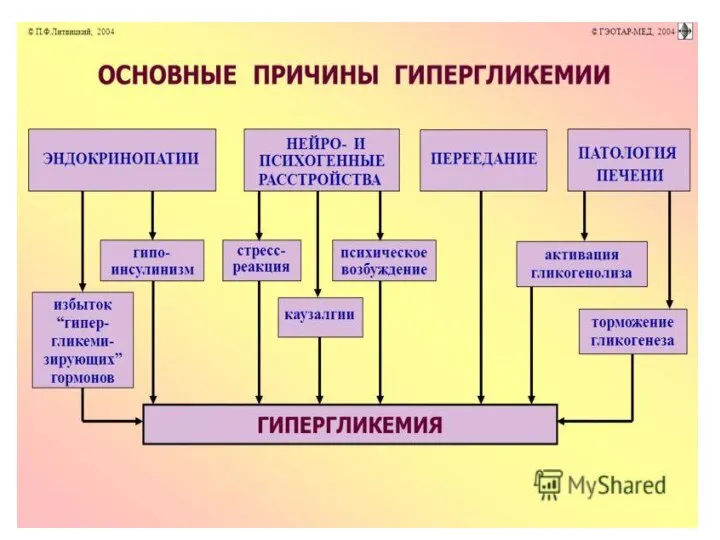
- 48. Гипергликемия- концентрация глюкозы в крови более 5,5 ммоль/л
- 51. 1 Необходимо постоянно поддерживать минимальный уровень глюкозы в крови для нормального функционирования головного мозга. Нормальный гормональный
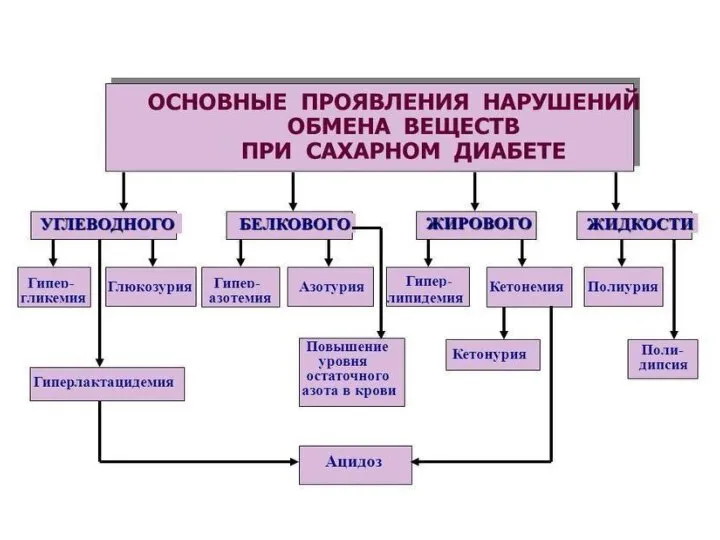
- 52. Сахарный диабет Сахарный диабет — заболевание, которое характеризуется гипергликемией, возникающей вследствие абсолютной или относительной инсулиновой недостаточности.
- 53. Сахарный диабет Сахарный диабет (СД) – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является
- 54. Выделяют два вида сахарного диабета: СД 1 типа – нарушение углеводного обмена, вызванное деструкцией β-клеток поджелудочной
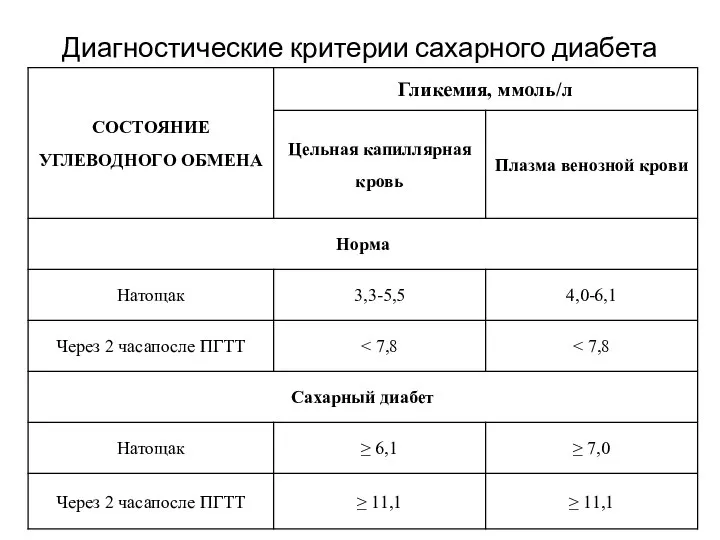
- 55. Диагностические критерии сахарного диабета
- 56. Гликозилированный гемоглобин Определение гликозилированного гемоглобина (HbA1c) используется при длительном контроле состояния больных сахарным диабетом. Данный показатель
- 59. Скачать презентацию


































 Презентация на тему Зачем нужна гигиена 4 класс
Презентация на тему Зачем нужна гигиена 4 класс  Все ли йогурты полезны
Все ли йогурты полезны Хромосомная теория наследственности. Сцепленное наследование, кроссинговер
Хромосомная теория наследственности. Сцепленное наследование, кроссинговер Анатомия человека. Спинной мозг. Топография белого и серого вещества. Оболочки и межоболочечные пространства. (Тема 1.2)
Анатомия человека. Спинной мозг. Топография белого и серого вещества. Оболочки и межоболочечные пространства. (Тема 1.2) Взаємодія генів. Генетика кількісних ознак. Пенетрантність, eкспресивність, плейотропна дія генів
Взаємодія генів. Генетика кількісних ознак. Пенетрантність, eкспресивність, плейотропна дія генів Влияние радиации на живые организмы
Влияние радиации на живые организмы Презентация на тему Эволюция земноводных
Презентация на тему Эволюция земноводных  Группа крови по системе AB0
Группа крови по системе AB0 Презентация на тему БОЛЕЗНЕТВОРНЫЕ БАКТЕРИИ
Презентация на тему БОЛЕЗНЕТВОРНЫЕ БАКТЕРИИ  Концепция клеточного строения
Концепция клеточного строения Значение пищеварения в жизнедеятельности организма. Процессы пищеварения. Строение пищеварительной системы
Значение пищеварения в жизнедеятельности организма. Процессы пищеварения. Строение пищеварительной системы Обонятельные расстройства
Обонятельные расстройства Физиология бактерий
Физиология бактерий Анатомия стебля. Лист
Анатомия стебля. Лист Барофизиология
Барофизиология Презентация на тему Многообразие животных (7 класс)
Презентация на тему Многообразие животных (7 класс)  Виды мышечной ткани
Виды мышечной ткани Изучение биологии колониальных птиц на примере береговых ласточек
Изучение биологии колониальных птиц на примере береговых ласточек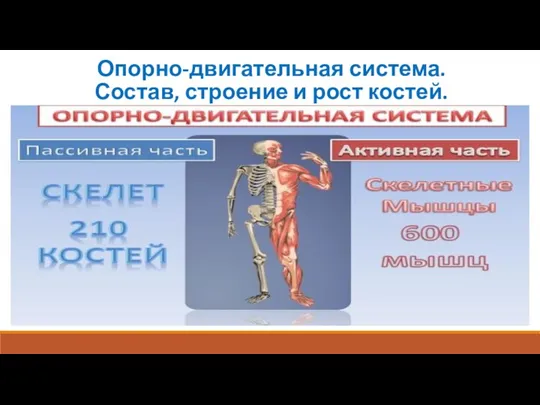 Опорно-двигательная система человека. Состав, строение и рост костей
Опорно-двигательная система человека. Состав, строение и рост костей Строение клетки и клеточные структуры
Строение клетки и клеточные структуры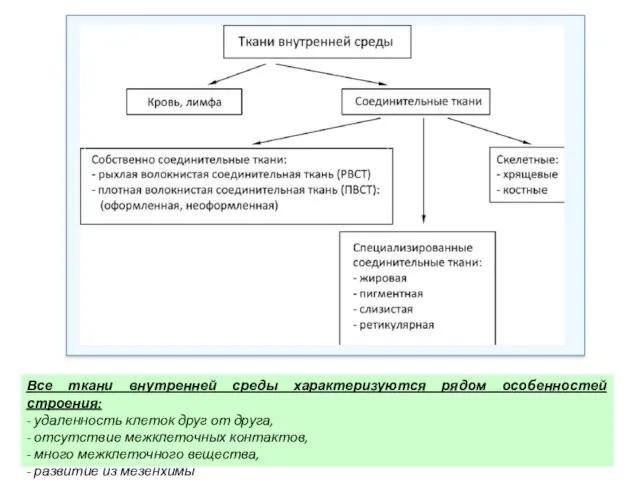 Ткани внутренней среды
Ткани внутренней среды Анатомо-физиологические особенности сердечно-сосудистой системы
Анатомо-физиологические особенности сердечно-сосудистой системы Плесневые грибы и дрожжи
Плесневые грибы и дрожжи Метаболізм ліпідів. Метаболізм білків. Стероїди. (Лекція 2)
Метаболізм ліпідів. Метаболізм білків. Стероїди. (Лекція 2) Презентация на тему Бионика
Презентация на тему Бионика  Мышцы и их функции
Мышцы и их функции Сравнительная характеристика внутренних систем организма животных различных классов, 7 класс
Сравнительная характеристика внутренних систем организма животных различных классов, 7 класс Формы размножения организмов и их цитологические основы
Формы размножения организмов и их цитологические основы