Слайд 2Тема
Общие правила оказания
первой медицинской помощи

Слайд 3Первая медицинская помощь представляет собой комплекс срочных мероприятий, направленных на сохранение жизни

и здоровья пострадавших при травмах, несчастных случаях, отравлениях и внезапных заболеваниях.
Время от момента травмы, отравления до момента получения помощи должно быть предельно сокращено. Оказывающий помощь обязан действовать решительно, но обдуманно и целесообразно.
Слайд 4ПРИЗНАКИ ЖИЗНИ:
—наличие пульса на сонной артерии. Для этого указательный и средний пальцы

прикладывают к углублению на шее спереди от верхнего края грудинно-ключично-сосцевидной мышцы, которая хорошо выделяется на шее;
—наличие самостоятельного дыхания. Устанавливается по движению грудной клетки, по увлажнению зеркала, приложенного ко рту и носу пострадавшего;
—реакция зрачка на свет. Если открытый глаз пострадавшего заслонить рукой, а затем быстро отвести ее в сторону, то наблюдается сужение зрачка.
Слайд 5Оказание помощи бессмысленно при явных признаках смерти:
— помутнение и высыхание роговицы глаза;
—при

сдавливании глаза с боков пальцами зрачок сужается и напоминает кошачий глаз;
—появление трупных пятен и трупного окоченения.
Во всех случаях оказания первой помощи необходимо принять меры по доставке пострадавшего в лечебное учреждение или вызвать “скорую помощь”.
Слайд 6Оживление или реанимация представляют собой восстановление жизненно важных функций организма, прежде всего

дыхания и кровообращения. Реанимацию проводят тогда, когда отсутствуют дыхание и сердечная деятельность или они угнетены настолько, что не обеспечивают минимальных потребностей организма.
Возможность оживления основана на том, что смерть никогда не наступает сразу, ей всегда предшествует переходная стадия — терминальное состояние. Изменения, происходящие в организме при умирании, не сразу необратимы и при своевременном оказании помощи могут быть полностью устранены.
Слайд 7В терминальном состоянии различают агонию и клиническую смерть. Агония характеризуется затемненным сознанием,

резким нарушением сердечной деятельности и падением артериального давления, расстройством дыхания, отсутствием пульса. Кожа пострадавшего холодная, бледная или с синюшным оттенком. После агонии наступает клиническая смерть, при которой отсутствуют основные признаки жизни — дыхание и сердцебиение. Она длится 3 — 5 минут. Это время необходимо использовать для реанимации. После наступления биологической смерти оживление невозможно. Несколько минут, отделяющих состояние клинической смерти от биологической, не оставляют времени на разговоры, суету, размышления и ожидания.
Слайд 8В первую очередь необходимо убедиться в наличии пульса на сонной артерии и

дыхания. Если пульс есть, а дыхание отсутствует, немедленно приступают к проведению искусственной вентиляции легких.
Сначала обеспечивают восстановление проходимости дыхательных путей. Для этого пострадавшего или больного укладывают на спину, голову максимально запрокидывают назад и, захватывая пальцами за углы нижней челюсти, выдвигают ее вперед так, чтобы зубы нижней челюсти располагались впереди верхних. Проверяют и очищают ротовую полость от инородных тел (куски пищи, песок, мокрота, зубные протезы и др.). Для этого используют бинт, салфетку, носовой платок, намотанные на указательный палец. Все это делают быстро, но осторожно, чтобы не нанести дополнительных травм. Открывать рот при спазме жевательных мышц можно шпателем, черенком ложки, после чего в виде распорки вставляют между челюстями свернутый бинт.
Слайд 9Если дыхательные пути свободны, но дыхание отсутствует, приступают к искусственной вентиляции легких

методом рот в рот” или “рот в нос”. Для этого, удерживая запрокинутой голову пострадавшего и сделав глубокий вдох, вдувают выдыхаемый воздух в рот.
Нос пострадавшего зажимают пальцами для предотвращения выхода воздуха во внешнюю среду. При проведении искусственной вентиляции легких методом “рот в нос” воздух вдувают в нос пострадавшего, закрывая при этом его рот. Более гигиенично это делать через увлажненную салфетку или кусок бинта.
После вдувания воздуха необходимо отстраниться, выдох происходит пассивно. Частота вдуваний воздуха —12—18 в мин. Эффективность искусственной вентиляции легких можно оценить по поднятию грудной клетки пострадавшего при заполнении его легких вдуваемым воздухом.
Слайд 10Для восстановления работы сердца во многих случаях может быть достаточным проведение прекардиального

удара. Для этого ладонь одной руки размещают на нижней трети грудины и наносят по ней короткий и резкий удар кулаком другой руки. Затем повторно проверяют наличие пульса на сонной артерии и при его отсутствии приступают к проведению наружного массажа сердца и искусственной вентиляции легких. Пострадавшего укладывают на жесткую поверхность. Оказывающий помощь помещает обе свои ладони на нижнюю треть грудины и энергичными толчками надавливает на грудную стенку, используя при этом и массу собственного тела. Грудная стенка, смещаясь к позвоночнику на 4-5 см, сжимает сердце и выталкивает кровь из его камер по естественному руслу. Массаж сердца осуществляют с частотой 60 надавливаний в мин., У детей до 10 лет массаж выполняют одной рукой с частотой 80 надавливаний в минуту.
Слайд 11Эффективность определяется появившимся пульсом на сонных артериях в такт с нажатиями на

грудную клетку. Через каждые 15 надавливаний оказывающий помощь вдувает дважды в рот пострадавшего воздух и вновь приступает к массажу сердца. Если реанимационные мероприятия проводят два человека, то один осуществляет массаж сердца, другой — искусственное дыхание в режиме одно вдувание воздуха через 5 нажатий на грудную стенку. Периодически проверяется, не появился ли самостоятельный пульс на сонных артериях. Об эффективности реанимации судят также по сужению зрачка, появлению реакции на свет.
Слайд 12При наличии или восстановлении дыхания и сердечной деятельности пострадавшего, находящегося в бессознательном

или коматозном состоянии, обязательно укладывают на бок (безопасное положение), при котором не происходит удушение пострадавшего собственным запавшим языком, а в случае рвоты — рвотными массами. Для этого берут пострадавшего за дальнее от оказывающего помощь плечо и ближнее бедро и незначительным усилием поворачивают его на бок, сгибая при этом ногу в коленном суставе. Рука должна находиться спереди, а нога согнута в коленном суставе, чтобы препятствовать поворачиванию пострадавшего на живот. Это чрезвычайно важно для предупреждения асфиксии (удушья) в результате западения языка и попадания в дыхательные пути инородных тел. О западении языка часто свидетельствует дыхание, напоминающее храп, и резко затрудненный вдох.
Слайд 13ПРИ КРОВОТЕЧЕНИИ
Кровотечением называют истечение крови из кровеносных сосудов при нарушении целости их
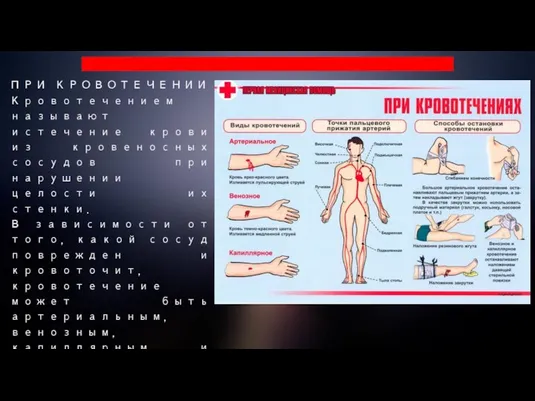
стенки.
В зависимости от того, какой сосуд поврежден и кровоточит, кровотечение может быть артериальным, венозным, капиллярным и смешанным. При наружном кровь поступает во внешнюю среду, при внутреннем — во внутренние полости организма.
Слайд 14При артериальном кровотечении изливающаяся кровь ярко-красного цвета, бьет сильной пульсирующей, в ритме

сердечных сокращений, струей. При венозном она темно-вишневая и вытекает равномерной струей без признаков самостоятельной остановки. В случае повреждения крупной вены возможна пульсация струи крови в ритме дыхания. При наружном капиллярном кровотечении кровь выделяется равномерно из всей раны, как из губки.
Смешанное имеет признаки артериального, венозного и капиллярного.
Слайд 15При травматическом кровотечении нередко наблюдаются общие явления: обморок и синдром острой кровопотери.

Пострадавший с острой кровопотерей бледен, покрыт холодным потом, безучастен к окружающему, обычно вял, говорит тихим голосом, жалуется на головокружение, потемнение перед глазами при подъеме головы, отмечает сухость во рту, просит пить. При отсутствии помощи и продолжающемся кровотечении может наступить смерть.
Слайд 16Первая медицинская помощь при кровотечении зависит от его характера и заключается во

временной остановке и доставке пострадавшего в ближайшее лечебное учреждение. В большинстве случаев остановить наружное кровотечение можно с помощью обычной или давящей повязки.
При наложении давящей повязки с помощью ватно-марлевой подушечки индивидуального перевязочного пакета или другого стерильного материала (при его отсутствии — чистой хлопчатобумажной ткани) туго тампонируют рану и укрепляют такой тампон тугой повязкой.
Кровоостанавливающий жгут накладывают только при сильном артериальном кровотечении, когда другими способами остановить его не удается.
Слайд 17При сильном кровотечении для уменьшения кровопотери перед наложением давящей повязки или жгута

необходимо прижать артерию к костным выступам в определенных наиболее удобных для этого точках, где хорошо прощупывается пульс. Для прижатия плечевых артерий вводят кулак в подмышечную впадину и прижимают руку к туловищу, для бедренных артерий — надавливают кулаком на внутреннюю поверхность верхней трети бедра. Прижать некоторые артерии можно и путем фиксированного сгибания конечности. Для прижатия артерий предплечья кладут две пачки бинта или валик из подручного материала в локтевой сгиб и максимально сгибают руку в локтевом суставе, для артерий голени — в подколенную ямку кладут такой же валик и максимально сгибают голень в коленном суставе. Способом фиксированного сгибания конечности для прижатия артерий нельзя пользоваться при подозрении на перелом кости.
Слайд 18Кровоостанавливающий жгут накладывают на одежду или специально подложенную под него ткань (полотенце,

кусок марли, косынку). Жгут подводят под конечность выше места кровотечения и поближе к ране, сильно растягивают, не уменьшая натяжения, затягивают вокруг конечности и закрепляют концы. При правильном наложении жгута кровотечение из раны прекращается, конечность ниже места его наложения бледнеет, пульс на лучевой артерии и тыльной артерии стопы исчезает. Под жгут подкладывают записку с указанием даты, часа и минут его наложения. Конечность ниже места наложения жгута сохраняет жизнеспособность только в течение 1,5 — 2 часов, поэтому необходимо принять все меры для доставки пострадавшего в ближайшее лечебное учреждение.
Слайд 19Артериальное кровотечение в области волосистой части головы, на шее и туловище останавливают

путем тугой тампонады раны стерильными салфетками. Поверх салфеток можно положить неразвернутый бинт из стерильной упаковки и максимально плотно прибинтовать его.
При любом кровотечении поврежденной части тела придают возвышенное положение и обеспечивают покой.
Слайд 20ПРИ ПЕРЕЛОМАХ
Переломами принято называть полное или частичное нарушение целости костей. В зависимости

от того, как проходит линия перелома по отношению к кости, их подразделяют на: поперечные, продольные, косые, спиральные. Встречаются и оскольчатые, когда кость раздроблена на отдельные части. Переломы могут быть закрытые и открытые. При открытом через рану нередко выступают отломки кости.
В целях грамотного оказания первой медицинской помощи при травме необходимо уметь определить наличие у пострадавшего перелома.
Для перелома характерны резкая боль, усиливающаяся при любом движении и нагрузке на конечность, нарушение ее функции, изменение положения и формы конечности, появление отечности и кровоподтека, укорочение и патологическая подвижность кости.
Слайд 21Оказывая первую медицинскую помощь при переломах, ни в коем случае не следует

пытаться сопоставить отломки кости — устранить искривление конечности при закрытом переломе или вправить вышедшую наружу кость при открытом. Пострадавшего нужно как можно быстрее доставить в лечебное учреждение.
В оказании первой медицинской помощи при переломах и повреждениях суставов главное — надежная и своевременная иммобилизация поврежденной части тела, что приводит к уменьшению боли и предупреждает развитие травматического шока. Устраняется опасность дополнительного повреждения и снижается возможность инфекционных осложнений. Временная иммобилизация проводится, как правило, с помощью различного рода шин и подручных материалов.
Слайд 22Поврежденной конечности необходимо придать наиболее удобное положение, так как последующие исправления часто

бывают затруднены из-за болей, воспалительного отека и опасности инфицирования раны. Руку фиксируют в слегка отведенном и согнутом в локтевом суставе под прямым углом положении. Ладонь при этом обращена к животу, пальцы полусогнуты. При переломах нижних конечностей транспортную шину обычно накладывают на выпрямленную ногу. При переломах бедренной кости в нижней трети боль, припухлость и патологическая подвижность отмечаются над коленным суставом. В этих случаях конечность фиксируют согнутой в коленном суставе, а при транспортировке под колени подкладывают валик из одеяла или одежды.
Для придания необходимого положения конечности шину моделируют (придают ей нужную форму) по конечности оказывающего помощь или по здоровой конечности пострадавшего.
Слайд 23Иммобилизирующая повязка должна обеспечивать хорошую фиксацию места перелома, не нарушая существенно кровоснабжения

поврежденной конечности. Для выполнения этого требования при наложении транспортной шины нужно обеспечить неподвижность в суставах выше и ниже места перелома, а после ее наложения проверить наличие пульса.
Под шину, обернутую бинтом, в местах костных выступов подкладывают вату или мягкую ткань для предупреждения сильного сдавления и боли. При открытом переломе останавливают кровотечение, накладывают асептическую повязку на рану и только после этого приступают к иммобилизации.
Слайд 24Переломы позвоночника принадлежат к наиболее тяжелым и болезненным травмам. Основной признак —

нестерпимая боль в месте перелома при малейшем движении. Судьба пострадавшего в этих случаях в решающей степени зависит от правильности первой медицинской помощи и способа транспортировки. Даже незначительные смещения отломков костей могут привести к смерти. В связи с этим пострадавшего с травмой позвоночника категорически запрещается сажать или ставить на ноги. Сначала следует ввести из шприц-тюбика промедол, дать анальгин, седалгин или другое обезболивающее средство, а затем уложить на ровный твердый щит или доски. При отсутствии такого щита пострадавшего укладывают лежа на животе на обычные носилки, подложив под плечи и голову подушки или валики. В таком положении его транспортировка наименее опасна. Очень важно помнить, что пострадавшие с переломом позвоночника совершенно не переносят перекладывания обычным способом, допустим с земли на щит. Необходимо осторожно уложить их набок, положить рядом щит и перекатить на него.
Слайд 25При переломе костей таза пострадавшего также кладут на спину на твердый щит

(фанеру, доски), под колени подкладывают скатанное одеяло или пальто так, чтобы нижние конечности были согнуты в коленях и слегка разведены в стороны. В таком положении конечности фиксируют с помощью распорки и бинтов.
При переломах костей свода черепа пострадавшего укладывают на носилки, под голову подкладывают мягкую подстилку с углублением, а по бокам — мягкие валики, свернутые из одежды или другого подручного материала. Иммобилизацию головы можно осуществить с помощью пращевидной повязки, которая проходит под подбородком и фиксируется к носилкам. При переломах верхней челюсти наиболее простой способ иммобилизации — круговая повязка из бинта или косынки. При ее наложении подтягивают нижнюю челюсть к верхней до смыкания зубов и фиксируют в таком положении вертикальными ходами бинта вокруг головы или косынкой. Можно использовать и пращевидную повязку — для фиксации сомкнутой нижней челюсти. В тех случаях, когда зубы не смыкаются, между челюстями вводят полоску фанеры или кусочек линейки и прижимают ее к верхней челюсти.
Слайд 26 Первая медицинская помощь при переломе ключицы направлена на обездвижение пояса верхних

конечностей. Поврежденную руку лучше уложить на широкую косынку. Транспортировать пострадавшего нужно в положении сидя, слегка откинувшись назад. Не рекомендуется наклоняться вперед, например, садясь в машину, так как при этом возможно дополнительное смещение отломков кости. Для обездвижения применяют и другие способы. Двумя ватно-марлевыми кольцами, связывая которые на спине или крестообразной повязкой, разводят надплечья. При переломе ребер накладывают тугую бинтовую повязку на грудную клетку, делая первые ходы бинта в состоянии выдоха. При отсутствии бинта можно использовать простыню, полотенце или кусок ткани. Транспортируют пострадавшего в положении сидя.
Слайд 27ПРИ ОЖОГАХ
Ожогом принято называть повреждение живых тканей, вызванное воздействием высокой температуры, химическими

веществами, электрической или лучистой энергией. В зависимости от поражающего фактора различают термические, химические, электрические и лучевые. В быту и в чрезвычайных ситуациях наиболее часто встречаются термические ожоги. Они возникают от действия пламени, расплавленного металла, пара, горячей жидкости, от контакта с нагретым металлическим предметом. Чем выше температура воздействующего на кожу вредного фактора и продолжительнее время, тем серьезнее поражения. Особенно опасны для жизни ожоги кожных покровов, сочетающиеся с ожогами слизистых оболочек верхних дыхательных путей. Такие сочетания возможны, если пострадавший дышал горячим дымом и воздухом. Это обычно происходит при пожаре в закрытом помещении. Ожоги кожи и слизистых при пожаре иногда могут быть в комбинации с отравлением окисью углерода.
Слайд 28Общепринятая классификация ожогов такова: при ожогах I, II и IIIА степени страдают

только клетки поверхностных слоев кожи, при IIIБ степени — вся толща кожи, а при IV степени происходит разрушение не только кожи, но и подлежащих тканей, вплоть до кости.
Самые легкие ожоги — I степени возникают в случае кратковременного воздействия высокой температуры.
При ожогах II степени краснота и отек кожи выражены сильнее, образуются пузыри, наполненные прозрачным содержимым. При ожогах Ш степени на фоне покраснения и вскрытых пузырей видны участки белой (“свиной”) кожи с обрывками эпидермиса. Ожоги IV степени приводят к возникновению струпа белого или черного цвета (обугливание тканей).
Примерную площадь ожога можно определить, сравнивая ее с площадью ладони. Она составляет около 1% площади поверхности тела человека.
Слайд 29При оказании помощи в первую очередь нужно принять меры для быстрейшего прекращения

воздействия высокой температуры или другого поражающего фактора.
При ожоге кипятком, горячей пищей, смолой необходимо быстро снять пропитанную горячей жидкостью одежду. При этом не следует отрывать прилипшую одежду к участкам кожи, а надо осторожно обрезать ножницами ткань вокруг раны, оставив прилипшие участки.
Горящую одежду нужно также попытаться снять. Если это не удается, ее необходимо срочно потушить. Лучше всего это сделать путем завертывания в одеяло или другую плотную ткань.
Слайд 30Полезно в течение нескольких минут орошать место ожога струей холодной воды или

прикладывать к нему холодные предметы. Это способствует быстрейшему предотвращению воздействия высокой температуры на тело и уменьшению боли. Затем на ожоговую поверхность нужно наложить стерильную, лучше ватно-марлевую повязку с помощью перевязочного пакета или стерильных салфеток и бинта. При отсутствии стерильных перевязочных средств можно использовать чистую ткань, простыню, полотенце, нательное белье. Материал, накладываемый на поверхность, можно смочить разведенным спиртом или водкой. Спирт, помимо обезболивания, дезинфицирует место ожога.
Слайд 31ПРИ ОТМОРОЖЕНИЯХ
Отморожения наступают при длительном воздействии холода на какой-либо участок тела, чаще

конечностей. Способствуют возникновению отморожений сильный ветер, высокая влажность, истощенное или болезненное состояние человека, кровопотеря, обездвиженность и алкогольное опьянение.
Воздействие холода на весь организм вызывает общее охлаждение. При этом возникают расстройства кровообращения, сначала кожи, а затем и глубоко лежащих тканей.
Вначале пострадавший ощущает чувство холода, сменяющееся онемением, при котором исчезают боли, а затем и всякая чувствительность. Потеря чувствительности делает незаметным дальнейшее воздействие холода, что чаще всего и приводит к отморожениям.
Слайд 32Отморожение I степени дает коже сине-багровую окраску, отечность после отогревания увеличивается, отмечаются

тупые боли. При отморожении II степени поверхностный слой кожи омертвевает. После отогревания кожные покровы приобретают багрово-синюю окраску. Быстро развивается отек тканей, распространяющийся за пределы области отморожения. В зоне поражения образуются пузыри, наполненные прозрачной или белого цвета жидкостью. Может сохраниться нарушение чувствительности, но в то же время отмечаются значительные боли. У пострадавшего повышается температура, появляется озноб, нарушается сон, отсутствует аппетит.
Слайд 33При отморожении III степени нарушение кровообращения приводит к омертвению всех слоев кожи

и лежащих под ней мягких тканей. Глубина повреждения выделяется постепенно. В первые дни отмечается омертвение кожи и появляются пузыри, наполненные темно-красной или темно-бурой жидкостью. Вокруг омертвевшего участка возникает воспалительный вал. В последующем развивается гангрена погибших глубоких тканей. Они совершенно нечувствительны, но пострадавший мучается из-за болей. Ухудшается общее состояние. Появляются тяжелый озноб, потливость, безразличие к окружающим.
При отморожениях IV степени омертвевают все слои тканей, в том числе и кости. Отмороженную часть тела отогреть, как правило, не удается. Она остается холодной и абсолютно нечувствительной. Кожа быстро покрывается пузырями, наполненными черной жидкостью. Поврежденная часть тела некротизируется, быстро чернеет и начинает высыхать. Такие отморожения приводит к тяжелому общему состоянию человека вследствие интоксикации продуктами распада омертвевших тканей. Общее состояние характеризуется вялостью и безучастностью. Кожные покровы бледные, холодные. Пульс редкий, температура ниже 36°С.
Слайд 34Первая медицинская помощь заключается в немедленном согревании пострадавшего и особенно отмороженной части.

Для этого человека вносят или вводят в теплое помещение, снимают обувь и перчатки. Отмороженную часть тела вначале растирают сухой тканью, затем помещают в таз с теплой водой (30 — 32°С). За 20—30 минут температуру воды постепенно доводят до 40 — 45°С. Конечность тщательно отмывают с мылом от загрязнения. При неглубоких отморожениях согреть можно с помощью грелки или даже тепла рук.
Если боль, возникшая при отогревании, быстро проходит, пальцы приобретают обычный вид или несколько отечны, чувствительность восстанавливается, то это хороший признак, свидетельствующий, что отморожение неглубокое.
После согревания поврежденную часть тела вытирают насухо, закрывают стерильной повязкой и тепло укрывают.
Слайд 35Отмороженные участки тела нельзя смазывать жиром или мазями. Это затрудняет в последующем

их обработку. Нельзя также растирать отмороженные участки тела снегом, т.к. при этом охлаждение усиливается, а льдинки ранят кожу и способствуют инфицированию.
При отморожениях и общем охлаждении принимают меры для согревания пострадавшего. Его необходимо тепло укрыть, дать теплое питье (чай, кофе). Для снижения болей ему необходимо дать обезболивающие средства (анальгин, седалгин и т.п.). Быстрейшая доставка пострадавшего в лечебное учреждение также является мерой первой медицинской помощи.
Слайд 36ПРИ ЭЛЕКТРОТРАВМЕ
В чрезвычайных ситуациях (землетрясение, смерч, ураган и др.) поражения электрическим током

возможны в результате разрушения энергетических сетей, в быту — из-за неосторожного обращения с электричеством, неисправности электроприборов, а также при нарушении техники безопасности. Электротравма возникает не только при непосредственном соприкосновении с источником тока, но и при дуговом контакте, когда человек находится вблизи установки с напряжением более 1000В, особенно в помещениях с высокой влажностью воздуха.
Слайд 37Электрический ток вызывает в организме местные и общие изменения. Местные проявляются ожогами

там, где были вход и выход электрического тока. В зависимости от его силы и напряжения, состояния человека (влажная кожа, утомление, истощение) возможны поражения различной тяжести — от потери чувствительности до глубоких ожогов. В тяжелых случаях кратерообразная рана может проникать до кости. При воздействии тока высокого напряжения возможны расслоения тканей, их разрыв, иногда полный отрыв конечности. В отличие от термических ожогов волосы вокруг раны не опалены. Существенное значение имеет то, через какие органы проходит ток, что можно установить, мысленно соединяя точки входа и выхода тока. Особенно опасно прохождение через сердце и головной мозг, т.к. это может привести к остановке сердца и дыхания.
Слайд 38При воздействии переменного тока силой 15мА у человека возникают судороги, в результате

которых он не в состоянии отпустить находящийся у него в руке провод. В случае поражения силой 20 — 25 мА наступает остановка дыхания. Из- за спазмы голосовых связок пострадавший не может крикнуть и позвать на помощь. Если действие тока не прекращается, через несколько минут происходит остановка сердца и наступает смерть. Вообще при любой электротравме возникает поражение сердца. В тяжелых случаях развивается кардиогенный шок. Человек испуган, бледен, у него отмечается одыщка и частый пульс.
Слайд 39Состояние человека в момент электротравмы может быть настолько тяжелым, что он внешне

мало чем отличается от умершего. Кожа у него бледная, зрачки расширены, не реагируют на свет, дыхание и пульс отсутствуют — это “мнимая смерть”. Лишь тщательное выслушивание тонов сердца позволяет установить признаки жизни.
В легких случаях общие проявления могут быть в виде обмороков, головокружения, общей слабости, тяжелого нервного потрясения.
Главным при оказании первой медицинской помощи является немедленное прекращение действия электрического тока на человека. Для этого отключают ток выключателем, поворотом рубильника, вывинчиванием пробок, обрывом провода. Если это сделать невозможно, то сухой палкой или другим предметом, не проводящим электричество, отбрасывают провод. После этого тщательно обследуют пострадавшего. Местные повреждения закрывают стерильной повязкой.
Слайд 40При легких поражениях, сопровождающихся обмороком, головокружением, головной болью, болью в области сердца,

кратковременной потерей сознания, создают покой и принимают меры к доставке в лечебное учреждение.
Особенно важно учитывать, что при электротравме состояние пострадавшего, даже с легкими общими проявлениями, может внезапно и резко ухудшиться в ближайшие часы после поражения. Могут появиться нарушения кровоснабжения мышцы сердца, явления кардиогенного шока и другие. По указанной причине все лица, получившие электротравму, подлежат госпитализации.
При оказании первой медицинской помощи пострадавшему можно дать болеутоляющее (анальгин, седальгин и др.), успокаивающие средства (настойка валерианы) и сердечные (валокордин, капли Зеленина и др.).
Слайд 41При тяжелых поражениях, сопровождающихся остановкой дыхания и состоянием “мнимой смерти” единственно действенной

мерой помощи является немедленное проведение искусственного дыхания, иногда в течение нескольких часов подряд. Если остановки сердца не произошло, правильно проведенное искусственное дыхание быстро приводит к улучшению состояния. Кожные покровы приобретают естественную окраску, появляется пульс. Наиболее эффективно искусственное дыхание методом “рот в рот” (16—20 вдохов в минуту).
После того, как пострадавший приходит в сознание, его следует напоить водой, чаем, кофе (но не алкогольными напитками!) и тепло укрыть.
Слайд 42При остановке сердца производят одновременно с искусственным дыханием наружный массаж сердца с

частотой 60—70 в минуту. Об эффективности массажа сердца судят по появлению пульса на сонных артериях.
При сочетании искусственного дыхания и непрямого массажа сердца на каждое вдувание воздуха в легкие пострадавшего делают 5-6 надавливаний на область сердца, в основном в период выдоха. Искусственное дыхание и непрямой (наружный) массаж сердца делают до их самостоятельного восстановления, либо до появления явных признаков смерти.
Транспортируют пострадавшего в лечебное учреждение в положении лежа под наблюдением медперсонала или лица, оказывающего первую медицинскую помощь.
Слайд 43ПРИ УТОПЛЕНИИ
Полное прекращение поступления воздуха в легкие называют асфиксией. Утопление — это

асфиксия в результате наполнения дыхательных путей водой или другой жидкостью. Утопления возможны при наводнениях, катастрофических затоплениях, катастрофах на воде и в других чрезвычайных ситуациях.
При утоплении вначале кратковременно задерживается дыхание, затем возникает инспираторная одышка, при которой вода не попадает в дыхательные пути, но человек теряет сознание. В последующем дыхательные пути заполняются водой или другой жидкостью, в результате чего наступает резкое нарушение дыхания, а при отсутствии немедленной помощи его остановка. К клеткам головного мозга перестает поступать кислород, и в результате их гибели происходит остановка сердца и прекращение функционирования других жизненно важных органов и систем. Чрезвычайная быстрота при оказании первой помощи пострадавшему определяется ранним параличом дыхательного центра, который наступает через 4-5 минут. Именно это время отводится на извлечение человека из воды и проведение неотложных мероприятий медицинской помощи. Сердечная деятельность при утоплении может иногда сохраняться до 10—15 минут.
Слайд 44При извлечении утопающего из воды необходимо проявлять осторожность. Подплывать к нему следует

сзади, схватив за волосы или под мышки. Затем нужно перевернуть лицом вверх и плыть к берегу, не давая захватить себя. Одним из действенных приемов, который позволяет освободиться от судорожного объятия пострадавшего, является погружение с тонущим в воду. Пытаясь остаться на поверхности, утопающий отпускает спасателя.
Характер первой медицинской помощи зависит от состояния пострадавшего. Если он находится в сознании и у него сохранено дыхание и сердечная деятельность, то достаточно уложить его на сухую жесткую поверхность таким образом, чтобы голова была низко опущена, затем раздеть, растереть руками или сухим полотенцем. По возможности дать горячее питье (чай, кофе, взрослым можно немного алкоголя, например, 1-2 столовые ложки водки), укутать теплым одеялом и дать отдохнуть.
Слайд 45Если пострадавший находится в бессознательном состоянии, но у него сохранено дыхание и

пульс, то следует запрокинуть ему голову и выдвинуть нижнюю челюсть, после чего уложить таким образом, чтобы голова была низко опущена. Затем своим пальцем, лучше обернутым носовым платком, освободить его ротовую полость от ила, тины или рвотных масс, насухо обтереть и согреть.
Пострадавшему, у которого нет самостоятельного дыхания, но сохраняется сердечная деятельность, также очищают дыхательные пути и как можно быстрее приступают к проведению искусственного дыхания.












































 Пыльная (песчаная) буря
Пыльная (песчаная) буря Средства коллективной (инженерной) защиты
Средства коллективной (инженерной) защиты Основные факторы, оказывающие влияние на безопасность человека в дальнем (внутреннем) и выездном туризме
Основные факторы, оказывающие влияние на безопасность человека в дальнем (внутреннем) и выездном туризме Как никотин влияет на организм человека
Как никотин влияет на организм человека Вред загрязнения
Вред загрязнения Презентация на тему Технический регламент о требованиях пожарной безопасности
Презентация на тему Технический регламент о требованиях пожарной безопасности  Безопасное поведение на водных объектах в летний период
Безопасное поведение на водных объектах в летний период Презентация на тему Опасный путь преступной жизни (7 класс)
Презентация на тему Опасный путь преступной жизни (7 класс)  Презентация на тему Правила поведения детей на железнодорожном транспорте
Презентация на тему Правила поведения детей на железнодорожном транспорте  Организационные мероприятия, обеспечивающие безопасность работ на производстве
Организационные мероприятия, обеспечивающие безопасность работ на производстве План мероприятий День Здоровья в 6 г классе
План мероприятий День Здоровья в 6 г классе Компоненты здорового образа жизни
Компоненты здорового образа жизни Особиста гігієна
Особиста гігієна Международный день борьбы с наркоманией
Международный день борьбы с наркоманией Мы за здоровый образ жизни!
Мы за здоровый образ жизни! Психология-безопастности
Психология-безопастности Системы промышленной безопасности ( системы противоаварийной защиты)
Системы промышленной безопасности ( системы противоаварийной защиты) Правила поведения детей с незнакомыми людьми
Правила поведения детей с незнакомыми людьми Безопасное поведение во дворе своего дома
Безопасное поведение во дворе своего дома Пожарные автомобили комбинированного тушения
Пожарные автомобили комбинированного тушения Безопасный дом
Безопасный дом Правила движения велосипедиста. Дополнительные требования
Правила движения велосипедиста. Дополнительные требования Оповещение населения об опасностях, возникающих в ЧС мирного и военного времени
Оповещение населения об опасностях, возникающих в ЧС мирного и военного времени Пожары и взрывы на пожароопасных объектах
Пожары и взрывы на пожароопасных объектах Викторина Знатоки дорожного движения
Викторина Знатоки дорожного движения Итоговый контроль. Метро
Итоговый контроль. Метро Первая помощь при утоплении
Первая помощь при утоплении Летние каникулы
Летние каникулы