Содержание
- 2. У 2014 р перша в історії глобальна резолюція по паліативної допомоги, WHA67.19, закликала ВООЗ і держави-члени
- 3. Закон України Основи законодавства України про охорону здоров'я (Відомості Верховної Ради України (ВВР), 1993, № 4,
- 4. Закон України Про державні фінансові гарантії медичного обслуговування населення (Відомості Верховної Ради (ВВР), № 5, ст.31
- 5. За даними ВООЗ більшість дорослих, які потребують паліативної допомоги, мають хронічні захворювання, такі як серцево-судинні захворювання
- 6. Паліативна допомога ВІЛ-інфікованим (Паліативна допомога при СНІДі. Технічний огляд. ЮНЕЙДС, ВООЗ та інші, 2001 р.) Особливості:
- 7. Завдання Знеболювання Лікування інших симптомів, таких як нудота, слабкість і стомлюваність Підтримка при вирішенні психологічних проблем
- 8. Основні факти ВІЛ залишається однією з основних проблем глобальної громадської охорони здоров’я. У 2020 р. у
- 9. Цілі 90-90-90 (95-95-95) Прогрес у досягненні цілей на початок 2021 р.
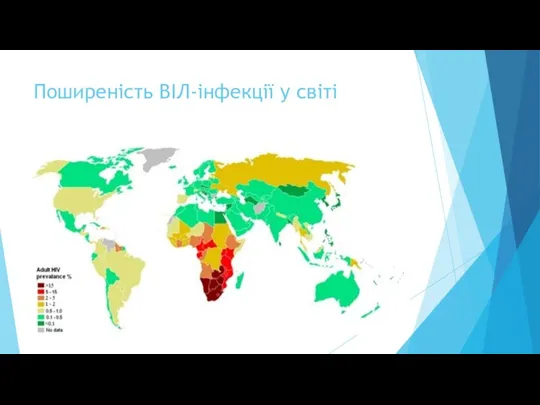
- 10. Поширеність ВІЛ-інфекції у світі
- 11. Кількість ВІЛ-інфікованих в Україні (1987-2021 рр.) Кількість ВІЛ-інфікованих за період 1987-2021 рр. - 381,9 тис. осіб.,
- 12. Мультидисциплінарна команда (Наказ МОЗ України від 03.07.2007 р. № 368 «Про затвердження Клінічного протоколу надання паліативної
- 13. Склад мультидисциплінарної команди (Наказ МОЗ України від 03.07.2007 р. № 368 «Про затвердження Клінічного протоколу надання
- 14. Прийняття рішень щодо плану паліативної допомоги Здійснюється членами МДК за участю хворого та його близького оточення.
- 15. Особливості надання паліативної допомоги хворим на ВІЛ-інфекцію/СНІД (Наказ МОЗ України від 03.07.2007 р. № 368 «Про
- 16. Ефективна терапія Лікування або усунення основної причини синдрому; Лікування самої ВІЛ-інфекції; Зміна етіотропної терапії для зменшення
- 17. Паліативна допомога і цукровий діабет. За оцінками, у всьому світі щорічно 40 мільйонів людей потребують паліативної
- 18. Рекомендації щодо ведення ЦД у контексті паліативної допомоги здебільшого спираються на експертну думку, оскільки відсутня відповідна
- 19. Паліативна допомога і цукровий діабет. Діабет та пов'язані з ним супутні захворювання впливають на якість життя,
- 20. Лікування діабету в кінці життя Мета лікування діабету в кінці життя полягає в тому, щоб забезпечити
- 21. Фактори, пов'язані зі скороченням тривалості життя у людей з діабетом Тривалий перебіг цукрового діабету. Макро- та
- 22. КРИТЕРІЇ ВИЗНАЧЕННЯ ПАЦІЄНТА З ЦУКРОВИМ ДІАБЕТОМ, ЩО ПОТРЕБУЄ ПАЛІАТИВНОЇ ДОПОМОГИ (наказ МОЗ від 04.06.2020 № 1308
- 23. Управління глікемією Профілактика гіперглікемії важлива для запобігання кетоацидозу та гіперосмолярним станам, які викликають значний дискомфорт і
- 24. Управління ліками: фармаконагляд Фармаконадзор важливий і включає: Регулярний перегляд ліків, припинення прийому ліків і використання немедикаментозних
- 25. Харчування та питний режим Недоїдання може сприяти слабкості, гіпоглікемії, повільному загоєнню ран, а також може спостерігатися
- 26. Причини смерті від Серцево-судинні захворювання – 13,2 %; Цукровий діабет – 9,2 %; Артеріальна гіпертензія –
- 27. Допомога в закладах довготривалого догляду в умовах пандемії COVID-19 (Тимчасове керівництво «Профілактика інфекцій і інфекційний контроль
- 28. Функції координатора з інфекційного контролю 1. Проводити інструктаж усього персоналу щодо COVID-19, включаючи: - загальну інформацію
- 29. Попередження поширення COVID-19 в паліативному відділенні Виконання правил дистанціювання: обмеження відвідувань; забезпечення фізичного дистанціювання під час
- 30. Попередження поширення COVID-19 в паліативному відділенні Використання миючих засобів і засобів дезінфекції для очищення і дезінфекції
- 31. Відвідування пацієнтів Доступ відвідувачів у ЗОЗ ПХД повинен бути обмежений і по можливості виключений. Вхід обмеженого
- 32. Відвідування пацієнтів Для дотримання вимог фізичного дистанціювання допускається одноразова присутність тільки одного відвідувача. Спілкування з пацієнтами
- 33. Заходи при виявленні хворих (Профілактика інфекцій і інфекційний контроль в закладах довгострокового догляду в контексті спалаху
- 34. Стратегія розширення паліативної допомоги під час і після пандемії COVID-19 забезпечити доступність і раціональне використання засобів
- 35. Стратегія розширення паліативної допомоги під час і після пандемії COVID-19 забезпечити доступ паліативних пацієнтів, які інфіковані
- 36. Стратегія розширення паліативної допомоги під час і після пандемії COVID-19 залучати технологічних партнерів для надання працівникам
- 37. Заходи інфекційного контролю, особливо застосування засобів індивідуального захисту, а також обмеження відвідувань і групових заходів, можуть
- 39. Скачать презентацию



































 Круглый стол для потенциальных участников закупки работ по СМР для АО НК Конданефть
Круглый стол для потенциальных участников закупки работ по СМР для АО НК Конданефть Что такое Пассивный доход
Что такое Пассивный доход Презентация на тему Садоводство и виноградарство
Презентация на тему Садоводство и виноградарство  Зачем региональной компании перестраховщик
Зачем региональной компании перестраховщик Магазин IT- услуг
Магазин IT- услуг Презентация на тему Осторожно - электроприборы!
Презентация на тему Осторожно - электроприборы! Процедуры и функции. Модули
Процедуры и функции. Модули Дарите нужные подарки!
Дарите нужные подарки! Организм человека
Организм человека 1.3.2. Определение количества информации.
1.3.2. Определение количества информации. СОТРУДНИЧЕСТВО С КНР ОПЫТ ВТБ МАРТ 2011
СОТРУДНИЧЕСТВО С КНР ОПЫТ ВТБ МАРТ 2011 Бурый медведь 2 класс
Бурый медведь 2 класс Презентация на тему Учим словарь со смешариками 1 класс
Презентация на тему Учим словарь со смешариками 1 класс Приемы умножения единицы и нуля.
Приемы умножения единицы и нуля. Учебный курс. Технологии и средства разработки корпоративных систем. Основные возможности корпоративных приложений
Учебный курс. Технологии и средства разработки корпоративных систем. Основные возможности корпоративных приложений Занятие по развитию речи «Каникулы»
Занятие по развитию речи «Каникулы» МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СЛОВА
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СЛОВА Проблемы криптопреступности и способы их решения
Проблемы криптопреступности и способы их решения Новогодняя настольная лампа "Ночь перед Рождеством"
Новогодняя настольная лампа "Ночь перед Рождеством" Development Leadership Skills
Development Leadership Skills Monash Road, Loganlea
Monash Road, Loganlea Социальная структура общества
Социальная структура общества  ПЕРСПЕКТИВЫ МЕДИЦИНСКОГО ОБРАЗОВАНИЯ В РОССИИ: НОВЫЕ ОБРАЗОВАТЕЛЬНЫЕ СТАНДАРТЫ.
ПЕРСПЕКТИВЫ МЕДИЦИНСКОГО ОБРАЗОВАНИЯ В РОССИИ: НОВЫЕ ОБРАЗОВАТЕЛЬНЫЕ СТАНДАРТЫ. Комикс «Самая скорая помощь» Переохлаждение в воде
Комикс «Самая скорая помощь» Переохлаждение в воде Как стать сказочником?
Как стать сказочником? Технологии и продукты Microsoft в обеспечении ИБ
Технологии и продукты Microsoft в обеспечении ИБ Вышивка тамбурным швом
Вышивка тамбурным швом Книжная полка
Книжная полка