Содержание
- 5. Классификация АГ – Эссенциальная или первичная гипертензия (95% всех гипертензий) в нашей стране известна как гипертоническая
- 6. Причины вторичных (симптоматических) артериальных гипертензий (ВОЗ, 1996 г.) 1. Лекарства или экзогенные вещества: гормональные противозачаточные средства,
- 7. Гипертоническая болезнь определяется как заболевание, при котором уровень систолического АД 140 мм рт. ст. и более
- 8. ГБ – это хронически протекающее заболевание, основным проявлением которого является АГ, не связанная с наличием патологических
- 9. Термин “гипертоническая болезнь” и понятие “артериальная гипертензия” являются синонимами, поскольку в 95% всех случаев повышения АД
- 10. Эпидемиология и лечение артериальной гипертонии в Российской Федерации за 1992-1999 гг. Мужчины Женщины Распространенность АГ, %
- 11. Эпидемиология и лечение артериальной гипертонии в Российской Федерации на 2008 год Распространенность АГ, % 39,5 Осведомленность
- 12. Этиология ГБ В настоящее время неизвестна, существуют факторы риска: 1. Наследственность. Генетические аспекты. Особенности неонатального периода.
- 13. Патогенез эссенциальной гипертензии 1. Симпатическая нервная система. 2. Почечное звено. 3. Ренин-ангиотензиновая система 4. Мембранное звено
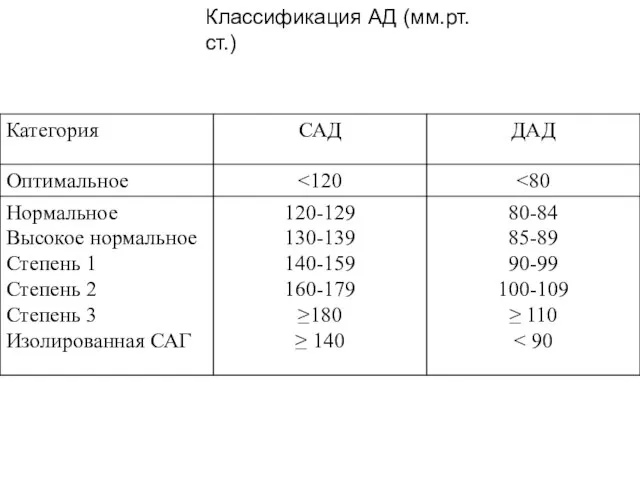
- 14. Классификация АД (мм.рт.ст.)
- 15. Конец XIX века был периодом интенсивных исследований, посвященных изобретению точных и неинвазивных методов измерения артериального давления.
- 16. Россия о великом сыне сто лет спустя Узнала вновь, чтоб свято помнили Отныне простое имя –
- 18. Впервые Н.С.Коротков сообщил об открытом им звуковом (аускультативном) методе измерения АД у человека 8 ноября 1905
- 21. Общий сердечно-сосудистый риск: Для каждого пациента необходимо определить не только степень АГ, но и группу общего
- 22. Стратификация сердечно-сосудистого риска у больных АГ
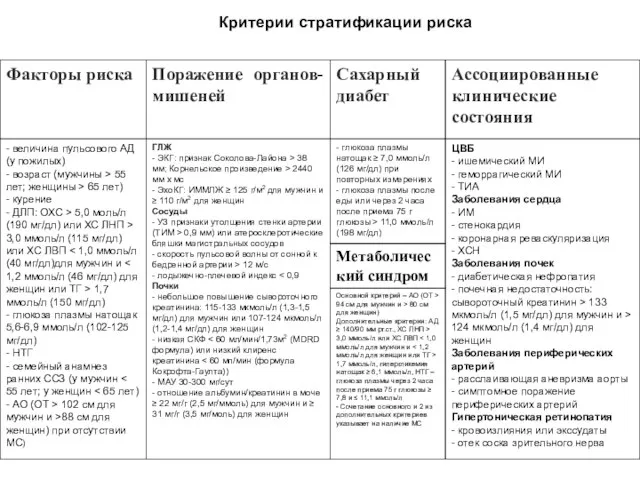
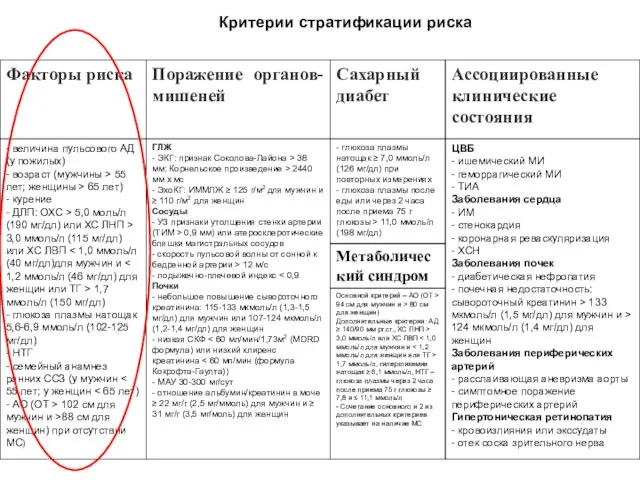
- 23. Критерии стратификации риска
- 24. Критерии стратификации риска
- 26. Критерии стратификации риска
- 35. Критерии стратификации риска
- 37. Критерии стратификации риска
- 39. Стратификация сердечно-сосудистого риска у больных АГ
- 40. При измерении АД следует уделять внимание следующим пунктам: • Перед измерением больной должен в течение нескольких
- 41. Измерение АД: • За референтные значения АД следует принимать показатели, полученные на приме у врача или
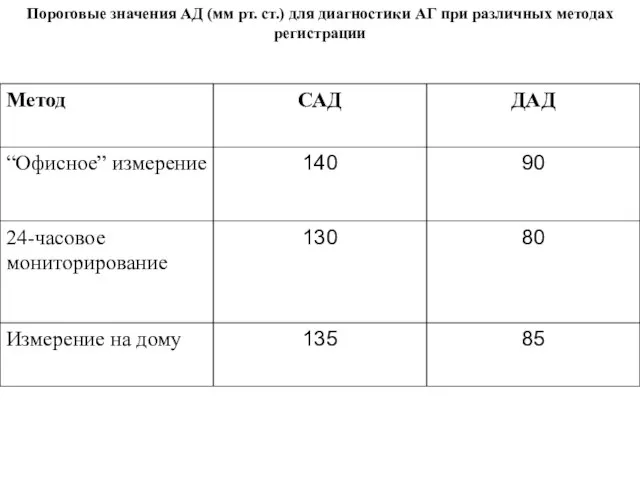
- 42. Пороговые значения АД (мм рт. ст.) для диагностики АГ при различных методах регистрации
- 43. А. Изолированная клиническая (офисная) АГ Клиническое АД, измеренное на приеме у врача, стойко составляет ≥ 140/90
- 44. Клиническая картина ГБ 1-я группа жалоб – обусловлены собственно высоким АД; 2-я группа жалоб – обусловлены
- 45. Рекомендации по сбору анамнеза: 1. Длительность существования АГ 2. Признаки вторичных форм АГ 3. Факторы риска
- 46. Данные физикального обследования: 1. Признаки вторичной артериальной гипертензии • симптомы болезни или синдрома Иценко-Кушинга; • нейрофиброматоз
- 47. Лабораторные исследования 1. Стандартные тесты: - глюкоза крови натощак - общий холестерин сыворотки - холестерин ЛПНП
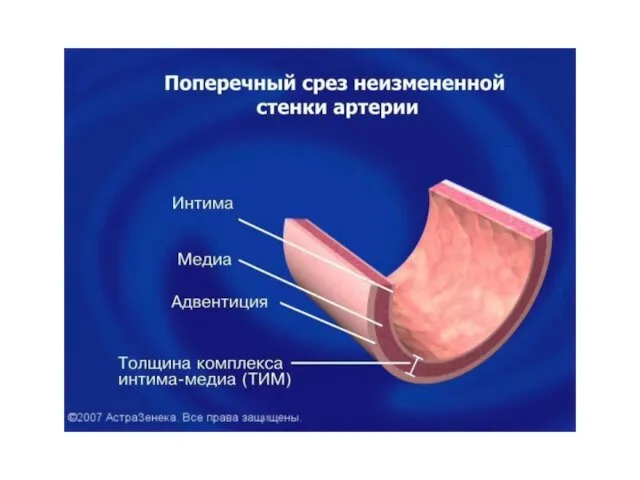
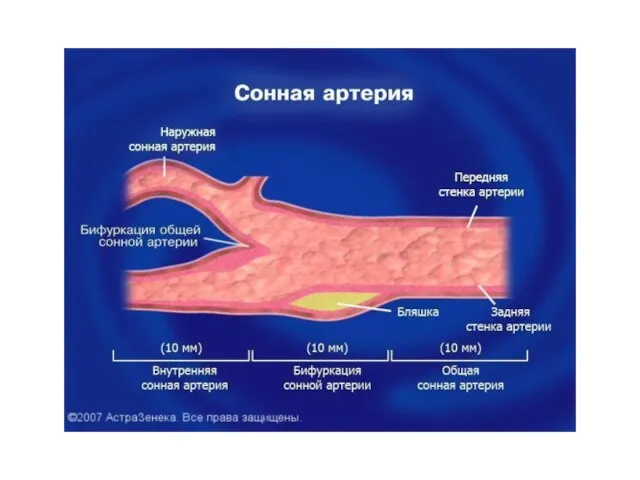
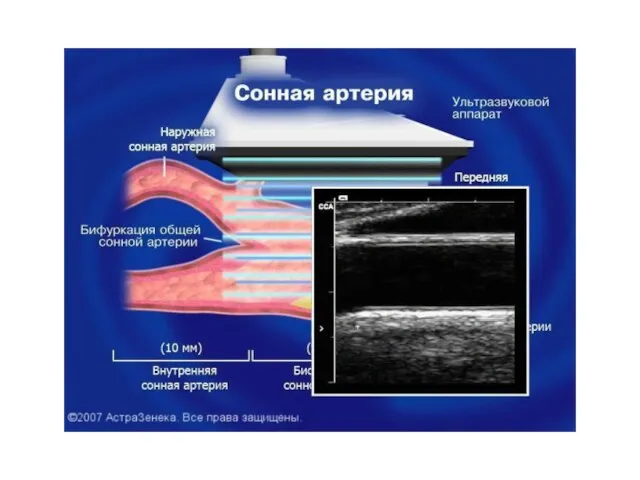
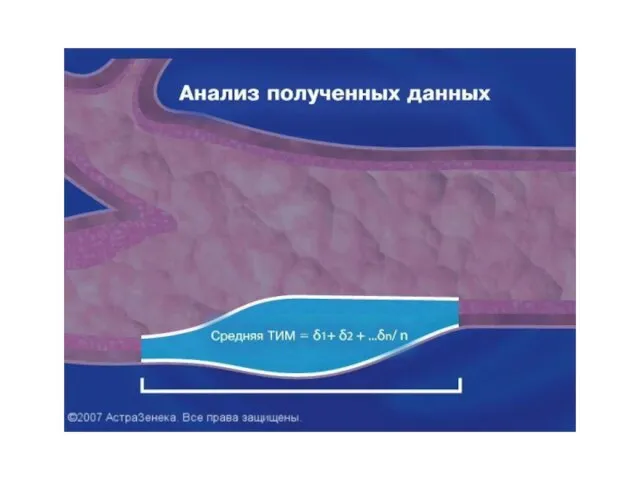
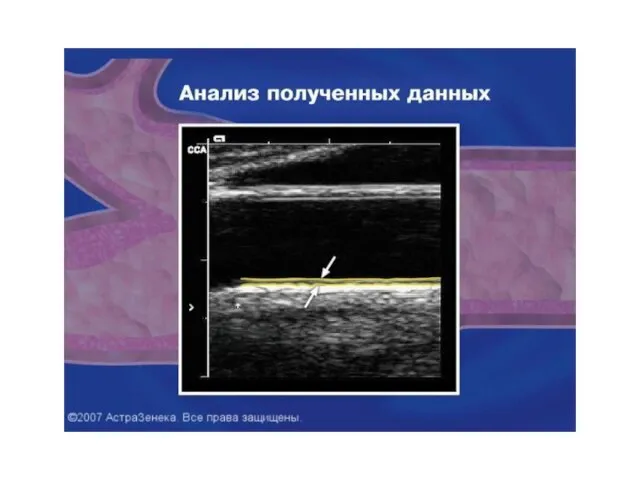
- 48. 2. Дополнительно рекомендованные исследования: - эхокардиография - ультразвуковое сканирование сонных артерий - количественное определение белка в
- 49. 3. Углубленное обследование: - дополнительный поиск поражений головного мозга, сердца, почек и сосудов (обязательно выполняется при
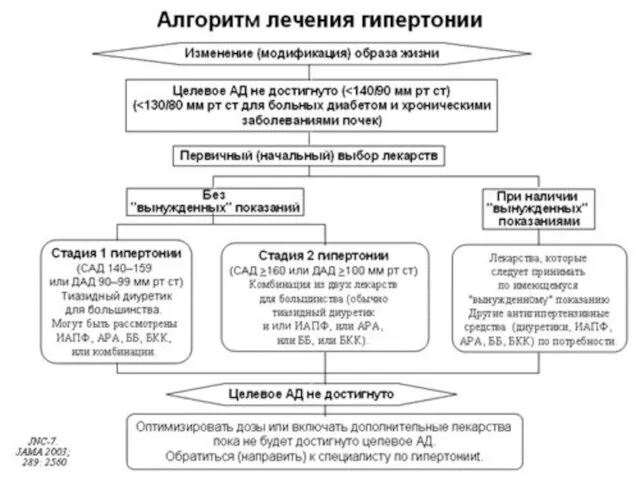
- 50. Цель и задачи терапии Цель лечения: максимальное снижение долгосрочного общего риска СС осложнений. Задачи: 1. Снижение
- 51. У больных АГ величина АД на фоне терапии должна быть менее 140/90 мм рт.ст., что является
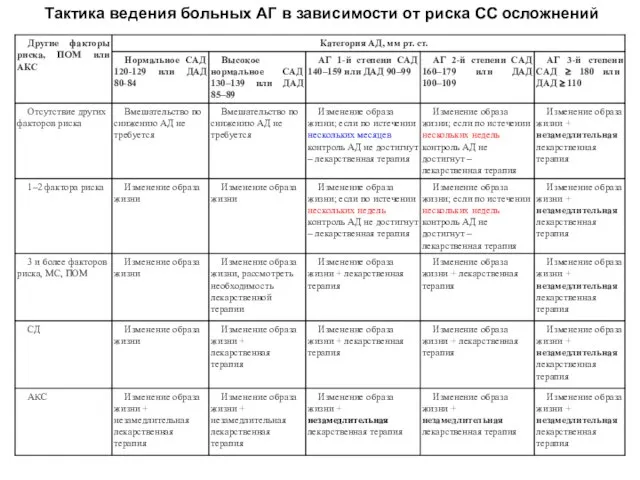
- 52. Общие принципы ведения больных Решение начать медикаментозную гипотензивную терапию принимают на основании двух критериев: Уровень САД
- 53. Правила лекарственной терапии: Медикаментозную гипотензивную терапию нужно начинать немедленно при АГ 3-й степени, а также при
- 54. Тактика ведения больных АГ в зависимости от риска СС осложнений
- 55. Стратификация сердечно-сосудистого риска у больных АГ
- 56. Изменение образа жизни: Отказ от курения; 2. Снижение (и стабилизация) массы тела; 3. Сокращение потребления алкогольных
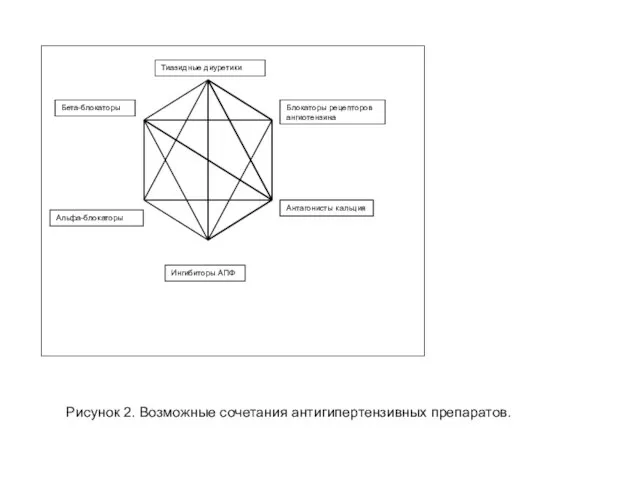
- 57. Тиазидные диуретики Блокаторы рецепторов ангиотензина Бета-блокаторы Альфа-блокаторы Ингибиторы АПФ Антагонисты кальция Рисунок 2. Возможные сочетания антигипертензивных
- 60. Скачать презентацию










































 Удивительное начало великой поэмы
Удивительное начало великой поэмы МОУ городского округа Балашиха «Средняя общеобразовательная школа № 4»
МОУ городского округа Балашиха «Средняя общеобразовательная школа № 4» 12.09-16.09
12.09-16.09 Kakimi_sredstvami_vozdeystvuet_iskusstvo (1)
Kakimi_sredstvami_vozdeystvuet_iskusstvo (1) Пищевая аллергия
Пищевая аллергия  Электронные коллекции НТБ ТПУ
Электронные коллекции НТБ ТПУ День благодарения
День благодарения Методы повышения эксплуатационных свойств сварных соединений из аустенитных сталей
Методы повышения эксплуатационных свойств сварных соединений из аустенитных сталей Весна в жизни животных
Весна в жизни животных Презентация на тему Пустыни
Презентация на тему Пустыни  9 декабря День Героев Отечества
9 декабря День Героев Отечества Презентация на тему ЗУНР Западно-Украинская Народная Республика
Презентация на тему ЗУНР Западно-Украинская Народная Республика  Personal information
Personal information  Девелопер/Генподрядчик. Споры в подрядных отношениях: на что следует обратить внимание при подготовке договора
Девелопер/Генподрядчик. Споры в подрядных отношениях: на что следует обратить внимание при подготовке договора Таможенные сборы. Тема 2
Таможенные сборы. Тема 2 Последовательность. Прогрессия
Последовательность. Прогрессия Перспективы Транссиба
Перспективы Транссиба ИНИЦИАТИВА "БЕДНОСТЬ И ОКРУЖАЮЩАЯ СРЕДА (БОС)" В РЕСПУБЛИКЕ ТАДЖИКИСТАН
ИНИЦИАТИВА "БЕДНОСТЬ И ОКРУЖАЮЩАЯ СРЕДА (БОС)" В РЕСПУБЛИКЕ ТАДЖИКИСТАН 20170226_dvizheniya_zemnoy_kory.vulkanizm
20170226_dvizheniya_zemnoy_kory.vulkanizm Реклама для активного и пассивного потребителя
Реклама для активного и пассивного потребителя Введение новой системы оплаты труда
Введение новой системы оплаты труда Стив Джобс. Психологический портрет
Стив Джобс. Психологический портрет Работа с текстовыми файлами
Работа с текстовыми файлами Съществително име. Игри
Съществително име. Игри ПРЕЗЕНТАЦИЯ ТО БиС
ПРЕЗЕНТАЦИЯ ТО БиС Наречие и слова категории состояния
Наречие и слова категории состояния Система и концепции управления персоналом организации
Система и концепции управления персоналом организации ГОСУДАРСТВО И ЭКОНОМИКА.
ГОСУДАРСТВО И ЭКОНОМИКА.