Содержание
- 2. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, КЛИНИКА, ДИФФДИАГНОСТИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА, ПАРОДОНТОЗА Подготовила доц. Ивченко Н.А.
- 3. Для пародонтита характерно повреждение всех тканей пародонта: десны, периодонта, альвеолярной кости и цемента зуба. В основе
- 4. Этиология и патогенез болезней пародонта Микроорганизмы. Без зубной бляшки пародонтит не бывает. В 1 мг ЗБ
- 5. Этиология и патогенез болезней пародонта Авитаминозы. При дефиците витамина С нарушаются процессы образования и формирования коллагеновых
- 6. Этиология и патогенез болезней пародонта Органические и функциональные изменения сердечно-сосудистой системы. Нарушение транспорта крови служит одним
- 7. Этиология и патогенез болезней пародонта Снижение реактивности организма. Наступает развитие дистрофических процессов в пародонте. Нарушается проницаемость
- 8. Генерализованный пародонтит (parodontitis generalisata) — это дистрофически-воспалительное поражение тканей пародонта, предопределяемое неблагоприятным влиянием общих и местных
- 9. Патогенез хронического генерализованного пародонтита Низкий уровень гигиены полости рта. Недостаточное самоочищение зубов. Изменение количественного и качественного
- 10. Участие перекисных механизмов в патогенезе пародонтита Факторы риска: дефицит биоантиоксидантов, поступление проксидантов, стресс, возрастное снижение активности
- 11. Патоморфологические изменения при пародонтите Нарушение ороговения эпителия, паракератоз, явления акантоза и вакуольной дистрофии. В соединительной ткани
- 12. Клиника, диагностика генерализованного пародонтита Генерализованный пародонтит развивается при длительном хроническом течении процесса, нередко на фоне общих
- 13. Клиника, диагностика генерализованного пародонтита При ГП средней тяжести клинические признаки воспаления и деструкции тканей пародонта усугубляются.
- 14. Клиника, диагностика генерализованного пародонтита При тяжелой степени ГП все симптомы еще более нарастают, наблюдаются более частое
- 15. Различная степень деструкции кортикальной пластинки. Остеопороз и резорбция межальвеолярных перегородок. Остеопороз губчатого вещества альвеолярной кости. Умеренное
- 16. Рентгенологические изменения про ГП Рентгенологически в начале заболевания выявляются расширение периодонтальной щели в пришеечной области зуба,
- 17. Патоморфологические изменения при пародонтите Пародонтальный абсцесс наблюдается при обострившемся течении генерализованного пародонтита, протекает с образованием глубоких
- 18. Дифференциальная диагностика ГП
- 19. Диффдиагностика генерализованного пародонтита Генерализованные пародонтит необходимо дифференцировать прежде всего с идиопатическими заболеваниями пародонта, для которых ведущими
- 20. Диффдиагностика генерализованного пародонтита Болезнь Летера-Зиве. Характеризуется лихорадкой, бледностью кожных покровов, адинамией, похуданием и потерей аппетита, гепато-
- 21. ПАРОДОНТОЗ Пародонтоз — это дистрофический генерализован- ный процесс, поражающий все элементы пародонта. Ведущими симптомами пародонтоза являются
- 22. ПАРОДОНТОЗ Жалобы больных зависят от стадии заболевания и тяжести патологического процесса. Дистрофический процесс в тканях пародонта
- 23. ПАРОДОНТОЗ При пародонтозе средней тяжести нарастают признаки атрофического гингивита, обнажаются шейки и корни зубов, однако пародонтальные
- 24. При тяжелой (III) степени развития процесса десневые сосочки почти полностью сглажены, десна анемична, обычно плотно охватывает
- 25. Морфологически пародонтоз характеризуется постепенно нарастающими дистрофическими изменениями всех структур пародонта, протекающими на фоне сосудистых нарушений. Изменения
- 26. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ Хронические формы гингивита на рентгенограмме сопровождаются разволокнением кортикальных пластинок межальвеолярных гребней,
- 27. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ При эозинофильной гранулеме на рентгенограмах определяются округлые или овальные дефекты костной
- 29. Скачать презентацию
Слайд 2ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, КЛИНИКА, ДИФФДИАГНОСТИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА, ПАРОДОНТОЗА
Подготовила доц. Ивченко Н.А.
ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, КЛИНИКА, ДИФФДИАГНОСТИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА, ПАРОДОНТОЗА
Подготовила доц. Ивченко Н.А.
Слайд 3Для пародонтита характерно повреждение всех тканей пародонта: десны, периодонта, альвеолярной кости и
Для пародонтита характерно повреждение всех тканей пародонта: десны, периодонта, альвеолярной кости и
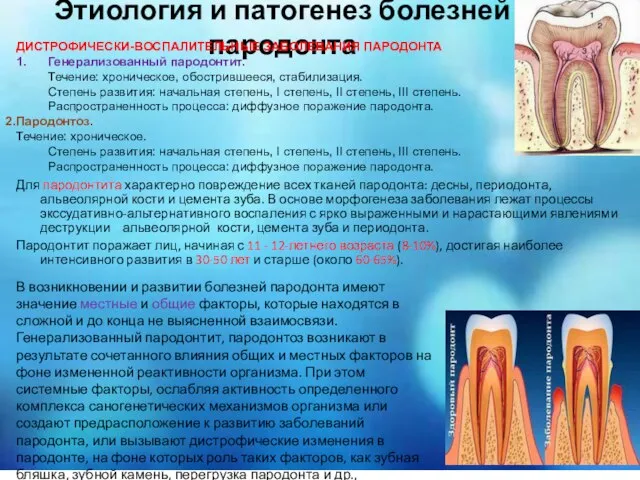
Пародонтит поражает лиц, начиная с 11 - 12-летнего возраста (8-10%), достигая наиболее интенсивного развития в 30-50 лет и старше (около 60-65%).
Этиология и патогенез болезней пародонта
ДИСТРОФИЧЕСКИ-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПАРОДОНТА
1. Генерализованный пародонтит.
Течение: хроническое, обострившееся, стабилизация.
Степень развития: начальная степень, I степень, II степень, III степень.
Распространенность процесса: диффузное поражение пародонта.
Пародонтоз.
Течение: хроническое.
Степень развития: начальная степень, I степень, II степень, III степень.
Распространенность процесса: диффузное поражение пародонта.
В возникновении и развитии болезней пародонта имеют значение местные и общие факторы, которые находятся в сложной и до конца не выясненной взаимосвязи. Генерализованный пародонтит, пародонтоз возникают в результате сочетанного влияния общих и местных факторов на фоне измененной реактивности организма. При этом системные факторы, ослабляя активность определенного комплекса саногенетических механизмов организма или создают предрасположение к развитию заболеваний пародонта, или вызывают дистрофические изменения в пародонте, на фоне которых роль таких факторов, как зубная бляшка, зубной камень, перегрузка пародонта и др., приобретает большое значение.
Слайд 4Этиология и патогенез болезней пародонта
Микроорганизмы. Без зубной бляшки пародонтит не бывает. В
Этиология и патогенез болезней пародонта
Микроорганизмы. Без зубной бляшки пародонтит не бывает. В

Травматические факторы. Ошибки протезирования (глубокие коронки, кламеры и т.д.), дефекты лечения зубов (избыток амальгамы и попадание мышьяковистой пасты в межзубной промежуток, отсутствие контактного пункта и др.), влияние мономера пломб и протезов, вредное влияние ортодонтических аппаратов, неравномерная нагрузка на ткани пародонта, аномалии прикуса и др.
Функциональная недостаточность пародонта. Недостаточность
функции жевания (тщательно обработанная, мягкая пища лишает ткани
пародонта полноценной нагрузки, развиваться атрофические процессы,
мягкая, переработанная пища способствует образованию зубных
отложений).
Местные факторы.
Слайд 5Этиология и патогенез болезней пародонта
Авитаминозы. При дефиците витамина С нарушаются процессы
образования
Этиология и патогенез болезней пародонта
Авитаминозы. При дефиците витамина С нарушаются процессы
образования

Болезни пародонта, как нервно-дистрофический процесс обосновали Д.А.Энтин, Е.Е.Платонов, И.И.Новик, Е.Д.Бромберг, Н.Ф.Данилевский, И.С.Мащенко, В.Ф.Куцевляк, Т.О.Петрушанко и др. Экспериментальными исследованиями установили связь между органическими нарушениями в нервной системе и появлением дистрофических изменений в тканях пародонта после раздражений в области серого бугра головного мозга, верхнего шейного симпатичного узла, нижнеглазничного, подбородочного нервов кротоновым маслом. Н.Ф.Данилевский получил экспериментальный пародонтит в исследованиях на мартышках, применив физиологический раздражитель — экспериментальный невроз, вызванный нарушением полового и стадного рефлексов.
Л.М.Тарасенко экспериментально обосновала высокую чувствительность тканей пародонта к стрессовым факторам. Влияние острого и хронического стресса приводит к активации перекисного окисления липидов, нарушению гемоциркуляции, повышению активности, антиагрегации мягких тканей пародонта, торможению синтеза коллагена, усилению резорбции костной ткани пародонта.
Общие факторы.
Слайд 6Этиология и патогенез болезней пародонта
Органические и функциональные изменения сердечно-сосудистой системы. Нарушение транспорта
Этиология и патогенез болезней пародонта
Органические и функциональные изменения сердечно-сосудистой системы. Нарушение транспорта

Расстройства эндокринной системы. Г.С.Захарова обнаружила быстрое прогрессиро-вание генерализованного пародонтита у больных с инсулонезависимым сахарным диабетом. При этом значительно нарушается углеводный, белковый, липидный и минераль-ный обмен в пародонте, поражаются сосуды, снижает функциональную активность лейкоци-тов. Значительно учащаются болезни пародонта у лиц с поражениями щитовидной железы, особенно гипотирео-зом: снижается резорбционная активность остеокластов, ослабевает способность остеобластов формировать и минерализовать кость. Вероятной причиной патологии пародонта может быть дисфункция половых желез, что вызывает компенсаторную дисфункцию других желез (Г.Н.Вишняк, Е.В.Удовицкая). Патология гипофизарно-надпочечной системы вызывает расстройст-ва кровеобеспечения пародонта, приводит к нарушениям обмена веществ и как следствие - к формированию глубоких дистрофических процессов – А.Н.Грудянов.
Иммунные и аутоиммунные нарушения. И.С.Мащенко установил, что повреждения сосудов при генерализованном пародонтите принадлежат к группе аллергических реакций III типа, к иммуно-комплексной патологии, поскольку в зоне поражения выявляются иммунные комплексы, которые приводят к формированию васкулита аллергического генеза в сосудистой стенке, что нарушает трофику тканей пародонта, приводит к хронизации воспалительных явлений, к быстрому прогрессу процесса в межзубных альвеолярных перегородках.
Общие факторы.
Слайд 7Этиология и патогенез болезней пародонта
Снижение реактивности организма. Наступает развитие дистрофических процессов в
Этиология и патогенез болезней пародонта
Снижение реактивности организма. Наступает развитие дистрофических процессов в

Болезни желудочно-кишечного тракта. При язвенной болезни желудка и 12-перстной кишки происходит нарушение гормональной регуляции кальциевого обмена, что приводит к прогрессированию генерализованного пародонтита.
Болезни крови и гемопоэтической системы. При анемиях наблюдаются дистрофические изменения в пародонте, гиперплазия десневого края, резорбция и остеопороз костной ткани.
Состояние свертывающей и фибринолитической системы крови. Снижается скорость образования протромбина и тромбина, развивается тромбогеморрагический синдром. Симптом кровоточивости дёсен обусловлен внутрисосудистой аггрегацией форменных элементов крови.
Психосоматические факторы. Большое значение имеют ксеростомия, связанная с приемом лекарственных препаратов (седативные, транквилизаторы, нейролептики) при депресивных состояниях, стресс, гиперкинезия жевательных мышц (бруксизм), сочетающихся с психическим напряжением. Сюда относится ювенильный , юношеский пародонтит. Отрицательно влияют на ткани пародонта кортикостероиды, иммунодепресанты, гидантоин, соли тяжёлых металлов, перроральные противозачаточные средства, циклоспорин.
Общие факторы.
Слайд 8Генерализованный пародонтит (parodontitis generalisata) — это дистрофически-воспалительное поражение тканей пародонта, предопределяемое неблагоприятным
Генерализованный пародонтит (parodontitis generalisata) — это дистрофически-воспалительное поражение тканей пародонта, предопределяемое неблагоприятным

Возникает в результате длительного хронического гингивита, как правило, на фоне соматических болезней и измененной иммунологической реактивности организма. В динамике развития патологического процесса происходят нарушение целости зубодесневого прикрепления, резорбция костной ткани альвеолярного отростка и таким образом формируется харак-терный симптомокомплекс генерализованного пародонтита:
симптоматический гингивит;
над- и поддесневые зубные отложения;
пародонтальные карманы;
деструктивные изменения костной ткани, с чем связаны травматическая окклюзия, подвижность зубов, рентгенологические признаки болезни.
Слайд 9Патогенез хронического генерализованного пародонтита
Низкий уровень гигиены полости рта.
Недостаточное
Патогенез хронического генерализованного пародонтита
Низкий уровень гигиены полости рта.
Недостаточное
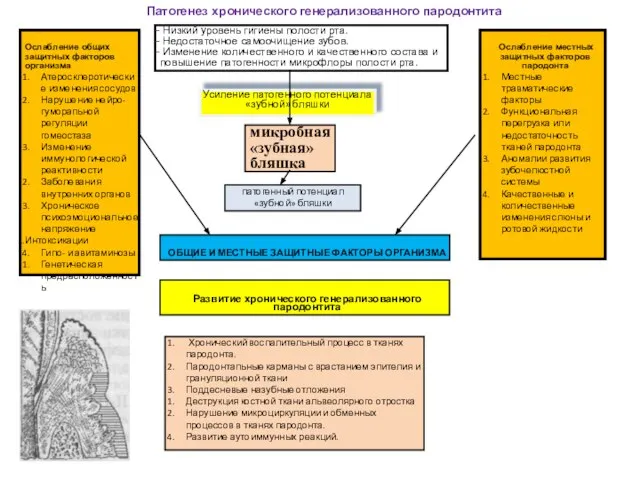
Изменение количественного и качественного состава и повышение патогенности микрофлоры полости рта.
Усиление патогенного потенциала «зубной» бляшки
Ослабление общих защитных факторов организма
Атеросклеротические изменения сосудов
Нарушение нейро- гуморапьной регуляции гомеостаза
Изменение иммунологической реактивности
Заболевания внутренних органов
Хроническое психоэмоциональное напряжение
Интоксикации
Гипо- и авитаминозы
Генетическая предрасположенность
Ослабление местных защитных факторов пародонта
Местные травматические факторы
Функциональная перегрузка или недостаточность тканей пародонта
Аномалии развития зубочелюстной системы
Качественные и количественные изменения слюны и ротовой жидкости
микробная
«зубная»
бляшка
патогенный потенциал «зубной» бляшки
ОБЩИЕ И МЕСТНЫЕ ЗАЩИТНЫЕ ФАКТОРЫ ОРГАНИЗМА
Развитие хронического генерализованного пародонтита
Хронический воспалительный процесс в тканях пародонта.
Пародонтапьные карманы с врастанием эпителия и грануляционной ткани
Поддесневые назубные отложения
Деструкция костной ткани альвеолярного отростка
Нарушение микроциркуляции и обменных процессов в тканях пародонта.
Развитие аутоиммунных реакций.
Слайд 10Участие перекисных механизмов в патогенезе пародонтита
Факторы риска:
дефицит биоантиоксидантов, поступление проксидантов, стресс,
Участие перекисных механизмов в патогенезе пародонтита
Факторы риска:
дефицит биоантиоксидантов, поступление проксидантов, стресс,
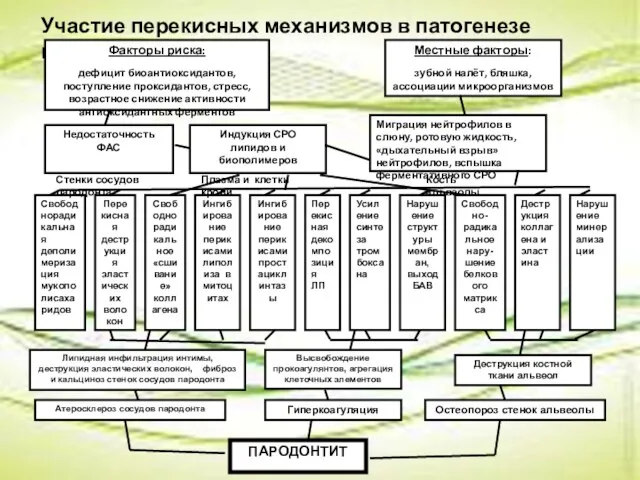
Местные факторы:
зубной налёт, бляшка, ассоциации микроорганизмов
Недостаточность ФАС
Индукция СРО липидов и биополимеров
Миграция нейтрофилов в слюну, ротовую жидкость, «дыхательный взрыв» нейтрофилов, вспышка ферментативного СРО
Свободнорадикальная деполимеризация мукополисахаридов
Перекисная деструкция эластических волокон
Свободнорадикальное «сшивание» коллагена
Ингибирование перикисами липолиза в митоцитах
Ингибирование перикисами простациклинтазы
Перекисная декомпозиция ЛП
Усиление синтеза тромбоксана
Нарушение структуры мембран, выход БАВ
Свободно-радикальное нару-шение белкового матрикса
Деструкция коллагена и эластина
Нарушение минерализации
Стенки сосудов пародонта
Плазма и клетки крови
Кость альвеолы
Липидная инфильтрация интимы, деструкция эластических волокон, фиброз и кальциноз стенок сосудов пародонта
Высвобождение прокоагулянтов, агрегация клеточных элементов
Деструкция костной ткани альвеол
Атеросклероз сосудов пародонта
Гиперкоагуляция
Остеопороз стенок альвеолы
ПАРОДОНТИТ
Слайд 11Патоморфологические изменения при пародонтите
Нарушение ороговения эпителия, паракератоз, явления акантоза и вакуольной дистрофии.
Патоморфологические изменения при пародонтите
Нарушение ороговения эпителия, паракератоз, явления акантоза и вакуольной дистрофии.

Слайд 12Клиника, диагностика генерализованного пародонтита
Генерализованный пародонтит развивается при длительном хроническом течении процесса, нередко
Клиника, диагностика генерализованного пародонтита
Генерализованный пародонтит развивается при длительном хроническом течении процесса, нередко
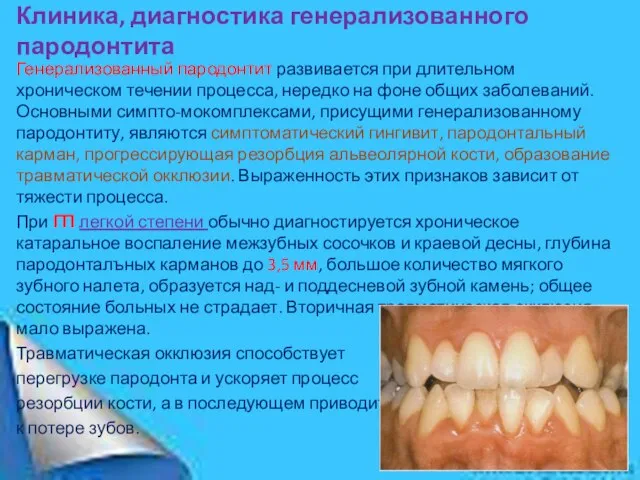
При ГП легкой степени обычно диагностируется хроническое катаральное воспаление межзубных сосочков и краевой десны, глубина пародонталъных карманов до 3,5 мм, большое количество мягкого зубного налета, образуется над- и поддесневой зубной камень; общее состояние больных не страдает. Вторичная травматическая окклюзия мало выражена.
Травматическая окклюзия способствует
перегрузке пародонта и ускоряет процесс
резорбции кости, а в последующем приводит
к потере зубов.
Слайд 13Клиника, диагностика генерализованного пародонтита
При ГП средней тяжести клинические признаки воспаления и деструкции
Клиника, диагностика генерализованного пародонтита
При ГП средней тяжести клинические признаки воспаления и деструкции
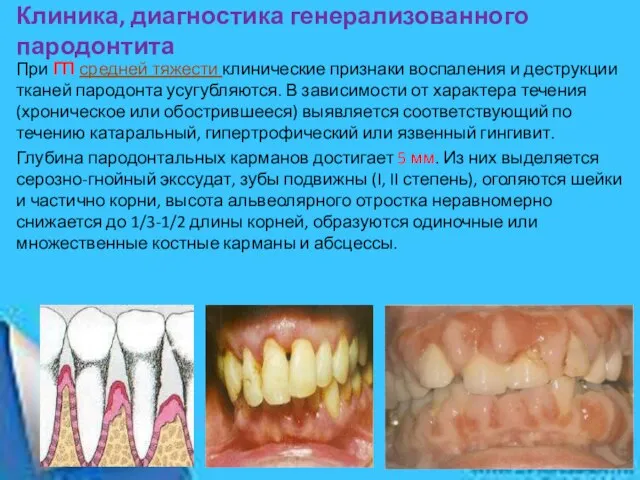
Глубина пародонтальных карманов достигает 5 мм. Из них выделяется серозно-гнойный экссудат, зубы подвижны (I, II степень), оголяются шейки и частично корни, высота альвеолярного отростка неравномерно снижается до 1/3-1/2 длины корней, образуются одиночные или множественные костные карманы и абсцессы.
Слайд 14Клиника, диагностика генерализованного пародонтита
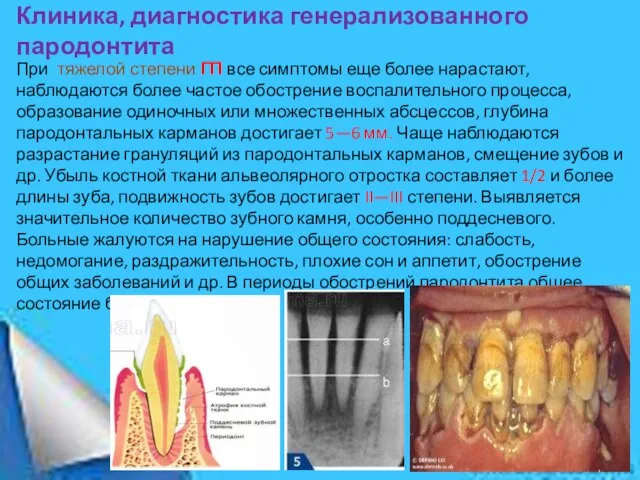
При тяжелой степени ГП все симптомы еще более нарастают,
Клиника, диагностика генерализованного пародонтита
При тяжелой степени ГП все симптомы еще более нарастают,
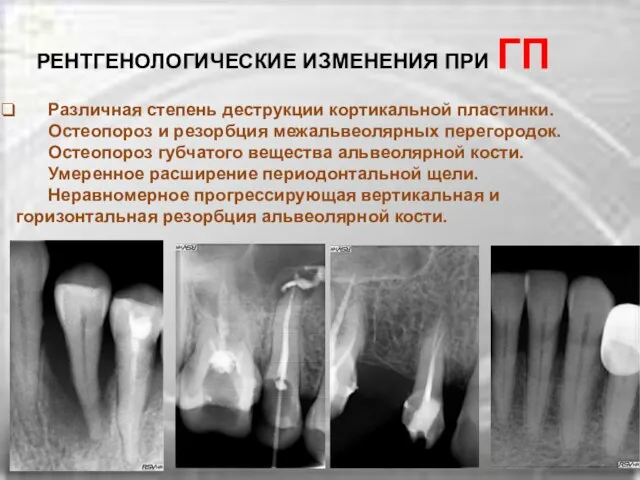
Слайд 15 Различная степень деструкции кортикальной пластинки.
Остеопороз и резорбция межальвеолярных перегородок.
Остеопороз
Различная степень деструкции кортикальной пластинки. Остеопороз и резорбция межальвеолярных перегородок. Остеопороз
РЕНТГЕНОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ГП
Слайд 16Рентгенологические изменения про ГП
Рентгенологически в начале заболевания выявляются расширение периодонтальной щели в
Рентгенологические изменения про ГП
Рентгенологически в начале заболевания выявляются расширение периодонтальной щели в
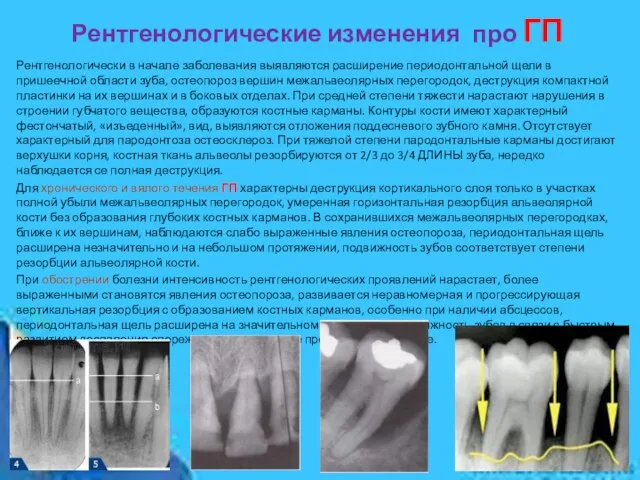
Для хронического и вялого течения ГП характерны деструкция кортикального слоя только в участках полной убыли межальвеолярных перегородок, умеренная горизонтальная резорбция альвеолярной кости без образования глубоких костных карманов. В сохранившихся межальвеолярных перегородках, ближе к их вершинам, наблюдаются слабо выраженные явления остеопороза, периодонтальная щель расширена незначительно и на небольшом протяжении, подвижность зубов соответствует степени резорбции альвеолярной кости.
При обострении болезни интенсивность рентгенологических проявлений нарастает, более выраженными становятся явления остеопороза, развивается неравномерная и прогрессирующая вертикальная резорбция с образованием костных карманов, особенно при наличии абсцессов, периодонтальная щель расширена на значительном протяжении, подвижность зубов в связи с быстрым развитием воспаления опережает деструктивные процессы в пародонте.
Слайд 17Патоморфологические изменения при пародонтите
Пародонтальный абсцесс наблюдается при обострившемся течении генерализованного пародонтита, протекает
Патоморфологические изменения при пародонтите
Пародонтальный абсцесс наблюдается при обострившемся течении генерализованного пародонтита, протекает
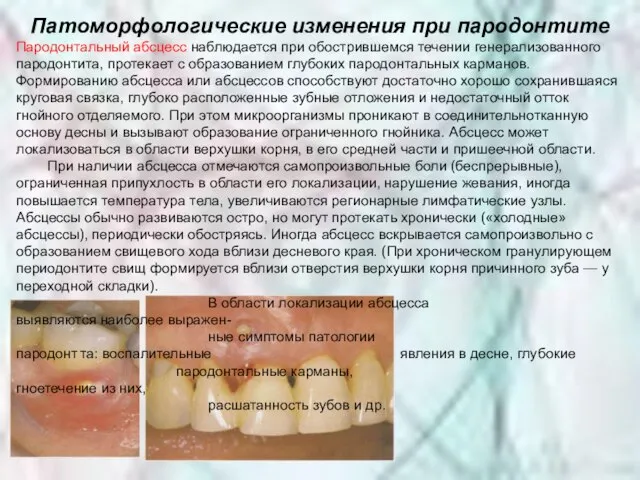
При наличии абсцесса отмечаются самопроизвольные боли (беспрерывные), ограниченная припухлость в области его локализации, нарушение жевания, иногда повышается температура тела, увеличиваются регионарные лимфатические узлы. Абсцессы обычно развиваются остро, но могут протекать хронически («холодные» абсцессы), периодически обостряясь. Иногда абсцесс вскрывается самопроизвольно с образованием свищевого хода вблизи десневого края. (При хроническом гранулирующем периодонтите свищ формируется вблизи отверстия верхушки корня причинного зуба — у переходной складки).
В области локализации абсцесса выявляются наиболее выражен-
ные симптомы патологии пародонт та: воспалительные явления в десне, глубокие пародонтальные карманы, гноетечение из них,
расшатанность зубов и др.
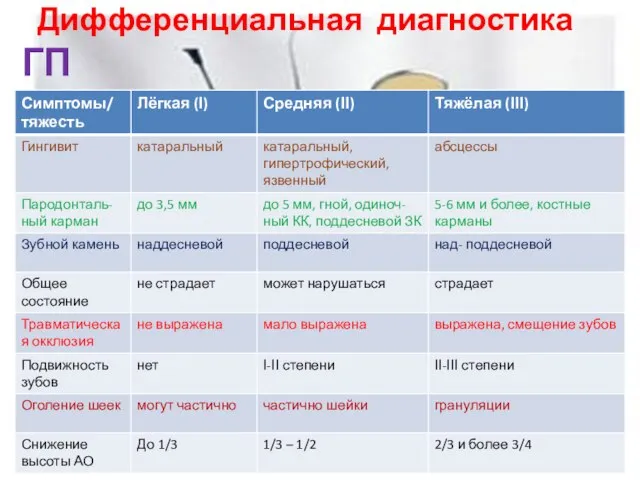
Слайд 18Дифференциальная диагностика ГП
Дифференциальная диагностика ГП
Слайд 19Диффдиагностика генерализованного пародонтита
Генерализованные пародонтит необходимо дифференцировать прежде всего с идиопатическими заболеваниями пародонта,
Диффдиагностика генерализованного пародонтита
Генерализованные пародонтит необходимо дифференцировать прежде всего с идиопатическими заболеваниями пародонта,

Неуклонное прогрессирование выраженных процессов разрушения всех тканей пародонта: десны, периодонта, костной ткани, сопровождающиеся на протяжении 2—4 лет выпадением зубов.
Сравнительно быстрое образование пародонтального кармана с выделением гноя, смещением, дистопией зубов.
Своеобразные изменения рентгенологической картины: преобладает быстро прогрессирующее рассасывание костной ткани с образованием лакун и полным растворением костной ткани на протяжении сравнительно короткого периода времени.
В костной ткани преобладают процессы остеолиза, по-видимому, вследствие активации ферментных систем остеоцитов, выраженных обменных нарушений, специфических микроангиопатий (например, при сахарном диабете).
При таких синдромах, как ладонно-подошвенный кератоз, нейтропения, дети утрачивают вначале молочные зубы, а затем по мере прорезывания и постоянные.
Эозинофильная гранулема. Наблюдается и у детей. В полости рта отмечаются гингивит, пародонтальные карманы, подвижность зубов. На ранних стадиях болезни проявления в полости рта часто бывают первыми и единственными симптомами заболевания. Рентгенологически определяются остеопороз и рассасывание костной ткани. Патоморфологическая картина отличается наличием ретикулярных клеток, скоплением эозинофилов, лимфомакрофагальной инфильтрацией.
Слайд 20Диффдиагностика генерализованного пародонтита
Болезнь Летера-Зиве. Характеризуется лихорадкой, бледностью кожных покровов, адинамией, похуданием и
Диффдиагностика генерализованного пародонтита
Болезнь Летера-Зиве. Характеризуется лихорадкой, бледностью кожных покровов, адинамией, похуданием и

Болезнь Хенда-Шюллера-Крисчена. Относится к ретикулогистиоцитозам. Клинически проявляется несахарным диабетом, экзофтальмом, опухолевидными образованиями в костях, задержкой в росте и развитии. В период выраженных симптомов патологии полости рта выявляется клиника генерализованного пародонтита. Рентгенологически определяется деструкция костной ткани альвеолярных отростков челюстей.
Синдром Папийона—Лефевра. Прогрессирующий остеолиз кости альвеолярного отростка челюстей, который прекращается с выпадением зубов. Синдром сопровождается гиперкератозом и шелушением ладоней, подошв. Клинические и рентгенологические признаки изменений пародонтальных тканей укладываются в картину генерализованного пародонтита. Гистологически выявляются наличие инфильтрата, заполняющего всю десну и состоящего преимущественно из плазматических клеток, сильное фиброзирование зоны костного мозга с воспалительным инфильтратом.
Болезнь Ниманна - Пика - наследственное заболевание, при котором дефицит специфического фермента приводит к накоплению сфингомиелина (продукта расщепления жиров). У больных детей развиваются жировые образования на коже, происходит накоплением липидов- наследственное заболевание, при котором дефицит специфического фермента приводит к накоплению сфингомиелина (продукта расщепления жиров). У больных детей развиваются жировые образования на коже, происходит накоплением липидов в первую очередь в печени- наследственное заболевание, при котором дефицит специфического фермента приводит к накоплению сфингомиелина (продукта расщепления жиров). У больных детей развиваются жировые образования на коже, происходит накоплением липидов в первую очередь в печени, селезёнке- наследственное заболевание, при котором дефицит специфического фермента приводит к накоплению сфингомиелина (продукта расщепления жиров). У больных детей развиваются жировые образования на коже, происходит накоплением липидов в первую очередь в печени, селезёнке, лёгких- наследственное заболевание, при котором дефицит специфического фермента приводит к накоплению сфингомиелина (продукта расщепления жиров). У больных детей развиваются жировые образования на коже, происходит накоплением липидов в первую очередь в печени, селезёнке, лёгких, костном мозге, появляются области темной пигментации, происходит увеличение печени, селезенки и лимфатических узлов; наблюдается умственная отсталость. отмечаются анемия и низкое содержание в крови лейкоцитов , явления пародонтита.
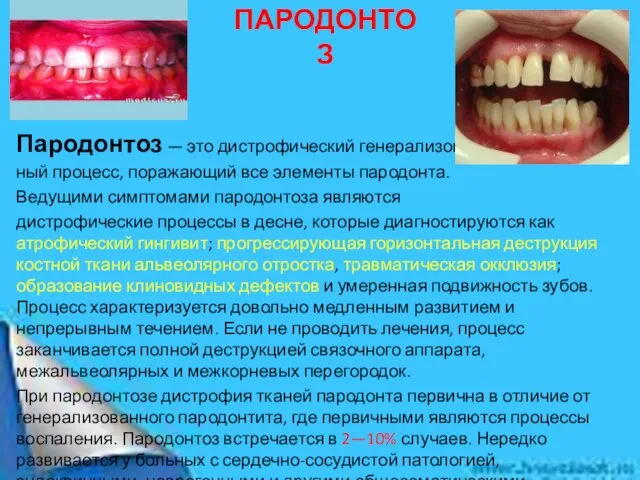
Слайд 21ПАРОДОНТОЗ
Пародонтоз — это дистрофический генерализован-
ный процесс, поражающий все элементы пародонта.
Ведущими симптомами пародонтоза
ПАРОДОНТОЗ
Пародонтоз — это дистрофический генерализован-
ный процесс, поражающий все элементы пародонта.
Ведущими симптомами пародонтоза
дистрофические процессы в десне, которые диагностируются как атрофический гингивит; прогрессирующая горизонтальная деструкция костной ткани альвеолярного отростка, травматическая окклюзия; образование клиновидных дефектов и умеренная подвижность зубов. Процесс характеризуется довольно медленным развитием и непрерывным течением. Если не проводить лечения, процесс заканчивается полной деструкцией связочного аппарата, межальвеолярных и межкорневых перегородок.
При пародонтозе дистрофия тканей пародонта первична в отличие от генерализованного пародонтита, где первичными являются процессы воспаления. Пародонтоз встречается в 2—10% случаев. Нередко развивается у больных с сердечно-сосудистой патологией, эндокринными, неврогенными и другими общесоматическими заболеваниями.
Слайд 22ПАРОДОНТОЗ
Жалобы больных зависят от стадии заболевания и тяжести патологического процесса.
Дистрофический процесс в
ПАРОДОНТОЗ
Жалобы больных зависят от стадии заболевания и тяжести патологического процесса.
Дистрофический процесс в
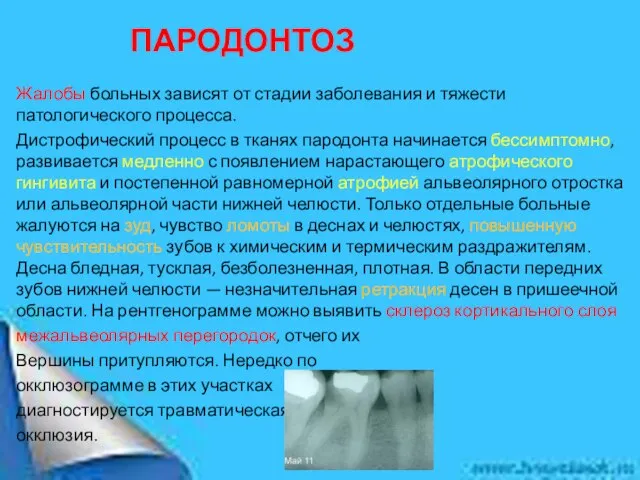
межальвеолярных перегородок, отчего их
Вершины притупляются. Нередко по
окклюзограмме в этих участках
диагностируется травматическая
окклюзия.
Слайд 23ПАРОДОНТОЗ
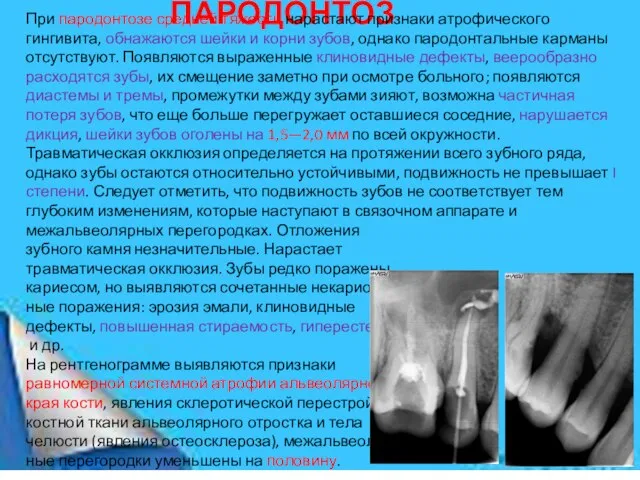
При пародонтозе средней тяжести нарастают признаки атрофического гингивита, обнажаются шейки и корни
ПАРОДОНТОЗ
При пародонтозе средней тяжести нарастают признаки атрофического гингивита, обнажаются шейки и корни
Слайд 24
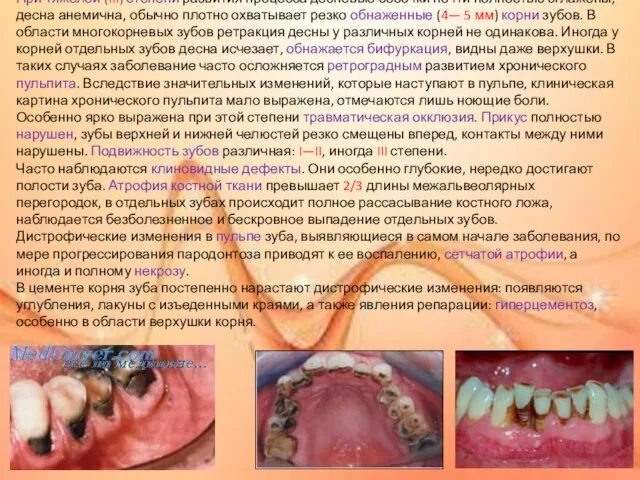
При тяжелой (III) степени развития процесса десневые сосочки почти полностью сглажены, десна
При тяжелой (III) степени развития процесса десневые сосочки почти полностью сглажены, десна
Слайд 25
Морфологически пародонтоз характеризуется постепенно нарастающими дистрофическими изменениями всех структур пародонта, протекающими на
Морфологически пародонтоз характеризуется постепенно нарастающими дистрофическими изменениями всех структур пародонта, протекающими на

Слайд 26ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ
Хронические формы гингивита на рентгенограмме сопровождаются разволокнением кортикальных
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ
Хронические формы гингивита на рентгенограмме сопровождаются разволокнением кортикальных

Пародонтит. начальными симптомами являются остеопороз вершин межальвеолярных перегородок, разволокнение кортикальных пластинок с последующим их исчезновением. Снижается высота альвеолярного отростка, расширяется периодонтальная щель (вертикальная и горизонтальная резорбция костной ткани). Затем увеличивается степень резорбции межальвеолярных перегородок, усиливается остеопороз: повышается прозрачность кости, трабекулярный рисунок смазан, усилена крупнопетлистость. Прогрессирование патологического процесса сопровождается формированием костных карманов, узур на цементе корня. Характерно отсутствие четких границ сохранившейся и разрушенной костной ткани.
Пародонтоз. Вкостной ткани происходят дистрофические процессы, характерно: костный рисунок смазан, слабодифференцирован, мелкоячеистый. Кортикальная пластинка сохранена, на фоне склерозированного губчатого вещества выглядит менее контрастно. Снижается высота альвеолярного отростка, вершины межальвеолярных перегородок имеют четкую форму. Но не следует забывать, что уменьшение высоты межальвеолярных перегородок может быть обусловлено и возрастной перестройкой костной ткани.
Слайд 27ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ
При эозинофильной гранулеме на рентгенограмах определяются округлые или
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПАРОДОНТА РЕНТГЕНОЛОГИЧЕСКИ
При эозинофильной гранулеме на рентгенограмах определяются округлые или

Болезнь Хенда-Шюллера-Крисчена . При локализации очагов поражения в области альвеолярных отростков сопровождается разрушением межзубных перегородок и луночек. Затем процесс распространяется на тело челюсти, с образованием очагов деструкции кости неправильной округлой формы, диаметром 1-5 см. Края дефектов неровные, но четко ограничены. Часто поражаются плоские кости черепа.
Также следует отличать патологическую резорбцию альвеолярного отростка от возрастной (старческой) атрофии, атрофии от недогрузки зубов и т.п., для которых ведущим признаком является равномерное - симметричное снижение (но не резорбция!) альвеолярного края, при этом компактная пластинка не повреждается.
 БУР для наставників
БУР для наставників Экстремальные ситуации в природе
Экстремальные ситуации в природе Элементы безопасности кровли
Элементы безопасности кровли Интегрированная логистическая поддержка
Интегрированная логистическая поддержка Как собирать грибы
Как собирать грибы Музыкальная живопись и живописная музыка. Импрессионизм
Музыкальная живопись и живописная музыка. Импрессионизм Презентация на тему ГЛАВНЫЕ НАПРАВЛЕНИЯ ЭВОЛЮЦИИ
Презентация на тему ГЛАВНЫЕ НАПРАВЛЕНИЯ ЭВОЛЮЦИИ  Игра «Здоровый образ жизни»
Игра «Здоровый образ жизни» Туристский ваучер
Туристский ваучер Экология и здоровье человека
Экология и здоровье человека ПРОЕКТ«Мы любим Байкал 2020»
ПРОЕКТ«Мы любим Байкал 2020» УМК «Перспективная начальная школа»
УМК «Перспективная начальная школа» Ботинки с самозавязывающимися шнурками
Ботинки с самозавязывающимися шнурками EnergoJump
EnergoJump Матвеева Надежда Вианоровна
Матвеева Надежда Вианоровна Процессы управления проектами
Процессы управления проектами Презентация на тему Закаливание В мире есть лишь две абсолютные ценности: чистая совесть и здоровье
Презентация на тему Закаливание В мире есть лишь две абсолютные ценности: чистая совесть и здоровье  Тест SAM русский язык
Тест SAM русский язык Алгоритм работы школы по подготовке педагогов к участию в конкурсе лучших учителей в рамках приоритетного национального проекта
Алгоритм работы школы по подготовке педагогов к участию в конкурсе лучших учителей в рамках приоритетного национального проекта  SEO оптимизация за сайтове на малкия и среден бизнес
SEO оптимизация за сайтове на малкия и среден бизнес Городской центр психолого-медико-социального сопровождения, как ресурсный центр муниципальной системы образования г.Ярославля
Городской центр психолого-медико-социального сопровождения, как ресурсный центр муниципальной системы образования г.Ярославля Website owners identification
Website owners identification Возможно ли на этой линии что либо изобразить в этом же стиле?
Возможно ли на этой линии что либо изобразить в этом же стиле? Поиск информации в сети Интернет
Поиск информации в сети Интернет Ноутбуки. Устройство ноутбука
Ноутбуки. Устройство ноутбука Гражданин РФ (1)
Гражданин РФ (1) Начальная военная подготовка
Начальная военная подготовка Глагол
Глагол