Содержание
- 2. Нарушениями ритма сердца, или аритмиями, называют: изменение ЧСС выше или ниже нормального предела колебаний (60 -
- 3. Все аритмии - это результат изменения основных функций сердца: -автоматизма, - возбудимости - проводимости По современным
- 4. Классификация М.С. Кушаковского и Н.Б. Журавлевой (1981) в модификации Все аритмии делятся на 3 большие группы:
- 5. Классификация аритмий сердца I. Нарушение образования импульса А. Нарушение автоматизма СА-узла (номотопные аритмии) Синусовая тахикардия. Синусовая
- 6. Б. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров Медленные (замещающие) выскальзывающие комплексы и ритмы: а)
- 7. В. Эктопические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма (механизм повторного входа волны возбуждения и
- 8. II. Нарушения проводимости Синоатриальная блокада. Внутрипредсердная блокада. Атриовентрикулярная блокада: а) I степени, б) II степени, в)
- 9. Асистолия желудочков. Синдромы преждевременного возбуждения желудочков: а) синдром Вольфа-Паркинсона-Уайта (WPW), б) синдром укороченного интервала P-Q (CLC).
- 10. III. Комбинированные нарушения ритма Парасистолия. Эктопические ритмы с блокадой выхода. Атриовентрикулярные диссоциации.
- 11. Классификация аритмий сердца А. Нарушение автоматизма СА-узла (номотопные аритмии) Синусовая тахикардия. Синусовая брадикардия. Синусовая аритмия. Синдром
- 12. В. Нарушение возбудимости (гетеротопные аритмии) Экстрасистолия: а) предсердная, б) из АВ-соединения, в) желудочковая. Пароксизмальная тахикардия: а)
- 13. С. Нарушение функции проводимости Синоатриальная блокада. Внутрипредсердная блокада. Атриовентрикулярная блокада: а) I степени, б) II степени,
- 14. D. Комбинированные нарушения ритма Паросистолия. Эктопические ритмы с блокадой выхода. Атриовентрикулярные диссоциации.
- 15. Нарушения автоматизма СА-узла (номотопные аритмии) К аритмиям, обусловленным нарушениями образования импульса в СА-узле, относятся: синусовая тахикардия,
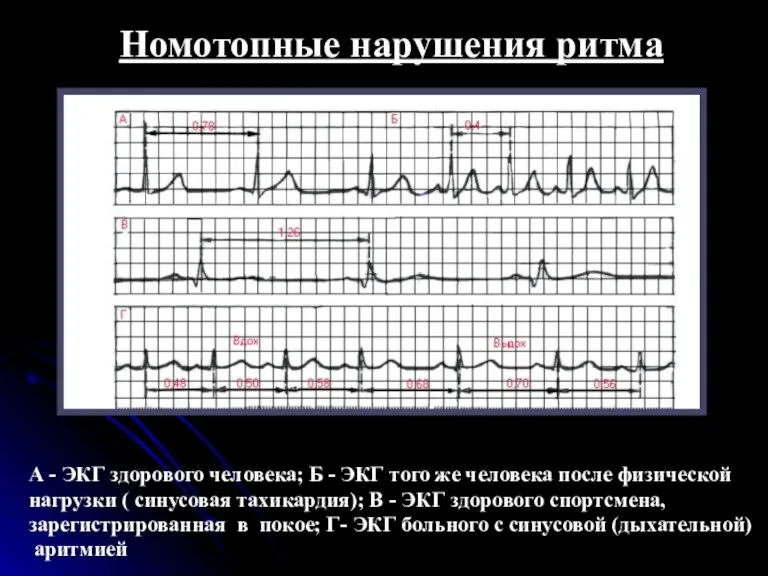
- 16. Номотопные нарушения ритма А - ЭКГ здорового человека; Б - ЭКГ того же человека после физической
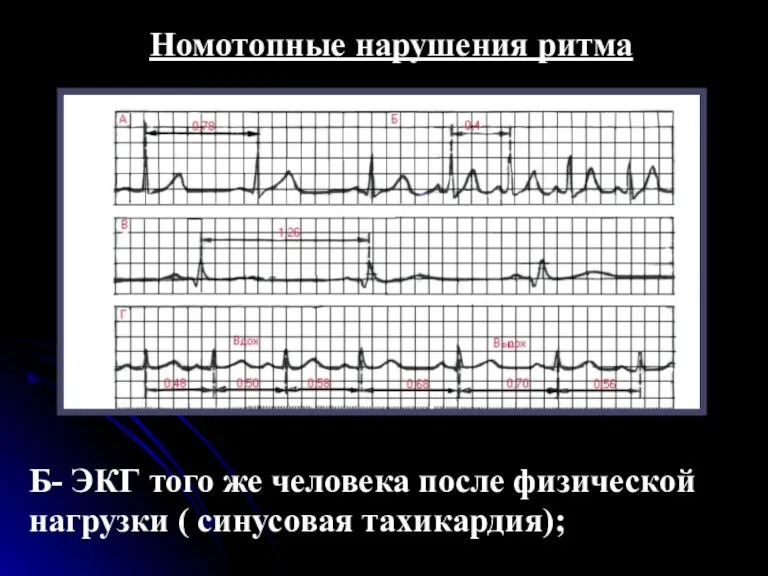
- 17. Синусовая тахикардия Синусовой тахикардией называется увеличение ЧСС от 90 до 150-180 в минуту при сохранении правильного
- 18. У совершенно здоровых людей синусовая тахикардия возникает при физических нагрузках, приеме пищи или эмоциональном напряжении. Она
- 19. . На ЭКГ имеется правильное чередование зубцов Р и комплекса QRS-T, характерное для синусового ритма. При
- 20. Основными электрокардиографическими признаками синусовой тахикардии являются: увеличение числа сердечных сокращений до 90-160 (180) в минуту (укорочение
- 21. Номотопные нарушения ритма Б- ЭКГ того же человека после физической нагрузки ( синусовая тахикардия);
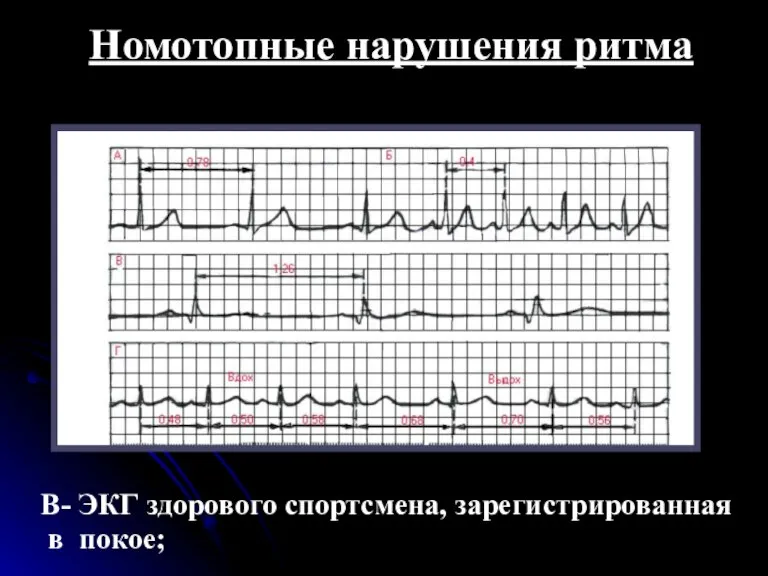
- 22. Cинусовая брадикардия Синусовой брадикардией называется уменьшение ЧСС до 59-40 в минуту при сохранении правильного синусового ритма.
- 23. Среди здоровых людей синусовая брадикардия особенно часто наблюдается у спортсменов. В патологии синусовая брадикардия встречается при
- 24. Номотопные нарушения ритма В- ЭКГ здорового спортсмена, зарегистрированная в покое;
- 25. ЭКГ при синусовой брадикардии ЭКГ при синусовой брадикардии мало отличается от нормальной, за исключением более редкого
- 26. Основными электрокардиографическими признаками синусовой бракдикардии являются 1) уменьшение числа сердечных сокращений в минуту до 59-40 (увеличение
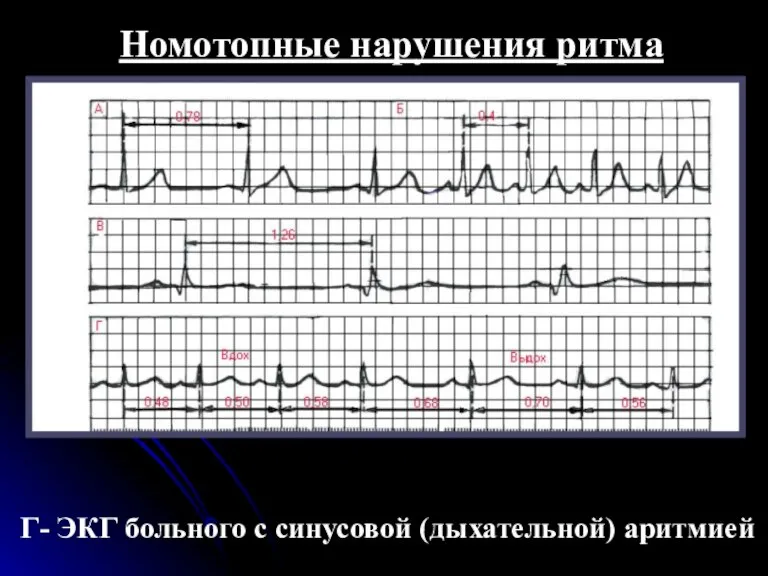
- 27. Синусовая аритмия Чаще всего встречается синусовая дыхательная аритмия, при которой ЧСС увеличивается на вдохе и уменьшается
- 28. Синусовая аритмия Синусовая дыхательная аритмия чаще встречается у здоровых людей молодого возраста, в периоде выздоровления (реконвалесценции)
- 29. Синусовая аритмия При синусовой аритмии не нарушено проведение электрического импульса по предсердиям, АВ-узлу и желудочкам. НА
- 30. Синусовая аритмия Единственным электрокардиографическим признаком, отличающим синусовую аритмию от регулярного синусового ритма, является периодическое постепенное укорочение
- 31. Номотопные нарушения ритма Г- ЭКГ больного с синусовой (дыхательной) аритмией
- 32. Синдром слабости синоатриального узла В основе синдрома слабости СА-узла (СССУ) лежит снижение функции автоматизма СА-узла, возникающее
- 33. Синдром слабости синоатриального узла У больных с СССУ, как правило, наблюдается стойкая синусовая брадикардия. Характерно, что
- 34. Синдром слабости синоатриального узла (СССУ) Нередко при СССУ возникает нарушение проведения электрического импульса из СА-узла к
- 35. Электрокардиографические признаки СССУ Наиболее характерными электрокардиографическими признаками синдрома слабости СА-узла являются: стойкая синусовая брадикардия; периодическое появление
- 36. Нарушение функции возбудимости (гетеротопные аритмии) ЭКСТРАСИСТОЛИЯ Экстрасистолия - преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа
- 37. ПРИЧИНЫ ЭКСТРАСИСТОЛИИ функциональные У здоровых людей экстрасистолия может провоцироваться : различными вегетативными реакциями, эмоциональным напряжением, курением,
- 38. ЭКСТРАСИСТОЛИЯ органического происхождения Гораздо более серьезны в прогностическом отношении экстрасистолы органического происхождения. Они свидетельствуют о глубоких
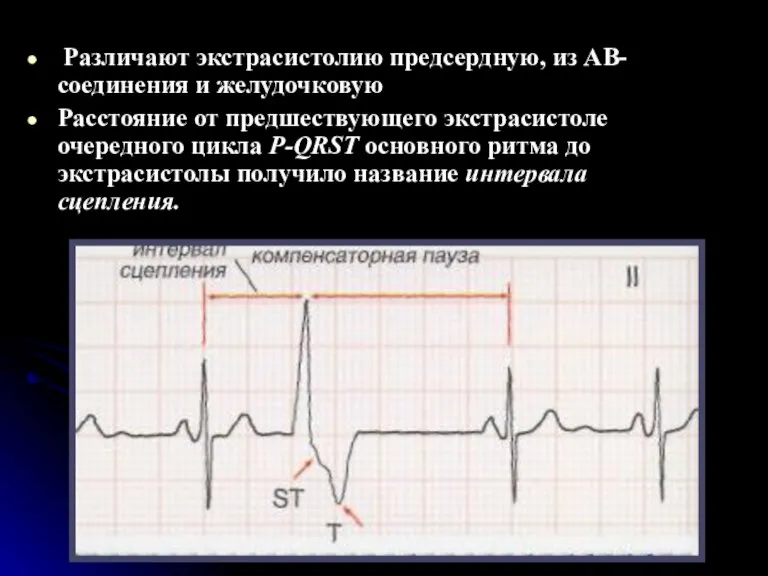
- 39. Различают экстрасистолию предсердную, из АВ-соединения и желудочковую Расстояние от предшествующего экстрасистоле очередного цикла P-QRST основного ритма
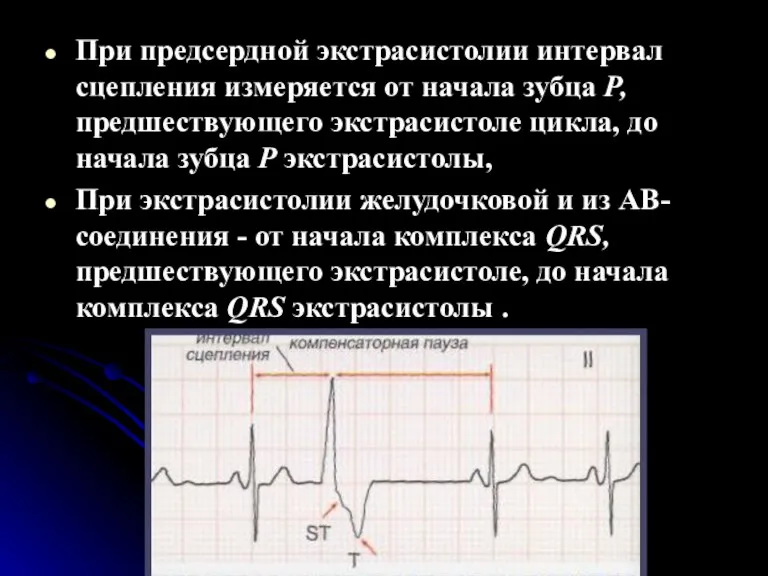
- 40. При предсердной экстрасистолии интервал сцепления измеряется от начала зубца Р, предшествующего экстрасистоле цикла, до начала зубца
- 41. Ранние экстрасистолы Важное диагностическое и прогностическое значение имеет выделение ранних экстрасистол. Ранними экстрасистолическими комплексами называют такие,
- 42. Компенсаторные паузы. Расстояние от экстрасистолы до следующего за ней цикла P-QRST основного ритма (например, синусового) называется
- 43. Пауза, которая имеется после предсердной или атриовентрикулярной экстрасистолы, включает время, необходимое для того, чтобы эктопический импульс
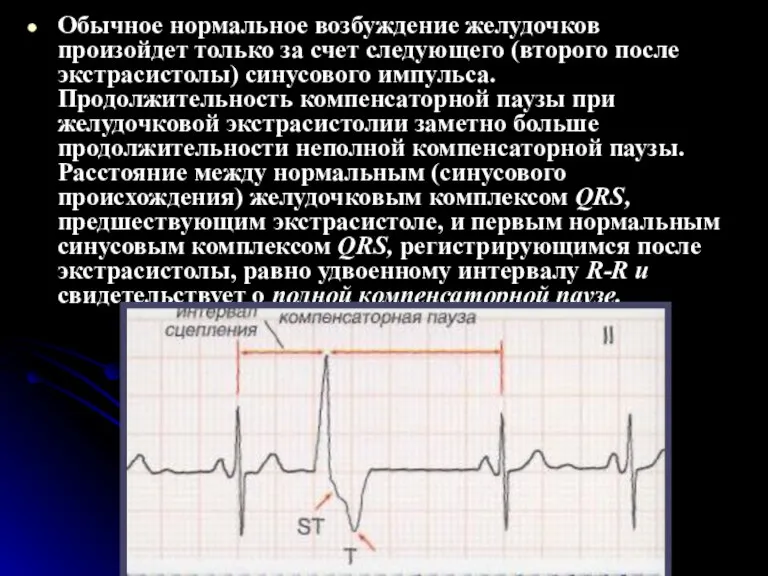
- 44. Обычное нормальное возбуждение желудочков произойдет только за счет следующего (второго после экстрасистолы) синусового импульса. Продолжительность компенсаторной
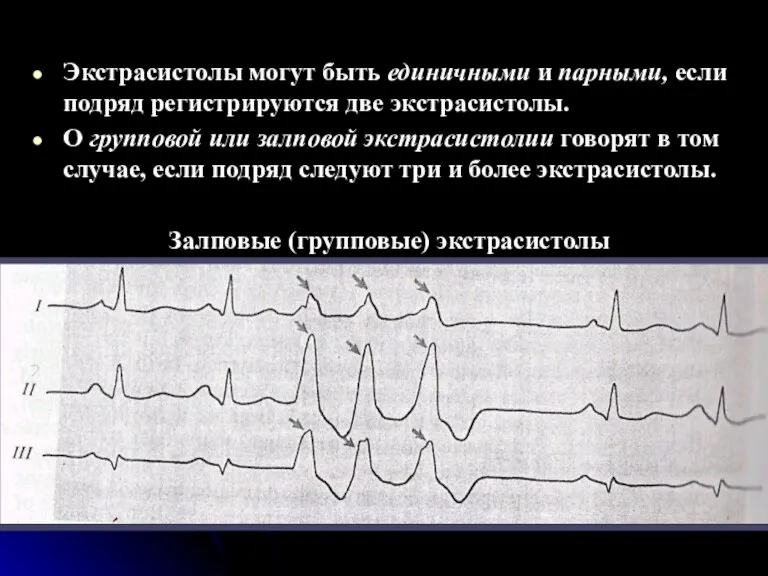
- 45. Экстрасистолы могут быть единичными и парными, если подряд регистрируются две экстрасистолы. О групповой или залповой экстрасистолии
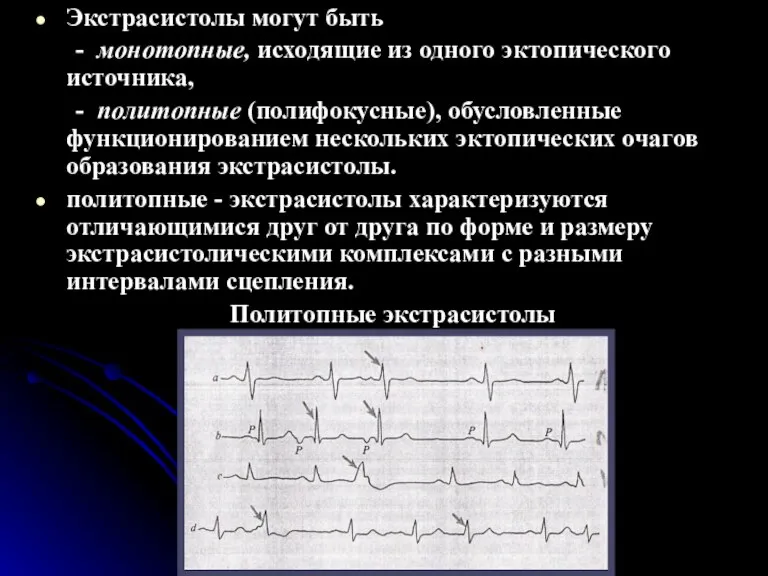
- 46. Экстрасистолы могут быть - монотопные, исходящие из одного эктопического источника, - политопные (полифокусные), обусловленные функционированием нескольких
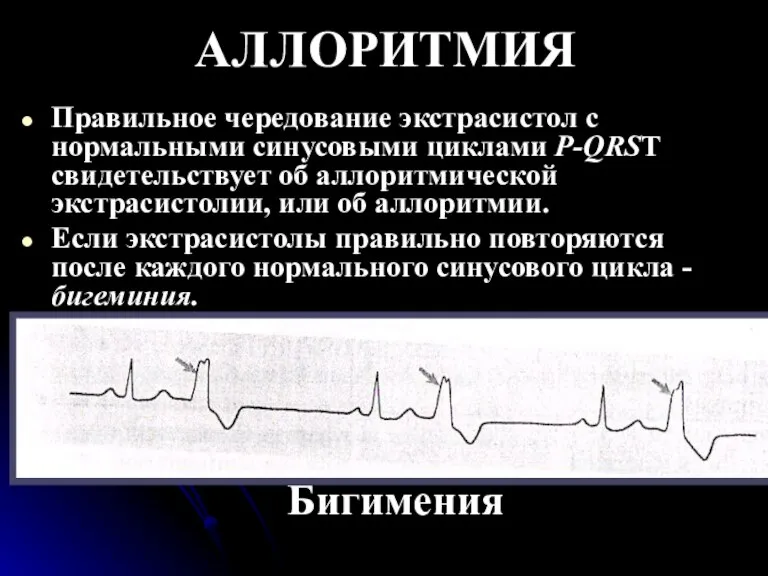
- 47. АЛЛОРИТМИЯ Правильное чередование экстрасистол с нормальными синусовыми циклами Р-QRSТ свидетельствует об аллоритмической экстрасистолии, или об аллоритмии.
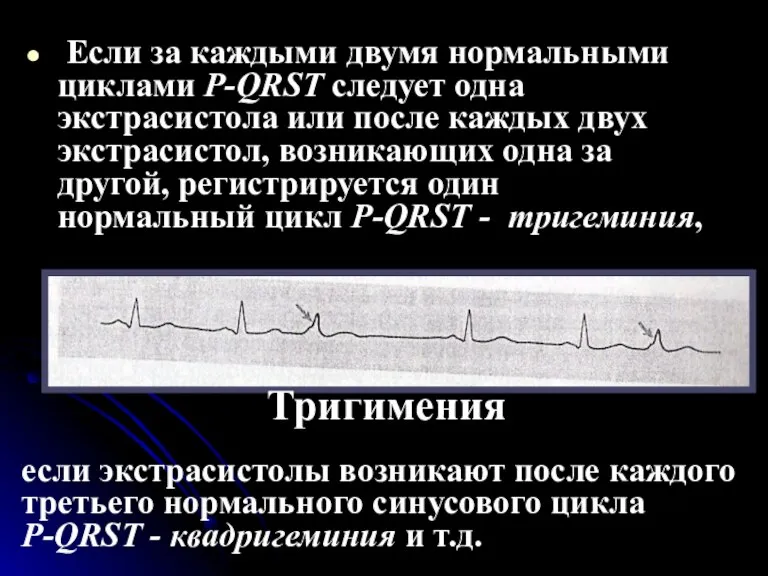
- 48. Если за каждыми двумя нормальными циклами Р-QRST следует одна экстрасистола или после каждых двух экстрасистол, возникающих
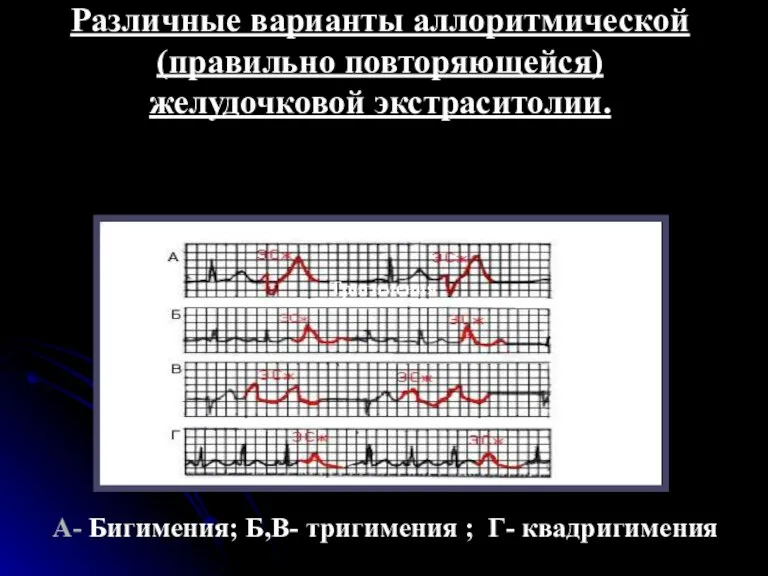
- 49. Различные варианты аллоритмической (правильно повторяющейся) желудочковой экстраситолии. А- Бигимения; Б,В- тригимения ; Г- квадригимения Тригимения
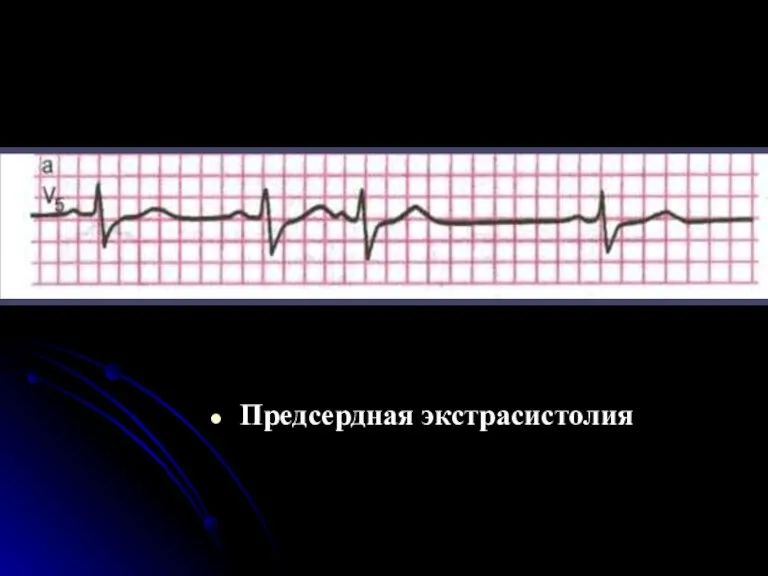
- 50. Предсердная экстрасистолия Наиболее характерными ЭКГ признаками предсердной экстрасистолии являются: Преждевременное внеочередное появление зубца Р и следующего
- 51. ЭКГ во II стандартном отведении при предсердной экстрасистолии А-из верхних отделов предсердий( зубец Р положительный); Б-
- 52. Предсердная экстрасистолия
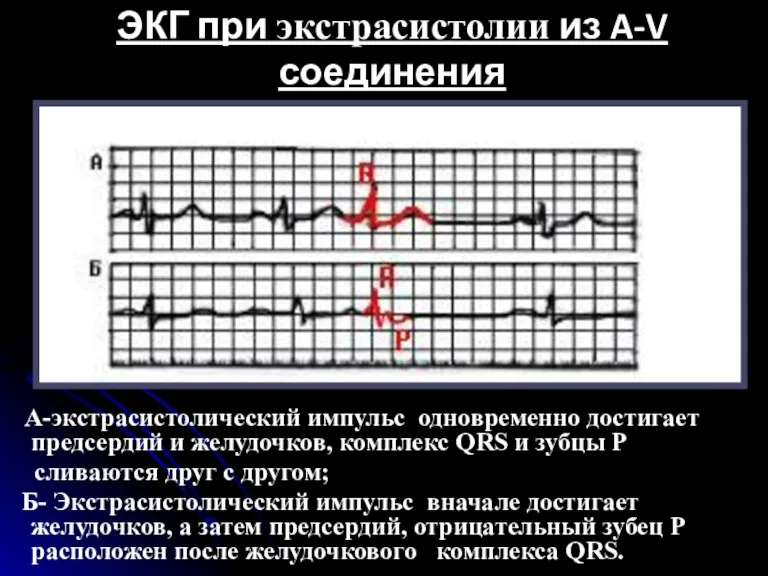
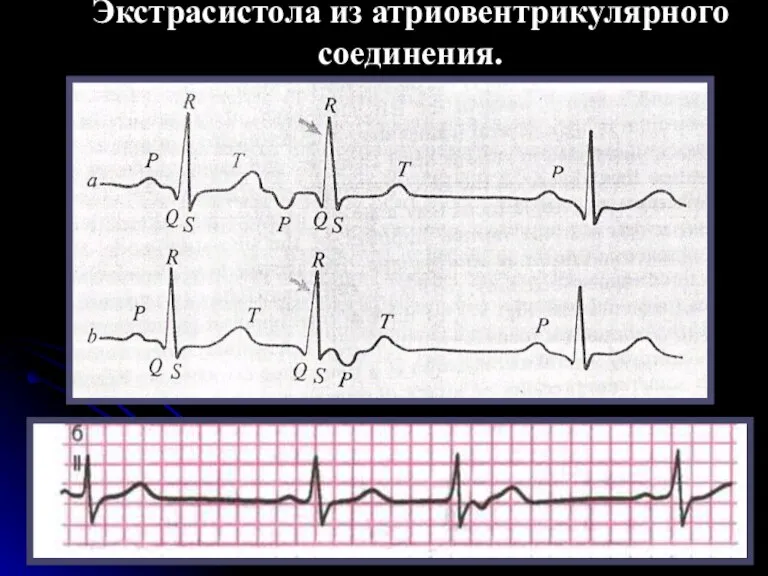
- 53. Экстрасистолы из атриовентрикулярного соединения Основными электрокардиографическими признаками экстрасистолы из АВ-соединения являются: преждевременное внеочередное появление на ЭКГ
- 54. ЭКГ при экстрасистолии из A-V соединения А-экстрасистолический импульс одновременно достигает предсердий и желудочков, комплекс QRS и
- 55. Экстрасистола из атриовентрикулярного соединения.
- 56. Желудочковая экстрасистолия Основными ЭКГ признаками желудочковой экстрасистолии являются: преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса;
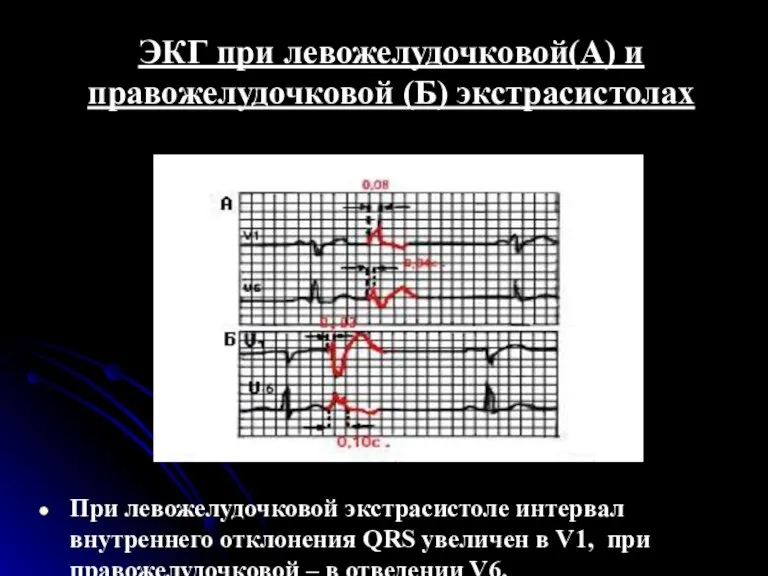
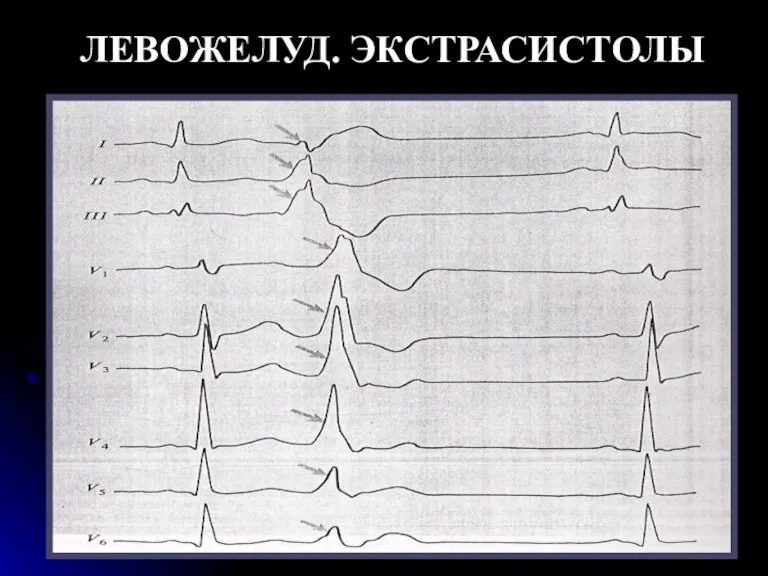
- 57. Левожелудочковые экстрасистолы Для левожелудочковых экстрасистол характерно: Высокий и широкий зубец R и дискардантное расположение зубца T
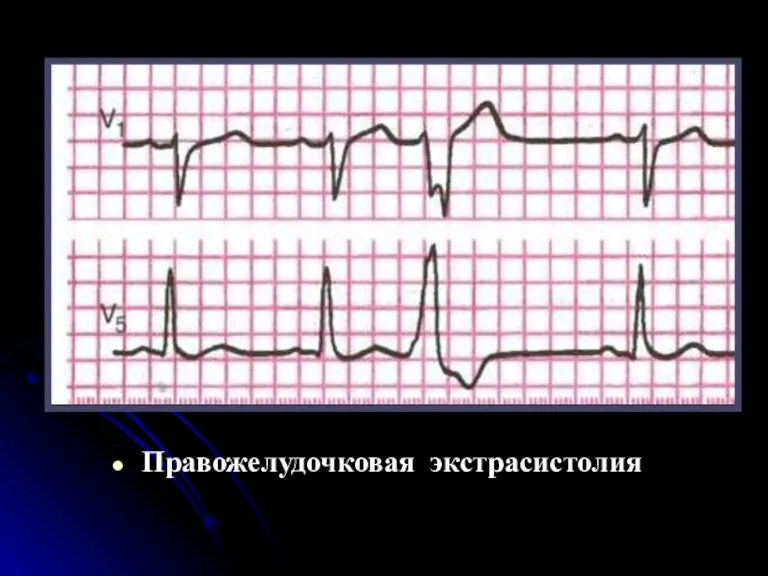
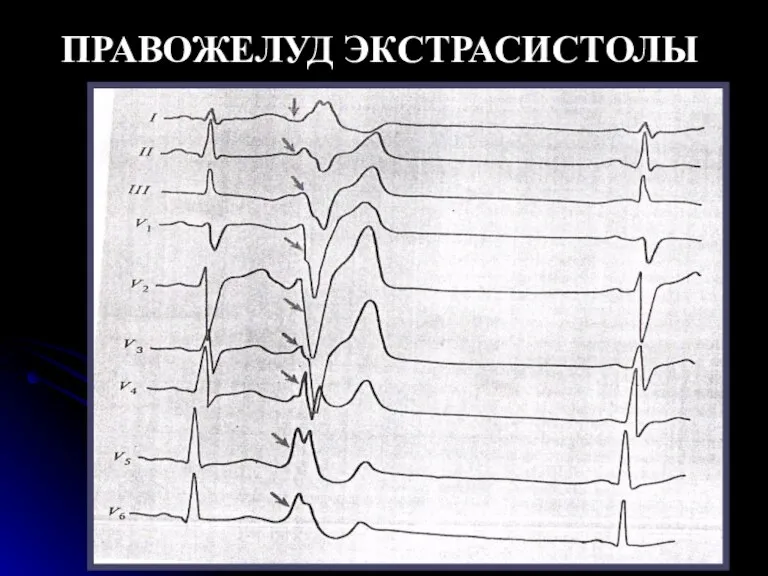
- 58. Правожелудочковые экстрасистолы Для правожелудочковых экстрасистол характерно: Высокий и широкий зубец R и дискардантное расположение зубца T
- 59. ЭКГ при левожелудочковой(А) и правожелудочковой (Б) экстрасистолах При левожелудочковой экстрасистоле интервал внутреннего отклонения QRS увеличен в
- 60. Правожелудочковая экстрасистолия
- 61. ЛЕВОЖЕЛУД. ЭКСТРАСИСТОЛЫ
- 62. ПРАВОЖЕЛУД ЭКСТРАСИСТОЛЫ
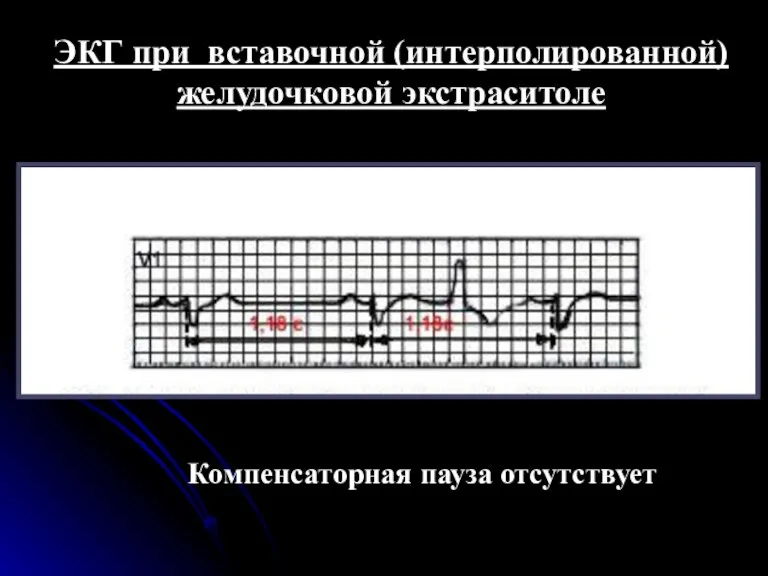
- 63. Интерполированные желудочковые экстрасистолы Иногда на фоне относительно редкого основного ритма, компенсаторная пауза после желудочковой экстрасистолы может
- 64. ЭКГ при вставочной (интерполированной) желудочковой экстраситоле Компенсаторная пауза отсутствует
- 65. Угрожающие желудочковые экстрасистолы частые желудочковые экстрасистолы; политопные (полифокусные) желудочковые экстрасистолы; парные (групповые) желудочковые экстрасистолы; ранние желудочковые
- 66. Пароксизмальная тахикардия Пароксизмальная тахикардия - это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных
- 67. Пароксизмальная тахикардия Приступ пароксизмальной тахикардии продолжается обычно от нескольких секунд до нескольких часов, лишь изредка дольше.
- 68. ПРИЗНАКИ НАДЖЕЛУДОЧКОВОЙ ПАРАКСИЗМАЛЬНОЙ ТАХИКАРДИИ внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до
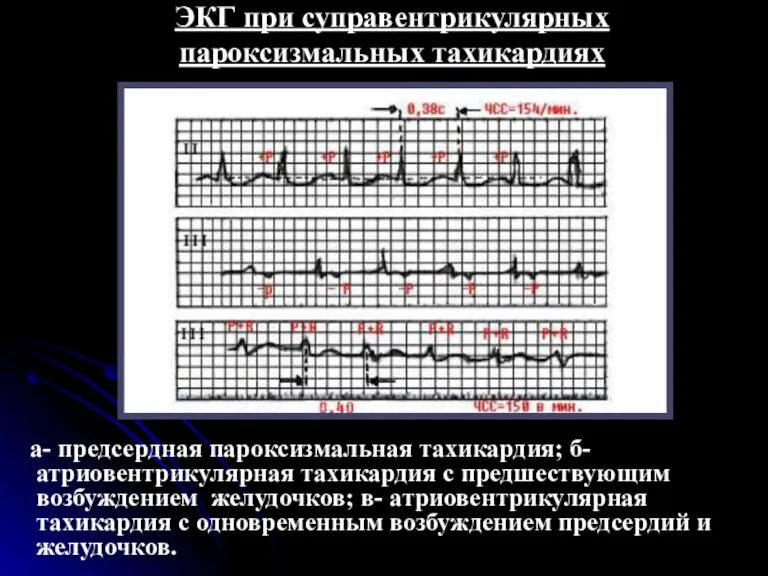
- 69. ЭКГ при суправентрикулярных пароксизмальных тахикардиях а- предсердная пароксизмальная тахикардия; б- атриовентрикулярная тахикардия с предшествующим возбуждением желудочков;
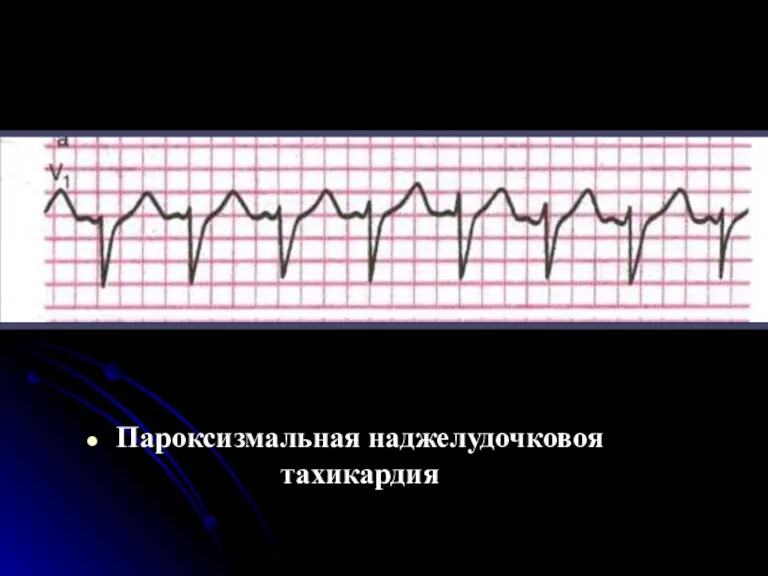
- 70. Пароксизмальная наджелудочковоя тахикардия
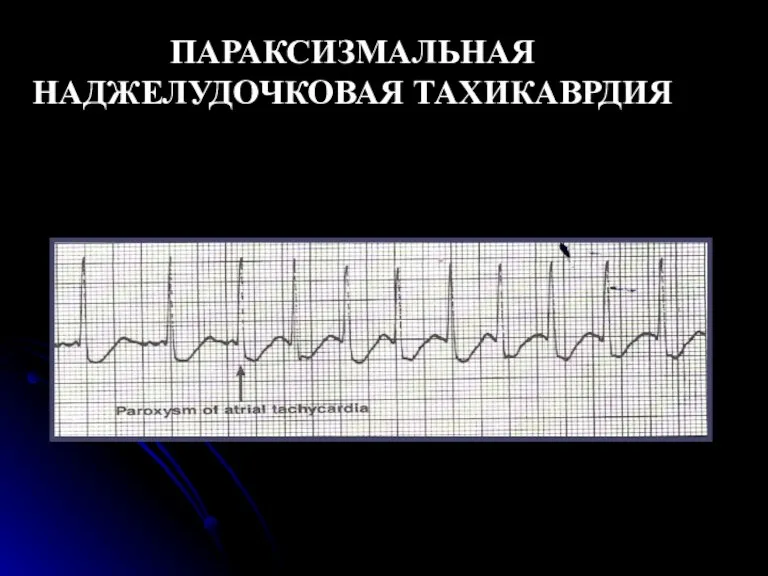
- 71. ПАРАКСИЗМАЛЬНАЯ НАДЖЕЛУДОЧКОВАЯ ТАХИКАВРДИЯ
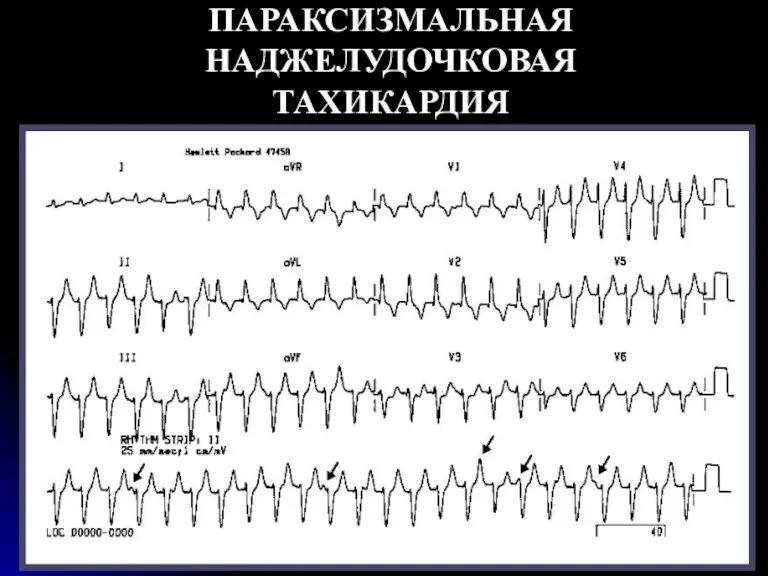
- 72. ПАРАКСИЗМАЛЬНАЯ НАДЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
- 73. ПРИЗНАКИ ЖЕЛУДОЧКОВОЙ ПАРАКСИЗМАЛЬНОЙ ТАХИКАРДИИ Наиболее характерными признаками желудочковой пароксизмальной тахикардии являются: внезапно начинающийся и так же
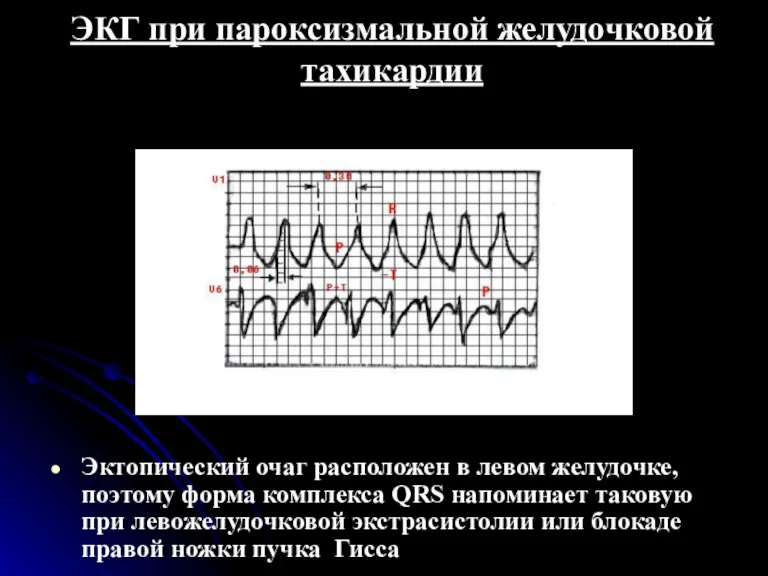
- 74. ЭКГ при пароксизмальной желудочковой тахикардии Эктопический очаг расположен в левом желудочке, поэтому форма комплекса QRS напоминает
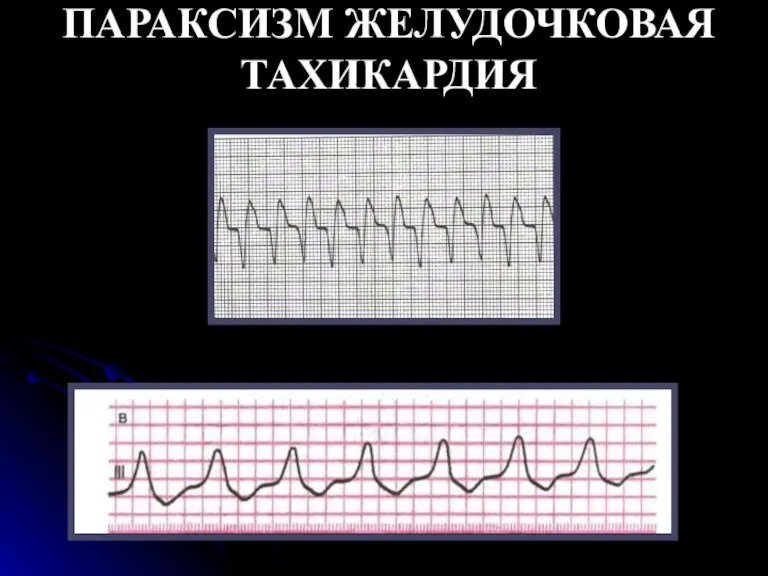
- 75. ПАРАКСИЗМ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
- 76. Трепетание предсердий Трепетание предсердий - это значительное учащение сокращений предсердий (до 200-400 в минуту) при сохранении
- 77. Механизм возникновения трепетания предсердий повышение автоматизма клеток проводящей системы предсердий, или механизм повторного входа волны возбуждения
- 78. ЭКГ признаки трепетания предсердий наличие на ЭКГ частых - до 200 - 400 в минуту регулярных,
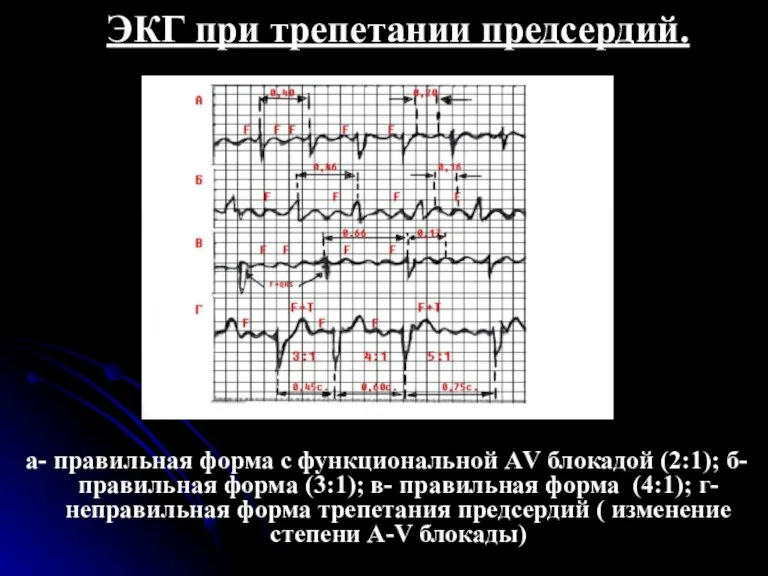
- 79. ЭКГ при трепетании предсердий. а- правильная форма с функциональной АV блокадой (2:1); б- правильная форма (3:1);
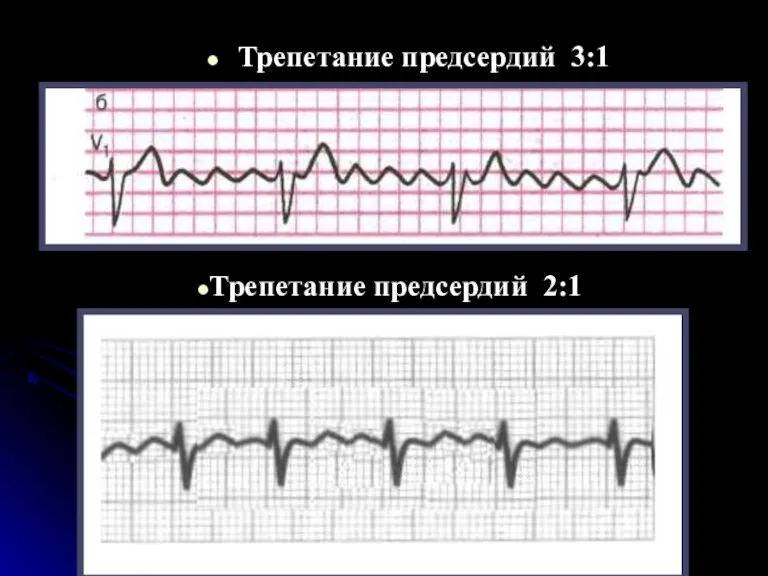
- 80. Трепетание предсердий 3:1 Трепетание предсердий 2:1
- 81. Мерцание (фибрилляция) предсердий (ФП) Мерцание (фибрилляция) предсердий, или мерцательная аритмия, - это такое нарушение ритма сердца,
- 82. Частота импульсов возникающих в предсердиях при мерцательной аритмии достигает 300 -700 в минуту. Не все из
- 83. Причины мерцательной аритмии Мерцательная аритмия в большинстве случаев наблюдается при: ишемической болезни сердца, митральном стенозе, тиреотоксикозе,
- 84. При параксизмальной форме мерцательной аритмии выделяют несколько этиологических и патогенетических механизмов, провоцирующих приступы: Вагусный; Гиперадренергический; Гипокалиемический;
- 85. Классификация ФП Классификация ФП Европейского общества кардиологов -1998 г. - постоянная (хроническая) ФП – длительностью >
- 86. 1-я группа: первый симптомный эпизод ФП (если бессимптомный, то впервые выявленный эпизод ФП) А – спонтанно
- 87. В зависимости от частоты желудочковых сокращений различают брадисистолическую, нормосистолическую и тахисистолическую формы мерцательной аритмии. При брадисистолической
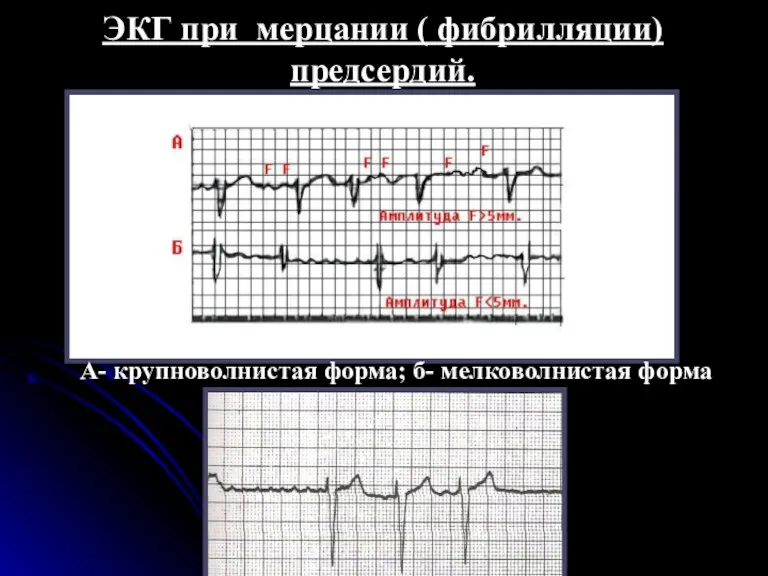
- 88. ЭКГ признаки мерцания предсердий отсутствие во всех электрокардиографических отведениях зубца Р; наличие на протяжении всего сердечного
- 89. ЭКГ при мерцании ( фибрилляции) предсердий. А- крупноволнистая форма; б- мелковолнистая форма
- 90. Трепетание и мерцание (фибрилляция) желудочков Трепетание желудочков - это частое (до 200 -300 в минуту) ритмичное
- 91. Мерцание желудочков, так же как и трепетание, возникает в результате быстрого кругового движения волны возбуждения по
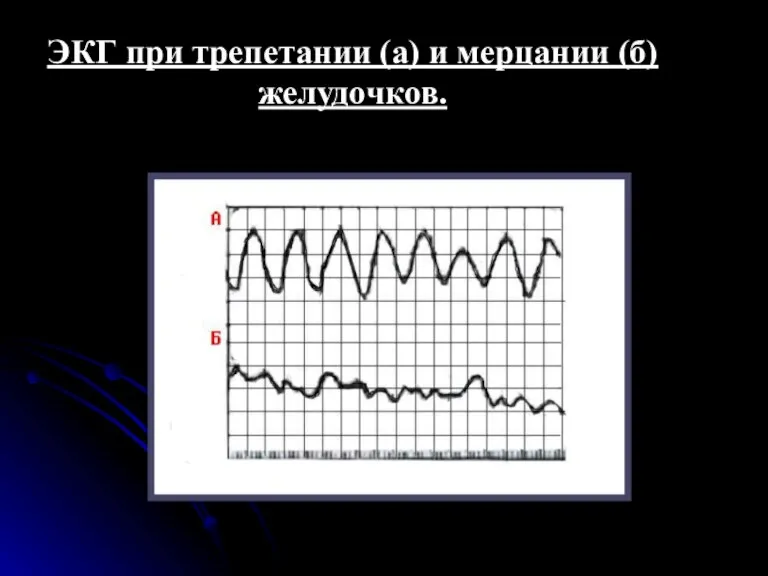
- 92. ЭКГ признаки при трепетании и мерцании желудочков. Основным электрокардиографическим признаком трепетания желудочков является наличие на ЭКГ
- 93. Трепетание и мерцание (фибрилляция) желудочков являются одной из частых причин внезапной смерти больных: с острым инфарктом
- 94. ЭКГ при трепетании (а) и мерцании (б) желудочков.
- 95. НАРУШЕНИЕ ФУНКЦИИ ПРОВОДИМОСТИ (БЛОКАДЫ) Замедление или полное прекращение проведения электрического импульса по какому-либо отделу проводящей системы
- 96. В зависимости от места, в котором произошло нарушение проводимости, различают: синоатриальную, внутрипредсердную, атриовенрикулярную внутрижелудочковые блокады.
- 97. Синоатриальная блокада Синоатриальная блокада - это нарушение проведения электрического импульса от синусового узла к предсердиям. ПРИЧИНЫ:
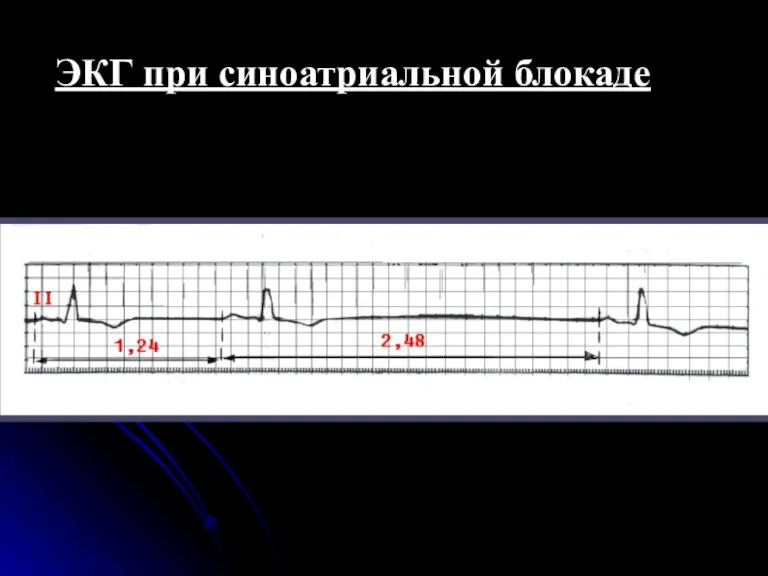
- 98. ИЗМЕНЕНИЯ на ЭКГ наблюдается периодическое выпадение части сердечных циклов (зубцов Р и комплекса QRS), В момент
- 99. ЭКГ при синоатриальной блокаде
- 100. Внутрипредсердная блокада Внутрипредсердная блокада - это нарушение проведения электрического импульса по проводящей системе предсердий. ПРИЧИНЫ: Острый
- 101. Внутрипредсердная блокада характеризуется замедлением проведения импульсов по предсердиям (от СА-узла или правого предсердия к левому предсердию),
- 102. Атриовентрикулярные блокады Атриовентрикулярная блокада - это нарушение проведения электрического импульса от предсердий к желудочкам. Задержка проведения
- 103. Причины АВ блокады ишемическая болезнь сердца, ревмокардит, острый инфаркт миокарда другие заболевания сердца, передозировка сердечных гликозидов,
- 104. Различают три степени атриовентрикулярной блокады. Атриовентрикулярная блокада I степени Атриовентрикулярная блокада I степени характеризуется замедлением проведения
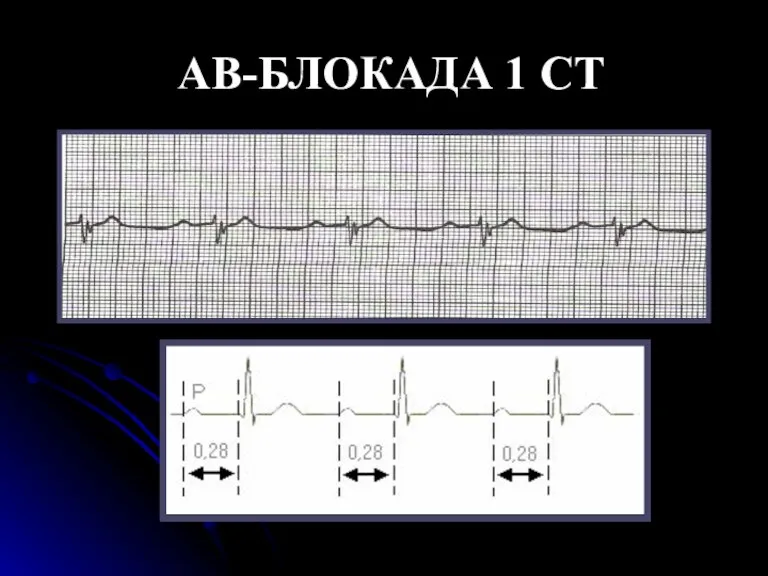
- 105. Атриовентрикулярная блокада I степени Атриовентрикулярная блокада I степени характеризуется замедлением предсердно-желудочковой проводимости, что на ЭКГ проявляется
- 106. АВ-БЛОКАДА 1 СТ
- 107. Атриовенрикулярная блокада II степени Атриовенрикулярная блокада II степени характеризуется периодически возникающим прекращением проведения отдельных электрических импульсов
- 108. При атриовентрикулярной блокаде II степени число сокращений предсердий (количество зубцов Р) всегда больше числа желудочковых комплексов
- 109. Тип I A-V блокады П степени (тип I Мобитца). При I типе блокады II степени наблюдается
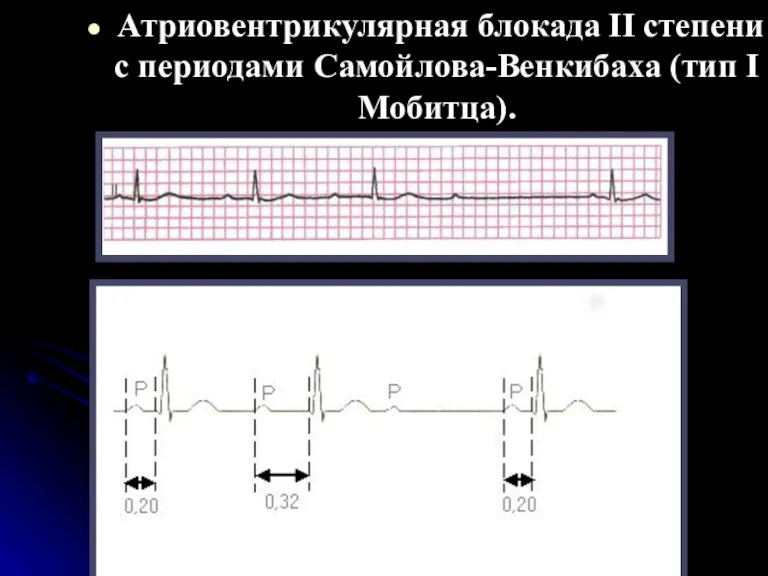
- 110. ЭКГ при атриовентрикулярной блокаде II степени (3:2) А- I тип с периодами Самойлова- Венкебаха; б- II
- 111. Атриовентрикулярная блокада II степени с периодами Самойлова-Венкибаха (тип I Мобитца).
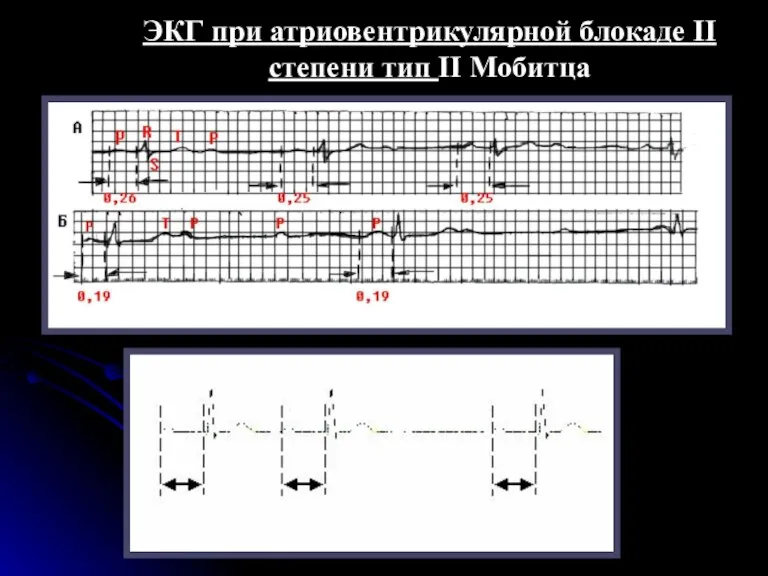
- 112. Тип II A-V блокады II степени (тип II Мобитца). При П типе атриовентрикулярной блокады II степени
- 113. ЭКГ при атриовентрикулярной блокаде II степени тип II Мобитца
- 114. Атриовентрикулярная блокада III степени (полная атриовентрикулярная блокада) Атриовентрикулнрная блокада III степени характеризуется полным прекращением проведения импульса
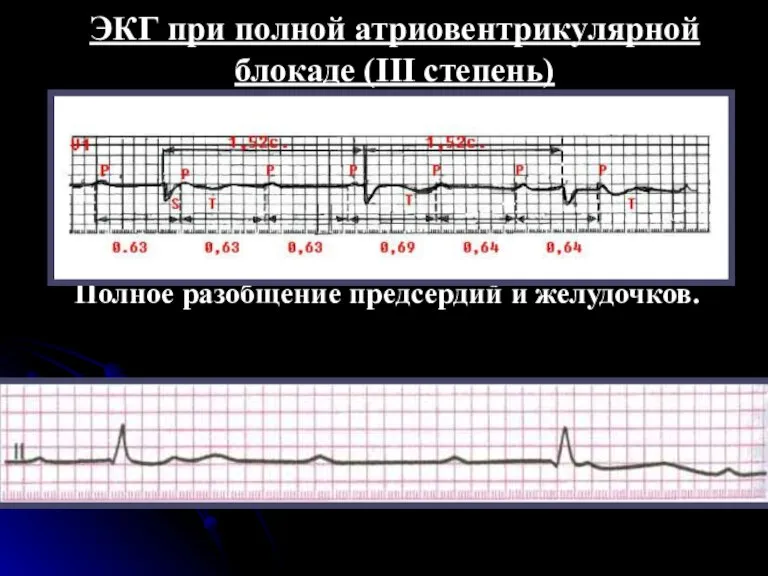
- 115. ЭКГ признаки атриовентрикулярной блокады III степени На ЭКГ при атриовентрикулярной блокаде III степени определяется полное разобщение
- 116. ЭКГ при полной атриовентрикулярной блокаде (III степень) Полное разобщение предсердий и желудочков.
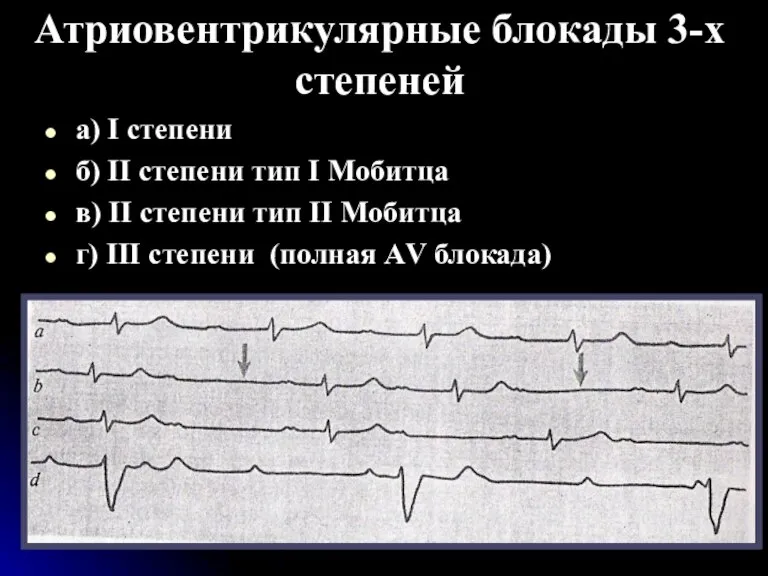
- 117. Атриовентрикулярные блокады 3-х степеней а) I степени б) II степени тип I Мобитца в) II степени
- 118. ЭКГ при синдроме Фредерика Синдром Фредерика- сочетание мерцания (фибрилляции) предсердий и полной атриовентрикулярной блокады.
- 119. ВНУТРИЖЕЛУДОЧКОВАЯ БЛОКАДА ИЛИ БЛОКАДА НОЖЕК И ВЕТВЕЙ ПУЧКА ГИСА Блокадой ножек или ветвей пучка Гиса называют
- 120. Механизмы: При блокаде ветвей пучка Гиса проведение наджелудочковых импульсов - синусовых или эктопических (суправентрикулярных) через одну,
- 121. Полная блокада правой ножки (ветви) пучка Гиса. Механизмы: Полное прекращение проведения возбуждения по правой ветви приводит
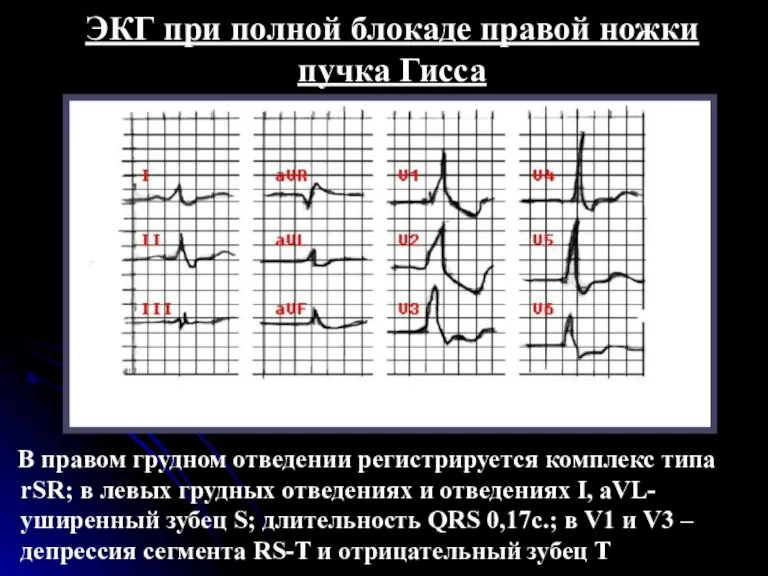
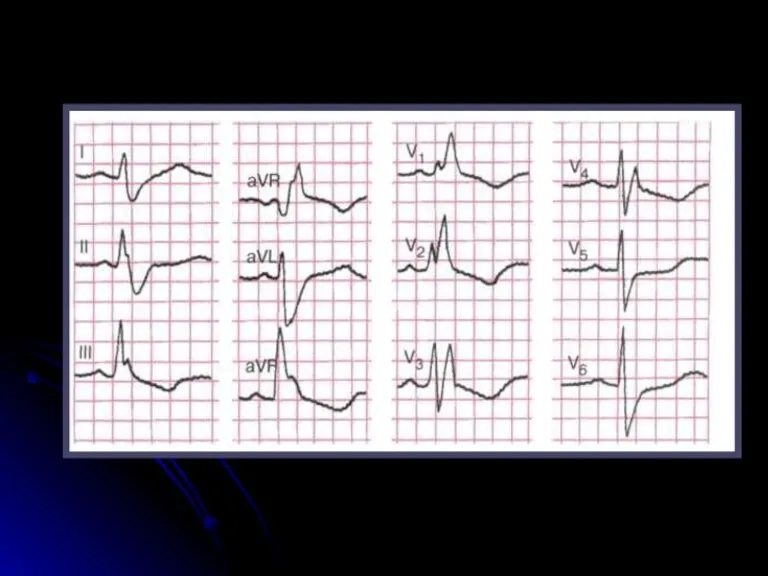
- 122. ЭКГ-признаки полной блокады правой ножки (ветви) пучка Гиса. увеличение длительности комплекса QRS более 0,12 с; наличие
- 123. ЭКГ при полной блокаде правой ножки пучка Гисса В правом грудном отведении регистрируется комплекс типа rSR;
- 125. Полная блокада левой ножки пучка Гиса Механизмы: Прекращение проведения импульса по основному стволу ножки до его
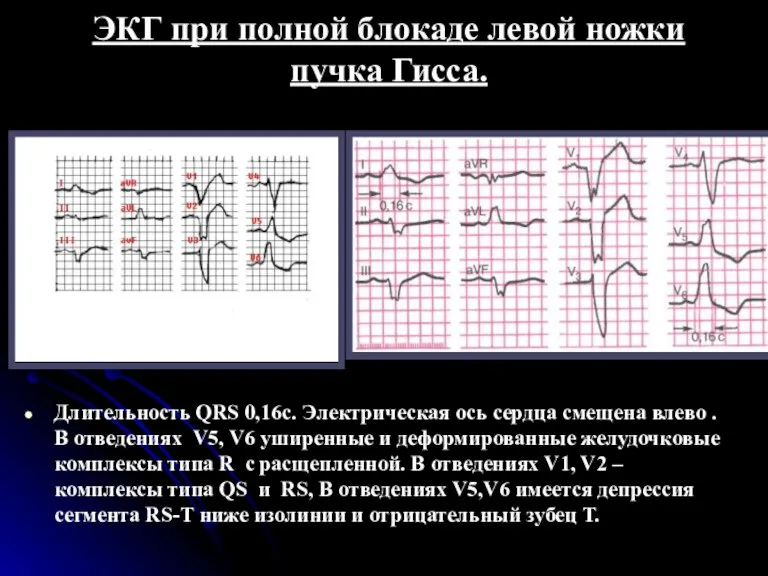
- 126. ЭКГ-признаки полной блокады левой ножки пучка Гиса увеличение общей длительности комплекса QRS более 0,12 с; наличие
- 127. ЭКГ при полной блокаде левой ножки пучка Гисса. Длительность QRS 0,16с. Электрическая ось сердца смещена влево
- 128. Лечение аритмий Лечение экстрасистолии. Необходимость лечения экстрасистолии определяется после выявления этиологии, оценки состояния больного, особенностей гемодинамики
- 129. Экстрасистолия, возникающая на фоне клинических проявлений повышенного тонуса парасимпатической нервной системы и брадикардии, может купироваться препаратами,
- 130. При остром инфаркте миокарда, миокардите, при наличии интоксикации сердечными гликозидами, гипокалиемии или воздействии наркотических средств экстрасистолию
- 131. При лечении экстрасистолии важно устранять нарушения кислотно-шелочного равновесия, корригировать электролитный дисбаланс, регулировать уровень АД, лечить сердечную
- 132. Лечение параксизмальной тахикардии Плановое лечение реципрокных тахикардии - радиочастотная катетерная аблация (модификация) соответствующих проводящих структур сердца.
- 133. Лечение желудочковой параксизмальной тахикардии Купирование: Тяжелые пароксизмы ЖПТ купируются методом электрической кардиоверсии. Более легкие - медикаментозно:
- 134. При склонности к рецидивированию для предупреждения новых приступов ЖПТ применяют непрерывное в/в вливание лидокаина, что особенно
- 135. Лечение МА. Ключевые моменты в ведении больного. Восстановление синусового ритма: купирование пароксизма в течение 48 часов;
- 136. Медикаментозное купирование. 1. Последовательность действий при купировании пароксизма ФП. Оценка показаний к купированию, при необходимости коррекция
- 137. 3. Купирование пароксизма ФП в осложненных случаях. При сниженной ЕР: - урежение ЧСС (дигоксин) - купирование
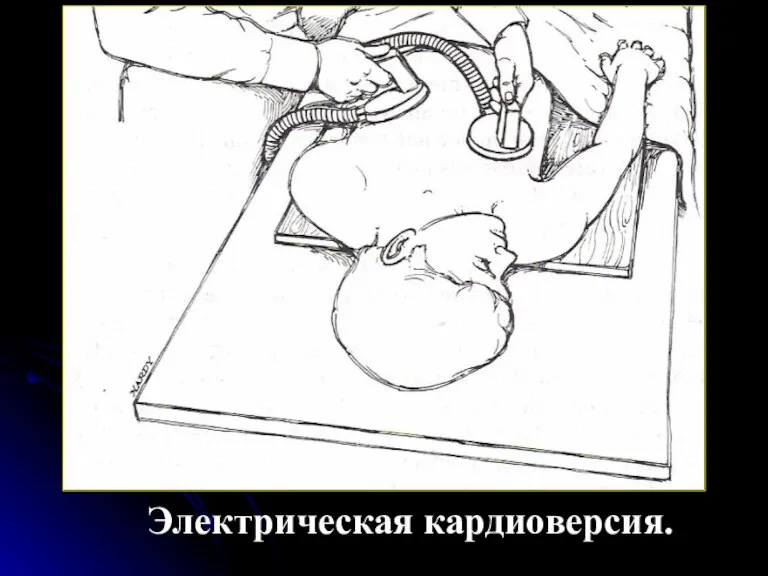
- 138. Электрическая кардиоверсия. В зависимости от показании различают: - экстренная кардиоверсия (нарушения системной или коронарной гемодинамики, потенциально
- 139. Электрическая кардиоверсия.
- 140. Осложнения достаточно редки, но встречаются, и о них необходимо уведомлять пациента при получении согласия больного на
- 141. Купирование пароксизма трепетания предсердий: гепарин 5000 ед в/в болюсно, далее 20 000 ед/сут в/в через инфузомат
- 142. Предупреждение рецидивов ТП и ФП. С этой целью могут использоваться хинидин, новокаинамид, СГ, β-адреноблокаторы, кордарон, изоптин,
- 143. Лечение постоянной формы МА Сводится к контролю частоты сокращений желудочков, который осуществляется по данным суточного мониторирования
- 144. Для немедикаментозного контроля ЧСЖ используют трансвенозную радиочастотную модификацию АВ проведения; трансвенозную радиочастотную абляцию АВ соединения с
- 145. Лечение ФЖ и ТЖ. Лечение ФЖ и ТЖ относятся к состояниям, требующим реанимационных мероприятий: при ФЖ
- 146. Лечение СССУ состоит в имплантации электрокардиостимулятора (ЭКС). Показания к имплантации ЭКС разделены на три группы: А-
- 147. При сохраненном АВ проведении проводят стимуляцию предсердий. Имплантация однокамерных ЭКС со стимуляцией желудочков при синдроме слабости
- 149. Скачать презентацию










































































































 Урок русского языка Словарная работа. 2 класс. Автор Чиркова Т.Ф. МОУ СОШ Сп. «Село Софийск» 2008 г.
Урок русского языка Словарная работа. 2 класс. Автор Чиркова Т.Ф. МОУ СОШ Сп. «Село Софийск» 2008 г. Учимся готовить детей к ЕГЭ
Учимся готовить детей к ЕГЭ Презентация на тему Биография Тютчева
Презентация на тему Биография Тютчева Фонари на улицах и в парках
Фонари на улицах и в парках Культура Древнего Рима эпохи Октавиана Августа
Культура Древнего Рима эпохи Октавиана Августа  My future carees is a Lawyer
My future carees is a Lawyer Современные информационные технологии в образовании
Современные информационные технологии в образовании Мужской костюм
Мужской костюм КВАДРОЦИКЛЫ И КВАДРОЦИКЛЫ С ПОСАДКОЙ «БОК О БОК» CAN-AM 2013 г. в. Ванкувер/25-26 мая 2012 г.
КВАДРОЦИКЛЫ И КВАДРОЦИКЛЫ С ПОСАДКОЙ «БОК О БОК» CAN-AM 2013 г. в. Ванкувер/25-26 мая 2012 г. Алексей Константинович Толстой
Алексей Константинович Толстой Урок русского языка во 2 классе
Урок русского языка во 2 классе Обеспечение доступности и качества образования для всех учащихся
Обеспечение доступности и качества образования для всех учащихся Закон Архимеда
Закон Архимеда Проект: формирование издательским сообществом отраслевой организационно-правовой системы управления рынком продаж периодики
Проект: формирование издательским сообществом отраслевой организационно-правовой системы управления рынком продаж периодики Сталинградская битва
Сталинградская битва Дорожные знаки
Дорожные знаки Планируемые результаты начального общего образования
Планируемые результаты начального общего образования Общение с клиентом
Общение с клиентом Презентация_компании_САМАРАСПЕКТР
Презентация_компании_САМАРАСПЕКТР О результатах служебной деятельности Сарапульского МРО ЛРР Управления за 1 квартал 2021 года
О результатах служебной деятельности Сарапульского МРО ЛРР Управления за 1 квартал 2021 года Сон. Значение сна как метода релаксации
Сон. Значение сна как метода релаксации Презентация на тему Изготовление розы из салфетки
Презентация на тему Изготовление розы из салфетки РОЛЬ СМИ В РАЗВИТИЯ ГРАЖДАНСКОГО ОБЩЕСТВА В КИРОВСКОЙ ОБЛАСТИ ЭКСПЕРТНОЕ ИССЛЕДОВАНИЕ(краткий обзор)
РОЛЬ СМИ В РАЗВИТИЯ ГРАЖДАНСКОГО ОБЩЕСТВА В КИРОВСКОЙ ОБЛАСТИ ЭКСПЕРТНОЕ ИССЛЕДОВАНИЕ(краткий обзор) Презентация на тему таблица умножения
Презентация на тему таблица умножения  Мониторинг власти
Мониторинг власти Проблемы безопасности литий-ионных аккумуляторов И.А. Профатилова, В.А. Тарнопольский Департамент развития, Группа компаний “Рус
Проблемы безопасности литий-ионных аккумуляторов И.А. Профатилова, В.А. Тарнопольский Департамент развития, Группа компаний “Рус Технология проведения тренировочных занятий по видам спорта в дистанционном формате
Технология проведения тренировочных занятий по видам спорта в дистанционном формате Раздел 9. Система оценки достижения планируемых результатов освоения ООП начального общего образования _____________________________ Оцениван
Раздел 9. Система оценки достижения планируемых результатов освоения ООП начального общего образования _____________________________ Оцениван