Содержание
- 2. ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ Суправентрикулярная тахикардия, характеризующаяся некоординированной электрической активностью предсердий с последующим ухудшением их сократительной функции Наиболее
- 3. ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ Ассоциируется с повышением смертности, риска развития сердечной недостаточности и увеличением частоты госпитализаций, ухудшением качества
- 4. Осложнения ФП
- 5. Осложнения ФП Примерно каждый 5 инсульт связан с ФП Недиагностированная «немая» (бессимптомная) ФП, скорее всего, является
- 6. Кардиальные и экстракардиальные факторы развития ФП ВОЗРАСТ (65 лет и старше) АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ (ЯВЛЯЕТСЯ КАК ФАКТОРОМ
- 7. Кардиальные и экстракардиальные факторы развития ФП ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ АРИТМОГЕННАЯ КАРДИОМИОПАТИЯ НА ФОНЕ ТАХИКАРДИИ (ДИСФУНКЦИЯ ЛЕВОГО
- 8. Кардиальные и экстракардиальные факторы развития ФП ОЖИРЕНИЕ (имеется у 25 % больных с ФП) САХАРНЫЙ ДИАБЕТ
- 9. Механизмы развития ФП Ремоделирование миокарда с развитием электрической гетерогенности и формированием множественных очагов ре-энтри Фокальная триггерная
- 10. Механизмы развития ФП Экспрессия генов ионных каналов Изменение распределения уязвимых участков Дилатация предсердий Дилатация легочных вен
- 11. Структурные изменения при ФП
- 12. Старая классификация ФП Пароксизмальная форма – приступ длится случаев Персистирующая форма – приступ длится > 7
- 13. Классификация ФП 1. Течение: пароксизмальная, персистирующая, длительно существующая персистирующая, постоянная 2. Анамнез: впервые диагностированная, рецидивирующая 3.
- 14. Классификация ФП Впервые диагностированная ФП – в случае первого обращения больного по поводу ФП вне зависимости
- 15. Классификация ФП (продолжение) Пароксизмальная ФП – купируется самостоятельно, обычно в пределах 48 часов. Хотя пароксизм ФП
- 16. Классификация ФП (продолжение) Немая (бессимптомная) ФП – может манифестировать в виде осложнений ФП (ишемический инсульт, аритмогенная
- 17. Классификация ФП Вторичная ФП – фибрилляция предсердий, возникшая при остром инфаркте миокарда, кардиохирургических операциях, перикардитах, миокардитах,
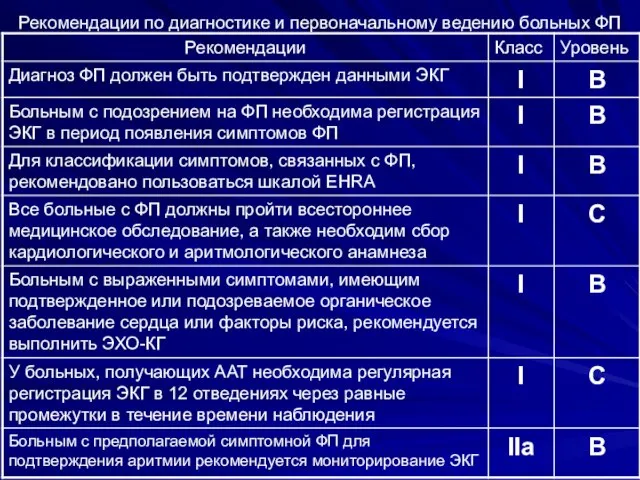
- 18. Рекомендации по диагностике и первоначальному ведению больных ФП
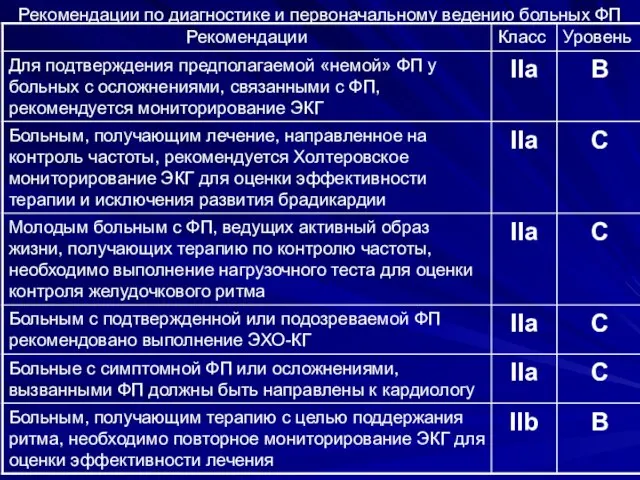
- 19. Рекомендации по диагностике и первоначальному ведению больных ФП
- 20. Ведение больных с ФП ОСНОВНЫЕ ЦЕЛИ ТЕРАПИИ: 1.Лечение самой аритмии Кардиоверсия Антиаритмическая терапия Абляция 2.Предотвращение тяжелых
- 21. Антитромботическая терапия Оценка клинических и эхокардиографических факторов риска развития инсульта у больных с ФП 1.Предшествовавший инсульт/ТИА/тромбоэмболия
- 22. Оценка риска инсульта Больные с пароксизмальной ФП при наличии факторов риска должны рассматриваться как имеющие такой
- 23. Оценка риска инсульта Риск инсульта повышается начиная с возраста 65 лет У больных старше 75 лет
- 24. ШКАЛА CHADS2 C – Сердечная недостаточность H – Артериальная гипертензия A – возраст (75 лет и
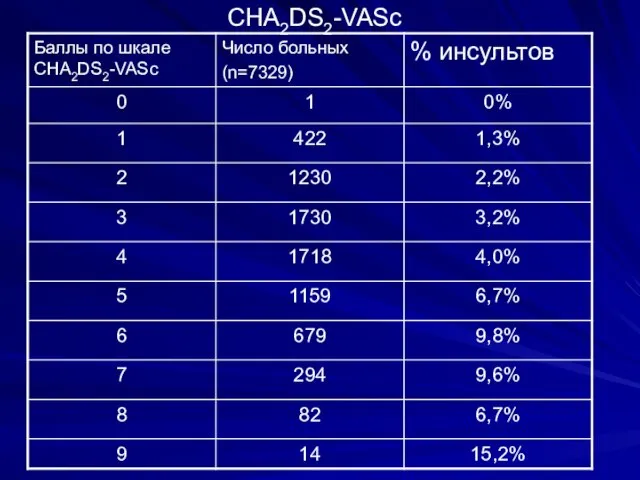
- 25. Стратификация факторов риска инсульта и тромбоэмболий Высокий риск: сумма баллов по шкале CHADS2 равна 2 и
- 26. CHA2DS2-VASc Факторы риска
- 27. CHA2DS2-VASc
- 28. CHA2DS2-VASc
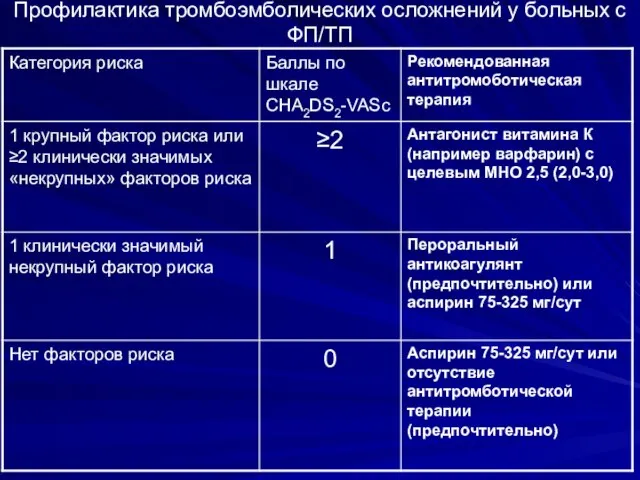
- 29. Профилактика тромбоэмболических осложнений у больных с ФП/ТП
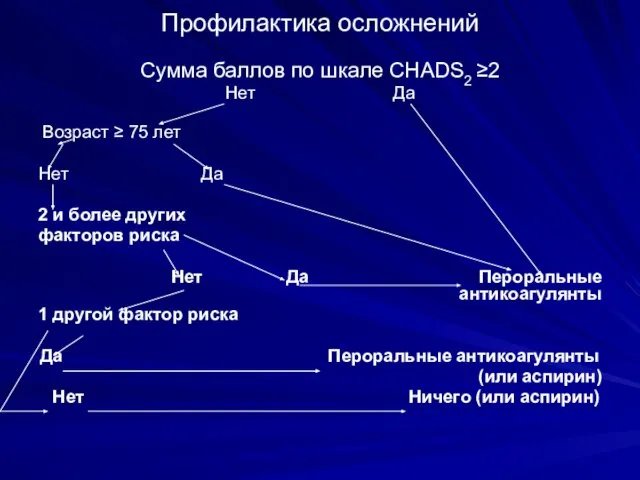
- 30. Профилактика осложнений Сумма баллов по шкале CHADS2 ≥2 Нет Да Возраст ≥ 75 лет Нет Да
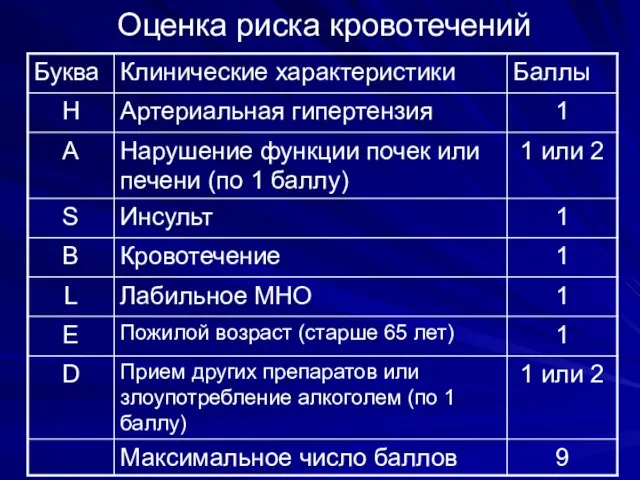
- 31. Оценка риска кровотечений
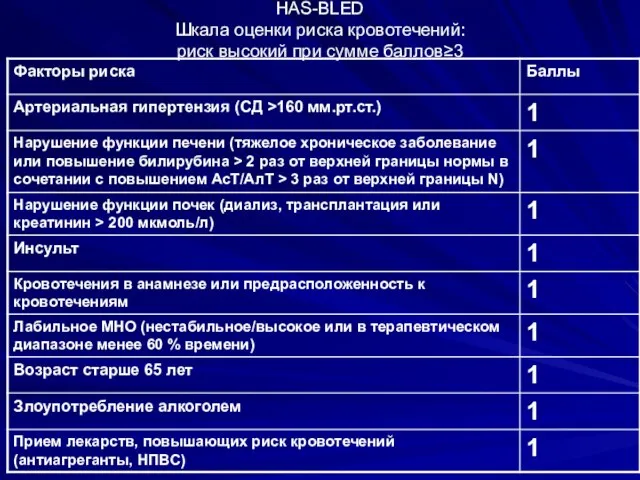
- 32. HAS-BLED Шкала оценки риска кровотечений: риск высокий при сумме баллов≥3
- 33. Особые случаи 1. Риск инсульта при пароксизмальной ФП не отличается от такового при персистирующей или постоянной
- 34. Особые случаи В случае необходимости выполнения операции или процедуры при МНО более 1,5 обоснованным может быть
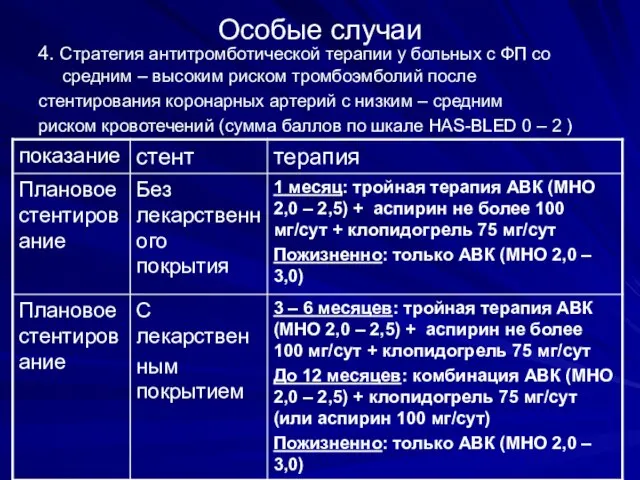
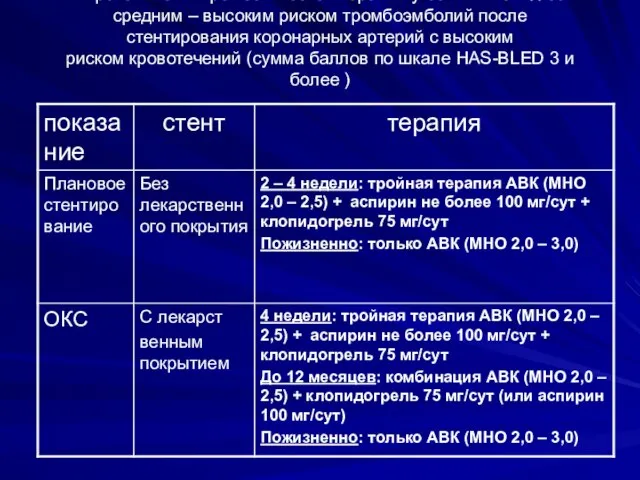
- 35. Особые случаи 4. Стратегия антитромботической терапии у больных с ФП со средним – высоким риском тромбоэмболий
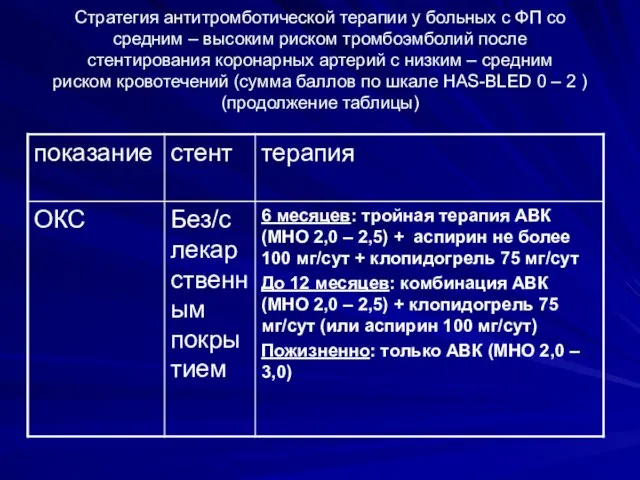
- 36. Стратегия антитромботической терапии у больных с ФП со средним – высоким риском тромбоэмболий после стентирования коронарных
- 37. Стратегия антитромботической терапии у больных с ФП со средним – высоким риском тромбоэмболий после стентирования коронарных
- 38. Особые случаи 5. Назначение антикоагулянтов больным ФП в случае развития инсульта опасно развитием внутричерепного кровоизлияния. При
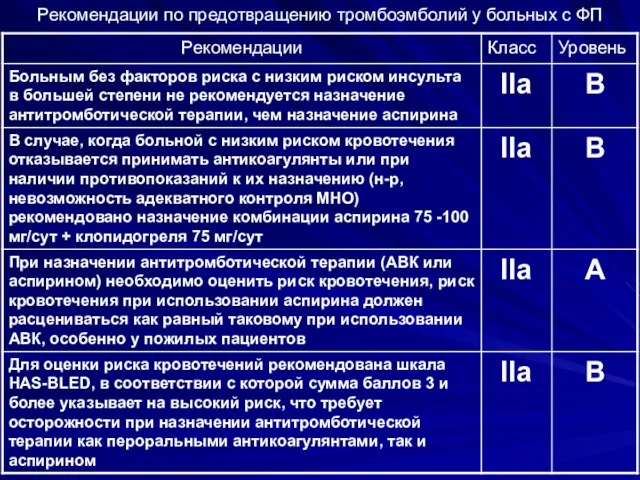
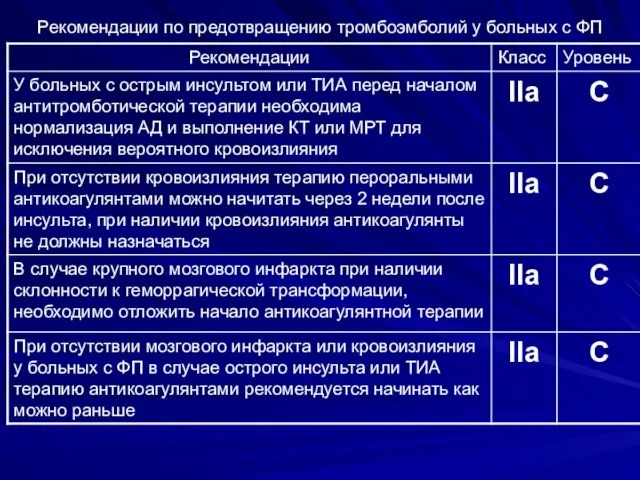
- 39. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 40. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 41. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 42. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 43. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 44. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 45. Рекомендации по предотвращению тромбоэмболий у больных с ФП
- 46. Дабигатран Дабигатран - антикоагулянт, прямой ингибитор тромбина. Дабигатрана этексилат является низкомолекулярным пролекарством, не обладающим фармакологической активностью.
- 47. Исследование RE-LY RE-LY (Randomized Evaluation of Long-Term Anticoagulation Therapy) – крупное многоцентровое рандомизированное исследование по сравнению
- 48. Участники исследования Включались пациенты с документированной при скрининге или в течение предшествующих 6 месяцев ФП при
- 49. Участники исследования Участники были рандомизированы в соотношении 1:1:1 на слепой прием дабигатрана в двух дозировках (по
- 50. Конечные точки Первичными конечными исходами исследования были инсульт или системная эмболия Основными вторичными исходами – инфаркт
- 51. Результаты исследования Длительность исследования составила в среднем 2,0 года. С декабря 2005 г. по декабрь 2007
- 52. Результаты исследования Около 20% участников перенесли инсульт или ТИА в анамнезе, около трети имели сердечную недостаточность,
- 53. Результаты исследования Прекращение приема препаратов исследования отмечено у 14,5% и 15,5% пациентов в группах дабигатрана 110
- 54. Результаты исследования Дабигатран в обеих дозировках оказался не менее эффективным, чем варфарин (р Прямой ингибитор тромбина
- 55. Результаты исследования Частота ИМ была несколько выше в группах дабигатрана 110 и 150 мг: 0,72% в
- 56. Результаты исследования Частота жизнеугрожающих геморрагий, внутричерепных кровоизлияний и больших и малых кровотечений оказалась меньше в обеих
- 57. Результаты исследования При сравнении эффективности и безопасности двух доз дабигатрана оказалось, что при использовании препарата в
- 58. Выводы У больных с ФП и риском инсульта применение дабигатрана в дозе 110 мг два раза
- 59. Применение В октябре 2010 года Дабигатран был одобрен FDA (Управление контроля качества продуктов и лекарств (США)
- 60. Кардиоверсия В случае ФП длительностью более 48 часов или неизвестной длительности необходимо назначение АВК (МНО 2,0-3,0)
- 61. Кардиоверсия У больных с ФП длительностью более 48 часов при наличии гемодинамической нестабильности (стенокардия, инфаркт миокарда,
- 62. Препараты для фармакологической кардиоверсии
- 63. Препараты для фармакологической кардиоверсии (продолжение)
- 64. Vernakalant Недавно одобрен EMA (European Medicines Agency) для быстрой кардиоверсии ФП у взрослых больных длительностью ≤
- 65. Vernakalant (продолжение) Необходима адекватная гидратация больного, регистрация ЭКГ и наблюдение за гемодинамикой перед введением препарата. При
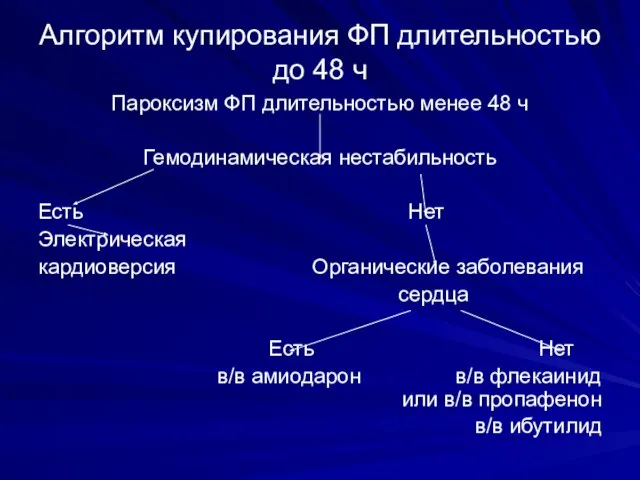
- 66. Алгоритм купирования ФП длительностью до 48 ч Пароксизм ФП длительностью менее 48 ч Гемодинамическая нестабильность Есть
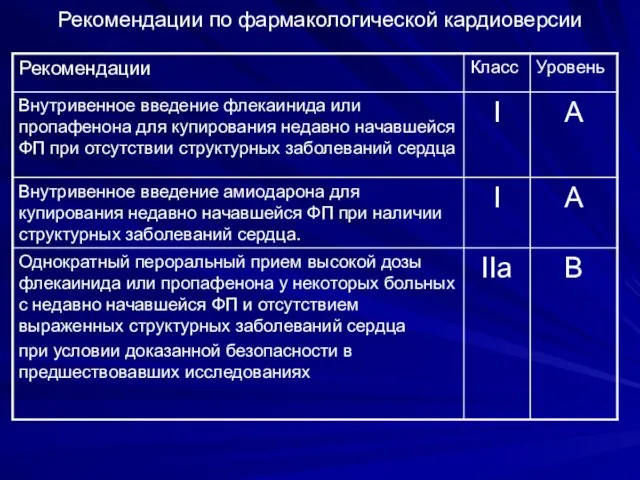
- 67. Рекомендации по фармакологической кардиоверсии
- 68. Рекомендации по фармакологической кардиоверсии
- 69. Подход «таблетка в кармане» При сравнении в условиях стационара прием пероральный пропафенона восстановил синусовый ритм у
- 70. Подход «таблетка в кармане» Подход «таблетка в кармане» применим для некоторых больных с выраженностью симптомов и
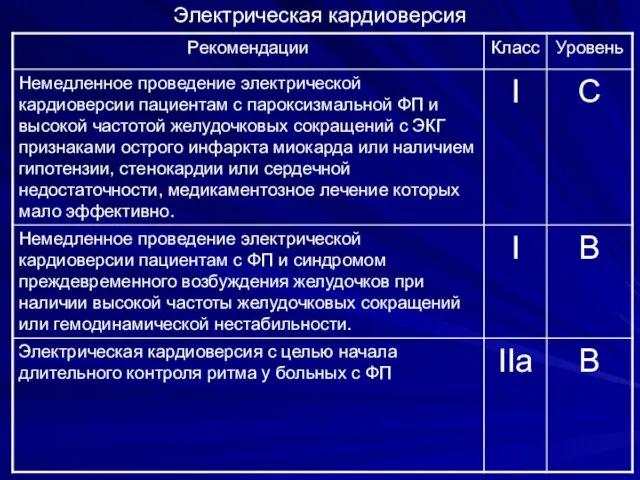
- 71. Электрическая кардиоверсия
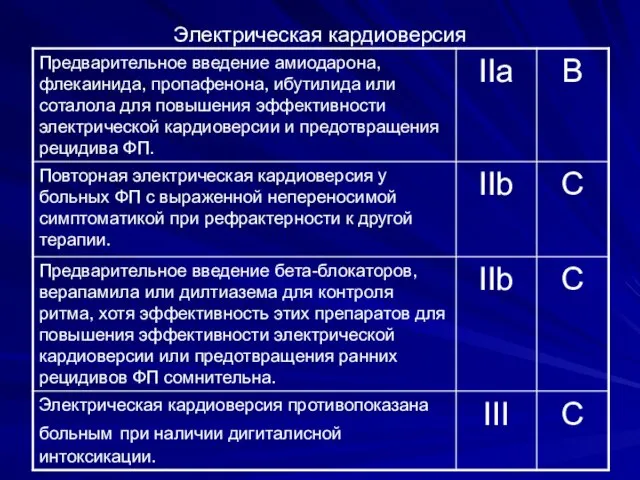
- 72. Электрическая кардиоверсия
- 73. Осложнения электрической кардиоверсии Процедура связана с 1 – 2 % риском возникновения тромбоэмболий, который может быть
- 74. Осложнения электрической кардиоверсии Опасные аритмии, такие как желудочковая тахикардия или фибрилляция желудочков, могут развиться у больных
- 75. Рецидив ФП после кардиоверсии Немедленный рецидив – возникает в течение 5 минут после электрической кардиоверсии Ранний
- 76. Факторы, предрасполагающие к рецидиву ФП Возраст больного Длительность ФП до электрической кардиоверсии Количество предыдущих рецидивов Увеличение
- 77. Длительное ведение больных ФП (долгосрочные цели) Предотвращение тромбоэмболий Облегчение симптомов Лечение сопутствующих кардиальных заболеваний Контроль частоты
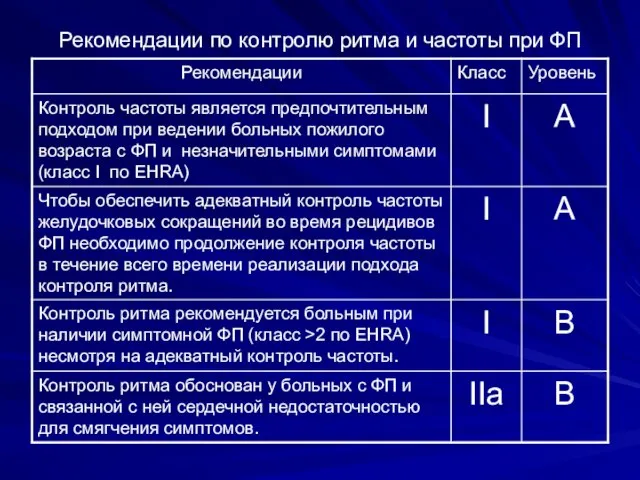
- 78. Рекомендации по контролю ритма и частоты при ФП
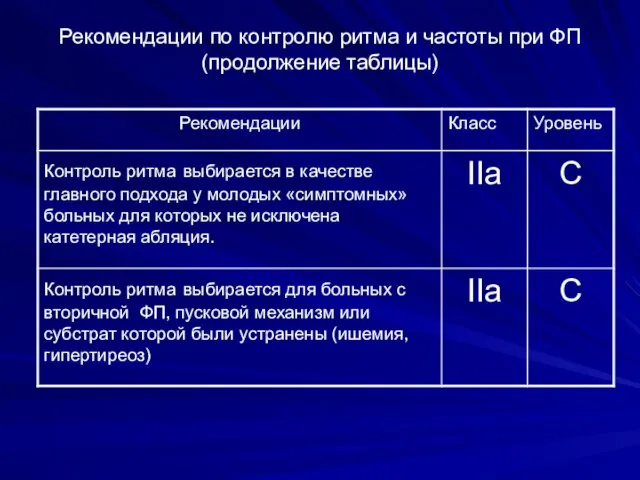
- 79. Рекомендации по контролю ритма и частоты при ФП (продолжение таблицы)
- 80. Рекомендации по контролю частоты при неотложном лечении
- 81. Рекомендации по контролю частоты при длительном ведении больного
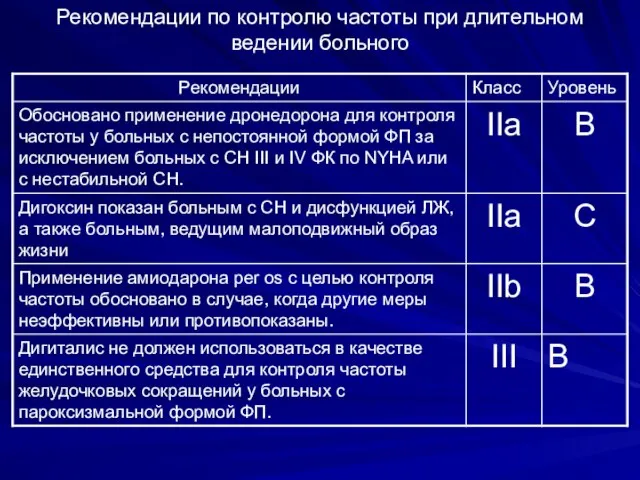
- 82. Рекомендации по контролю частоты при длительном ведении больного
- 83. Рекомендации по контролю частоты при длительном ведении больного
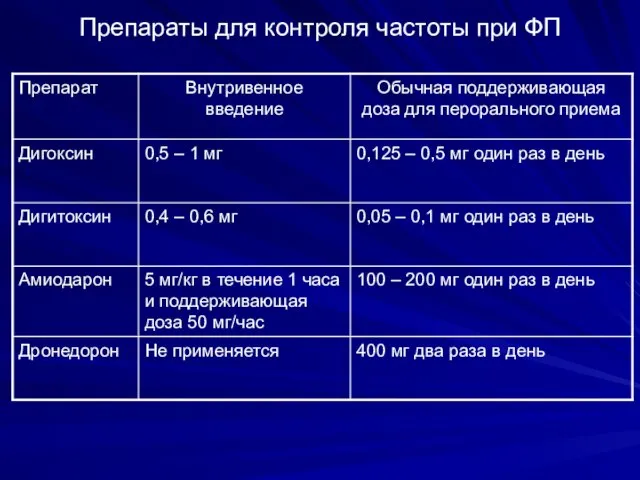
- 84. Препараты для контроля частоты при ФП
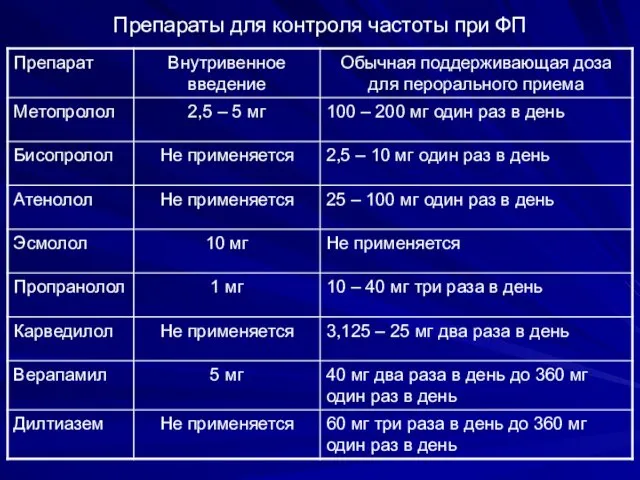
- 85. Препараты для контроля частоты при ФП
- 86. Выбор лекарственного препарата зависит от образа жизни больного и сопутствующей патологии Фибрилляция предсердий Малоподвижный Активный образ
- 87. Применение антиаритмических препаратов для поддержания синусового ритма. Основным мотивом для применения антиаритмических препаратов у больных с
- 88. Применение антиаритмических препаратов для поддержания синусового ритма. Клинически эффективная антиаритмическая терапия способна уменьшить, но не устранить
- 89. Эффективность антиаритмических препаратов для предотвращения рецидивов ФП ФЛЕКАИНИД – увеличивает вероятность поддержания синусового ритма примерно в
- 90. Эффективность антиаритмических препаратов для предотвращения рецидивов ФП ХИНИДИН – в контролируемых исследованиях доказана эффективность этого препарата
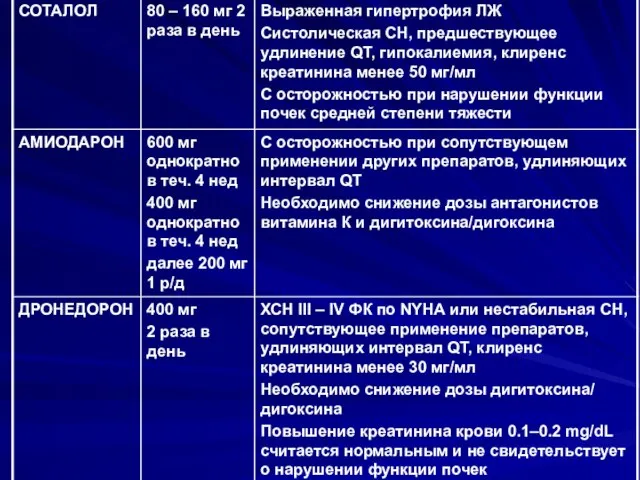
- 91. Эффективность антиаритмических препаратов для предотвращения рецидивов ФП СОТАЛОЛ – по эффективности в предотвращении рецидивов ФП Сравним
- 92. Исследование эффективности и безопасности ДРОНЕДОРОНА для предотвращения рецидивов ФП DIONYSOS – сравнительное исследование эффективности и безопасности
- 93. Исследование эффективности и безопасности ДРОНЕДОРОНА для предотвращения рецидивов ФП ATHENA – исследование эффективности Дронедорона в дозе
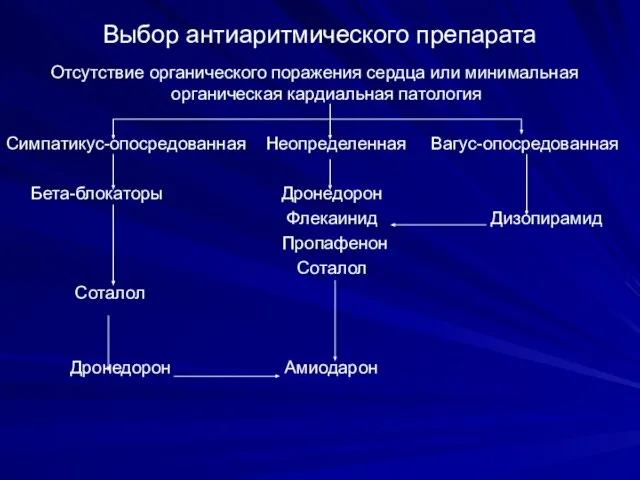
- 96. Выбор антиаритмического препарата Отсутствие органического поражения сердца или минимальная органическая кардиальная патология Симпатикус-опосредованная Неопределенная Вагус-опосредованная Бета-блокаторы
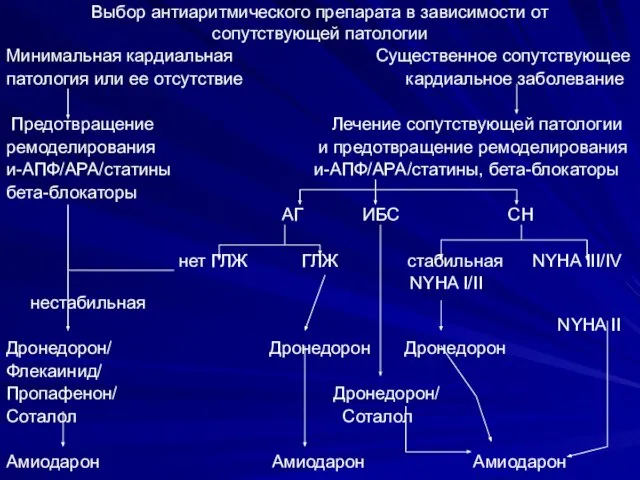
- 97. Выбор антиаритмического препарата в зависимости от сопутствующей патологии Минимальная кардиальная Существенное сопутствующее патология или ее отсутствие
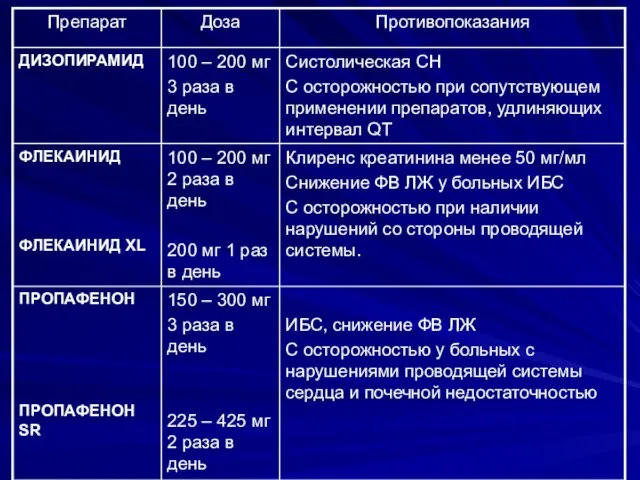
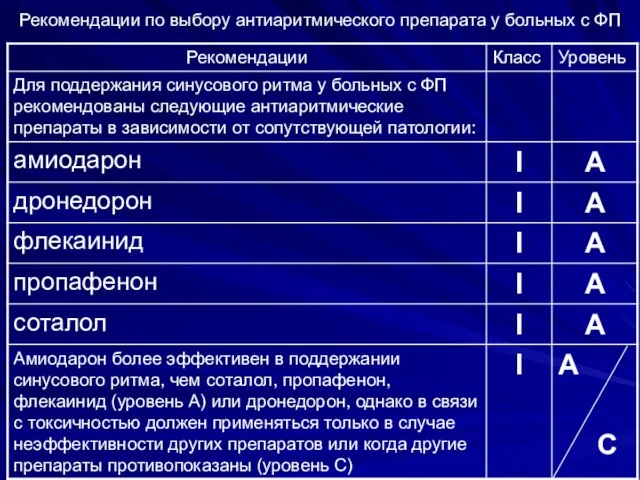
- 98. Рекомендации по выбору антиаритмического препарата у больных с ФП
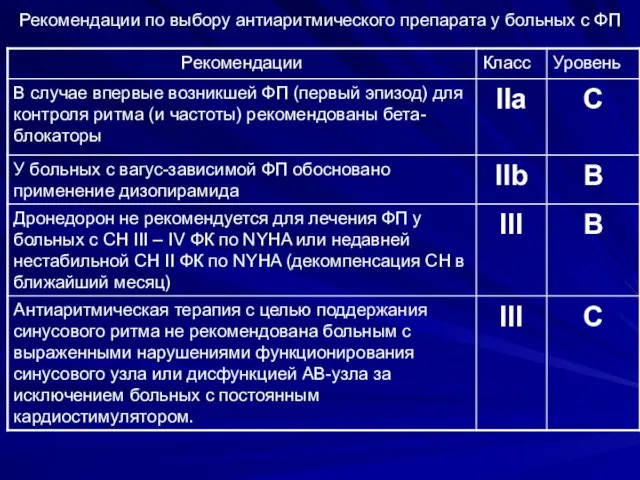
- 99. Рекомендации по выбору антиаритмического препарата у больных с ФП
- 100. Рекомендации по выбору антиаритмического препарата у больных с ФП
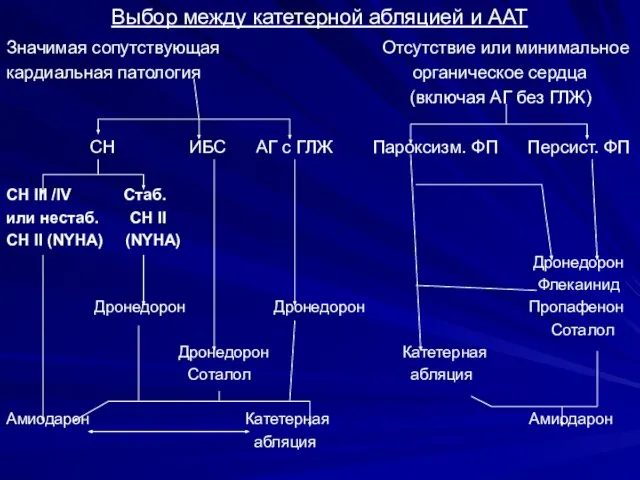
- 101. Выбор между катетерной абляцией и ААТ Значимая сопутствующая Отсутствие или минимальное кардиальная патология органическое сердца (включая
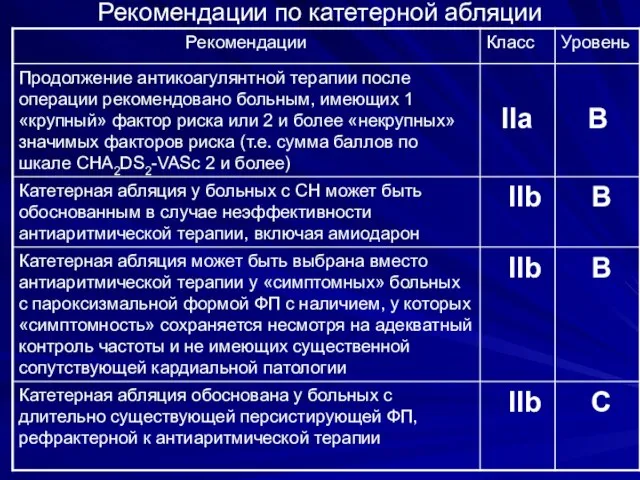
- 102. Рекомендации по катетерной абляции
- 103. Рекомендации по катетерной абляции
- 104. «Upstream» терапия Upstream в переводе с английского означает «против течения». «Upstream» терапия, направленная на предотвращение или
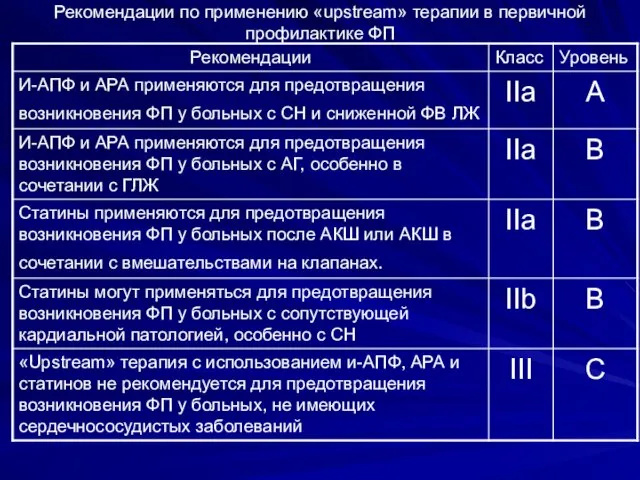
- 105. Рекомендации по применению «upstream» терапии в первичной профилактике ФП
- 106. Рекомендации по применению «upstream» терапии для вторичной профилактики ФП
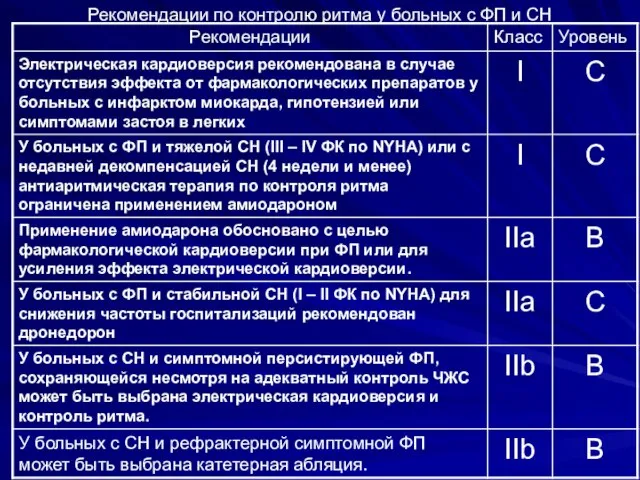
- 107. Рекомендации по контролю ритма у больных с ФП и СН
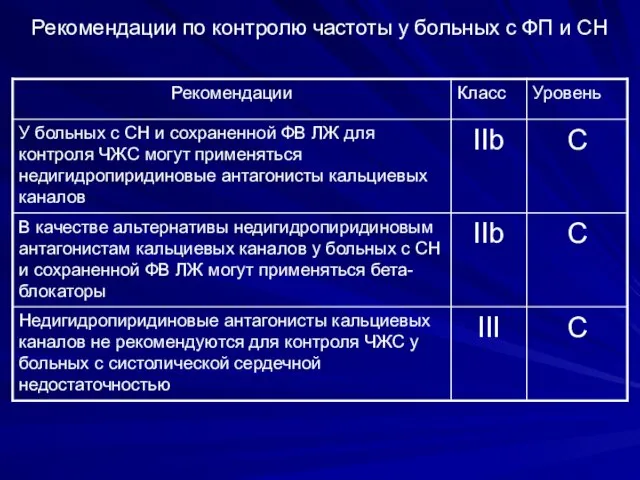
- 108. Рекомендации по контролю частоты у больных с ФП и СН
- 109. Рекомендации по контролю частоты у больных с ФП и СН
- 114. Скачать презентацию















































































 Типы маркетинга в зависимости от типа спроса
Типы маркетинга в зависимости от типа спроса Что скрывается в кружке чая?
Что скрывается в кружке чая? Задания для интерактивной доски по теме: «Равновесие рынка»
Задания для интерактивной доски по теме: «Равновесие рынка» Урок-занятие по ПДД
Урок-занятие по ПДД Старая Россия
Старая Россия Customer Development. Магазин стикеров
Customer Development. Магазин стикеров образец доклада по Праву 2022
образец доклада по Праву 2022 Роль учителя в формировании ключевых компетентностей у школьников
Роль учителя в формировании ключевых компетентностей у школьников Экосумка – модная замена пластикового пакета КРАТКОСРОЧНЫЙ ПРОЕКТ
Экосумка – модная замена пластикового пакета КРАТКОСРОЧНЫЙ ПРОЕКТ Oak tree as British symbol
Oak tree as British symbol Выполнение вышивки двусторонней гладью
Выполнение вышивки двусторонней гладью Молитвы православного молитвослова
Молитвы православного молитвослова Формирование УУД на уроках физической культуры в 5-ых классах при введении ФГОС
Формирование УУД на уроках физической культуры в 5-ых классах при введении ФГОС Выполнила: Копченко Наталья, с/о, 1 курс, группа «Ж» Проверила: Тыртый С.А.
Выполнила: Копченко Наталья, с/о, 1 курс, группа «Ж» Проверила: Тыртый С.А. С НОВЫМ ГОДОМ 2018
С НОВЫМ ГОДОМ 2018 Ледяная зона (4 класс)
Ледяная зона (4 класс) RUSSIAN ECONOMY
RUSSIAN ECONOMY  Ростов Великий на немецком
Ростов Великий на немецком Мастер класс Ксении Арбузовой, день 2. Стилистика. Палитра. Фактуры
Мастер класс Ксении Арбузовой, день 2. Стилистика. Палитра. Фактуры Государственная (итоговая) аттестация обучающихся, освоивших программы основного общего образования в 2012 году
Государственная (итоговая) аттестация обучающихся, освоивших программы основного общего образования в 2012 году Лес и его обитатели
Лес и его обитатели Prezentatsia_3
Prezentatsia_3 Методические материалы к проекту
Методические материалы к проекту Lapse kõne ja suhtlemise areng
Lapse kõne ja suhtlemise areng Жизнь и творчество А.Т. Твардовского
Жизнь и творчество А.Т. Твардовского Исследование возможности использования золы уноса Рефтинской ГРЭС в дорожном хозяйстве г. Екатеринбург
Исследование возможности использования золы уноса Рефтинской ГРЭС в дорожном хозяйстве г. Екатеринбург Стандартизация внешнего государственного финансового контроля (ГФК)
Стандартизация внешнего государственного финансового контроля (ГФК) Окружающий мир 2 класс Тема: «Солнце»
Окружающий мир 2 класс Тема: «Солнце»