Содержание
- 2. Заболевания и проблемы, связанные со здоровьем, алкогольной этиологии Дегенерация нервной системы, вызванная алкоголем Алкогольная полиневропатия Алкогольная
- 3. Острый алкогольный гепатит Развивается, когда функциональная способность печени не может обеспечить метаболизм токсической дозы этанола. Клиника:
- 4. Алкогольная болезнь печени Прием 40-80 г этанола в день на протяжении 10-12 лет вызывает риск развития
- 5. Алкогольная болезнь печени Лечение Воздержание от употребления алкоголя (возможно обратное развитие стеатоза и гепатита) Полноценное питание
- 6. Печеночная энцефалопатия Печеночная энцефалопатия - изменение нервно-психической сферы вследствие нарушений функции печени. Клиника: легкая эйфория и
- 7. Осложнения со стороны ЖКТ Синдром Мэллори-Вейсса: линейные надрывы слизистой пищевода (синдром Берхава - разрывы всех слоев
- 8. Спонтанный бактериальный перитонит Спонтанный бактериальный перитонит - инфицирование асцитической жидкости различными бактериальными агентами. У больных с
- 9. Алкогольный панкреатит Острый панкреатит - воспалительные изменения в ткани поджелудочной железы с резким повышением уровня панкреатических
- 10. Алкогольный панкреатит Диагноз: клиника, данные УЗИ, лапароскопии, КТ, лабораторные изменения (повышение уровня амилазы, липазы, билирубина в
- 11. Алкогольный гематурический нефрит Гематурия развивается при наличии алкогольного цирроза печени. Течение АГН более злокачественно, чем у
- 12. Острая почечная недостаточность Патогенез: рабдомиолиз (прямое токсическое действие на эндотелий, формирование капиллярных тромбов, обуславливающих ишемию и
- 13. Артериальная гипертония Систематическое потребление более 20 г алкоголя в сутки ведет к стойкому повышению АД. Патогенез:
- 14. Острое нарушение мозгового кровообращения Формы: - ишемические инсульты - происходят вследствие тромбоза, эмболии, механического сдавления сосуда;
- 15. Острое нарушение мозгового кровообращения Клиника: ПНМК- головная боль, головокружение, тошнота, рвота, шум в ушах; эпилептиформные судороги,
- 16. Острый коронарный синдром Острый коронарный синдром - включает состояния нестабильн-ой стенокардии (НС), острого инфаркта миокарда без
- 17. Сердечная недостаточность Сердечная недостаточность - это мультисистемное заболевание, при котором первичное нарушение функции сердца вызывает целый
- 18. Пневмония Патогенез: снижение иммунитета, «мукоцилиарного транспорта», частая аспирация желудочного содержимого Клиника (особенности): неблагоприятный преморбидный фон, позднее
- 19. Респираторный дистресс-синдром Респираторный дистресс-синдром - токсический отек легких, являющийся грозным осложнением ряда состояний, возникающих при хронической
- 20. Миоренальный синдром Патогенез: 1) уменьшение объема внутрисосудистой жидкости происходит вследствие нарушения сосудистой проницаемости и увеличения объема
- 21. Острая мозжечковая атаксия Клиника: расстройство координации движений (резко ухудшается походка, в тяжелых случаях больной не может
- 22. Центральный понтинный миелинолиз Центральный понтинный миелинолиз - состояние, связанное с острым симметричным уменьшением содержания миелина в
- 23. Энцефалопатия Гайе-Вернике Энцефалопатия Гайе-Вернике - заболевание с острым началом, характеризующееся расстройствами психики, отеком дисков зрительных нервов,
- 24. Болезнь Маркиафава-Биньями Болезнь Маркиафава-Биньями - лейкоэнцефалит с преимущественным поражением мозолистого тела. Клиника: прогрессирующее слабоумие, эпилептиформные припадки
- 26. Скачать презентацию























 Федерализм
Федерализм Молоко
Молоко Производная и её геометрический смысл
Производная и её геометрический смысл Инвестиционно-финансовая группа
Инвестиционно-финансовая группа Беспроводная передача электричества
Беспроводная передача электричества Презентация на тему Кодирование графической информации
Презентация на тему Кодирование графической информации Использование деятельного подхода в ОД при формировании ОБЖ
Использование деятельного подхода в ОД при формировании ОБЖ Он-лайн система управленческого учета
Он-лайн система управленческого учета Типы реакций
Типы реакций Энергия солнца в Вашем Доме!
Энергия солнца в Вашем Доме! Московские лабораторииэкономики и технологии знанийпредставляют
Московские лабораторииэкономики и технологии знанийпредставляют Электроёмкость. Конденсаторы
Электроёмкость. Конденсаторы Измерение высоты здания разными способами
Измерение высоты здания разными способами Словообразования
Словообразования Восточная Европа
Восточная Европа Презентация на тему Инвестиции
Презентация на тему Инвестиции Получение наличных средств в сети круглосуточных банкоматов Сбербанка России и других банков по всему миру Безналичная оплата то
Получение наличных средств в сети круглосуточных банкоматов Сбербанка России и других банков по всему миру Безналичная оплата то Предпосылки петровских преобрахований
Предпосылки петровских преобрахований Люблю я Кавказ
Люблю я Кавказ Принцип построения сети ОКС №7. Режимы сигнализации
Принцип построения сети ОКС №7. Режимы сигнализации Программы обучения онлайн 2020
Программы обучения онлайн 2020 Дорогие ребята! Мы шагаем в проект «Среди миров»
Дорогие ребята! Мы шагаем в проект «Среди миров» Кашира
Кашира International Corporate Match Race 10-11 September 2011 Yacht Club of Greece
International Corporate Match Race 10-11 September 2011 Yacht Club of Greece Уголовный процесс Чешской республики
Уголовный процесс Чешской республики Парад студенчества 2018
Парад студенчества 2018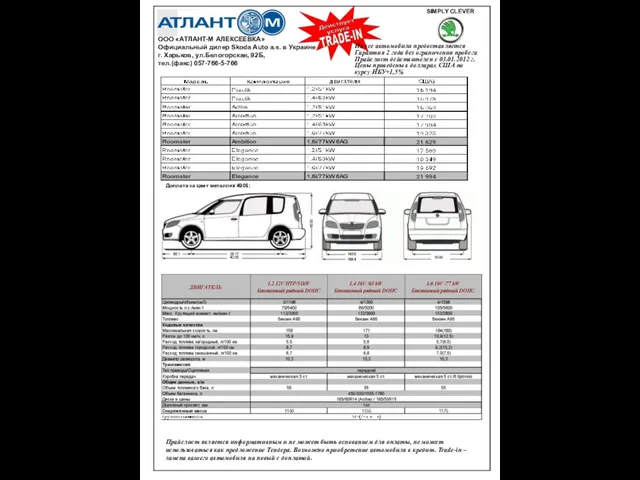 На все автомобили предоставляется Гарантия 2 года без ограничения пробега Прайслист действителен с 03.01.2012 г. Цены приведены в долла
На все автомобили предоставляется Гарантия 2 года без ограничения пробега Прайслист действителен с 03.01.2012 г. Цены приведены в долла О создании Восточно-Сибирского научно образовательного инновационного комплекса в Республике Бурятия
О создании Восточно-Сибирского научно образовательного инновационного комплекса в Республике Бурятия