Слайд 2 Цель исследования состояла в выявлении клинических особенностей течения туберкулеза на поздних стадиях

ВИЧ-инфекции, информативность микробиологической и морфологической диагностики и анализе эффективности комбинированной противотуберкулезной и антиретровирусной терапии.
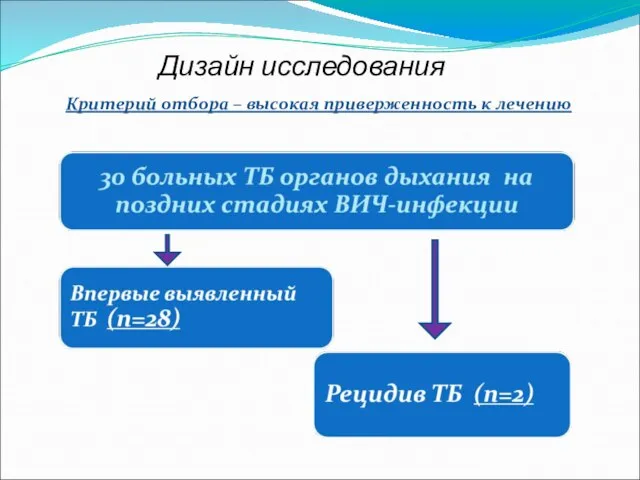
Слайд 3Дизайн исследования
Критерий отбора – высокая приверженность к лечению
Слайд 5Каналы госпитализации
Начало заболевания

Слайд 6IVБ ст. Вич-инфекции - n=9 (30%)
IVВ ст. Вич-инфекции - n=21 (70%)
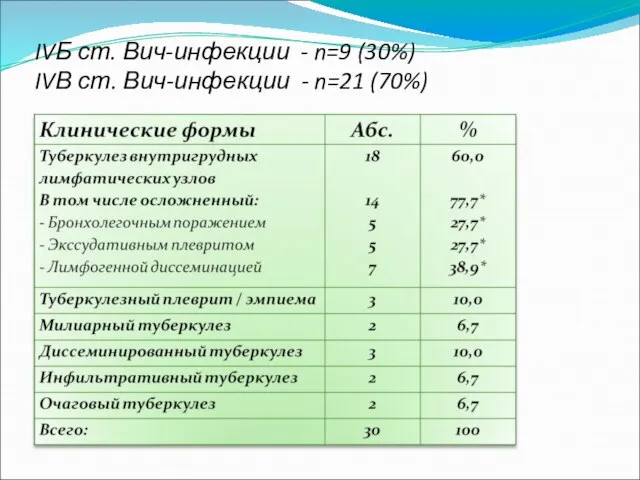
Слайд 7ТВГЛУ с бронхолегочным компонентом
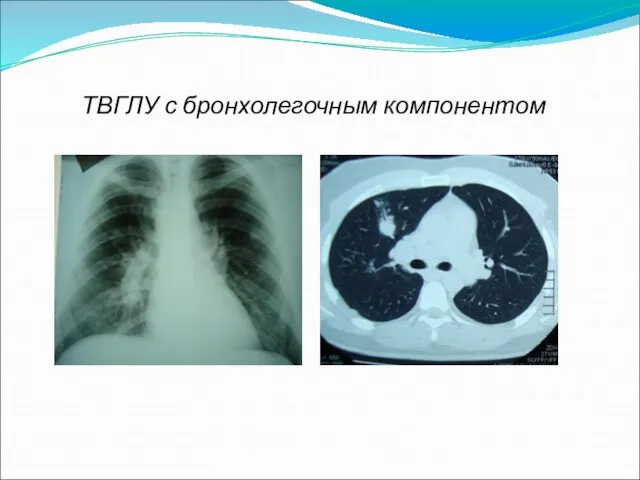
Слайд 9ТВГЛУ, осложненный лимфогемтогенной диссеминацией и экссудативным плевритом справа
Клинико-рентгенологическая триада:
внутригрудной бронхоаденит
лимфогематогенная диссеминация
плеврит
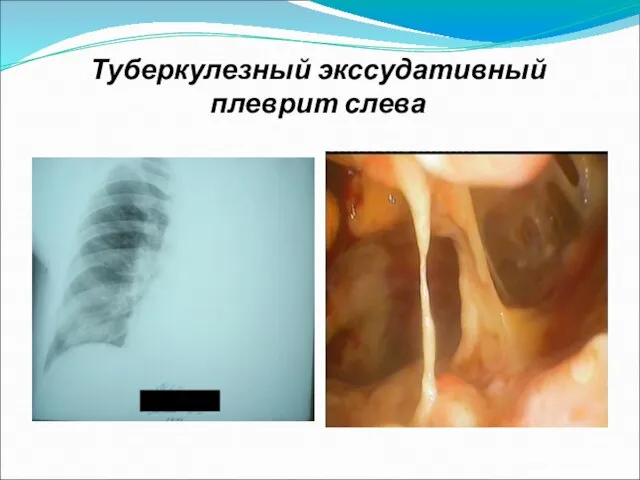
Слайд 10Туберкулезный экссудативный плеврит слева
Слайд 11 В 10 (33,3%) наблюдениях диагностирован ТБ множественных локализаций:
в 6 случаях –

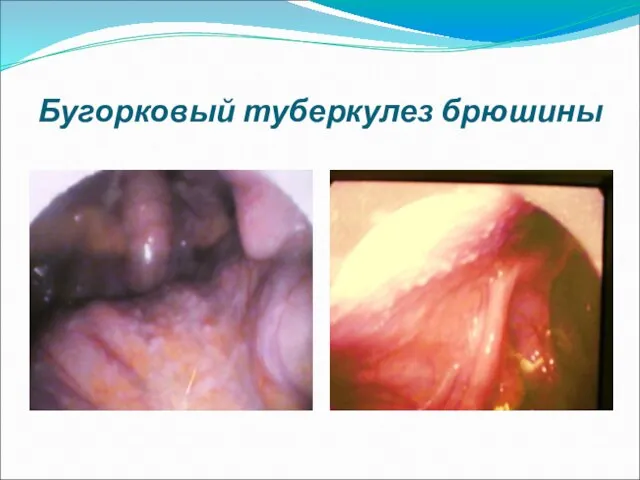
ТБ брюшины, мезентериальных л/узлов, кишечника.
В 3 случаях – ТБ менингоэнцефалит.
В 2 случаях – ТБ печени, селезенки.
В 2 случаях – ТБ периферических л/узлов.
В 2 случаях – ТБ спондилит.
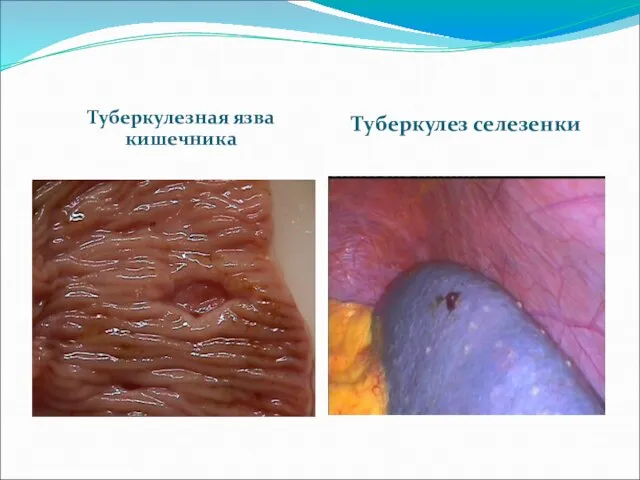
Слайд 13Туберкулезная язва кишечника
Туберкулез селезенки
Слайд 15 12 больным проведены различные виды биопсии, гистологическая верификация ТБ подтверждена
в

11 случаях:
Медиастиноскопия с биопсией внутригрудного л/узла - n=2
Торакоскопия с биопсией париетальной плевры - n=3.
Диагностическая лапароскопия - n=3.
Лечебно-диагностическая лапаротомия n=2.
Иссечение периферического л/узла - n=2.
Колоноскопия с биопсией язаенного дефекта - n=1.
Слайд 16Состояние иммунного статуса и вирусной нагрузки у больных ВИЧ-инфекцией

Слайд 17 В анамнезе на перенесенные вторичные заболевания указывали 9 (30%) пациентов.
В период наблюдения

кроме туберкулеза у 50% больных диагностированы другие вторичные инфекции:
Кандидоз – n=8
Манифестная ЦМВ - инфекция - n=3
Активная ЦМВ - инфекция - n=4
Пневмоцистная пневмония - n=1
Церебральный токсоплазмоз - n=3
Герпетическая инфекция - n=1
23 (76,7%) пациента имели хронический вирусный гепатит:
Гепатит С – у 17 (56,7%) больных.
Гепатит В – в одном случае (3,3%).
Сочетание гепатита В+С - у 5 (16,6%) больных.
Слайд 19Длительность ИФ
90 доз АБП – n=3
120 доз АБП – n=7
150 доз АБП

– n=5
180 доз АБП – n= 8
Более 180 доз АБП – n=5
Прекращение ИФ до окончания рекомендованного срока (но более 90 доз) – n=2
Слайд 20Переносимость и безопасность ПТП:
Удовлетворительная переносимость первоначально назначенной схемы АБТ отмечена у 7

(23,3%) пациентов.
В 23 (76,7%) наблюдениях происходила коррекция схемы ввиду лекарственной непереносимости, противопоказаний по вторичным заболеваниям, сопутствующей патологии, лекарственной устойчивости.
В 4 случаях была полная отмена ПТТ на срок 1-1,5 месяца, ввиду развития лекарственного гепатита, тяжелой токсической анемии, гранулоцитопении III степени токсичности.
Слайд 21Переносимость и безопасность АРТ:
Удовлетворительная переносимость АРТ отмечена у 16 (53,3%) больных.
В 12

случаях (40%) произошла замена одного из препаратов (чаще группы ННИОТ), по причине гепатотоксичности, токсической анемии, гранулоцитопении.
У одного больного из-за тяжелого токсического гематологического синдрома АРТ была отменена на 1 месяц, с последующим возобновлением.
В одном случае изменена полностью схема АРТ через 4 месяца ввиду вирусологической неудачи.
Слайд 22Летальность
Несмотря на проводимую терапию летальный исход наступил у 2-х (6,7%) больных. Оба

пациента страдали туберкулезным менингоэнцефалитом, смерть наступила в результате прогрессирующей неврологической симптоматики в одном случае на фоне положительной динамики по легочному процессу. Длительность наблюдения пациентов 171 и 124 дня.
Слайд 23Эффективность комбинированной терапии
По окончанию интенсивной фазы лечения медиана РНК ВИЧ в

плазме составила 141,5 копий/мл, а медиана CD4-лимфоцитов – 139 клеток/мкл. Таким образом, прирост СD4-лимфоцитов по медиане за период наблюдения составил 65 клеток/мкл.
Интоксикационный синдром купирован у 26 (86,6%) пациентов через 3,5 месяца (2 пациента выписаны преждевременно).
Слайд 24продолжение
Прекращение бактериовыделения (из мокроты) наблюдалось у 10 (90,9%) из 11 больных, в

том числе у 9 больных через 1 месяц лечения.
Закрытие полости распада достигнуто у одного из 2-х пациентов.
Значительное рассасывание инфильтративных изменений и диссеминации отмечено у 15 (65,2%) из 23 больных с поражением легочной ткани через 4 месяца терапии, а у 3-х из них отмечено полное рассасывание воспалительных изменений с восстановлением структуры легочного рисунка. Значительное улучшение структуры корня достигнуто у 12 (66,7%) из 18 больных.
У трех пациентов на фоне адекватной комбинированной терапии и хорошего иммунного и вирусологического ответа получена отрицательная рентгенологическая динамика, а в одном случае появление новой локализации туберкулезного процесса – абсцедирующий шейный лимфаденит. Результаты расценены как «синдром восстановления иммунной системы».
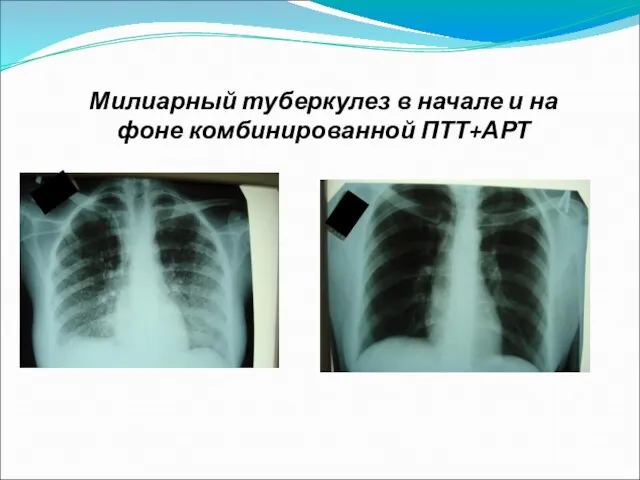
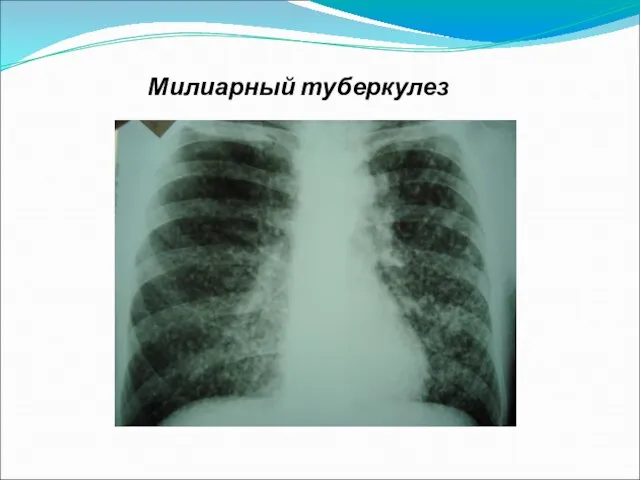
Слайд 25Милиарный туберкулез в начале и на фоне комбинированной ПТТ+АРТ
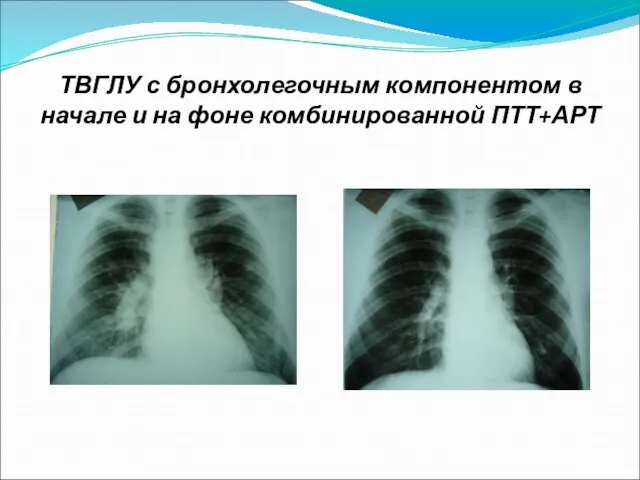
Слайд 26ТВГЛУ с бронхолегочным компонентом в начале и на фоне комбинированной ПТТ+АРТ
Слайд 27ТВГЛУ , осложненный диссеминацией и экссудативным плевритом в начале и на фоне
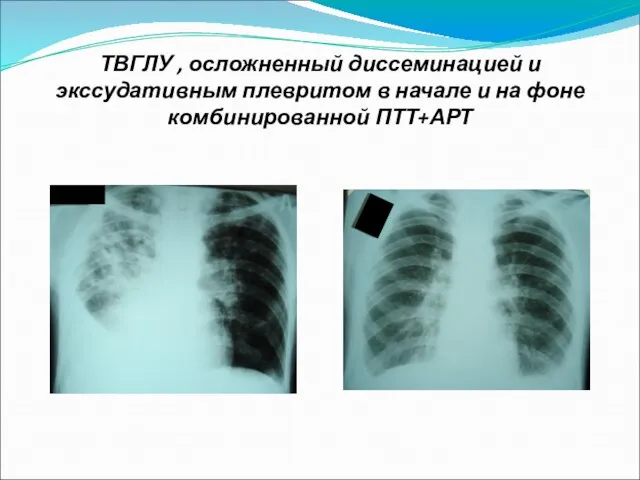
комбинированной ПТТ+АРТ
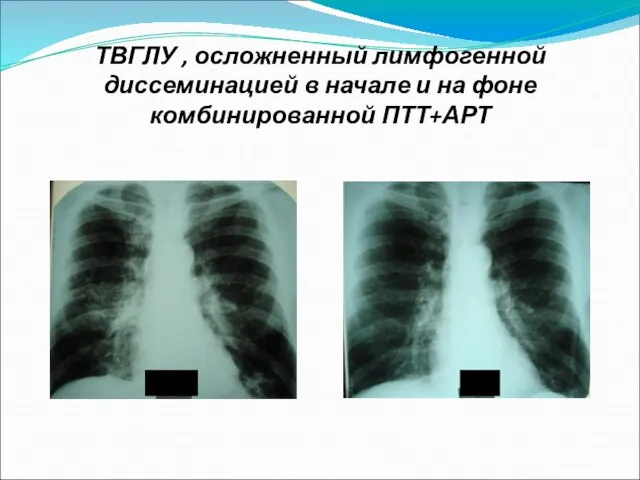
Слайд 28ТВГЛУ , осложненный лимфогенной диссеминацией в начале и на фоне комбинированной ПТТ+АРТ
Слайд 29Выводы:
Течение туберкулеза на поздних стадиях ВИЧ-инфекции приобретает черты осропрогрессирующей инфекции, соответственно роль

профилактического флюорографического обследования как приоритетного метода выявления туберкулеза у этой категории больных теряет свою актуальность.
На поздних стадиях ВИЧ-инфекции туберкулез органов дыхания в подавляющем большинстве случаев приобретает черты первичного (поражение внутригрудных лимфатических узлов, склонность к диссеминации, поражению серозных оболочек), что указывает на ведущую в патогенезе заболевания реактивацию эндогенной инфекции.
В диагностике атипично протекающего туберкулеза на поздних стадиях ВИЧ-инфекции значительную роль играют различные виды биопсии, информативность которых составила 91,7%.
Комбинированная противотуберкулезная и антиретровирусная терапия у впервые выявленных больных, при условии высокой приверженности к лечению, дает хорошие клинические результаты. Эффективной (прекращение бактериовыделения, закрытие полостей распада, значительное рассасывание воспалительных изменений в легких, внутригрудных лимфатических узлах и других органах) по окончанию интенсивной фазы терапия признана у 23 (76,7%) больных.
Летальность составила 6,7%.

























 В. Гинуков. Условный портрет автора Слова
В. Гинуков. Условный портрет автора Слова Кафедра естественных наук
Кафедра естественных наук 249175
249175 Голосовой помощник Маруся
Голосовой помощник Маруся Девять предметов в системе счисления
Девять предметов в системе счисления Саморегулирующиеся организации «СРО Телеком» и СРО Телеком-Про»
Саморегулирующиеся организации «СРО Телеком» и СРО Телеком-Про» «Страницы семейного архива»
«Страницы семейного архива» Статистика терроризма
Статистика терроризма Социальные, этнические, конфессиональные и культурные различия личности
Социальные, этнические, конфессиональные и культурные различия личности Опиливание заготовок из сортового проката.Резание металла слесарной ножовкой.
Опиливание заготовок из сортового проката.Резание металла слесарной ножовкой. Гай Юлий Цезарь
Гай Юлий Цезарь Презентация на тему Новогодние игры со Снегурочкой и Дедом Морозом
Презентация на тему Новогодние игры со Снегурочкой и Дедом Морозом Презентация на тему Ёлочка из перьев
Презентация на тему Ёлочка из перьев Структура спонсорского пакета для чемпионата Санкт-Петербурга по водному поло.u
Структура спонсорского пакета для чемпионата Санкт-Петербурга по водному поло.u Заголовок Название раздела 1 Ленвендо Кто мы www.lenvendo.ru.
Заголовок Название раздела 1 Ленвендо Кто мы www.lenvendo.ru. ПОЛЯРИЗАЦИЯ И ДИФРАКЦИЯ СВЕТА
ПОЛЯРИЗАЦИЯ И ДИФРАКЦИЯ СВЕТА Тема урока: «Тайны поэзии Н.Гумилева»
Тема урока: «Тайны поэзии Н.Гумилева» Презентация на тему Лингвистический проект
Презентация на тему Лингвистический проект Цифровые автоматы, кодирование сигнала
Цифровые автоматы, кодирование сигнала Самодержавие Алексея Михайловича Тишайшего
Самодержавие Алексея Михайловича Тишайшего Презентация на тему Рулевое управление автомобиля
Презентация на тему Рулевое управление автомобиля Евгений Замятин. Роман-антиутопия "Мы“ как предупреждение потомкам
Евгений Замятин. Роман-антиутопия "Мы“ как предупреждение потомкам Модель управления имущественными комплексами вузов и вопросы распоряжения имуществом
Модель управления имущественными комплексами вузов и вопросы распоряжения имуществом Техника построения эллипсов во фронтальной плоскости проекций
Техника построения эллипсов во фронтальной плоскости проекций Нательные кресты XI – конца XIX вв. в экспозиции музея им. 1000-летия Брянска
Нательные кресты XI – конца XIX вв. в экспозиции музея им. 1000-летия Брянска Запатентован первый кассовый аппарат (1879)
Запатентован первый кассовый аппарат (1879) Система права
Система права Тест по рыбе
Тест по рыбе