Содержание
- 2. Частота нозокомиальных инфекций (Европа) В разных странах колеблется от 7 до 32% У больных на ИВЛ
- 3. Ведущие возбудители тяжелых инфекций ИДП Кровь ИМВП Хир.И S. aureus 17 11 3 13 Staph. spp.
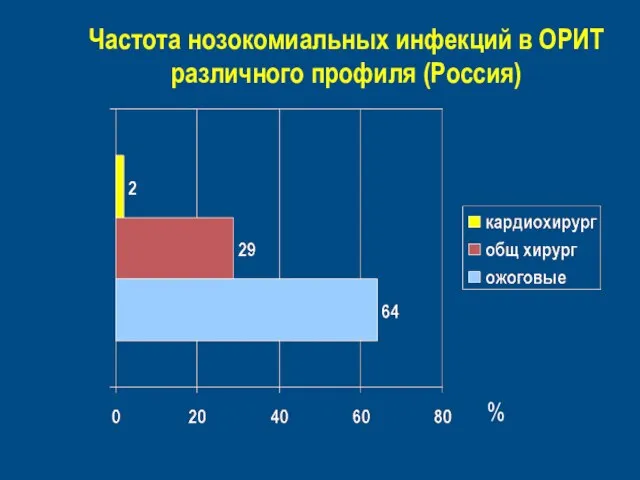
- 4. % Частота нозокомиальных инфекций в ОРИТ различного профиля (Россия)
- 5. Факторы повышения риска нозокомиальных инфекций в ОРИТ Увеличение популяции пациентов пожилого и старческого возраста Увеличение выживаемости
- 6. Kreger BE et al. Am J Med 1980;68:332-43. Meehan TP et al. JAMA 1997;278:2080-4. Opal SM
- 7. Ингибиторы синтеза клеточной стенки Бета-лактамы: Пенициллины, цефалоспорины, карбапенемы Быстрый бактерицидный эффект МБК = 4-5 МПК Эффект
- 8. Пенициллины Бензилпенициллин S.pneumoniae (менингит) S.viridans -R! (эндокардит) Ампициллин S.pneumoniae (внебольничная пневмония) Enterococcus faecalis Инфекционный эндокардит –
- 9. Больничный формуляр антибиотиков: пенициллины Широкое использование Ампициллин Амоксициллин/клавуланат Оксациллин 1 ингибитор-защищенный бета-лактам ТИК/КК или ПИП/ТАЗ или
- 10. Антимикробная активность цефалоспоринов I поколение цефазолин II поколение цефуроксим ограниченный спектр цефамандол преим. Грам(+) III поколение
- 11. Цефалоспорины III поколения Цефотаксим Цефтриаксон Активность против пневмококков и Грам(-) Различные госпитальные и внебольничные инфекции в
- 12. Клиническое применение цефалоспоринов I поколение – ограничено Стафилококковые инфекции Альтернатива оксациллину Цефазолин – предоперационная профилактика II
- 13. Больничный формуляр антибиотиков - цефалоспорины 4 препарата 1 цефалоспорин I или II поколения: цефазолин или цефуроксим
- 14. Карбапенемы: Имипенем, меропенем, дорипенем Наиболее широкий спектр среди всех антибиотиков Сохраняют активность в отношении микробов, резистентных
- 15. Различия между карбапенемами Имипенем Более высокая активность против энтерококков и MSSA Различия клинически не значимы Меропенем
- 16. Больничный формуляр антибиотиков - карбапенемы Имипенем Госпитальные инфекции 1 г х 4 р Меропенем Госпитальные инфекции
- 17. Фторхинолоны Спектр активности: Грам(-) > Грам(+) Активность: ципро > офло = пефло = левофлоксацин Резистентность: в
- 18. Аминогликозиды Резистентность Грам(-) бактерий к аминогликозидам крайне высока Наблюдающийся рост устойчивости госпитальных штаммов в нашей стране
- 19. Гликопептиды Ванкомицин – лечение инфекций, вызванных MRSA 1 г х 2 р/сут внутривенно (медленная инфузия ≈
- 20. Основные вопросы антибактериальной терапии Проблема резистентности госпитальной флоры к антибиотикам Выбор антибиотиков Выбор оптимального режима антибактериальной
- 21. Резистентность в стационаре: наиболее характерные проблемы MRSA Klebsiella spp. и E.coli – Устойчивость к цефалоспоринам III-IV
- 22. Проблемы резистентности грамположительных бактерий в стационаре Стафилококки Устойчивость к метициллину (оксациллину) Энтерококки Устойчивость к ампициллину и
- 23. Резистентные стафилококки - MRSA Methicillin = оксациллин Resistant Staphylococcus Aureus Частота в ОРИТ 20-50% и выше
- 24. Клиническая интерпретация резистентности к оксациллину Результат бактериологического исследования Микроорганизм: Staphylococcus aureus Оксациллин R Цефазолин R Цефтриаксон
- 25. Клиническая интерпретация MRSA Метициллинрезистентные стафилококки устойчивы ко всем бета-лактамам Защищенные пенициллины, цефалоспорины и карбапенемы клинически не
- 26. Режимы терапии стафилококковых инфекций S.aureus – MS Staphylococci–MR Оксациллин Ванкомицин АМО/КК Линезолид Цефазолин Цефуроксим Линкозамиды
- 27. Проблемы резистентности грамотрицательных бактерий в стационаре Энтеробактерии (Enterobacteriaceae) Бета-лактамазы расширенного спектра (БЛРС) Гиперпродукция хромосомных бета-лактамаз (АМР-С)
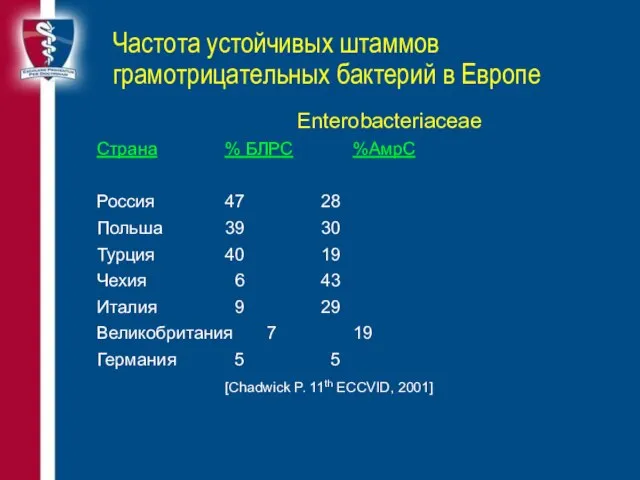
- 28. Частота устойчивых штаммов грамотрицательных бактерий в Европе Enterobacteriaceae Страна % БЛРС %АмрС Россия 47 28 Польша
- 29. Бета-лактамазы расширенного спектра Клинически не эффективны цефалоспорины I-IV поколений и аминогликозиды, высокий уровень ассоциированной устойчивости к
- 30. Бета-лактамазы расширенного спектра (БЛРС) Klebsiella spp., E.coli Косвенные признаки продукции БЛРС Устойчивость in vitro хотя бы
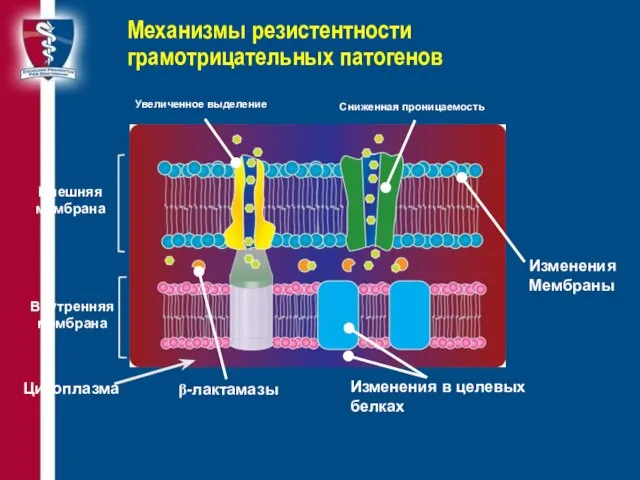
- 31. Механизмы резистентности грамотрицательных патогенов Сниженная проницаемость Увеличенное выделение β-лактамазы Изменения в целевых белках Цитоплазма Внешняя мембрана
- 32. Продукция бета-лактамаз расширенного спектра (БЛРС) – один из основных механизмов резистентности Продукция БЛРС увеличивает MПК для
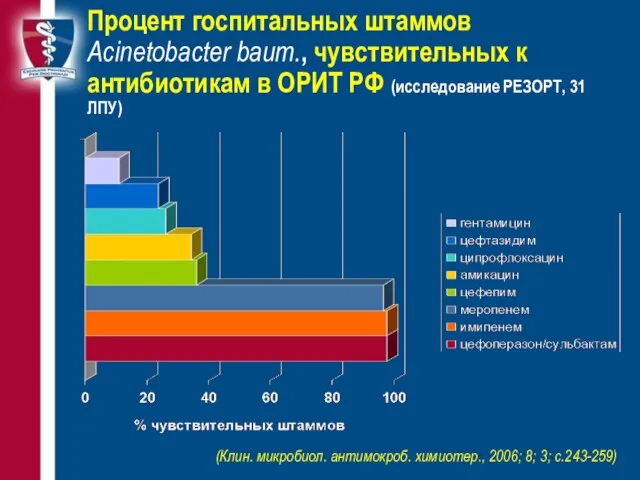
- 33. Процент госпитальных штаммов Acinetobacter baum., чувствительных к антибиотикам в ОРИТ РФ (исследование РЕЗОРТ, 31 ЛПУ) (Клин.
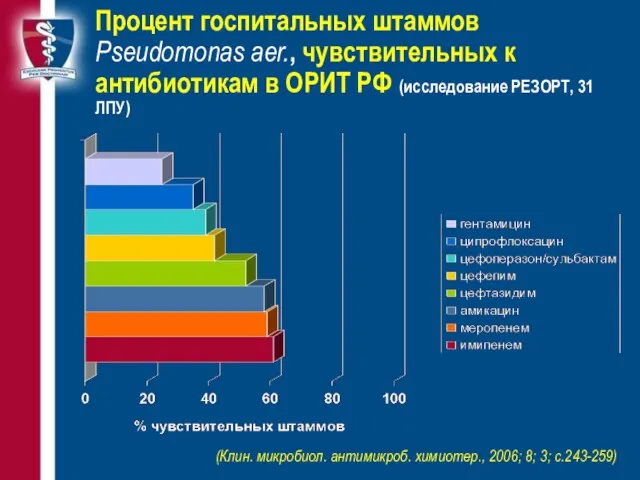
- 34. Процент госпитальных штаммов Pseudomonas aer., чувствительных к антибиотикам в ОРИТ РФ (исследование РЕЗОРТ, 31 ЛПУ) (Клин.
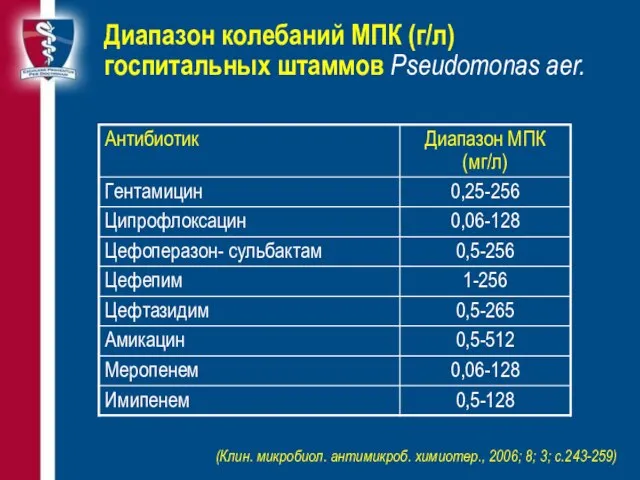
- 35. Диапазон колебаний МПК (г/л) госпитальных штаммов Pseudomonas aer. (Клин. микробиол. антимикроб. химиотер., 2006; 8; 3; с.243-259)
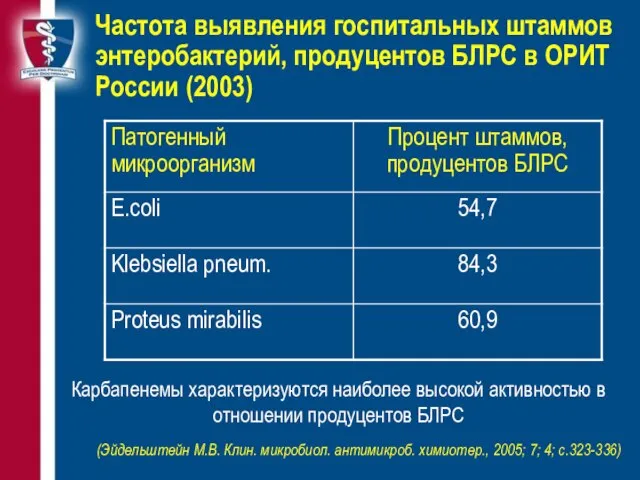
- 36. Частота выявления госпитальных штаммов энтеробактерий, продуцентов БЛРС в ОРИТ России (2003) Карбапенемы характеризуются наиболее высокой активностью
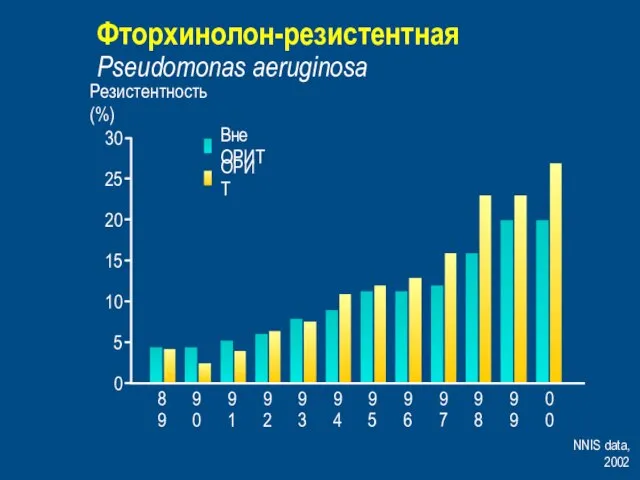
- 37. Фторхинолон-резистентная Pseudomonas aeruginosa NNIS data, 2002 0 5 10 20 30 25 15 89 90 91
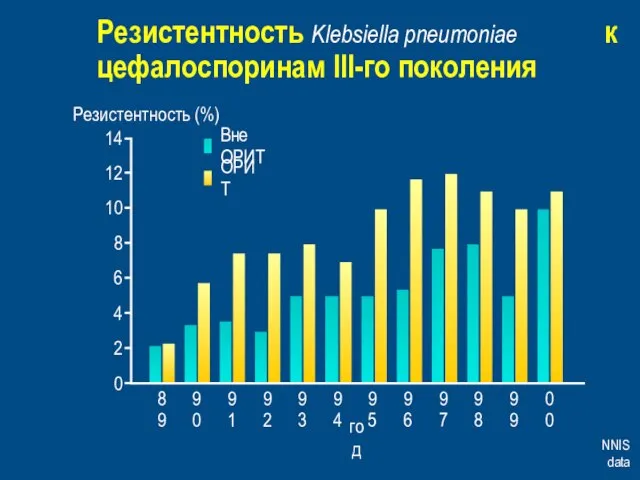
- 38. Резистентность Klebsiella pneumoniae к цефалоспоринам III-го поколения NNIS data 0 4 6 10 14 2 ОРИТ
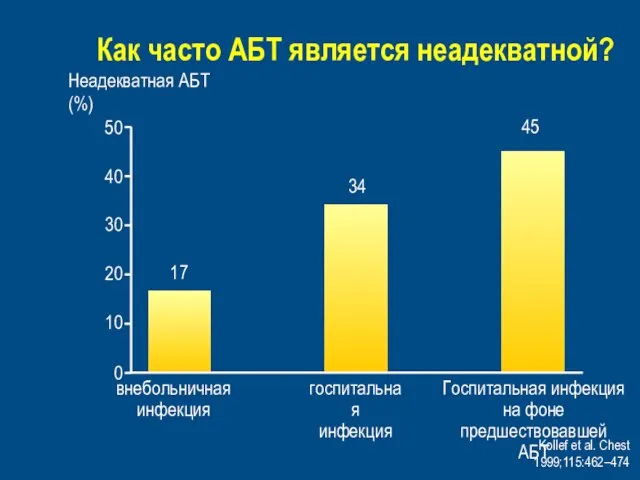
- 39. Как часто АБТ является неадекватной? Kollef et al. Chest 1999;115:462–474 Неадекватная АБТ (%) 0 30 50
- 40. Что понимают под неадекватной АБТ? Назначенный антибиотик не перекрывает спектр патогенной флоры Патогенный микроорганизм резистентен к
- 41. Что является причиной неадекватной АБТ? Kollef et al. Chest 1999;115:462–474 Грам (-) бактерии резистентные к цефалоспоринам
- 42. Почему прогрессивно снижается эффективность цефалоспоринов? Чаще всего возбудителями нозокомиальной пневмонии в ОРИТ являются: Pseudomonas aeruginosa S.
- 43. Частота продукции БЛРС в стационарах Москвы (1999 г) (по данным мультицентрового исследования «Micromax») Klebsiella spp -
- 44. Согласно данным международного мультицентрового исследования MYSTIC: Россия занимает одно из первых мест в Европе по распространенности
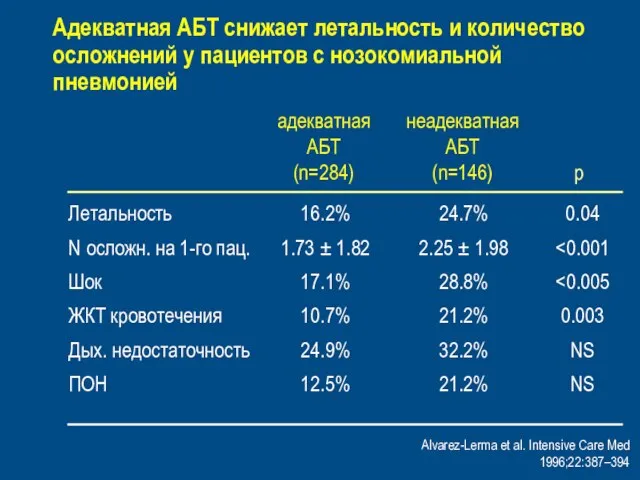
- 45. Alvarez-Lerma et al. Intensive Care Med 1996;22:387–394 Адекватная АБТ снижает летальность и количество осложнений у пациентов
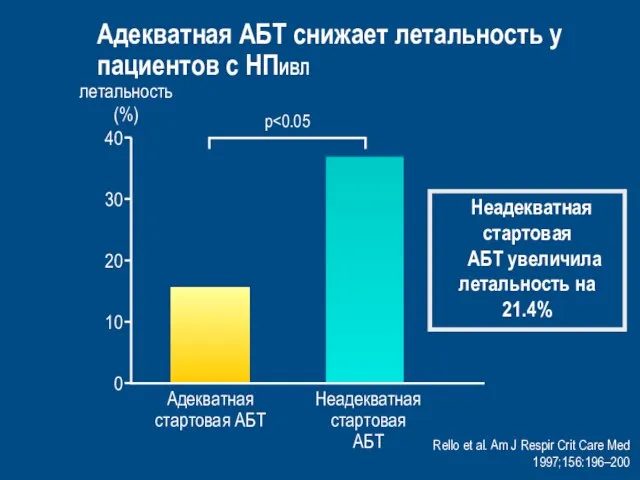
- 46. Rello et al. Am J Respir Crit Care Med 1997;156:196–200 летальность (%) 0 30 40 10
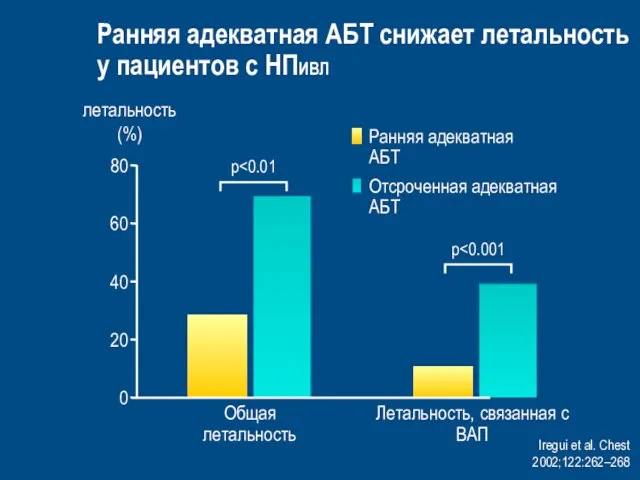
- 47. Iregui et al. Chest 2002;122:262–268 летальность (%) Ранняя адекватная АБТ снижает летальность у пациентов с НПИВЛ
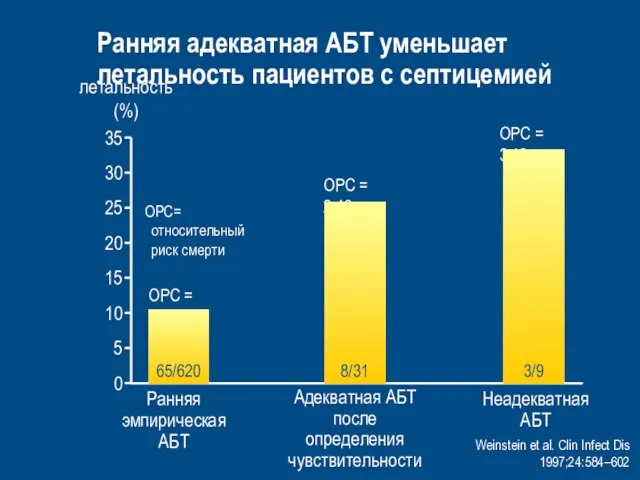
- 48. Проведен ретроспективный анализ лечения 707 пациентов с септицемией Оценивали влияние адекватной АБТ на летальность пациентов с
- 49. летальность (%) 0 25 35 5 15 Ранняя эмпирическая АБТ Неадекватная АБТ 20 30 10 Weinstein
- 50. Резюме Адекватная стартовая эмпирическая АБТ улучшает результаты лечения пациентов, в частности: Снижает летальность Снижает количество осложнений
- 51. Cпособы оптимизации назначения антибиотиков в ОРИТ
- 52. Tрадиционный подход к лечению нозокомиальной инфекции в ОРИТ Начать АБТ с «простых» антибиотиков Мощные антибиотики широкого
- 53. Антибактериальная терапия в ОРИТ имеет эмпирический характер
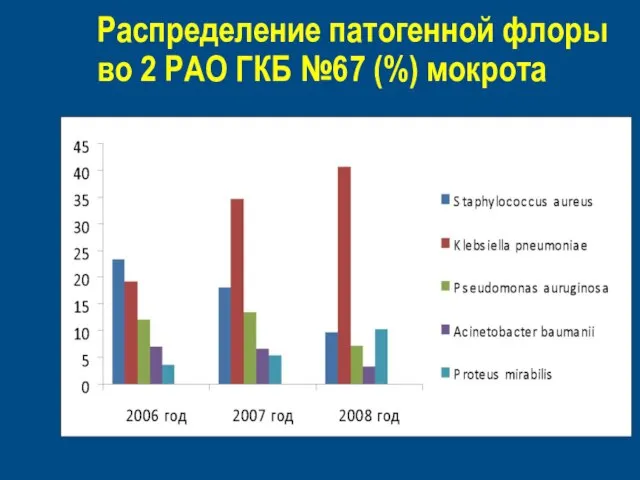
- 54. Распределение патогенной флоры во 2 РАО ГКБ №67 (%) мокрота
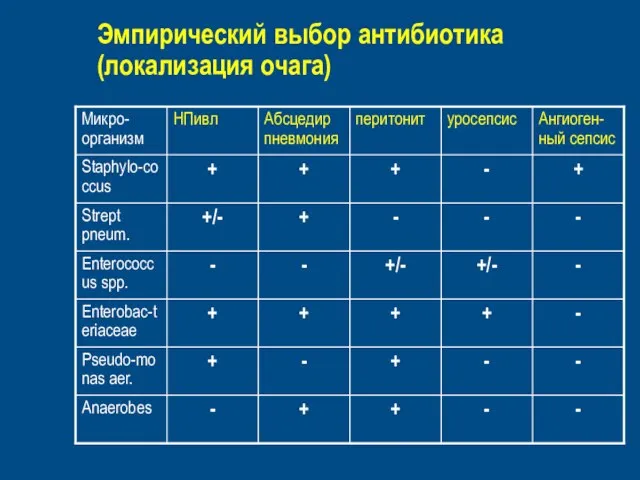
- 55. Эмпирический выбор антибиотика (локализация очага)
- 56. Максимальная эмпирическая терапия Не подразумевает во всех случаях назначение карбапенемов или ванкомицина Максимальный режим терапии определяется
- 57. Эмпирическая антибактериальная терапия перитонита «Достаточность» спектра действия антибиотика Внебольничный E.coli + анаэробы Послеоперационный Enterobacteriaceae (r-R!) +
- 58. Эмпирическая терапии перитонита Внебольничный (эндогенная флора) Цефалоспорин III + метронидазол Послеоперационный (госпитальная флора) Цефоперазон-сульбактам + метронидазол
- 59. Максимальный принцип эмпирической терапии Жизненно необходим в случае: Пневмонии на ИВЛ Сепсиса с ПОН, шок Инфицированного
- 60. Бактерицидный эффект антибиотиков может зависеть от времени экспозиции или от концентрации Результат применения антибиотиков также зависит
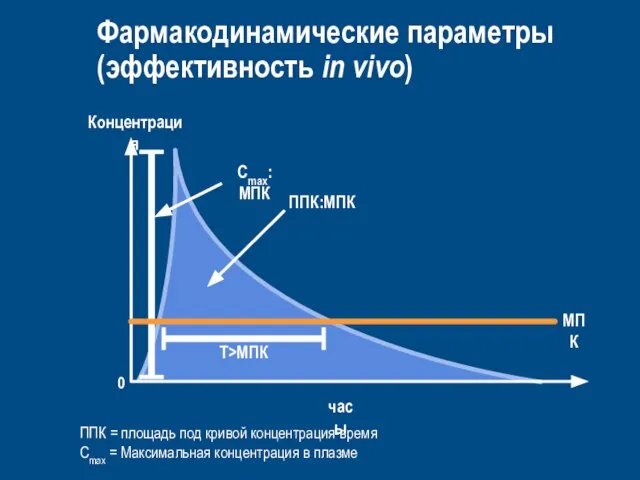
- 61. Фармакодинамические параметры (эффективность in vivo) 0 Концентрация часы ППК = площадь под кривой концентрация-время Cmax =
- 62. Возможности увеличения T>MПК Увеличение дозы Увеличение частоты введения Увеличение длительности инфузии
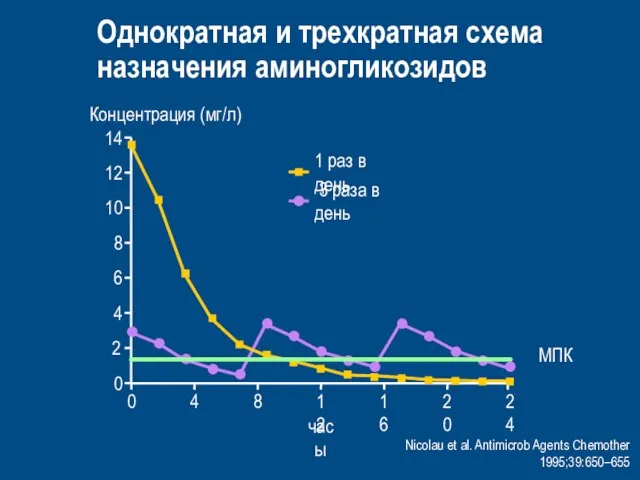
- 63. 1 раз в день 3 раза в день Nicolau et al. Antimicrob Agents Chemother 1995;39:650–655 Однократная
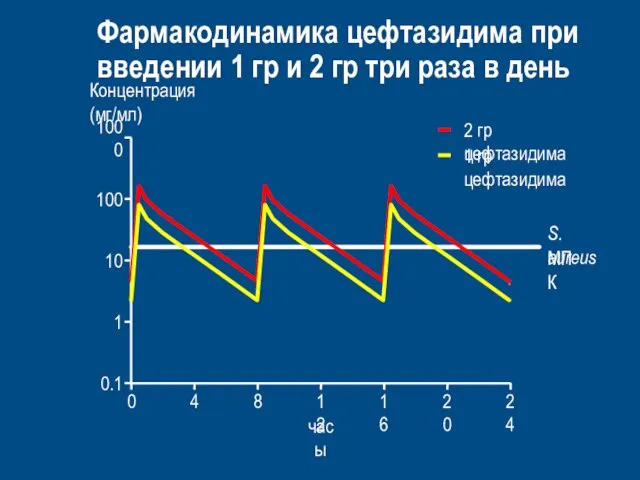
- 64. S. aureus MПК Фармакодинамика цефтазидима при введении 1 гр и 2 гр три раза в день
- 65. β-лактамы: оптимальная экспозиция Оптимальный уровень плазменной концентрации варьирует между различными антибиотиками класса β-лактамов: в частности, период
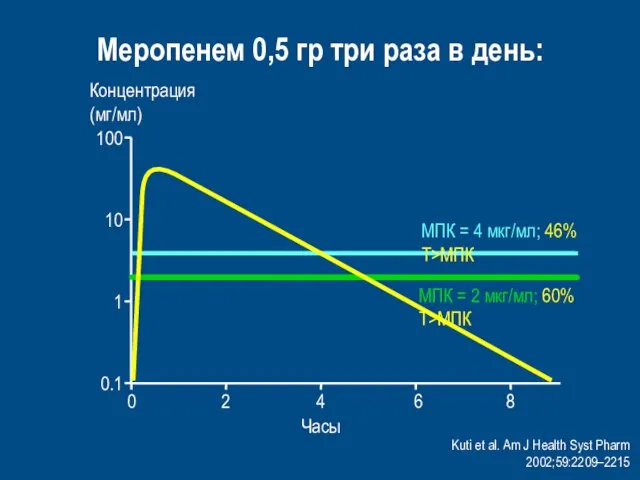
- 66. Kuti et al. Am J Health Syst Pharm 2002;59:2209–2215 Meропенем 0,5 гр три раза в день:
- 67. После в\в болюсного введения 0,5 г меропенема его концентрация в крови через 4 часа составляет 2
- 68. Dandekar. ICAAC 2002 [Abstr. A-1386] Meропенем 500 мг: инфузия в течение 30 минут и 3 часов
- 69. Длительная инфузия карбапенемов позволяет: Увеличить период T>MПК для препаратов с коротким пeриодом полувыведения Достичь максимального эффекта
- 70. Карбапенемы обладают наибольшей активностью в отношении: P.aeruginosa, Acinetobacter spp., а также энтеробактерий, продуцирующих β-лактамазы расширенного спектра,
- 71. При ряде инфекций (эндокардит, остеомиелит, менингит, абсцессы) наблюдается высокий инокулюм, когда число колоний микроорганизмов достигает 10⁷-10⁹
- 72. Карбапенемы и профилактика системного воспалительного ответа Лизис бактерий под действием ряда антибиотиков (цефтазидим, цефтриаксон, цефепим, ципрофлоксацин)
- 73. Определение критериев продолжительности антибактериальной терапии
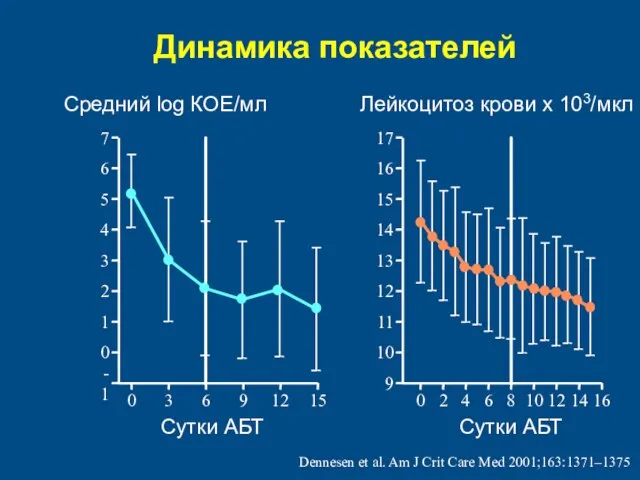
- 74. Динамика показателей -1 0 1 3 5 7 0 3 6 9 15 9 10 11
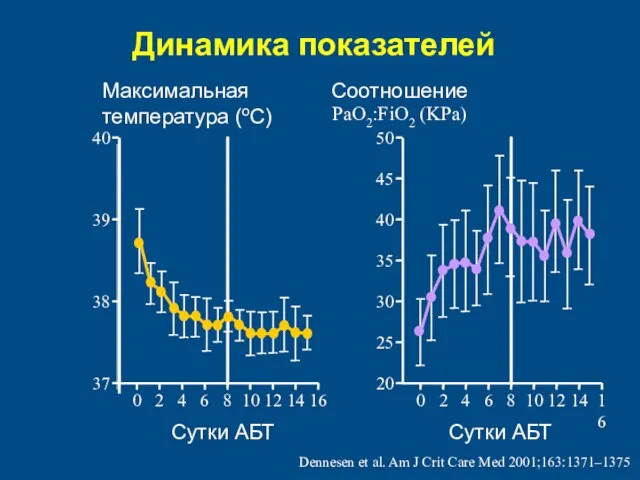
- 75. Динамика показателей PaO2:FiO2 (KPa) 20 30 40 50 0 10 12 14 16 25 35 45
- 76. Оптимальная длительность антибактериальной терапии при тяжелой госпитальной инфекции? 7 – 14 дней (Европейские рекомендации, 2004 год)
- 77. ВСЕ ЛИ КАРБАПЕНЕМЫ ОДИНАКОВО ЭФФЕКТИВНЫ?
- 78. Резистентность P.aeruginosa к имипенему Имипенем в России начал использоваться раньше, чем меропенем, что, возможно, объясняет большую
- 79. Меропенем является препаратом I-го ряда эмпирической терапии при: Инфекции у больных, находящихся в критическом состоянии (APACHE>15)
- 80. Возможные режимы стартовой эмпирической антибактериальной терапии
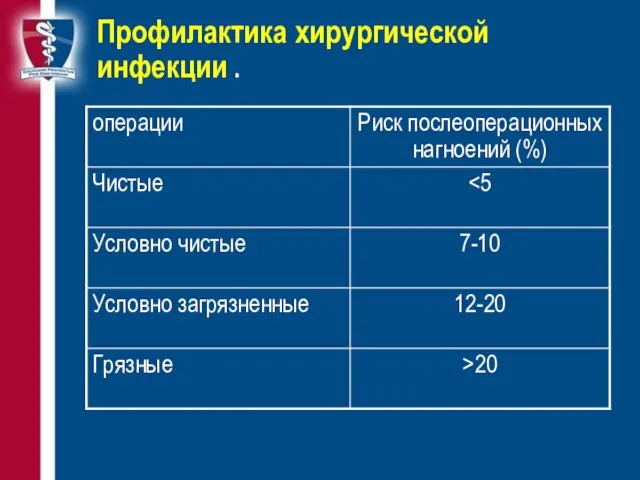
- 81. Профилактика хирургической инфекции . «Чистые» операции «Условно чистые» операции «Загрязненные» операции «Грязные» операции
- 82. Профилактика хирургической инфекции .
- 83. Профилактика хирургической инфекции .
- 84. Основные принципы антибиотикопрофилактики Введение одной дозы препарата в/в за 30 минут до разреза кожи Повторное введение
- 85. Основные препараты для антибиотикопрофилактики
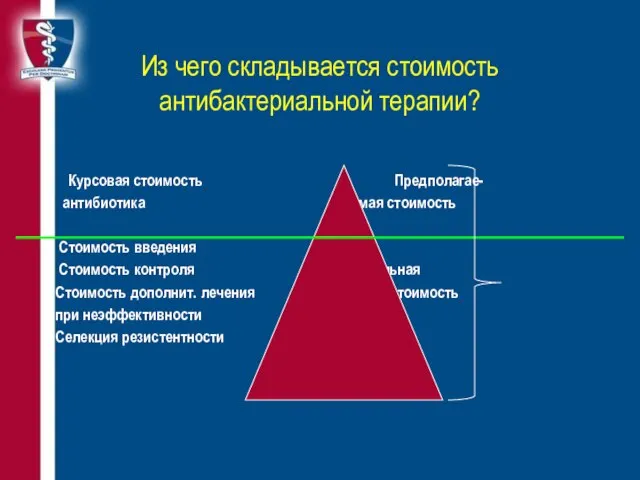
- 86. Из чего складывается стоимость антибактериальной терапии? Курсовая стоимость Предполагае- антибиотика мая стоимость Стоимость введения Стоимость контроля
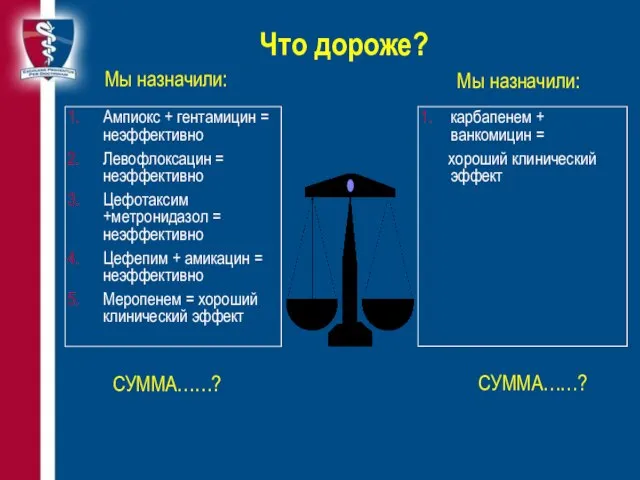
- 87. Что дороже? Ампиокс + гентамицин = неэффективно Левофлоксацин = неэффективно Цефотаксим +метронидазол = неэффективно Цефепим +
- 88. Пути снижения затрат на антибактериальную терапию тяжелых инфекций Отказ от необоснованного назначения АБТ (в т.ч. длительной
- 90. Скачать презентацию














































![Dandekar. ICAAC 2002 [Abstr. A-1386] Meропенем 500 мг: инфузия в течение 30](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/383124/slide-67.jpg)















 ГЕОЛОГИЧЕСКАЯ РАБОТА ПОВЕРХНОСТНЫХ ТЕКУЧИХ ВОД
ГЕОЛОГИЧЕСКАЯ РАБОТА ПОВЕРХНОСТНЫХ ТЕКУЧИХ ВОД Центр довузовского образования ГУМРФ имени адмирала С.О. Макарова
Центр довузовского образования ГУМРФ имени адмирала С.О. Макарова Алгоритм оценивания письменных высказываний с элементами рассуждения
Алгоритм оценивания письменных высказываний с элементами рассуждения Влияние учетной политики на финансовый результат деятельности предприятия
Влияние учетной политики на финансовый результат деятельности предприятия Почка растений
Почка растений e2b2bf7752e93ea5095a63c392fa0930 (1)
e2b2bf7752e93ea5095a63c392fa0930 (1) Финкульт привет - онлайн-форум
Финкульт привет - онлайн-форум Человек и политика. Возможности участия граждан в политике
Человек и политика. Возможности участия граждан в политике Learning more about each other
Learning more about each other Семья и семейные традиции
Семья и семейные традиции Межкультурная толерантность и ее проявление в журналисткой практике
Межкультурная толерантность и ее проявление в журналисткой практике Информационные технологии в дизайне
Информационные технологии в дизайне 室外加热器
室外加热器 Рисуем пингвина
Рисуем пингвина История шелководства
История шелководства Презентация на тему Эмоции и здоровье
Презентация на тему Эмоции и здоровье  Мошенничество, то есть хищение чужого имущества или приобретение права на чужое имущество
Мошенничество, то есть хищение чужого имущества или приобретение права на чужое имущество Смерчи и торнадо
Смерчи и торнадо Обзор зарубежной литературы 1 половины 20 века
Обзор зарубежной литературы 1 половины 20 века Магазин Цветы для всех. Конфетные букеты
Магазин Цветы для всех. Конфетные букеты Мастер класс Русская матрешка
Мастер класс Русская матрешка Презентация на тему Путешествие в город обыкновенных дробей на проспект
Презентация на тему Путешествие в город обыкновенных дробей на проспект Ювелирное ремесло XVII-XVIII века в России
Ювелирное ремесло XVII-XVIII века в России Чистота залог здоровья
Чистота залог здоровья СМИ о хип-хоп культуре. Мы не угроза обществу - FREAK FRIENDS
СМИ о хип-хоп культуре. Мы не угроза обществу - FREAK FRIENDS 5. Обеспечение помехоустойчивости при конструктивной реализации схем
5. Обеспечение помехоустойчивости при конструктивной реализации схем Lata dzieciństwa
Lata dzieciństwa Молодежь как социальная группа
Молодежь как социальная группа