Содержание
- 2. Артериальная гипертензия (АГ) АГ — состояние, при котором отмечается повышение САД > 140 мм рт.ст., ДАД
- 3. Правила измерения АД Положение больного (сидя в удобной позе, рука на столе, манжета накладывается на плечо
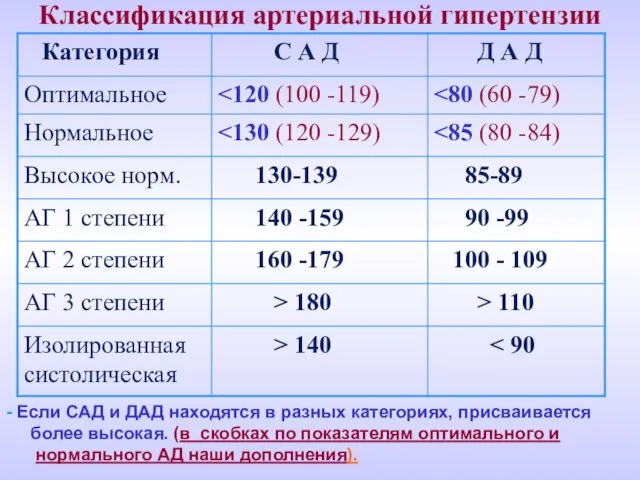
- 4. Классификация артериальной гипертензии - Если САД и ДАД находятся в разных категориях, присваивается более высокая. (в
- 5. Распределение АГ по степени риска
- 6. НОВОЕ В ДИАГНОСТИКЕ И ЛЕЧЕНИИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ (ПО МАТЕРИАЛАМ ПОСЛЕДНИХ РЕКОМЕНДАЦИЙ ESH/ESC) ХУП Европейский конгресс по
- 7. Европейские эксперты придают - Одинаковое прогностическое значение как систолическому (САД), так и диастолическому АД (ДАД). -
- 8. Внесенные изменения по сравнению с рекомендациями ESH/ESC (2003) 1. Добавлено пульсовое АД. 2. Ужесточены критерии дислипидемии:
- 9. Изменения (продолжения) 1. Статус метаболического синдрома (МС) приравнен к таковому СД и наличию поражения органов-мишеней. То
- 10. Целевые уровни АД
- 11. Принципы медикаментозной терапии артериальной гипертензии Начало медикаментозной терапии в зависимости от степени риска Замена тактики «ступенчатого»
- 12. Симпатическая нервная система РААС Задержка Na Patient 1 Patient 2 Patient 3 Гетерогенность АГ
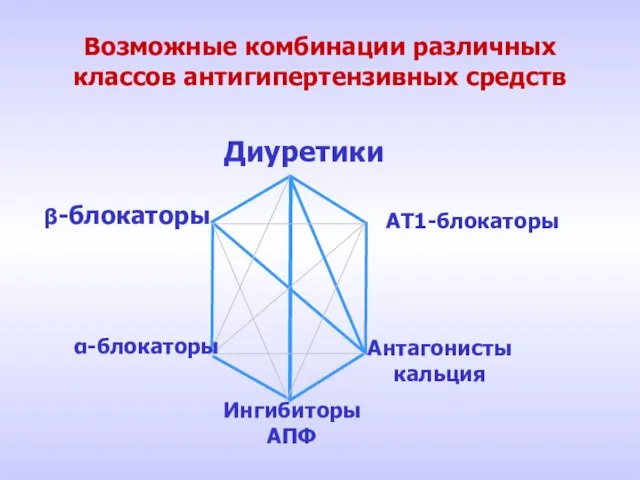
- 13. Возможные комбинации различных классов антигипертензивных средств Диуретики АТ1-блокаторы Антагонисты кальция Ингибиторы АПФ β-блокаторы α-блокаторы
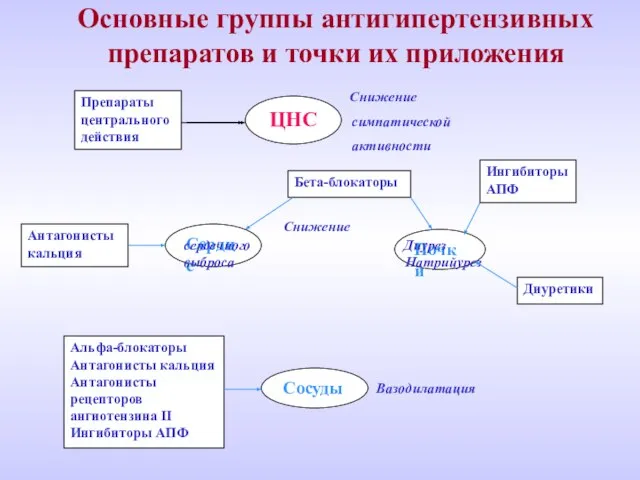
- 14. Препараты центрального действия ЦНС Бета-блокаторы Ингибиторы АПФ Антагонисты кальция Сердце Почки Диуретики Сосуды Основные группы антигипертензивных
- 15. Препараты центрального действия:
- 16. Новые Европейские рекомендации по лечению АГ (2007) Субклиническое поражение органов Гипертрофия левого желудочка – ИАПФ, АК,
- 17. Клинические события Перенесенный инсульт – любой препарат Перенесенный инфаркт миокарда – ББ, иАПФ, АРА Стенокардия напряжения
- 18. Особые состояния Изолированная систолическая АГ (пожилые пациенты) – диуретики, АК Метаболический синдром – иАПФ, АРА, АК
- 19. Артериальное давление Во время беременности отмечается снижение как систолического, так и диастолического давления. - Такие изменения
- 20. Особенности измерения АД у беременных Проверить тонометры, манжетки на соответствие нормативам Ад измерять в положении сидя,
- 21. Сердечно-сосудистая система Артериальная гипертензия: (повторное повышение АД до 140/90 мм.рт.ст. и выше). Имеет прогрессирующее или кризовое
- 22. Причины АГ у беременных: Гестоз - 70% Эссенциальная гипертензия Заболевания почек (на фоне хронического пиелонефрита, хронического
- 23. Классификация артериальной гипертензии у беременных Гестационная гипертензия (ГАГ) - возникает после 20-й недели беременности и исчезает
- 24. ТИПЫ АГ, ВОЗНИКАЮЩЕЙ ПРИ БЕРЕМЕННОСТИ ( Рекомендации комитета экспертов ЕКО)
- 26. Гестационная артериальная гипертония Состояние, индуцированное беременностью и проявляющееся повышением АД > 140/90 мм рт.ст. во второй
- 27. Преэклампсия Полиорганная патология, проявляющаяся неврологическими симптомами, головными болями, нарушением зрения, болями в эпигастральной области и правом
- 28. Основные факторы риска развития преэклампсии Возраст 40 лет; Первая беременность; Несколько беременностей; Возникновение преэклампсии (гестоза) при
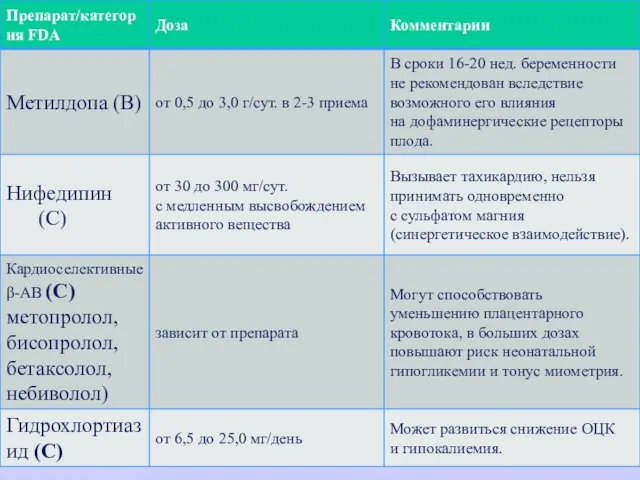
- 29. Лечение преэклампсии Антигипертензивная терапия проводится АГП (нифедипин, метилдопа per os, нитроглицерин или нитропруссид натрия внутривенно (в/в)
- 30. Резкое снижение АД может привести к развитию ОПН и ухудшению маточно-плодово-плацентарного кровотока. При резистентной АГ, нарастании
- 31. Эклампсия Характеризуется развитием судорог. Эклампсия осложняет 1,5% случаев беременности двойней. Встречается во время беременности, в предродовом
- 32. АГ, диагностированная до беременности, в сочетании с ГАГ и протеинурией (ESH, ESC,2007) (Ранее, в литературе определялся
- 33. Неклассифицируемая артериальная гипертония Диагностируется после 20 нед. беременности, если предыдущие значения АД были неизвестны. В таких
- 34. Планирование беременности пациенткам с ХАГ Женщины с АГ при планировании беременности должны пройти комплексное клинико-лабораторное обследование,
- 35. Беременных с ХАГ, как и пациенток с любым ССЗ, госпитализируют в стационар трижды: 1-я - в
- 36. Критерии госпитализации ХАГ беременных Некорригируемая в амбулаторных условиях АГ Гипертензивные кризы Повышение САД до 160 мм
- 37. Степени риска развития осложнений у беременных, страдающих ХАГ I ст. риска – минимальная, соответствует ГБ I
- 38. Лабораторные и инструментальные методы исследования Общий анализ крови. Общий анализ мочи: оценивается при каждом посещении врача,
- 39. Лабораторные и инструментальные методы исследования ЭКГ: при ГБ II стадии возможно наличие признаков ГЛЖ — высокий
- 40. Высокий риск развития гестоза при нормальном АД Гестоз в анамнезе или семейная предрасположенность (гестоз у матери,
- 41. Беременным из группы высокого риска развития гестоза следует проводить лабораторные анализы в начале и после 20
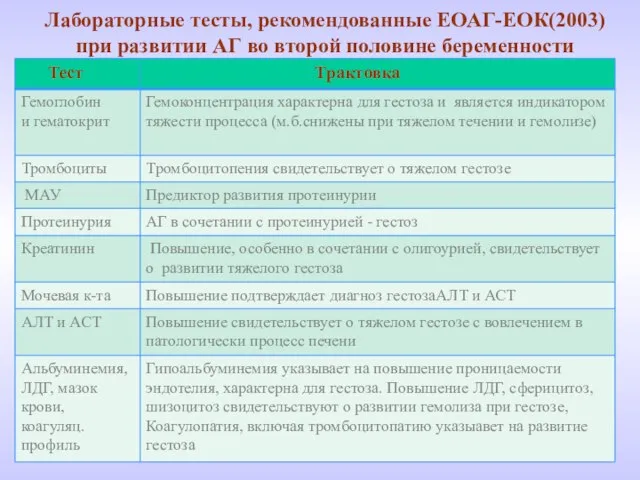
- 42. Лабораторные тесты, рекомендованные ЕОАГ-ЕОК(2003) при развитии АГ во второй половине беременности
- 43. Немедикаментозные методы лечения Прекращение курения. Нормальная сбалансированная диета без ограничения потребления поваренной соли и жидкости. Умеренная
- 44. Общие принципы медикаментозного лечения АГ у беременных Максимальная эффективность для матери и безопасность для плода. Начало
- 45. Критерии классификации пищевых продуктов и лекарственных препаратов по безопасности для плода (FDA - Food and Drug
- 47. В соответствии с рекомендациями Рабочей группы по лечению АГ ESH, ESC (2007), ВНОК 2008, экспертов Европейского
- 48. Комбинированная терапия проводится в случае неэффективности монотерапии в максимальной дозе. Рациональной комбинацией является нифедипин длительного действия
- 50. Эпидемиологические исследования в РФ «Диалог» при АГ у беременных Бета-блокаторы используются в 48,7 % случаев, в
- 51. Родоразрешение В подавляющем большинстве родоразрешение осуществляется через естественные родовые пути. При недостаточной эффективности лечения рекомендуется исключение
- 52. Лечение АГ в послеродовом периоде Даже у нормотензивных женщин наблюдают тенденцию к повышению АД, которое достигает
- 53. Лечение АГ во время кормления грудью Контролируемые исследования, оценивающие неонатальные эффекты АГП, которые принимает мать, в
- 54. Воздействие лекарственного средства на ребенка зависит: - от объема съеденного молока - интервала между приемом препарата
- 55. Относительно безопасности ИАПФ при кормлении грудью информация существует только о 2 препаратах — каптоприле и эналаприле.
- 56. Гипертензивный криз Течение АГ может осложниться гипертоническим кризом. Это быстрый, дополнительный, значительный подъем АД, который может
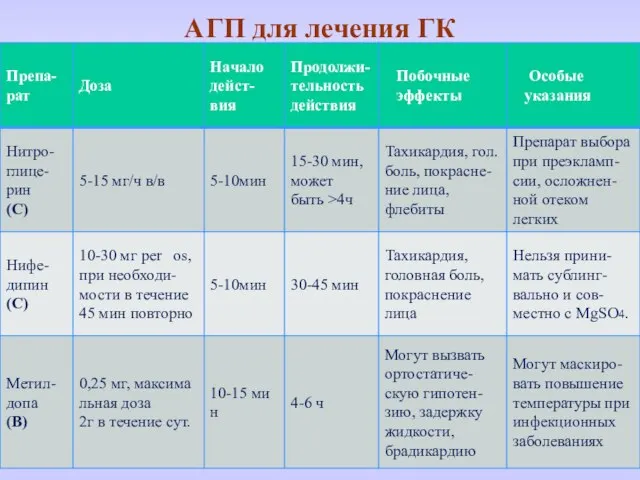
- 57. Тактика ведения беременных с ГК Необходима неотложная госпитализация женщины, желательно в ОАРИТ с целью постоянного мониторинга
- 58. АГП для лечения ГК
- 59. Препараты для немедленного снижения артериального давления у беременных
- 60. Медикаментозное лечение АГ во время беременности
- 62. Ступенчатая схема лечения артериальной гипертензии у беременных I ступень -метилдопа(допегит) 0,25 2-3 раза в день или
- 63. Препараты относительно и абсолютно противопоказанные при гестозе беременных Диуретики назначать не рекомендуется, в связи с их
- 64. Медицинские показания к искусственному прерыванию беременности (Приказ МЗ РК № 626 от 30 октября 2009 г.)
- 66. Скачать презентацию

























































 «MITSUBISHII HEAVY INDUSTRIES» Теперь в Казахстане.
«MITSUBISHII HEAVY INDUSTRIES» Теперь в Казахстане. Право на труд. Трудовые правоотношения
Право на труд. Трудовые правоотношения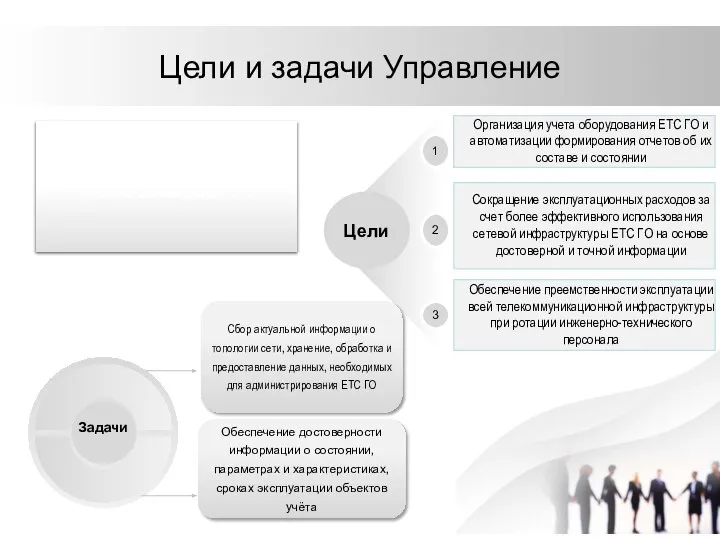 Управление технического учета и документирования
Управление технического учета и документирования Презентация
Презентация Власть и влияние
Власть и влияние Гражданские дела (первая инстанция) Урок 1.11. Регистрация решения по кассационной жалобе
Гражданские дела (первая инстанция) Урок 1.11. Регистрация решения по кассационной жалобе «Все, что служит системе образования, служит и будущему нашей страны» Н.А.Назарбаев
«Все, что служит системе образования, служит и будущему нашей страны» Н.А.Назарбаев Камиль Сен-Санс Карнавал животных
Камиль Сен-Санс Карнавал животных Отчет по площадке Июль 2012
Отчет по площадке Июль 2012 Транспорт
Транспорт Madame L’Automne
Madame L’Automne Занятие 1 презентация
Занятие 1 презентация Сельское хозяйство мира
Сельское хозяйство мира Храмы Древней Греции
Храмы Древней Греции Российские изобретения
Российские изобретения Я - сообщение
Я - сообщение Бурение скважин при доразведке золото-рудного месторождения Суздаль
Бурение скважин при доразведке золото-рудного месторождения Суздаль Презентация на тему Физиологические адаптации (9 класс)
Презентация на тему Физиологические адаптации (9 класс) Страна Вопросительных местоимений
Страна Вопросительных местоимений Система Пойнтер. Управление компьютером с помощью взгляда
Система Пойнтер. Управление компьютером с помощью взгляда МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО РАЗРАБОТКЕ ОБРАЗОВАТЕЛЬНЫХ ПРОГРАММ ПОСЛЕВУЗОВСКОГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ (интернатура и
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО РАЗРАБОТКЕ ОБРАЗОВАТЕЛЬНЫХ ПРОГРАММ ПОСЛЕВУЗОВСКОГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ (интернатура и Презентация на тему Первый космонавт земли Юрий Алексеевич Гагарин
Презентация на тему Первый космонавт земли Юрий Алексеевич Гагарин  Кельнский собор
Кельнский собор «Герой нашего времени»
«Герой нашего времени» СМШ
СМШ Расти глобально, делать локально: международные компании в Казахстане
Расти глобально, делать локально: международные компании в Казахстане кп к уроку 3
кп к уроку 3 Презентация на тему Ф.Бэкон. Обоснование эмпиризма
Презентация на тему Ф.Бэкон. Обоснование эмпиризма