Содержание
- 2. Инфаркт миокарда Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим
- 3. Патофизиологические особенности Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в
- 4. Морфологические особенности Зона инфаркта в это время носит мозаичный характер, т.е. среди погибших клеток встречаются также
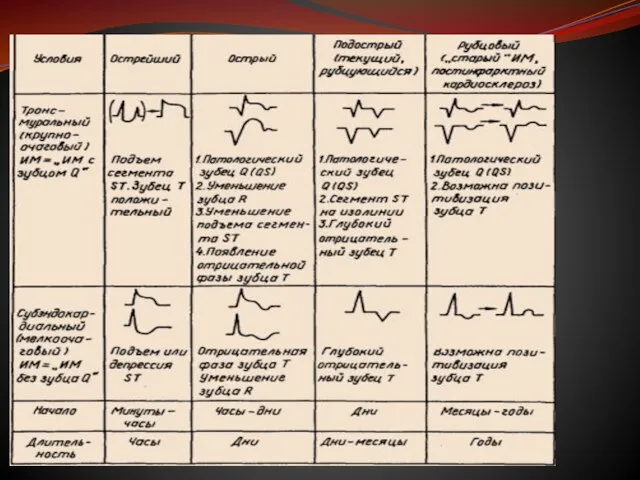
- 5. Формы инфаркта миокарда Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой венечной артерии
- 6. Формы инфаркта миокарда 2) по степени тяжести повреждения сердечной мышцы: - проникающий или трансмуральный инфаркт. Сердечная
- 7. Клиническая картина инфаркта миокард Самым характерным симптомом инфаркта миокарда является боль. Боли в типичных случаях локализуются
- 8. Клиническая картина инфаркта миокард Часто у больных развиваются и вегетативные нарушения: мышечная дрожь, тошнота, рвота, нарушениями
- 9. Диагностика Электрокардиография Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму следует повторять через 20—30
- 10. Между здоровым и погибшим (некротизированным) миокардом в электрокардиографии выделяют промежуточные стадии: ишемию и повреждение. Вид ЭКГ
- 11. этапы поражения миокарда при инфаркте следующие: ИШЕМИЯ: это начальное поражение миокарда, при котором микроскопических изменений в
- 12. Варианты изменений зубца T при ишемии: а — норма, б — отрицательный симметричный «коронарный» зубец T
- 13. При ишемии миокарда комплекс QRS и сегменты ST в норме, а зубец T изменен: он расширенный,
- 14. этапы поражения миокарда при инфаркте следующие: ПОВРЕЖДЕНИЕ: это более глубокое поражение миокарда, при котором под микроскопом
- 15. Варианты смещения сегмента ST при повреждении. Зубец T при повреждении может быть разной формы и размеров,
- 16. этапы поражения миокарда при инфаркте следующие: НЕКРОЗ: гибель миокарда. Погибший миокард не способен деполяризоваться, поэтому мертвые
- 17. Варианты желудочкового комплекса QRS
- 18. В норме зубцы Q и R должны подчиняться ряду правил зубец Q должен всегда присутствовать в
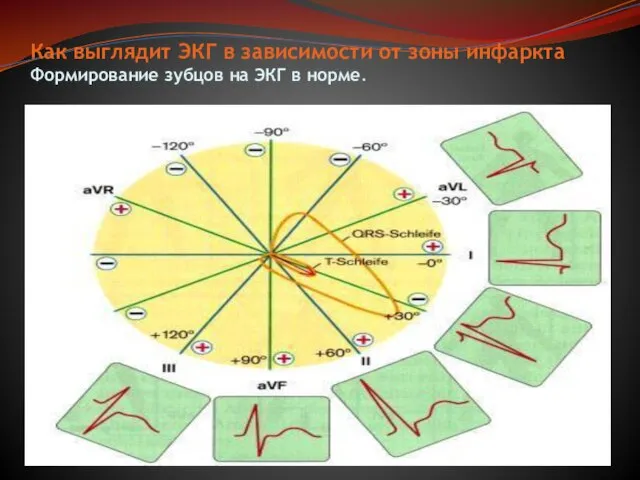
- 19. Как выглядит ЭКГ в зависимости от зоны инфаркта Формирование зубцов на ЭКГ в норме.
- 20. Далее рассмотрим рисунок из «Руководства по электрокардиографии» В. Н. Орлова, на котором в центре условной стенки
- 21. Вот вам еще одна картинка для самостоятельного разбора («Практическая электрокардиография», В. Л. Дощицин).
- 22. Стадии развития инфаркта на ЭКГ Смысл стадий развития инфаркта очень простой. Когда в каком-либо участке миокарда
- 23. 1) Острейшая стадия инфаркта (стадия повреждения) имеет примерную длительность от 3 часов до 3 суток. Некроз
- 24. 2) Острая стадия длится до 2-3 недель (чтобы проще запомнить — до 3 недель). Зоны ишемии
- 25. 3) Подострая стадия длится до 1 месяца изредка дольше. Зона повреждения исчезает за счет перехода в
- 26. 4) Рубцовая стадия инфаркта миокарда Это конечная стадия, при которой на месте некроза формируется прочныйсоединительнотканный рубец.
- 28. Дифференциальная диагностика инфаркта на ЭКГ На третьем курсе при изучении патологической анатомии и физиологии каждый студент
- 29. В норме амплитуда зубца T составляет от 1/10 до 1/8 амплитуды зубца R. Высокий положительный симметричный
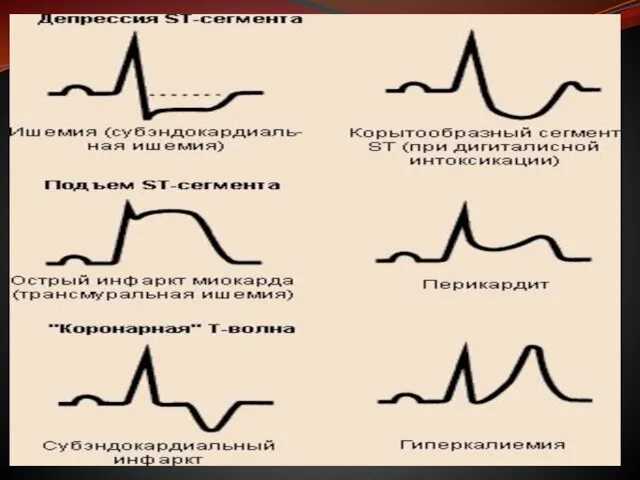
- 31. Особенности сегмента ST и зубца при разных патологических состояних. Сегмент ST может подниматься выше изолинии не
- 32. Вариант ЭКГ при ТЭЛА: синдром Мак-Джина-Уайта (глубокий зубец S в I отведении, глубокий Q и отрицательный
- 33. Снижение сегмента ST вызывают не только инфаркт или повреждение миокарда, но и другие причины: миокардиты, токсические
- 34. Зубец Q наиболее специфичен для инфаркта миокарда, но и он может временно появляться и исчезать в
- 35. Инфаркты без зубца Q на ЭКГ. в случае субэндокардиального инфаркта, когда отмирает тонкий слой миокарда возле
- 36. Как на ЭКГ отличают инфаркты от другой патологии? По 2 главным признакам. 1) характерная динамика ЭКГ.
- 37. 2) наличие реципрокности. Реципрокные изменения — это«зеркальные» (относительно изолинии) изменения ЭКГ на противоположной стенке левого желудочка.
- 38. Принцип такой: Для зубца Q реципрокным изменением будет увеличение зубца R, и наоборот. если сегмент ST
- 39. Реципрокные изменения на ЭКГ в некоторых ситуациях являются единственными, по которым можно заподозрить инфаркт. Например, при
- 40. ЭКГ в начале острого перикардита: нет зубца Q и реципрокных изменений, характерны конкордантные изменения сегмента ST
- 41. Виды инфарктов Еще пару десятилетий назад разделяли трансмуральные инфаркты (желудочковый комплекс типа QS) инетрансмуральные крупноочаговые инфаркты
- 42. Локализация инфаркта миокарда
- 43. Диагностика инфаркта миокарда по локализации
- 44. Ферменты Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от начала инфаркта миокарда и возвращается
- 45. Сравнительная Диагностика Биохимических маркеров
- 46. Эхокардиография" (Эхо-КГ) Проводят при затяжном болевом синдроме и отсутствии типичных изменений ЭКГ. Нарушения локальной сократимости указывают
- 47. РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ КОРОНАРНАЯ АНГИОПЛАСТИКА Расширение венечной артерии - это лечебная процедура, во время
- 48. АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА 1. Абдоминальная форма. Протекает по типу патологии ЖКТ с болями в
- 49. Осложнения инфаркта Миокарда: I период 1. Нарушения ритма сердца, особенно опасны все желудочковые артерии (желудочковая форма
- 50. Осложнения инфаркта Миокарда: II период Возможны все 5 предыдущих осложнений + собственно осложнения II периода. 1.
- 51. Осложнения инфаркта Миокарда: III период 1. Хроническая аневризма сердца возникает в результате растяжения постинфарктного рубца. Появляются
- 52. Осложнения инфаркта Миокарда: IV период Осложнения периода реабилитации относятся к осложнениям ИБС. Кардиосклероз постинфарктный. Это уже
- 53. Дифференциальная диагностика инфаркта Миокарда: 1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности, больные возбуждены,
- 54. Дифференциальная диагностика инфаркта Миокарда: 4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта
- 55. Лечение инфаркта Миокарда Две задачи: 1. Профилактика осложнений. 2. Ограничение зоны инфаркта. Необходимо, чтобы лечебная практика
- 56. Лечение инфаркта Миокарда 2. Острейший период. Основная цель лечения - ограничить зону повреждения миокарда. Снятие болевого
- 57. Лечение инфаркта Миокарда Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения: - анальгин 5О% - 2,О
- 58. Профилактика и лечение аритмий а) Поляризующая смесь (состав см. выше), входящие в нее ингридиенты способствуют проникновению
- 59. Острый период инфаркта миокарда. Цель лечения в острый период - предупреждение осложнений. При неосложненном инфаркте миокарда
- 60. ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА Больным, которые перенесли инфаркт сердечной мышцы, рекомендуется использовать: 1)антиагреганты; 2) бета-адреноблокаторы;
- 61. ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА 2) Бета-адреноблокаторы: • метопролол (Эгилок, метопролол назначаются 2 раза в день).
- 63. Скачать презентацию
Слайд 2
Инфаркт миокарда
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток
Инфаркт миокарда
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток

Слайд 3
Патофизиологические особенности
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном
Патофизиологические особенности
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном

Слайд 4
Морфологические особенности
Зона инфаркта в это время носит мозаичный характер, т.е.
Морфологические особенности
Зона инфаркта в это время носит мозаичный характер, т.е.

Слайд 5
Формы инфаркта миокарда
Площадь и локализация инфаркта сердечной мышцы зависят от того,
Формы инфаркта миокарда
Площадь и локализация инфаркта сердечной мышцы зависят от того,

Можно выделить следующие формы инфаркта сердечной мышцы:
1) по месторасположению (какая область сердечной мышцы затронута):
инфаркт передней стенки или антериорный;
инфаркт нижней стенки или инфериорный;
инфаркт боковой стенки или латеральный;
инфаркт межжелудочковой перегородки или септальный;
инфаркт верхушечной области или апикальный.
Одновременно могут быть повреждены различные области сердечной мышцы (например, передняя стенка и верхушечная область).
Слайд 6
Формы инфаркта миокарда
2) по степени тяжести повреждения сердечной мышцы:
- проникающий или
Формы инфаркта миокарда
2) по степени тяжести повреждения сердечной мышцы:
- проникающий или

непроникающий или нетрансмуральный инфаркт. Повреждение сердечной мышцы несколько меньшего объема. Кровоток в венечной артерии прекращен не полностью, а частично восстановился (или эффект оказала кровь, полученная из дополнительных кровеносных сосудов). В анализах крови наблюдаются типичные для инфаркта сердечной мышцы изменения, однако ЭКГ отличается от таковой при проникающем инфаркте. Также и тактика лечения при инфаркте сердечной мышцы зависит от его размера.
Слайд 7
Клиническая картина инфаркта миокард
Самым характерным симптомом инфаркта миокарда является боль.
Боли
Клиническая картина инфаркта миокард
Самым характерным симптомом инфаркта миокарда является боль.
Боли

Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда, попавшие в инфарктную зону, теряют свою способность к сокращению и перестают работать. Отсюда понятно, что чем больше зона инфаркта, тем выраженное будет падение сократимости сердца и тем значительнее будет снижение АД. Такое грозное осложнение инфаркта миокарда, как кардиогенный шок развивается только при очень больших и глубоких инфарктах, когда из сокращения выключается до 40% и более рабочего миокарда. Чем ниже уровень АД у больного с инфарктом миокарда, тем серьезнее прогноз заболевания.
Слайд 8
Клиническая картина инфаркта миокард
Часто у больных развиваются и вегетативные нарушения: мышечная
Клиническая картина инфаркта миокард
Часто у больных развиваются и вегетативные нарушения: мышечная

Жалобы Неприятные ощущения в груди, в области шеи или нижней челюсти (тяжесть, жжение, давление) длительностью 30 мин и более. Атипичные проявления (слабость, одышка, сердечная недостаточность) чаще встречаются в пожилом возрасте и при
Слайд 9
Диагностика
Электрокардиография
Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму
Диагностика
Электрокардиография
Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму

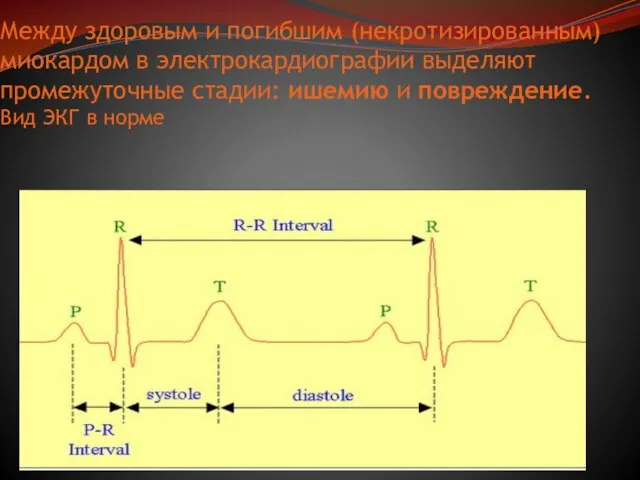
Слайд 10Между здоровым и погибшим (некротизированным) миокардом в электрокардиографии выделяют промежуточные стадии: ишемию и повреждение. Вид
Между здоровым и погибшим (некротизированным) миокардом в электрокардиографии выделяют промежуточные стадии: ишемию и повреждение. Вид
Слайд 11этапы поражения миокарда при инфаркте следующие:
ИШЕМИЯ: это начальное поражение миокарда, при котором микроскопических
этапы поражения миокарда при инфаркте следующие:
ИШЕМИЯ: это начальное поражение миокарда, при котором микроскопических

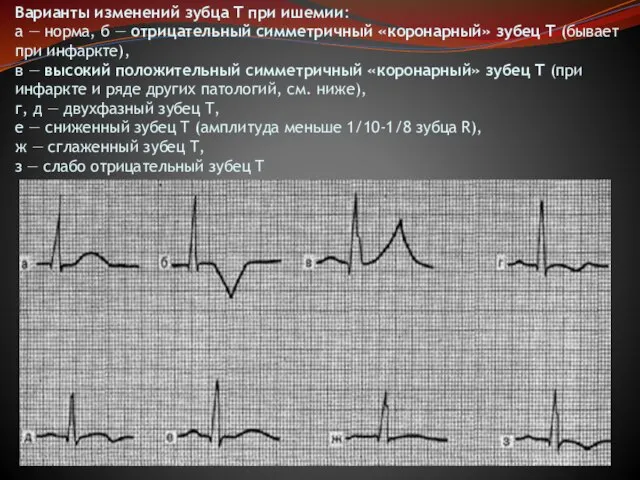
Слайд 12Варианты изменений зубца T при ишемии:
а — норма, б — отрицательный симметричный «коронарный»
Варианты изменений зубца T при ишемии: а — норма, б — отрицательный симметричный «коронарный»
Слайд 13При ишемии миокарда комплекс QRS и сегменты ST в норме, а зубец T
При ишемии миокарда комплекс QRS и сегменты ST в норме, а зубец T

Слайд 14этапы поражения миокарда при инфаркте следующие:
ПОВРЕЖДЕНИЕ: это более глубокое поражение миокарда, при котором под
этапы поражения миокарда при инфаркте следующие:
ПОВРЕЖДЕНИЕ: это более глубокое поражение миокарда, при котором под

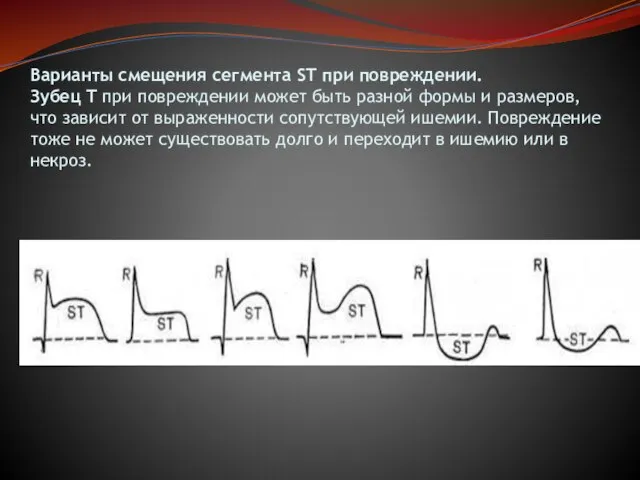
Слайд 15Варианты смещения сегмента ST при повреждении.
Зубец T при повреждении может быть разной
Варианты смещения сегмента ST при повреждении. Зубец T при повреждении может быть разной
Слайд 16этапы поражения миокарда при инфаркте следующие:
НЕКРОЗ: гибель миокарда. Погибший миокард не способен деполяризоваться,
этапы поражения миокарда при инфаркте следующие:
НЕКРОЗ: гибель миокарда. Погибший миокард не способен деполяризоваться,

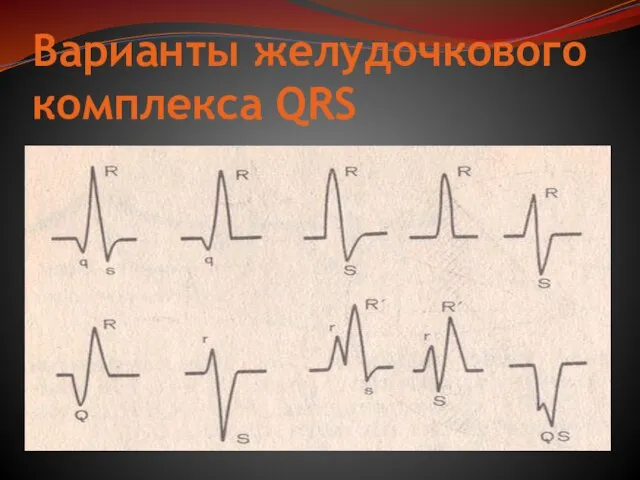
Слайд 17Варианты желудочкового комплекса QRS
Варианты желудочкового комплекса QRS
Слайд 18В норме зубцы Q и R должны подчиняться ряду правил
зубец Q должен всегда
В норме зубцы Q и R должны подчиняться ряду правил
зубец Q должен всегда

ширина зубца Q не должна превышать 0.03 с, а его амплитуда НЕ должна превышать 1/4 амплитуды зубца R в этом отведении.
зубец R должен нарастать по амплитуде с V1 по V4 (т.е. в каждом последующем отведении с V1 по V4 зубец R должен выть выше, чем в предыдущем).
в V1 в норме зубец r может отсутствовать, тогда желудочковый комплекс имеет вид QS. У людей до 30 лет комплекс QS в норме изредка может быть в V1-V2, а у детей — даже в V1-V3, хотя это всегда подозрительно на инфаркт передней части межжелудочковой перегородки.
Слайд 20Далее рассмотрим рисунок из «Руководства по электрокардиографии» В. Н. Орлова, на котором
Далее рассмотрим рисунок из «Руководства по электрокардиографии» В. Н. Орлова, на котором
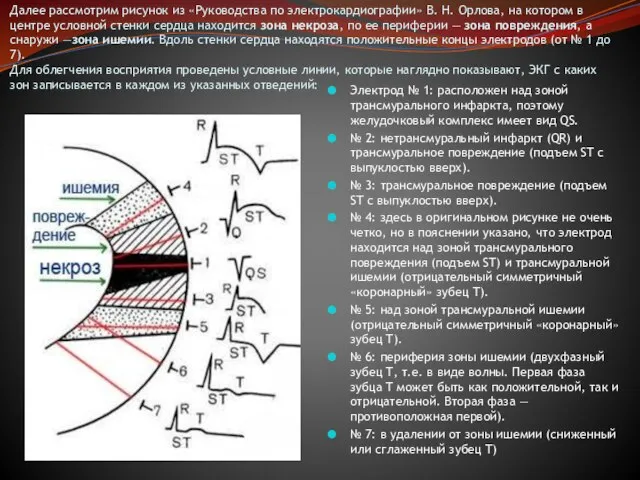
Электрод № 1: расположен над зоной трансмурального инфаркта, поэтому желудочковый комплекс имеет вид QS.
№ 2: нетрансмуральный инфаркт (QR) и трансмуральное повреждение (подъем ST с выпуклостью вверх).
№ 3: трансмуральное повреждение (подъем ST с выпуклостью вверх).
№ 4: здесь в оригинальном рисунке не очень четко, но в пояснении указано, что электрод находится над зоной трансмурального повреждения (подъем ST) и трансмуральной ишемии (отрицательный симметричный «коронарный» зубец T).
№ 5: над зоной трансмуральной ишемии (отрицательный симметричный «коронарный» зубец T).
№ 6: периферия зоны ишемии (двуxфазный зубец T, т.е. в виде волны. Первая фаза зубца T может быть как положительной, так и отрицательной. Вторая фаза — противоположная первой).
№ 7: в удалении от зоны ишемии (сниженный или сглаженный зубец T)
Слайд 21Вот вам еще одна картинка для самостоятельного разбора («Практическая электрокардиография», В. Л.
Вот вам еще одна картинка для самостоятельного разбора («Практическая электрокардиография», В. Л.

Слайд 22Стадии развития инфаркта на ЭКГ
Смысл стадий развития инфаркта очень простой. Когда в
Стадии развития инфаркта на ЭКГ
Смысл стадий развития инфаркта очень простой. Когда в

Слайд 231) Острейшая стадия инфаркта (стадия повреждения)
имеет примерную длительность от 3 часов до 3 суток.
1) Острейшая стадия инфаркта (стадия повреждения)
имеет примерную длительность от 3 часов до 3 суток.

Некроз и соответствующий ему зубец Q может начать формироваться, но его может и не быть. Если зубец Q формируется, то высота зубца R в этом отведении снижается, нередко вплоть до полного исчезновения (комплекс QS при транcмуральном инфаркте). Главная ЭКГ-особенность острейшей стадии инфаркта миокарда — формирование так называемой монофазной кривой. Монофазная кривая состоит из подъема сегмента ST и высокого положительного зубца T, которые сливаются воедино. Смещение сегмента ST выше изолинии на 4 мм и выше хотя бы в одном из 12 обычных отведений говорит о серьезности поражения сердца.
Примечание. Самые внимательные скажут, что инфаркт миокарда не может начинаться именно со стадии повреждения, ведь между нормой и фазой повреждения должна быть описанная выше фаза ишемии! Верно. Но фаза ишемии длится всего лишь 15-30 минут, поэтому чаще всего не успеваем ее зарегистрировать на ЭКГ. Однако если такое удается, на ЭКГ видны высокие положительные симметричные «коронарные» зубцы T, характерные для субэндокардиальной ишемии. Именно под эндокардом находится самая уязвимая часть миокарда сердечной стенки, поскольку в полости сердца повышенное давление, которое мешает кровоснабжению миокарда («выдавливает» кровь из сердечных артерий назад)
Слайд 242) Острая стадия длится до 2-3 недель
(чтобы проще запомнить — до 3 недель). Зоны
2) Острая стадия длится до 2-3 недель
(чтобы проще запомнить — до 3 недель). Зоны

Слайд 253) Подострая стадия длится до 1 месяца изредка дольше.
Зона повреждения исчезает за счет перехода
3) Подострая стадия длится до 1 месяца изредка дольше.
Зона повреждения исчезает за счет перехода

Слайд 264) Рубцовая стадия инфаркта миокарда
Это конечная стадия, при которой на месте некроза формируется прочныйсоединительнотканный
4) Рубцовая стадия инфаркта миокарда
Это конечная стадия, при которой на месте некроза формируется прочныйсоединительнотканный

Слайд 28Дифференциальная диагностика инфаркта на ЭКГ
На третьем курсе при изучении патологической анатомии и физиологии каждый студент медвуза
Дифференциальная диагностика инфаркта на ЭКГ
На третьем курсе при изучении патологической анатомии и физиологии каждый студент медвуза

Далеко не каждый «подозрительный» зубец T, отклоненный от изолинии сегмент ST или внезапно появившийся зубец Q обусловлены инфарктом.
Слайд 29В норме амплитуда зубца T составляет от 1/10 до 1/8 амплитуды зубца R. Высокий
В норме амплитуда зубца T составляет от 1/10 до 1/8 амплитуды зубца R. Высокий
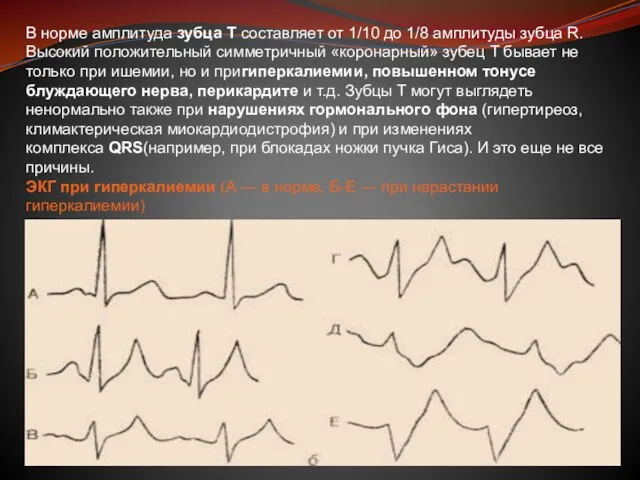
ЭКГ при гиперкалиемии (А — в норме, Б-Е — при нарастании гиперкалиемии)
Слайд 31Особенности сегмента ST и зубца при разных патологических состояних.
Сегмент ST может подниматься выше
Особенности сегмента ST и зубца при разных патологических состояних.
Сегмент ST может подниматься выше

аневризме сердца,
ТЭЛА (тромбоэмболия легочной артерии),
стенокардии Принцметалла,
остром панкреатите,
перикардитах,
коронарографии,
вторично — при блокаде ножки пучка Гиса, гипертрофии желудочков, синдроме ранней реполяризации желудочков и т.д.
Слайд 32Вариант ЭКГ при ТЭЛА: синдром Мак-Джина-Уайта
(глубокий зубец S в I отведении, глубокий
Вариант ЭКГ при ТЭЛА: синдром Мак-Джина-Уайта (глубокий зубец S в I отведении, глубокий
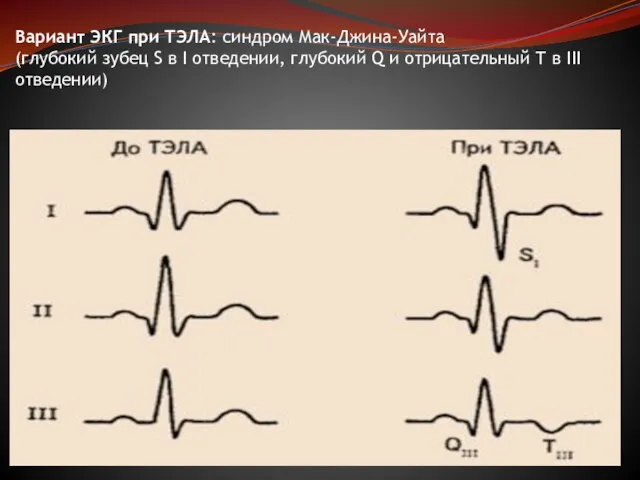
Слайд 33Снижение сегмента ST вызывают не только инфаркт или повреждение миокарда, но и другие
Снижение сегмента ST вызывают не только инфаркт или повреждение миокарда, но и другие

миокардиты, токсические повреждения миокарда,
прием сердечных гликозидов, аминазина,
посттахикардиальный синдром,
гипокалиемия,
рефлекторные причины — острый панкреатит,холецистит, язва желудка, грыжа пищеводного отверстия диафграгмы и т.д.,
шок, выраженная анемия, острая дыхательная недостаточность,
острые нарушения мозгового кровообращения,
эпилепсия, психозы, опухоли и воспаление в мозге,
курение,
голод или переедание,
отравлении угарным газом,
вторично — при блокаде ножки пучка Гиса, гипертрофии желудочков и т.д.
Слайд 34Зубец Q наиболее специфичен для инфаркта миокарда, но и он может временно появляться и
Зубец Q наиболее специфичен для инфаркта миокарда, но и он может временно появляться и

инфаркты мозга (особенно субарахноидальные кровоизлияния),
острый панкреатит,
шок,
коронарография,
уремия (конечная стадия острой и хронической почечной недостаточности),
гиперкалиемия,
миокардиты и др.
Слайд 35Инфаркты без зубца Q на ЭКГ.
в случае субэндокардиального инфаркта, когда отмирает тонкий слой
Инфаркты без зубца Q на ЭКГ.
в случае субэндокардиального инфаркта, когда отмирает тонкий слой

интрамуральный инфаркт миокарда (внутри стенки) — он расположен в толще стенки миокарда и не доходит до эндокарда или эпикарда. Возбуждение обходит зону инфаркта с двух сторон, в связи с чем зубец Q отсутствует. Но вокруг зоны инфаркта образуется трансмуральная ишемия, которая проявляется на ЭКГ отрицательным симметричным «коронарным» зубцом T. Таким образом, интрамуральный инфаркт миокарда можно диагностировать по появлению отрицательного симметричного зубца T.
Еще нужно помнить, что ЭКГ — лишь один из методов исследования при установке диагноза, хотя и очень важный метод. В редких случаях (при нетипичной локализации зоны некроза) возможен инфаркт миокарда даже с нормальной ЭКГ
Слайд 36Как на ЭКГ отличают инфаркты от другой патологии?
По 2 главным признакам.
1) характерная динамика ЭКГ.
Как на ЭКГ отличают инфаркты от другой патологии?
По 2 главным признакам.
1) характерная динамика ЭКГ.

Отсюда следует важный вывод: если у пациента на кардиограмме в прошлом были обнаружены патологические изменения, рекомендуется иметь дома «контрольный» экземпляр ЭКГ, чтобы врач скорой помощи мог сравнить свежую ЭКГ со старой и сделать вывод о давности выявленных изменений. Если больной ранее перенес инфаркт миокарда, данная рекомендация становится железным правилом. Каждый пациент с перенесенным инфарктом должен получить при выписке контрольную ЭКГ и хранить ее там, где он живет. А в длительных поездках возить с собой.
Слайд 372) наличие реципрокности. Реципрокные изменения — это«зеркальные» (относительно изолинии) изменения ЭКГ на противоположной
2) наличие реципрокности. Реципрокные изменения — это«зеркальные» (относительно изолинии) изменения ЭКГ на противоположной

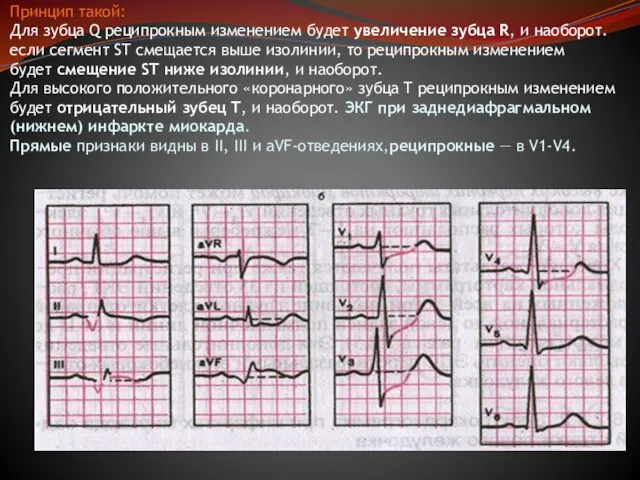
Слайд 38Принцип такой:
Для зубца Q реципрокным изменением будет увеличение зубца R, и наоборот.
если
Принцип такой: Для зубца Q реципрокным изменением будет увеличение зубца R, и наоборот. если
Слайд 39Реципрокные изменения на ЭКГ в некоторых ситуациях являются единственными, по которым можно заподозрить
Реципрокные изменения на ЭКГ в некоторых ситуациях являются единственными, по которым можно заподозрить

Слайд 40ЭКГ в начале острого перикардита:
нет зубца Q и реципрокных изменений, характерны
конкордантные изменения
ЭКГ в начале острого перикардита: нет зубца Q и реципрокных изменений, характерны конкордантные изменения
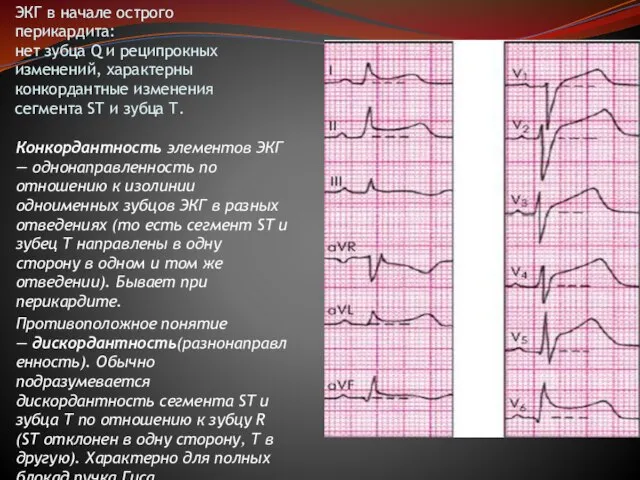
Конкордантность элементов ЭКГ — однонаправленность по отношению к изолинии одноименных зубцов ЭКГ в разных отведениях (то есть сегмент ST и зубец T направлены в одну сторону в одном и том же отведении). Бывает при перикардите.
Противоположное понятие — дискордантность(разнонаправленность). Обычно подразумевается дискордантность сегмента ST и зубца Т по отношению к зубцу R (ST отклонен в одну сторону, T в другую). Характерно для полных блокад пучка Гиса
Слайд 41Виды инфарктов
Еще пару десятилетий назад разделяли трансмуральные инфаркты (желудочковый комплекс типа QS) инетрансмуральные крупноочаговые
Виды инфарктов
Еще пару десятилетий назад разделяли трансмуральные инфаркты (желудочковый комплекс типа QS) инетрансмуральные крупноочаговые

Слайд 42Локализация инфаркта миокарда
Локализация инфаркта миокарда

Слайд 43Диагностика инфаркта миокарда по локализации
Диагностика инфаркта миокарда по локализации

Слайд 44
Ферменты
Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от начала
Ферменты
Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от начала

Слайд 45
Сравнительная Диагностика Биохимических маркеров
Сравнительная Диагностика Биохимических маркеров

Слайд 46
Эхокардиография" (Эхо-КГ)
Проводят при затяжном болевом синдроме и отсутствии типичных изменений
Эхокардиография" (Эхо-КГ)
Проводят при затяжном болевом синдроме и отсутствии типичных изменений

Слайд 47
РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ
КОРОНАРНАЯ АНГИОПЛАСТИКА
Расширение венечной артерии - это
РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ
КОРОНАРНАЯ АНГИОПЛАСТИКА
Расширение венечной артерии - это

Процедура расширения венечной артерии схожа с коронароангиографией. Врач разъяснит цели и возможные осложнения процедуры расширения венечной артерии и спросит согласие на процедуру. Врач введет до суженного места зонд, на конце которого находится сложенный баллон. Баллон заполняется жидкостью, и суженное место в венечной артерии расширяется.
Слайд 48
АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА
1. Абдоминальная форма. Протекает по типу патологии ЖКТ
АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА
1. Абдоминальная форма. Протекает по типу патологии ЖКТ

2. Астматическая форма: начинается с сердечной астмы и провоцирует отек легких как исход. Боли могут отсутствовать. Астматическая форма встречается чаще у пожилых людей с кардиосклерозом или при повторном инфаркте, или при очень обширных инфарктах.
3. Мозговая форма: на первом плане симптомы нарушения мозгового кровообращения по типу инсульта с потерей сознания, встречается чаще у пожилых людей со склерозом сосудов головного мозга.
4. Немая или безболевая форма иногда является случайной находкой при диспансеризации. Из клинических проявлений: вдруг стало “дурно”, возникла резкая слабость, липкий пот, затем все, кроме слабости, проходит. Такая ситуация характерна для инфаркта в пожилом возрасте и при повторных инфарктах миокарда.
5. Аритмическая форма: главный признак пароксизмальная тахикардия, болевой синдром может отсутствовать.
6. Тромбоэмболическая.
Инфаркт миокарда очень тяжелое заболевание с частым летальным исходом, особенно часты осложнения в I и II периодах.
Слайд 49
Осложнения инфаркта Миокарда:
I период
1. Нарушения ритма сердца, особенно опасны все желудочковые
Осложнения инфаркта Миокарда:
I период
1. Нарушения ритма сердца, особенно опасны все желудочковые

2. Нарушения атриовентрикулярной проводимости: например, по типу истинной электро-механической диссоциации. Чаще возникает при передне- и заднеперегородочных формах инфаркта миокарда.
3. Острая левожелудочковая недостаточность: отек легких, сердечная астма.
4. Кардиогенный шок:
а) Рефлекторный - происходит падение АД, больной вялый, заторможенный, кожа с сероватым оттенком, холодный профузный пот. Причина - болевое раздражение.
б) Аритмический - на фоне нарушения ритма.
в) Истинный - самый неблагоприятный, летальность при нем достигает 9О%.
В основе истинного кардиогенного шока лежит резкое нарушение сократительной способности миокарда при обширных его повреждениях, что приводит к резкому уменьшению сердечногог выброса, минутный объем падает до 2,5 л/мин. Чтобы сдержать падение АД, компенсаторно происходит спазм периферических сосудов, однако он недочтаточен для поддержания микроциркуляции и нормального уровня АД. Резко замедляется кровоток на периферии, образуеются микротромбы (при инфаркте миокарда повышена свертываемость + замедленный кровоток). Следствием микротромбообразования является капилляростаз, появляются открытые артериовенозные шунты, начинают страдать обменные процессы, происходит накопление в крови и в тканях недоокисленных продуктов, которые резко увеличивают проницаемость капилляров. Начинается пропотевание жидкой части плазмы крови вследствие тканевого ацидоза. Это приводит к уменьшению ОЦК, уменьшается венозный возврат к сердцу, минутный объем падает еще больше - замыкается порочный круг. В крови наблюдается ацидоз, который еще больше ухудшает работу сердца.
Клиника истинного шока: Слабость, заторможенность - практически ступор. АД падает до 8О мм рт.ст. и ниже, но не всегда так четко. Пульсовое давление обязательно меньше 25 мм рт.ст. Кожа холодная, землисто-серая, иногда пятнистая, влажная вследствие капилляростаза. Пульс нитевидный, часто аритмичный. Резко падает диурез, вплоть до анурии.
5. Нарушения ЖКТ: парез желудка и кишечника чаще при кардиогенном шоке, желудочное кровотечение. Связаны с увеличением количества глюкокортикоидов.
Слайд 50
Осложнения инфаркта Миокарда:
II период
Возможны все 5 предыдущих осложнений + собственно
Осложнения инфаркта Миокарда:
II период
Возможны все 5 предыдущих осложнений + собственно

1. Перикардит: возникает при развитии некроза на перикарде, обычно на 2-3 день от начала заболевания. Усиливаются или вновь появляются боли за грудиной, постоянные, пульсирующие, на вдохе боль усиливается, меняется при изменении положения тела и при движении. Одновременно появляется шум трения перикарда.
2. Пристеночный тромбоэндокардит: возникает при трансмуральном инфаркте с вовлечением в некротический процесс эндокарда. Длительно сохраняются признаки воспаления или появляются вновь после некоторого спокойного периода. Основным исходом данного состояния является тромбоэмболия в сосуды головного мозга, конечности и в другие сосуды большого круга кровообращения. Диагностируется при вентрикулографии, сканировании.
3. Разрывы миокарда, наружные и внутренние.
а) Наружный, с тампонадой перикарда. Обычно имеет париод предвестников: рецидивирующие боли, не поддающиеся анальгетикам. Сам разрыв сопровождается сильнейшей болью, и через несколько секунд больной теряет сознание. Сопровождается резчайшим цианозом. Если больной не погибает в момент разрыва, развивается тяжелый кардиогенный шок, связанный с тампонадой сердца. Длительность жизни с момента разрыва исчисляется минутами, в некоторых случаях часами. В исключительно редких случаях прикрытой перфорации (кровоизлияние в осумкованный участок полости перикарда), больные живут несколько дней и даже месяцев.
б) Внутренний разрыв - отрыв папиллярной мышцы, чаще всего бывает при инфаркте задней стенки. Отрыв мышцы приводит к острой клапанной недостаточности (митральной). Резчайшая боль и кардиогенный шок. Развивается острая левожелудочковая недостаточность (отек легких), границы сердца резко увеличены влево. Характерен грубый систолический шум с эпицентром на верхушке сердца, проводящийся в подмышечную область. На верхушке часто удается обнаружить и систолическое дрожание. На ФКГ лентообразный шум между I и II тонами. Часто наступает смерть от острой левожелудочковой недостаточности. Необходимо срочное оперативное вмешательство.
в) Внутренний разрыв межпредсердной перегородки встречается редко. Внезапный коллапс, вслед за которым быстро нарастают явления острой левожелудочковой недостаточности.
г) Внутренний разрыв межжелудочковой перегородки: внезапный коллапс, одышка, цианоз, увеличение сердца вправо, увеличение печени, набухание шейных вен, грубый систолический шум над грудиной + систолическое дрожание + диастолический шум - признаки острой застойной правожелудочковой недостаточности. Нередки нарушенияы ритма сердца и проводимости (полная поперечная блокада). Часты летальные исходы.
4. Острая аневризма сердца: по клиническим проявлениям соответствует той или иной степени острой сердечной недостаточности. Наиболее частая локализация постинфарктных аневризм - левый желудочек, его передняя стенка и верхушка. Развитию аневризмы способствуют глубокий и протяженный инфаркт миокарда, повторный инфаркт миокарда, артериальная гипертония, сердечная недостаточность. Острая аневризма сердца возникает при трансмуральном инфаркте миокарда в период миомаляции. Признаки: нарастающая левожелудочковая недостаточность, увеличение границ сердца и его объема; надверхушечная пульсация или симптом коромысла (надверхушечная пульсация + верхушечный толчок), если аневризма формируется на передней стенке сердца; протодиастолический ритм галопа, добавочный III тон; систолический шум, иногда шум “волчка”; несоответствие между сильной пульсацией сердца и слабым наполнением пульса; на ЭКГ нет зубца Р, появляется широкий Q, отрицательный зубец Т - то есть сохраняются ранние призхнаки инфаркта миокарда.
Наиболее достоверна вентрикулография. Лечение оперативное. Аневризма часто приводит к разрыву, смерти от острой сердечной недостаточности
Слайд 51
Осложнения инфаркта Миокарда:
III период
1. Хроническая аневризма сердца возникает в результате растяжения
Осложнения инфаркта Миокарда:
III период
1. Хроническая аневризма сердца возникает в результате растяжения

2. Синдром Дресслера или постинфарктный синдром. Связан с сенсибилизацией организма продуктами аутолиза некротизированных масс, которые в данном случае выступают в роли аутоантигенов. Осложнение появляется не раньше 2-6 недели от начала заболевания, что доказывает аллергический механизм его возникновения. Возникают генерализованные поражения серозных оболочек (полисерозиты), иногда вовлекаются синовиальные оболочки. Клинически это перикардит, плеврит, поражение суставов, чаще всего левого плечевого сустава. Перикардит возникает вначале как сухой, затем переходит в экссудативный. Характерны боли за грудиной, в боку (связаны с поражением перикарда и плевры). Подъем температуры до 4ОоС , лихорадка часто носит волнообразный характер, Болезненность и припухлость в грудинно-реберных и грудинно-ключичных сочленениях. Часто ускоренное СОЭ, лейкоцитоз, эозинофилия. Объективно признаки перикардита, плеврита. Угрозы для жизни больного данное осложнение не представляет. Может также протекать в редуцированной форме, в таких случаях иногда трудно дифференцировать с-м Дресслера с повторным инфарктом миокарда. При назначении глюкокортикоидов симптомы быстро исчезают.
3. Тромбоэмболические осложнения: чаще в малом кругу кровообращения. Эмболы при этом в легочную артерию попадают из вен при тромбофлебите нижних конечностей, вен таза. Осложнение возникает, когда больные начинают лдвигаться после длительного постельного режима.
Проявления тромбоэмболии легочной артерии: коллапс, легочная гипертензия с акцентом II тона над легочной артерией, тахикардия, перегрузка правого сердца, блокада правой ножки пучка Гисса. Рентгенологически выявляются признаки инфаркт-пневмонии. Необходимо провести ангиопульмонографию, так как для своевременного хирургического лечения необходим точный топический диагноз. Профилактика заключается в активном ведении больного.
4. Постинфарктная стенокардия. О ней говорят в том случае, если до инфаркта приступов стенокардии не было, а впервые возникли после перенесенного инфаркта миокарда. Она делает прогноз более серьезным.
Слайд 52
Осложнения инфаркта Миокарда:
IV период
Осложнения периода реабилитации относятся к осложнениям
Осложнения инфаркта Миокарда:
IV период
Осложнения периода реабилитации относятся к осложнениям
Кардиосклероз постинфарктный. Это уже исход инфаркта миокарда, связанный с формированием рубца. Иногда его еще называют ишемической кардиопатией. Основные проявления: нарушения ритма, проводимости, сократительной способности миокарда. Наиболее частая локализация - верхушка и передняя стенка.
Слайд 53Дифференциальная диагностика инфаркта Миокарда:
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности,
Дифференциальная диагностика инфаркта Миокарда:
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности,

2. Острая коронарная недостаточность. Это - затянувшийся приступ стенокардии с явлениями очаговой дистрофии миокарда., то есть промежуточная форма. Длительность болей от 15 мин до 1 часа, не более: эффекта от нитроглицерина тоже нет. Изменения ЭКГ характеризуются смещением сегмента ST ниже изолинии, появляется отрицательный зубец Т. В отличие от стенокардии, после окончания приступа изменения ЭКГ остаются, а в отличие от инфаркта миокарда изменения держатся только 1-3 дня и полностью обратимы. Нет повышения активности фермсентов, так как нет некроза.
3. Перикардит. Болевой синдром весьма сходен с таковым при инфаркте миокарда. Боль длительная, постоянная, пульсирующая, но нет нарастающего, волнообразного характера боли. Нет предвестников (нестабильной стенокардии). Боли четко связаны с дыханием и положением тела. Признаки воспаления: повышение температуры, лейкоцитоз. Появляются не после начала болей, а предшествуют, или появляются вместе с ними. Шум трения перикарда долго сохраняется. На ЭКГ смещение сегмента ST выше изолинии, как и при инфаркте миокарда, но нет дискордантности и патологического зубца Q - главного признака инфаркта миокарда; подъем сегмента ST происходит практически во всех отведениях, так как изменения в сердце носят диффузный характер, а не очаговый, как при инфаркте. При перикардите при возвращении сегмента ST на изолинию зубец Т остается положительным, при инфаркте - отрицательным.
Слайд 54Дифференциальная диагностика инфаркта Миокарда:
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не
Дифференциальная диагностика инфаркта Миокарда:
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не

Признаки острой сердечной недостаточности по правожелудочковому типу: одышка, цианоз, увеличение печени. Акцент II тона на легочной артерии, иногда набухание шейных вен. ЭКГ напоминает инфаркт в правых I и II грудных отведениях, есть признаки перегрузки правого сердца, может быть блокада ножки пучка Гисса. Изменения исчезают через 2-3 дня.
Эмболия часто приводит к инфаркту легкого: хрипы, шум трения плевры, признаки воспаления, реже наблюдается кровохарканье. Рентгенологически изменения клиновидной формы, чаще справа внизу.
5. Расслаивающаяся аневризма аорты. Чаще всего возникает у больных с высокой артериальной гипертензией. Нет периода предвестников, боль сразу же носит острый характер, кинжальная. Характерен мигрирующий характер болей: по мере расслаивания боли распространяются вниз в поясничную область, в нижние конечности. В процесс начинают вовлекаться другие артерии - возникают симптомы окклюзии крупных артерий, отходящих от аорты. Отсутствует пульс на лучевой артерии, может наблюдаться слепрота. На ЭКГ нет признаков инфаркта. Боли атипичные, не снимаются наркотиками.
6. Печеночная колика. Необходимо дифференцировать с абдоминальной формой инфаркта миокарда. Чаще у женщин, есть четкая связь с приемом пищи, боли не носят нарастающего волнообразного характера, иррадиируют вправо вверх. Часто повторная рвота. Локальная болезненность, однако это бывает и при инфаркте миокарда вследствие увеличения печени. Помогает ЭКГ. Повышена активность ЛДГ 5, а при инфаркте - ЛДГ 1.
Слайд 55Лечение инфаркта Миокарда
Две задачи:
1. Профилактика осложнений.
2. Ограничение зоны инфаркта.
Необходимо, чтобы лечебная практика соответствовала периоду
Лечение инфаркта Миокарда
Две задачи:
1. Профилактика осложнений.
2. Ограничение зоны инфаркта.
Необходимо, чтобы лечебная практика соответствовала периоду

1. Предынфарктный период. Главная цель лечения в этот период - предупредить возникновение инфаркта миокарда:
- постельный режим (до тех пор, пока есть признаки нарастания коронарной недостаточности);
- прямые антикоагулянты:
- гепарин, можно вводить в/в, но чаще применяют п/к по 5-1О тыс. ЕД через каждые 4-6 часов.
антиаритмические средства:
- глюкоза 5% 2ОО-5ОО мл
- хлорид калия 1О% - 3О,О
- сульфат магния 25% - 2О,О
- инсулин 4-12 ЕД
- кокарбоксилаза 1ОО мг
- бета-адреноблокаторы /Anaprillini О,О4;
- нитраты пролонгированного действия (Sustak-forte).
иногда проводят экстренную реваскуляризацию миокарда.
Слайд 56
Лечение инфаркта Миокарда
2. Острейший период. Основная цель лечения - ограничить зону повреждения
Лечение инфаркта Миокарда
2. Острейший период. Основная цель лечения - ограничить зону повреждения

Фентанил, в отличие от опиатов, очень редко угнетает дыхательный центр. После сознание быстро восстанавливается. Не нарушается кишечная перистальтика и мочеотделение.
При неполном эффекте повторно вводят через 6О мин. морфин 1% 1,0
Побочные явления препаратов группы морфина:
б) снижение рН крови и индуцирование синдрома электрической нестабильности сердца;
в) способствует депонированию крови, снижению венозного возврата, приводя к относительной гиповолении;
г) мощное ваготропное действие - усугубляется брадикардия, может быть тошнота, рвота, угнетение перистальтики кишечника и парез мускулатуры мочевого пузыря.
В связи с возможностью указанных осложнений применение морфинов и его аналогов при инфаркте миокарда должно быть сведено к минимуму.
Слайд 57
Лечение инфаркта Миокарда
Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения:
-
Лечение инфаркта Миокарда
Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения:
-

- димедрол 1% - 1,О в/м (седативный эффект) + аминазин 2,5% - 1,О в/м в/в (потенцирование наркотиков). Кроме того, аминазин оказывает гипотензивное действие, поэтому при нормальном или пониженном давлении вводят только димедрол. Аминазин может вызывать тахикардию.
При локализации инфаркта на задней стенке левого желудочка болевой синдром сопровождается брадикардией - ввести холинолитик: атропина сульфат О,1% - 1,О (при тахикардии не вводить!).
Возникновение инфаркта часто связано с тромбозом коронарных артерий, поэтому необходимо введение антикоагулянтов, которые особенно эффективны в первые минуты и часы заболевания. Они также ограничивают зону инфаркта + обезболивающий эффект.
Дополнительно: гепарин 1О-15 тыс. (около 2 мл), в 1 мл - 5 тыс.ЕД; фибринолизин 6 тыс. в/в кап.; стрептаза 25О тыс. на физ. р-ре в/в кап.
Гепарин вводят в течение 5-7 дней под контролем свертывающей системы крови, вводят 4-6 раз в сутки (т.к. длительность действия 6 час.), лучше в/в. Также повторно вводится фибринолизин в течение 1-2 сут. (т.е. только в течение 1-го периода).
Слайд 58
Профилактика и лечение аритмий
а) Поляризующая смесь (состав см. выше), входящие в нее
Профилактика и лечение аритмий
а) Поляризующая смесь (состав см. выше), входящие в нее
б) Лидокаин - препарат выбора, более эффективен при желудочковых аритмиях. 5О-75 мг струйно.
в) Новокаинамид 1ОО мг в/в струйно, через 5 мин., до достижения эффекта, далее капельно (1О% р-р 5 мл).
г) Обзидан до 5 мг в/в медленно (О,1% р-р 1 мл).
д) Хинидин по О,2-О,5 через 6 час. внутрь.
Применяют также нитраты пролонгированного действия - вследствие коронарооасширяющего действия они улучшают коллатеральное кровообращение и тем самым ограничивают зону инфаркта. Препараты: Нитросорбит таб. О.О1; Эринит таб. О,О1; Сустак митте 2,6 мг и сустак форте 6,4 мг.
Слайд 59
Острый период инфаркта миокарда.
Цель лечения в острый период - предупреждение осложнений. При
Острый период инфаркта миокарда.
Цель лечения в острый период - предупреждение осложнений. При

Показания к назначению антикоагулянтов непрямого действия:
1) Аритмии.
2) Трансмуральный инфаркт (почти всегда есть коронаротромбоз).
3) У тучных больных.
4) На фоне сердечной недостаточности.
Противопоказания к назначению антикоагулянтов непрямого действия:
1) Геморрагические осложнения, диатезы, склонность к кровотечениям.
2) Заболевания печени (гепатит, цирроз).
3) Почечная недостаточность, гематурия.
4) Язвенная болезнь.
5) Перикардит и острая аневризма сердца.
6) Высокая артериальная гипертензия.
7) Подострый септический эндокардит.
8) Авитаминозы А и С.
Цель назначения непрямых антикоагулянтов - предупреждение повторного гиперкоагуляционного синдрома после отмены прямых антикоагулянтов и фибринолитических средств, создание гипокоагуляции с целью профилактики повторных инфарктов миокарда или рецидивов, предупреждение тромбоэмболических осложнений.
В остром периоде инфаркта миокарда наблюдаются два пика нарушения ритма - в начале и конце этого периода. Для профилактики и лечения дают антиаритмические средства: поляризующую смесь и другие препараты (см.выше). По показаниям назначают преднизолон. Применяют также анаболические средства: Ретаболил 5% 1,О в/м - улучшает ресинтез макроэргов и синтез белков, благоприятно влияет на метаболизм миокарда. Нераболил 1% 1,О Нерабол таб. О,ОО1 (О,ОО5).
С 3-го дня заболевания начинают довольно быстро расширять режим. К концу 1 недели больной должен садиться, через 2 недели ходить. Обычно через 4-6 недель больного переводят в отделение реабилитации. Еще через месяц - в специализированный кардиологический санаторий. Далее больные переводятся под амбулаторное наблюдение и лечение у кардиолога.
Диета. В первые дни заболевания питание резко ограничивают, дают малокалорийную, легко усвояемую пищу. Не рекомендуются молоко, капуста, другие овощи и фрукты, вызывающие метеоризм. Начиная с 3 дня заболевания необходимо активно опорожнять кишечник, рекомендуются масляное слабительное или очистительные клизмы, чернослив, кефир, свекла. Солевые слабительные нельзя - из-за опасности коллапса.
Слайд 60
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
Больным, которые перенесли инфаркт сердечной мышцы, рекомендуется
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
Больным, которые перенесли инфаркт сердечной мышцы, рекомендуется

1)антиагреганты;
2) бета-адреноблокаторы;
3) ингибиторы АПФ (ангиотензинпревращающего фермента);
4) статины.
1) Антиагреганты - это лекарства, которые препятствуют образованию сгустка крови или тромба в венечных артериях (они делают кровь более жидкой):
• ацетилсалициловая кислота (аспирин, желательно в оболочке, защищающей слизистую желудка).
Ежедневным потреблением ацетилсалициловой кислоты или аспирина можно значительно уменьшить риск возникновения инфаркта сердечной мышцы. Поэтому аспирин используется у всех больных ишемической болезнью сердца (если не возникает жалоб со стороны желудочно-кишечного тракта). Аспирин нужно принимать каждый день в малой дозе - 75-150 мг (так называемая малая доза или сердечный аспирин). После установки стента врач может временно порекомендовать большие дозы.
• клопидогрел или тиклопидин.
Эти лекарства также уменьшают риск образования сгустка крови в месте стента и закупорку стента. Их следует принимать, если венечная артерия в сердце расширена и для поддержки венечной артерии установлен стент. В этом случае врач выпишет Вам одно из этих лекарств. Длительность курса лечения зависит от стента, и ее уточнит Вам лечащий врач. Клопидогрел или тиклопидин используются обычно вместе с аспирином для того, чтобы получить лучший результат
Слайд 61
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
2) Бета-адреноблокаторы:
• метопролол (Эгилок, метопролол назначаются 2
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
2) Бета-адреноблокаторы:
• метопролол (Эгилок, метопролол назначаются 2

• пропранолол (анаприлин). Этот бета-блокатор также доказал свойство снижать риск смерти после инфаркта миокарда, однако необходимость приема 3-4 раза в сутки и множество побочных действий сделали его препаратом «второй очереди»;
• карведилол (Дилатренд, Таллитон).
Бета-адреноблокаторы являются чрезвычайно важными лекарствами после перенесенного инфаркта сердечной мышцы, которые уменьшают возможность возникновения нового инфаркта миокарда и снижают риск смерти.
3) Ингибиторы АПФ - это лекарства, которые улучшают работоспособность сердца, снижают артериальное давление и тормозят возникновение или углубление сердечной недостаточности:
• каптоприл;
• эналаприл;
• фозиноприл;
• периндоприл;
• рамиприл (Тритаце, Хартил). Именно этот представитель группы ингибиторов АПФ впервые был рекомендован не только для лечения уже возникшей сердечной недостаточности, но и для предупреждения повторного инфаркта миокарда. Он также вошел в международные и отечественные рекомендации по лечению стабильной стенокардии как препарат, способный снизить риск возникновения инфаркта.
4) Статины - лекарства, которые нормализуют уровень жиров крови, в первую очередь уровень холестерола, замедляют развитие атеросклероза и уменьшают риск повторного инфаркта и смерти:
• симвастатин;
• правастатин;
• аторвастатин.
Прежде в традиционную схему лечения входили и нитропрепараты, которые помогают предупредить возникновение стенокардии. В настоящее время использование этой группы лекарств не считается необходимым у всех больных, и больше внимания уделяется быстрому направлению пациентов со стенокардическими жалобами на коронароангиографию, для того чтобы уточнить лучший способ лечения. В некоторых случаях нитропрепараты используются в лечении сердечной недостаточности в комбинации с другими лекарствами или у больных, которым невозможно уменьшить жалобы современными методами.
 Сложение и вычитание смешанных чисел
Сложение и вычитание смешанных чисел Агентам по продаже услуг ООО «АТОН»
Агентам по продаже услуг ООО «АТОН» Трудовые права молодежи
Трудовые права молодежи Цветок ветренницы - праобраз колеса
Цветок ветренницы - праобраз колеса Как читать книгу
Как читать книгу Правописание НЕ
Правописание НЕ Презентация на тему Биологические особенности раннецветущих растений
Презентация на тему Биологические особенности раннецветущих растений  Презентация на тему С огнем не играй - пожар не затевай!
Презентация на тему С огнем не играй - пожар не затевай! Планирование расходов в период подготовки и проведения выборов в единый день голосования
Планирование расходов в период подготовки и проведения выборов в единый день голосования Номинация Рукоделие
Номинация Рукоделие Казахский университет международных отношений и мировых языков имени Абылай хана
Казахский университет международных отношений и мировых языков имени Абылай хана Оптический принцип записи и считывания информации
Оптический принцип записи и считывания информации Presentation Title
Presentation Title  Психолого-педагогическая характеристика и развивающие занятия для детей раннего возраста
Психолого-педагогическая характеристика и развивающие занятия для детей раннего возраста ИСПОЛНЕНИЕ БЮДЖЕТА МО ТЮМЕНСКИЙ МУНИЦИПАЛЬНЫЙ РАЙОН за 1 полугодие 2011 года
ИСПОЛНЕНИЕ БЮДЖЕТА МО ТЮМЕНСКИЙ МУНИЦИПАЛЬНЫЙ РАЙОН за 1 полугодие 2011 года Практикум по проектной деятельности в социальных организациях (в рамках стажёрской практики студентов)
Практикум по проектной деятельности в социальных организациях (в рамках стажёрской практики студентов) Совет по профориентации УГНТУ
Совет по профориентации УГНТУ Организация технического обслуживания и ремонта высоковольтных выключателей
Организация технического обслуживания и ремонта высоковольтных выключателей Стипендиальные программы
Стипендиальные программы 5 причин, почему для Вашего бренда будет полезно выиграть 500 000 грн на медиа-размещение в соцсетиОдноклассники
5 причин, почему для Вашего бренда будет полезно выиграть 500 000 грн на медиа-размещение в соцсетиОдноклассники Повторение
Повторение Монтаж соединения проводов с помощью сварки
Монтаж соединения проводов с помощью сварки Распространение ППО в системе образования Варгашинского района как ресурс развития учительского потенциала
Распространение ППО в системе образования Варгашинского района как ресурс развития учительского потенциала Создание цветочного салона
Создание цветочного салона Поход за грибами
Поход за грибами Развитие познавательной активности на уроках «Человек и мир»
Развитие познавательной активности на уроках «Человек и мир» Олеиновая кислота
Олеиновая кислота SMM, SEO, Баннеры – в чем отличие?
SMM, SEO, Баннеры – в чем отличие?