Содержание
- 2. Состояние ребенка во время реанимации не улучшается Три клинические ситуации: Искусственная вентиляция легких мешком и маской
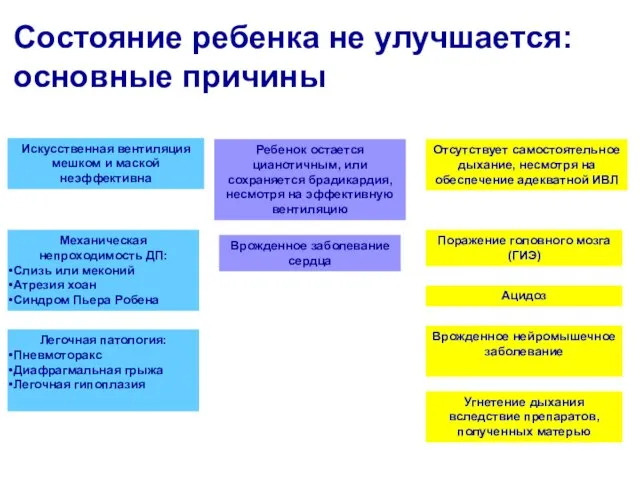
- 3. Состояние ребенка не улучшается: основные причины
- 4. Механическая обструкция дыхательных путей Если с началом ИВЛ ЧСС и SpO2 не улучшаются, обратить внимание на:
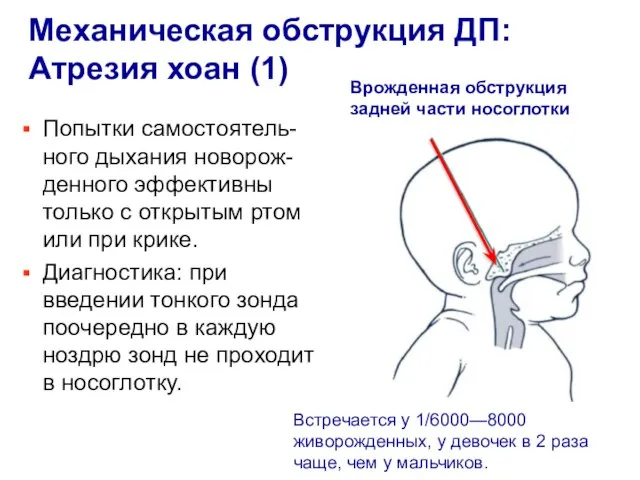
- 5. Механическая обструкция ДП: Атрезия хоан (1) Врожденная обструкция задней части носоглотки Встречается у 1/6000—8000 живорожденных, у
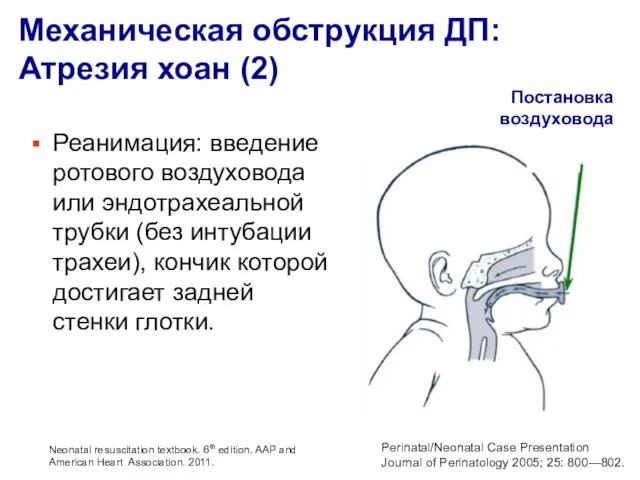
- 6. Механическая обструкция ДП: Атрезия хоан (2) Постановка воздуховода Perinatal/Neonatal Case Presentation Journal of Perinatology 2005; 25:
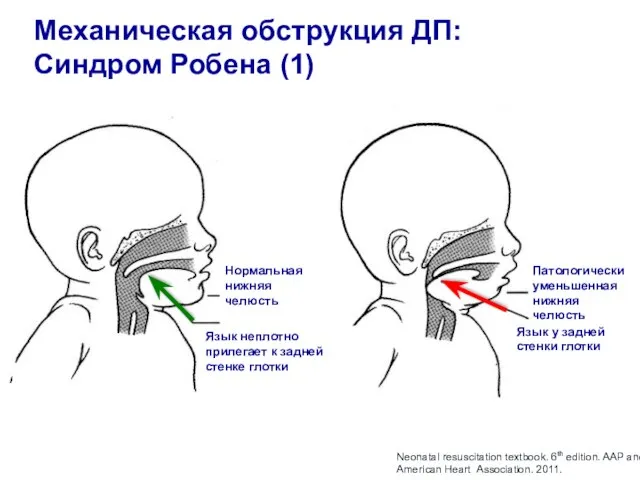
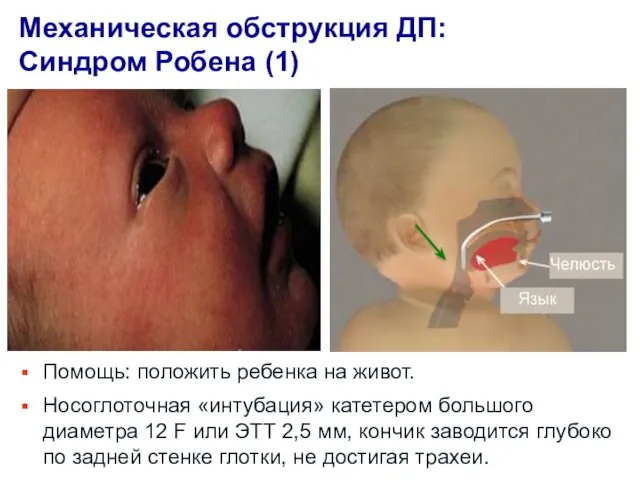
- 7. Механическая обструкция ДП: Синдром Робена (1) Нормальная нижняя челюсть Патологически уменьшенная нижняя челюсть Язык у задней
- 8. Помощь: положить ребенка на живот. Носоглоточная «интубация» катетером большого диаметра 12 F или ЭТТ 2,5 мм,
- 9. Искусственная вентиляция легких мешком и маской неэффективна: нарушение функции легких Пневмоторакс. Врожденная диафрагмальная грыжа. Гипоплазия легких.
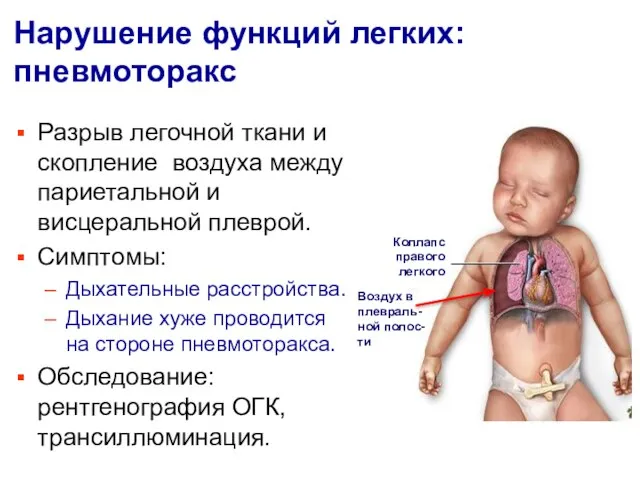
- 10. Нарушение функций легких: пневмоторакс Разрыв легочной ткани и скопление воздуха между париетальной и висцеральной плеврой. Симптомы:
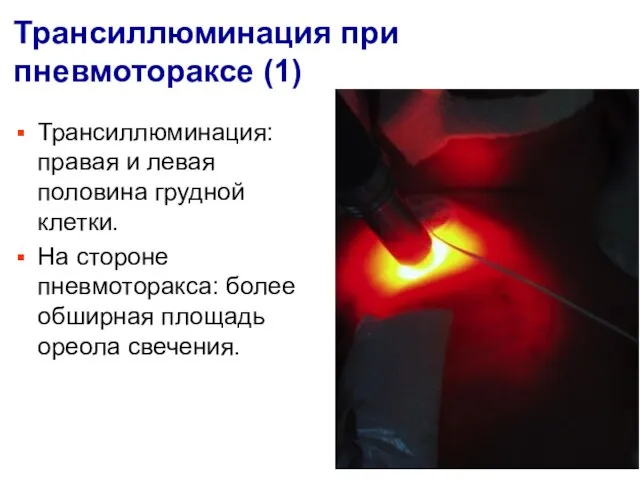
- 11. Трансиллюминация при пневмотораксе (1) Трансиллюминация: правая и левая половина грудной клетки. На стороне пневмоторакса: более обширная
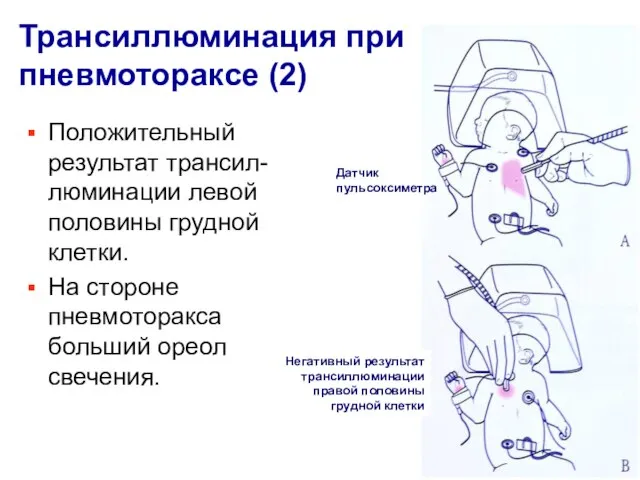
- 12. Трансиллюминация при пневмотораксе (2) Положительный результат трансил-люминации левой половины грудной клетки. На стороне пневмоторакса больший ореол
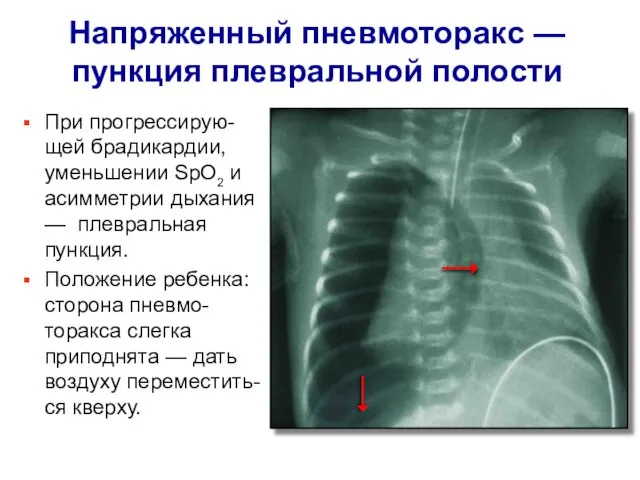
- 13. Напряженный пневмоторакс — пункция плевральной полости При прогрессирую-щей брадикардии, уменьшении SрO2 и асимметрии дыхания — плевральная
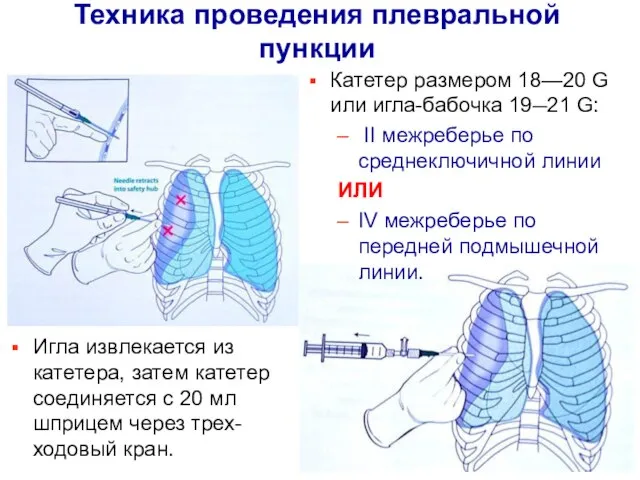
- 14. Катетер размером 18—20 G или игла-бабочка 19—21 G: II межреберье по среднеключичной линии ИЛИ IV межреберье
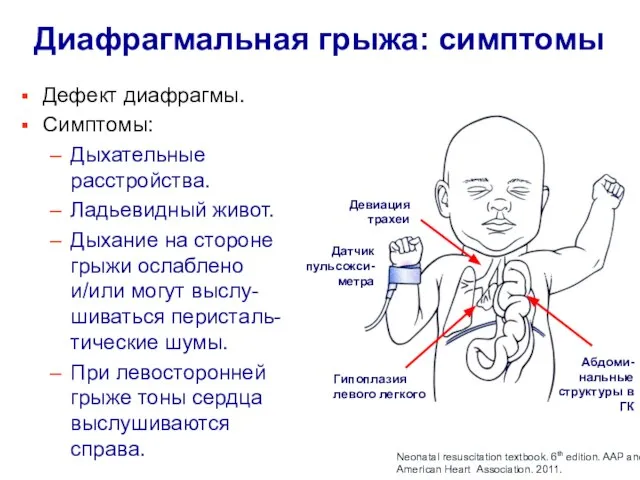
- 15. Диафрагмальная грыжа: симптомы Дефект диафрагмы. Симптомы: Дыхательные расстройства. Ладьевидный живот. Дыхание на стороне грыжи ослаблено и/или
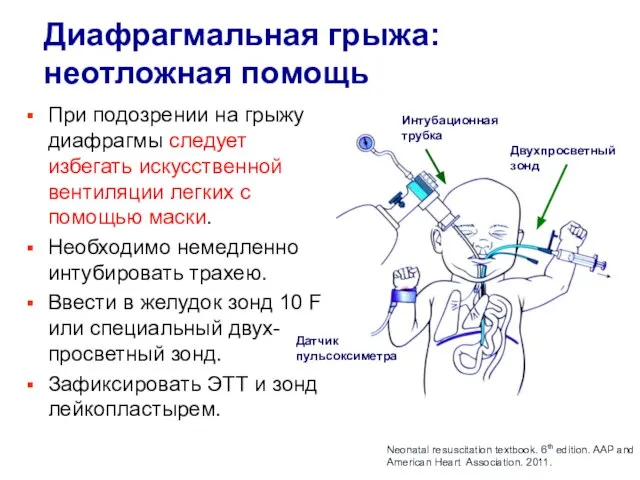
- 16. Диафрагмальная грыжа: неотложная помощь При подозрении на грыжу диафрагмы следует избегать искусственной вентиляции легких с помощью
- 17. У ребенка сохраняются цианоз или брадикардия Наиболее частой причиной является неадекватная вентиляция. Убедитесь что: при вентиляции
- 18. Несмотря на обеспечение адекватной ИВЛ, самостоятельное дыхание отсутствует. Причины: Повреждение мозга (гипоксически-ишемическая энцефалопатия). Тяжелый ацидоз. Врожденное
- 19. Антагонист наркотических анальгетиков: налоксон (1) Приоритетной является искусственная вентиляция легких, а не введение налоксона. Рассмотреть назначение,
- 20. Антагонист наркотических анальгетиков: налоксон (2) Концентрация раствора налоксона — 1,0 мг/мл. Рекомендуемые способы введения: Предпочтителен внутривенный.
- 21. Заключение (1) Если с началом ИВЛ ЧСС и SpO2 не улучшаются необходимо обратить внимание на наличие
- 23. Скачать презентацию








 Переход плательщиков с ЕНВД на иные режимы налогообложения
Переход плательщиков с ЕНВД на иные режимы налогообложения Архетипы. Образ жизни
Архетипы. Образ жизни «Повышение интеллектуального уровня и уровня воспитанности младших школьников через нетрадиционные курсы в начальной школе»
«Повышение интеллектуального уровня и уровня воспитанности младших школьников через нетрадиционные курсы в начальной школе»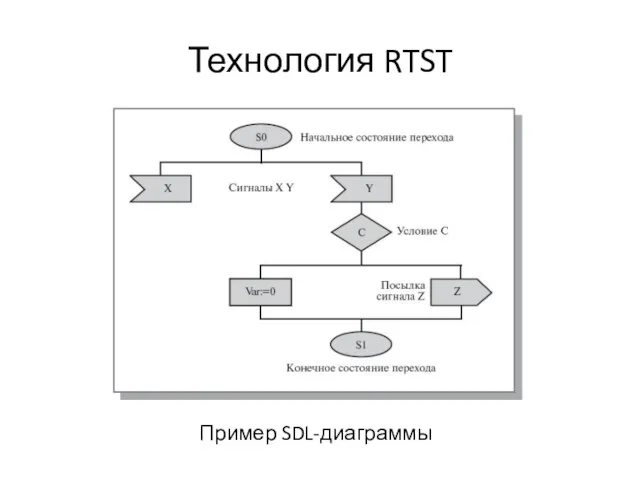 Технология RTST
Технология RTST Портативныерадиостанции Roger
Портативныерадиостанции Roger Московский Городской Педагогический УниверситетФакультет специальной педагогики
Московский Городской Педагогический УниверситетФакультет специальной педагогики Доцент кафедры СГД - Меняйлова Т.А.Самостоятельная работа студента
Доцент кафедры СГД - Меняйлова Т.А.Самостоятельная работа студента Чежина Анна Прокопьевна
Чежина Анна Прокопьевна Евкина Надежда Олеговна
Евкина Надежда Олеговна Презентация на тему Царство прокариоты, подцарство бактерии
Презентация на тему Царство прокариоты, подцарство бактерии  ТКАЧЕВ СЕРГЕЙ ВАСИЛЬЕВИЧ генеральный директор ОАО «Сибгипробум»
ТКАЧЕВ СЕРГЕЙ ВАСИЛЬЕВИЧ генеральный директор ОАО «Сибгипробум» Суффиксы -н-, -нн- в причастиях
Суффиксы -н-, -нн- в причастиях Система отношений собственности в экономике. Экономические системы и модели в рамках системы
Система отношений собственности в экономике. Экономические системы и модели в рамках системы  Колебательный контур
Колебательный контур Страна общения
Страна общения Презентация на тему Взаимодействие людей в многонациональном обществе
Презентация на тему Взаимодействие людей в многонациональном обществе «Изготовление перчаточной куклы»
«Изготовление перчаточной куклы» Место России в современном мире
Место России в современном мире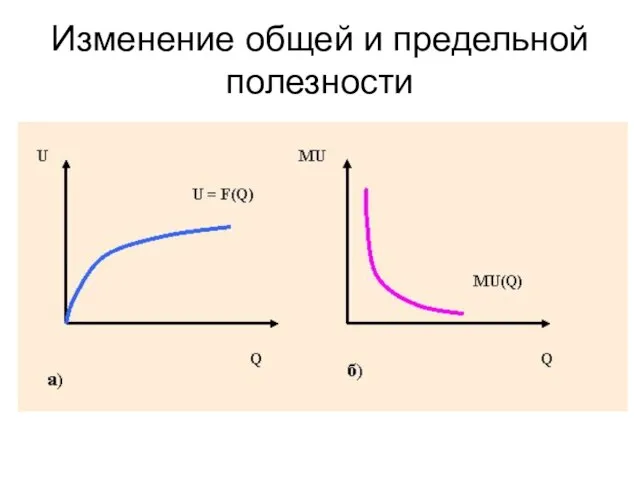 Изменение общей и предельной полезности
Изменение общей и предельной полезности Понятой в уголовном процессе России
Понятой в уголовном процессе России вырасту...
вырасту... Толкачева Наталья Васильевна Старший научный сотрудник лаборатории проблем почвоведения и реабилитации антропогенно нарушенных
Толкачева Наталья Васильевна Старший научный сотрудник лаборатории проблем почвоведения и реабилитации антропогенно нарушенных Сечения и разрезы. Общие сведения о сечениях и разрезах
Сечения и разрезы. Общие сведения о сечениях и разрезах Инкрустирующие вещества клеточной оболочки растений
Инкрустирующие вещества клеточной оболочки растений Scenario pedagogiquerealise par ML Barazer
Scenario pedagogiquerealise par ML Barazer Консорциум МЦНТИ по коллективному приобретению электронных изданий
Консорциум МЦНТИ по коллективному приобретению электронных изданий Пассивный дом
Пассивный дом КОНТРОЛЬ-АППЛИКАЦИЯ ПО РАССКАЗУ И.С.ТУРГЕНЕВА «МУМУ»
КОНТРОЛЬ-АППЛИКАЦИЯ ПО РАССКАЗУ И.С.ТУРГЕНЕВА «МУМУ»