Содержание
- 2. Воспалительные заболевания нижнего отдела гениталий (вульвит, бартолинит, кольпит , цервицит) обычно имеют инфекционное происхождение (чаще всего
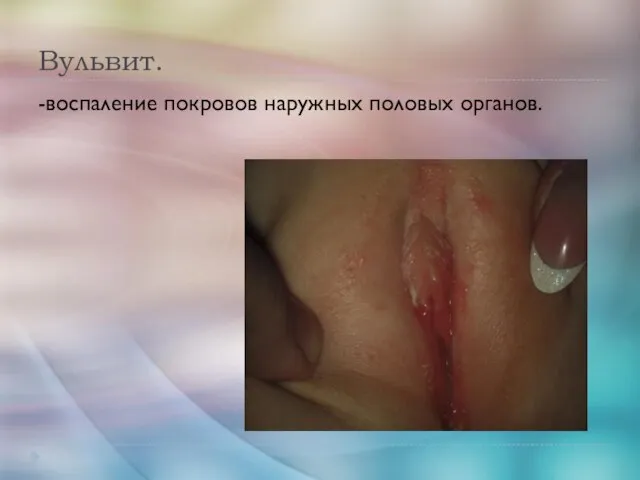
- 3. Вульвит. -воспаление покровов наружных половых органов.
- 4. Виды вульвита: Первичный (при травмах, несоблюдении гигиены; опрелость при ожирении; мочеполовые свищи; цистит, гельминтоз, эндокринные болезни
- 5. Клиника. Жалобы на боли, жжение, зуд, усиливающиеся при мочеиспускании. В острой стадии болезни вульвит сопровождается отеком,
- 6. Диагностика. Сбор анамнеза, жалоб, данные гинекологического осмотра, кольпоскопии (по необходимости) и результатов лабораторных анализов. Для выделения
- 7. Лечение. Устранение сопутствующей патологии, и факторов способствующих её возникновению. Воздержание от половой жизни. Назначают промывание влагалища
- 8. После стихания воспалительных изменений местно можно применять мази с витаминами А, Е, солкосерил, актовегин, облепиховое масло,
- 9. Осложнения. Хронизация процесса с частыми рецидивами: умеренными проявлениями отека, болезненности и гиперемии на отдельных участках слизистой
- 10. Профилактика. Своевременное лечение общих заболеваний и ликвидацию очагов хронической инфекции. Соблюдение правил личной гигиены (чистота половых
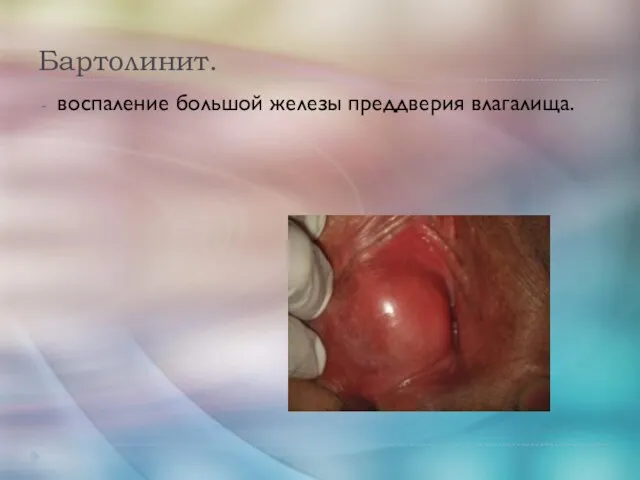
- 11. Бартолинит. воспаление большой железы преддверия влагалища.
- 12. Этиология. стафилококки, гонококки, кишечная палочка, трихомонады, синегнойная палочка. Бартолинит также может возникнуть при ослаблении иммунитета (стресс,
- 13. Классификация. По течению бартолинита различают острую и хроническую форму. Острый бартолинит проявляется в виде: ложного абсцесса
- 14. Острый бартолинит. Ложный абсцесс бартолиниевой железы Формирование ложного абсцесса начинается с каналикулита - воспаления выводного протока
- 15. Истинный абсцесс бартолиниевой железы При проникновении инфекции непосредственно в ткани железы острый бартолинит сопровождается образованием истинного
- 16. Хронический бартолинит. характеризуется чередованием обострений и временных улучшений. Обострения бартолинита могут возникать при менструациях, снижении иммунитета,
- 17. Осложнения бартолинита: Рецидивы заболевания; Образование незаживающего свища(противоестестественного отверстия); Распространение инфекционного процесса на соседние органы мочеполовой системы(кольпиты,
- 18. Диагностика Осмотр больной, сбор анамнеза, проведение кольпоскопии. ПЦР-диагностика основных половых инфекций (хламидиоз,гонорея,трихомониаз,микоплазмоз,уреаплазмоз, герпес, вирус папилломы человека);
- 19. Лечение. Лечение каналикулита консервативное: холод на область гениталий, постельный режим местная противовоспалительная терапия (теплые сидячие ванночки
- 20. Лечение абсцесса бартолиновой железы только оперативное Производят вскрытие гнойника и его удаление. Полость дренируется и промывается
- 21. Лечение кисты бартолиновой железы Киста подлежит удалению. Операцию проводят в “холодном периоде”, т.е. вне обострения одним
- 22. Профилактика. Регулярное посещение гинеколога; Защита от половых инфекций -применение презервативов, моногамный образ жизни; Своевременное лечение инфекций;
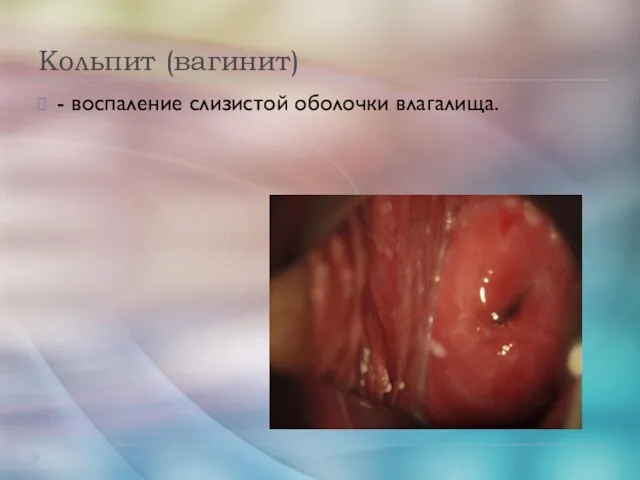
- 23. Кольпит (вагинит) - воспаление слизистой оболочки влагалища.
- 24. Этиология хламидия, микоплазма, стрептококк, стафилококк, гемофильная палочка и т.д. Заболевание может вызываться и ассоциацией микроорганизмов.
- 25. Предрасполагающие факторы для развития кольпита: инфекции, передающиеся половым путем другие инфекционные заболевания механические повреждения слизистой оболочки
- 26. Классификация Кольпиты подразделяют на: первичные (воспаляется непосредственно слизистая оболочка влагалища) вторично-восходящие (инфекция попадает из вульвы во
- 27. Виды: Специфический кольпит образуется через инфекции, передающиеся половым путем. Симптомы: стенки влагалища становятся бархатистыми, отечными, начинают
- 28. По течению заболевания кольпит может быть: острым подострым вялотекущем хроническим латентным бессимптомным
- 29. Признаки острого кольпита: - выделения с неприятным запахом; - покраснение и отечность наружных половых органов; -
- 30. Хроническая форма Без соответствующего лечение болезнь переходит в хроническую форму, для которой характерны частые рецидивы. Симптомы
- 31. Диагностика сбор анамнеза и общий гинекологический осмотр общий мазок цитологический мазок с шейки бактериологический посев микрофлоры
- 32. Лечение. терапия, направленная на устранение предрасполагающих факторов для развития заболевания, лечение сопутствующих заболеваний с учетом клинических
- 33. Осложнения. Длительное течение вагинита вызывает у женщины эмоциональную и сексуальную дисгармонию, а также серьезнейшие нарушения ее
- 34. Профилактика заключается в своевременном обращении к врачу при появлении первых симптомов заболевания, соблюдении правил личной гигиены,
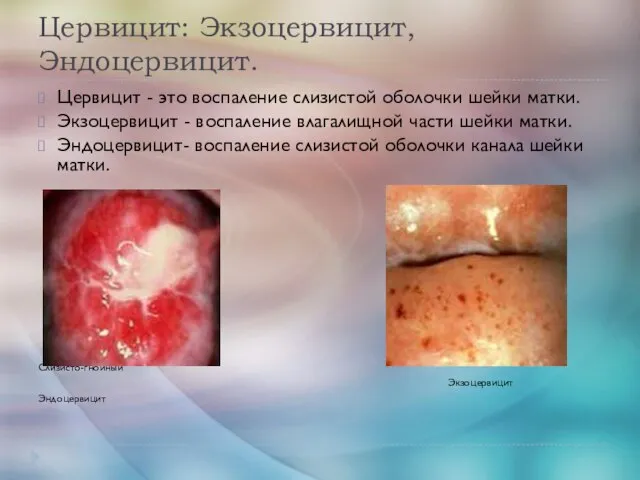
- 35. Цервицит: Экзоцервицит, Эндоцервицит. Цервицит - это воспаление слизистой оболочки шейки матки. Экзоцервицит - воспаление влагалищной части
- 36. Возникновению цервицитов способствуют: - воспалительные заболевания мочеполовой системы (на фоне эрозии шейки матки, кольпита (воспаление влагалища),
- 37. Клиника Симптомы цервицита могут быть стертыми, а могут быть ярко выражены. В большинстве случаев, выраженность клиники
- 38. При воспалении придатков и цервиците боли внизу живота более выражены, при выраженном воспалительном процессе- повышается температура.
- 39. Диагностика. При осмотре в зеркалах отмечается гиперемия (покраснение и отечность) слизистой шейки матки вокруг наружного зева,
- 40. Диагностика - мазок на флору; - ПЦР-диагностика основных инфекций, передающихся половым путем - цитологическое исследование соскоба
- 41. Лечение В острой фазе заключается в назначении антибактериальных средств с учетом чувствительности возбудителей заболевания. Местное лечение
- 42. Лечение. При цервиците кандидозного происхождения назначают притивогрибковые антибиотики ( Дифлюкан, Микосист, Флюкостат. Нистатин), при хламидийном цервиците-
- 43. Осложнения цервицитов: - переход острой формы в хроническую; - эрозия шейки матки; - развитие восходящей инфекции
- 44. Профилактика: - регулярное посещение гинеколога -дважды в год; - ушивание разрывов шейки матки после родов; -
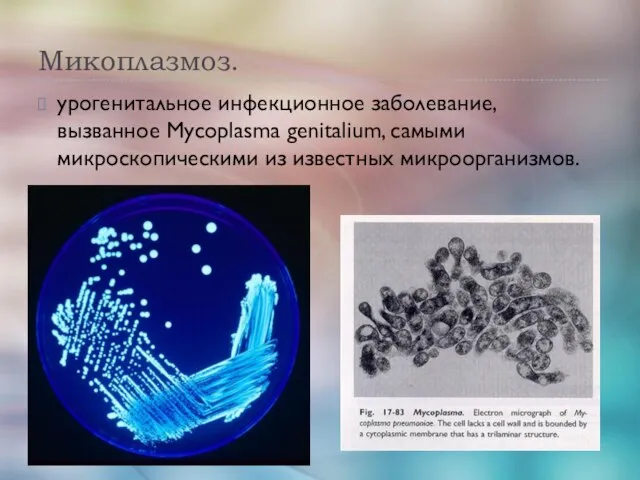
- 45. Микоплазмоз. урогенитальное инфекционное заболевание, вызванное Mycoplasma genitalium, самыми микроскопическими из известных микроорганизмов.
- 46. Пути передачи микоплазмоза: Половым путем прямым путем (через предметы домашнего обихода, например, постельные принадлежности, врачебные инструменты).
- 47. К группы риска: - женщины фертильного возраста; - люди с повышенной сексуальностью; - люди, страдающие заболеваниями
- 48. Клиника В большинстве случаев урогенитальный микоплазмоз протекает бессимптомно, но возможны скудные полупрозрачные выделения из влагалища. Через
- 49. Лечение. Для лечения урогенитального микоплазмоза применяют антибиотики, в частности, эритромицин и тетрациклин. Обычно курс лечения длится
- 50. Профилактика. Лучшая профилактика урогенитальной микоплазменной инфекции – постоянное использование презервативов при любых сексуальных контактах.
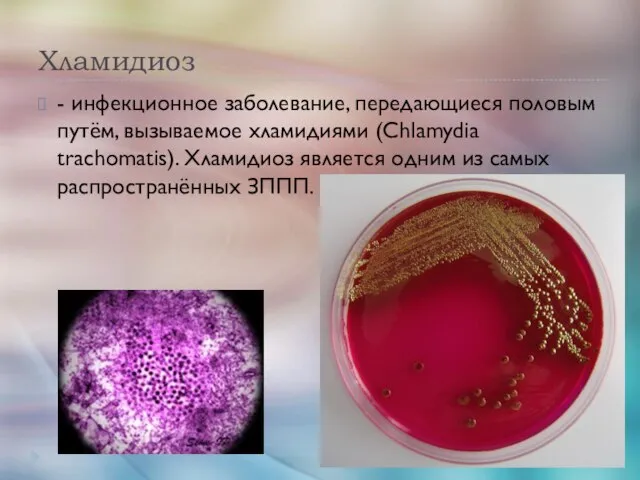
- 51. Хламидиоз - инфекционное заболевание, передающиеся половым путём, вызываемое хламидиями (Chlamydia trachomatis). Хламидиоз является одним из самых
- 52. Заражение хламидиозом В большинстве случаев при половых контактах во влагалище и прямую кишку. Заражение при оральном
- 53. Клиника Инкубационный период хламидиоза составляет 1-3 нед. Симптомы хламидиоза у женщин: - выделения из влагалища -
- 54. Диагностика По результатам общего мазка. При этом заболевании количество лейкоцитов в общем мазке может быть повышено
- 55. Лечение Лечение острого неосложненного хламидиоза включает: - азитромицин, 1 гр внутрь однократно или - доксициклин, 100
- 56. Контроль после лечения Установление излеченности урогенитального хламидиоза у женщин следует проводить с учетом метода диагностики. Культуральное
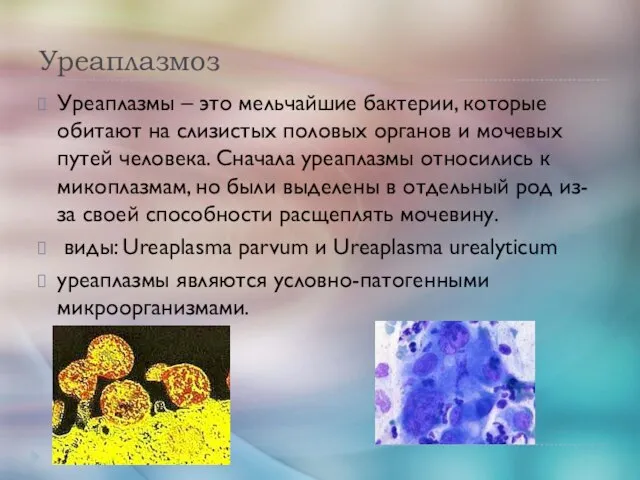
- 57. Уреаплазмоз Уреаплазмы – это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека.
- 58. Заражение уреаплазмами Заражение уреаплазмами возможно от матери во время родов. Их выявляют на половых органах (чаще
- 59. Клиника Инкубационный период заболевания (от момента заражения до появления симптоматики) составляет от нескольких дней до месяца,
- 60. Заболевания, причиной которых могут быть Ureaplasma parvum и Ureaplasma urealyticum - Воспалительные заболевания матки и придатков
- 61. Диагностика уреаплазмоза Для выявления Ureaplasma parvum и Ureaplasma urealyticum используют посев и ПЦР. ИФА и ПИФ
- 62. Лечение Лечение уреаплазмоза в обязательном порядке проводится всем имеющимся партнерам (состоящим в половых контактах). Для этого
- 64. Скачать презентацию






















































 Удивительное начало великой поэмы
Удивительное начало великой поэмы МОУ городского округа Балашиха «Средняя общеобразовательная школа № 4»
МОУ городского округа Балашиха «Средняя общеобразовательная школа № 4» 12.09-16.09
12.09-16.09 Kakimi_sredstvami_vozdeystvuet_iskusstvo (1)
Kakimi_sredstvami_vozdeystvuet_iskusstvo (1) Пищевая аллергия
Пищевая аллергия  Электронные коллекции НТБ ТПУ
Электронные коллекции НТБ ТПУ День благодарения
День благодарения Методы повышения эксплуатационных свойств сварных соединений из аустенитных сталей
Методы повышения эксплуатационных свойств сварных соединений из аустенитных сталей Весна в жизни животных
Весна в жизни животных Презентация на тему Пустыни
Презентация на тему Пустыни  9 декабря День Героев Отечества
9 декабря День Героев Отечества Презентация на тему ЗУНР Западно-Украинская Народная Республика
Презентация на тему ЗУНР Западно-Украинская Народная Республика  Personal information
Personal information  Девелопер/Генподрядчик. Споры в подрядных отношениях: на что следует обратить внимание при подготовке договора
Девелопер/Генподрядчик. Споры в подрядных отношениях: на что следует обратить внимание при подготовке договора Таможенные сборы. Тема 2
Таможенные сборы. Тема 2 Последовательность. Прогрессия
Последовательность. Прогрессия Перспективы Транссиба
Перспективы Транссиба ИНИЦИАТИВА "БЕДНОСТЬ И ОКРУЖАЮЩАЯ СРЕДА (БОС)" В РЕСПУБЛИКЕ ТАДЖИКИСТАН
ИНИЦИАТИВА "БЕДНОСТЬ И ОКРУЖАЮЩАЯ СРЕДА (БОС)" В РЕСПУБЛИКЕ ТАДЖИКИСТАН 20170226_dvizheniya_zemnoy_kory.vulkanizm
20170226_dvizheniya_zemnoy_kory.vulkanizm Реклама для активного и пассивного потребителя
Реклама для активного и пассивного потребителя Введение новой системы оплаты труда
Введение новой системы оплаты труда Стив Джобс. Психологический портрет
Стив Джобс. Психологический портрет Работа с текстовыми файлами
Работа с текстовыми файлами Съществително име. Игри
Съществително име. Игри ПРЕЗЕНТАЦИЯ ТО БиС
ПРЕЗЕНТАЦИЯ ТО БиС Наречие и слова категории состояния
Наречие и слова категории состояния Система и концепции управления персоналом организации
Система и концепции управления персоналом организации ГОСУДАРСТВО И ЭКОНОМИКА.
ГОСУДАРСТВО И ЭКОНОМИКА.