Содержание
- 2. ПЛАН: 1. Дефиниции. Синдром ишемии-реперфузии. Особенности критических состояний у новорождённых. 2. Стресс родов. Нырятельный рефлекс. 3.
- 3. РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА: Анестезия в педиатрии: пер.с англ./под ред. Дж.А.Грегори.- М.: Медицина, 2003.- 1192с. Блэк Э. Детская
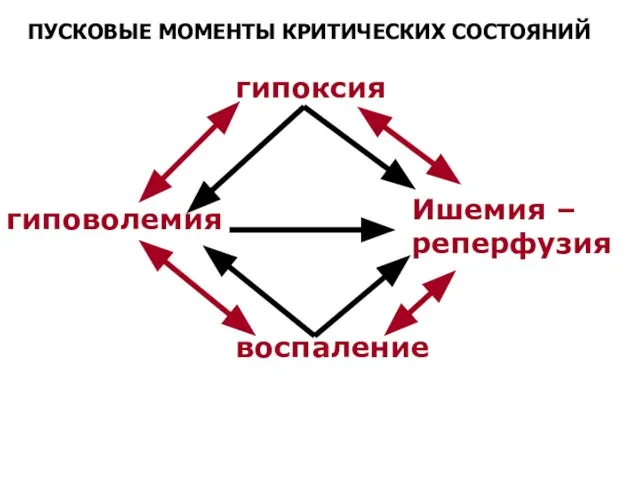
- 4. ПУСКОВЫЕ МОМЕНТЫ КРИТИЧЕСКИХ СОСТОЯНИЙ гипоксия гиповолемия Ишемия – реперфузия воспаление
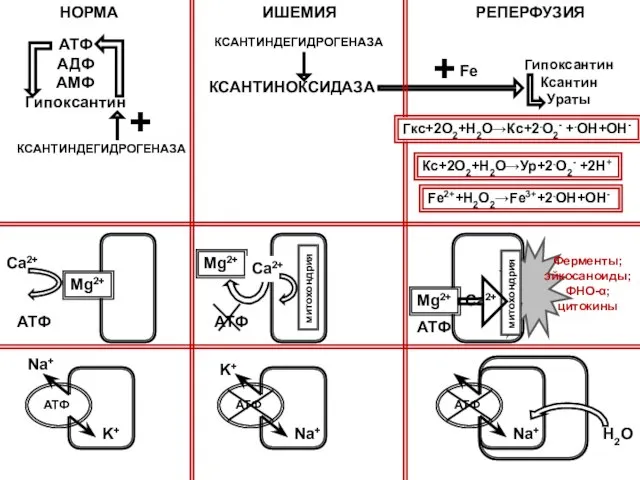
- 5. АТФ АДФ АМФ Гипоксантин КСАНТИНДЕГИДРОГЕНАЗА + КСАНТИНДЕГИДРОГЕНАЗА КСАНТИНОКСИДАЗА НОРМА ИШЕМИЯ РЕПЕРФУЗИЯ Гипоксантин Ксантин Ураты + Ca2+
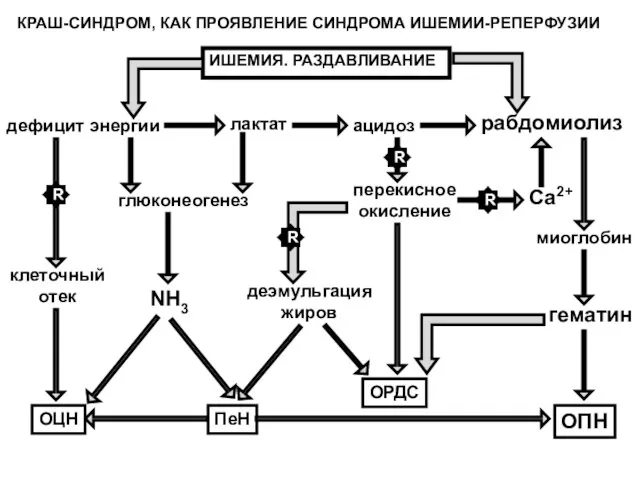
- 6. дефицит энергии клеточный отек глюконеогенез NH3 лактат ацидоз рабдомиолиз перекисное окисление деэмульгация жиров ОРДС ОЦН ПеН
- 7. СИНДРОМ (определение) СИНДРОМ (syndrome, стечение, греч.) – сочетание и предсказуемая последовательность изменений признаков, имеющих общий механизм
- 8. ВЕДУЩИЕ СИНДРОМЫ КРИТИЧЕСКИХ СОСТОЯНИЙ ВСТРЕЧАЮТСЯ ИЗОЛИРОВАННО ИЛИ В ЛЮБЫХ СОЧЕТАНИЯХ Острая церебральная недостаточность. Острая дыхательная недостаточность.
- 9. КРИТИЧЕСКИЕ СОСТОЯНИЯ НОВОРОЖДЕННЫХ ХАРАКТЕРИЗУЮТСЯ ПОЛИСИСТЕМНОСТЬЮ НЕДОСТАТОЧНОСТИ (УТРАТЫ) ФУНКЦИЙ 1. Системы организма не интегрированы в единое целое:
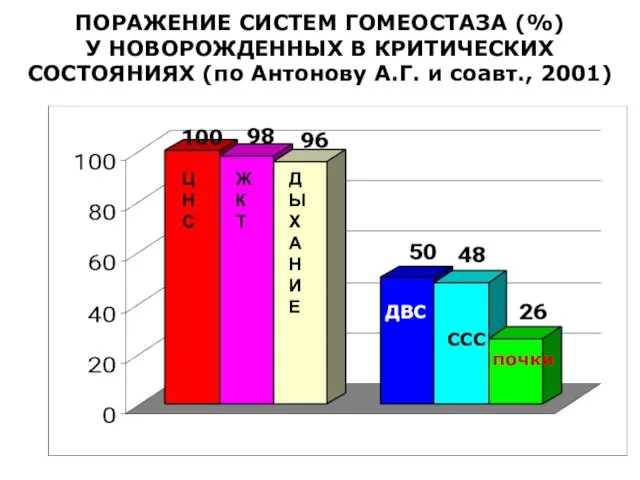
- 10. ПОРАЖЕНИЕ СИСТЕМ ГОМЕОСТАЗА (%) У НОВОРОЖДЕННЫХ В КРИТИЧЕСКИХ СОСТОЯНИЯХ (по Антонову А.Г. и соавт., 2001) ДВС
- 11. СТРЕСС (определение). СТРЕСС (stress, напряжение, англ.) – состояние напряжения всех защитных физиологических механизмов в ответ на
- 12. АКТ РОДОВ ЕСТЬ АКТ СТРЕССА Все стимулы родовой деятельности имеют катехоламиновый механизм. Все факторы, запускающие первый
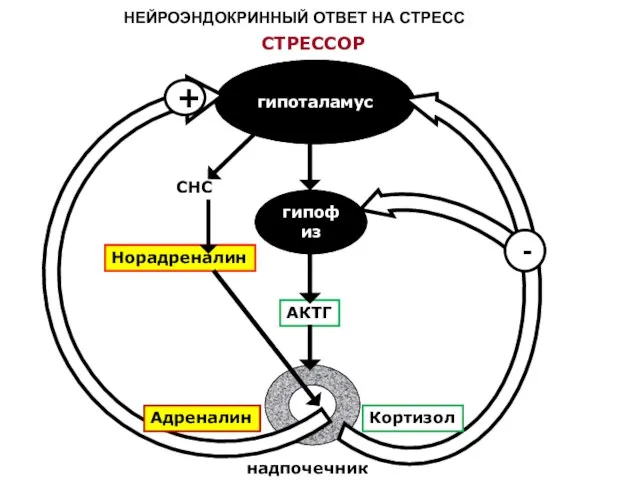
- 13. гипоталамус гипофиз надпочечник АКТГ СНС Норадреналин СТРЕССОР + - Кортизол Адреналин НЕЙРОЭНДОКРИННЫЙ ОТВЕТ НА СТРЕСС
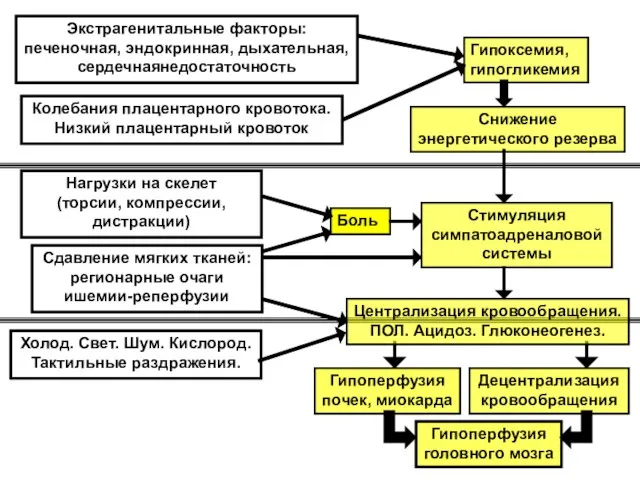
- 14. Гипоксемия, гипогликемия Снижение энергетического резерва Боль Стимуляция симпатоадреналовой системы Холод. Свет. Шум. Кислород. Тактильные раздражения. Гипоперфузия
- 15. ФАКТОРЫ РЕАЛИЗАЦИИ СТРЕССА Гипертензия малого круга кровообращения Низкие возможности ауторегуляции органного кровотока Пойкилотермия Дефицит кортизола Дефицит
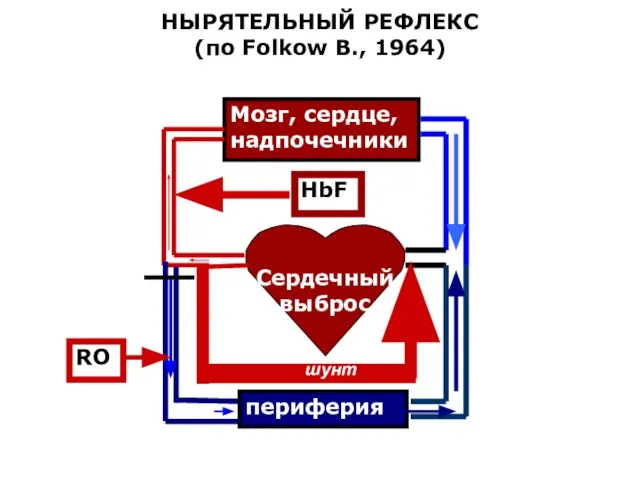
- 16. НЫРЯТЕЛЬНЫЙ РЕФЛЕКС (по Folkow B., 1964) Сердечный выброс Мозг, сердце, надпочечники периферия HbF RO шунт
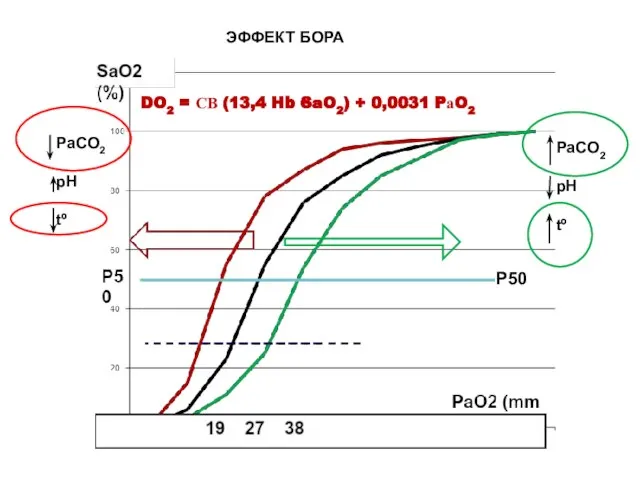
- 17. ЭФФЕКТ БОРА P50 PaCO2 pH tº PaCO2 pH tº DO2 = СВ (13,4 Hb·SaO2) + 0,0031
- 18. ЭФФЕКТИВНОСТЬ НЫРЯТЕЛЬНОГО РЕФЛЕКСА (модель: масса 3,0кг; длина 52см; S=0,21м²; Hb=160г/л) Расход кислорода в 1 сутки жизни
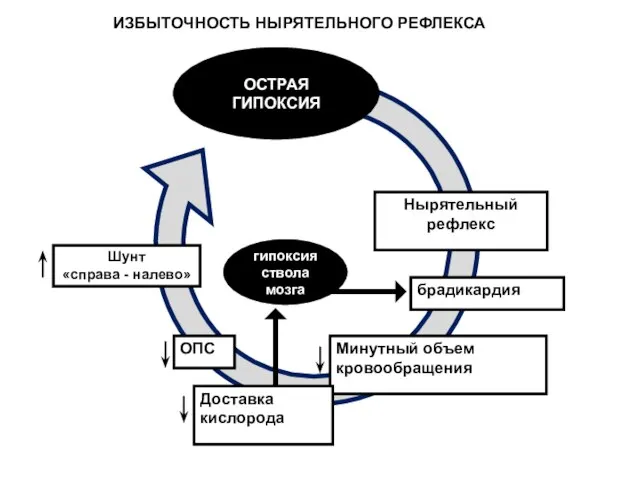
- 19. ОПС Шунт «справа - налево» гипоксия ствола мозга брадикардия Нырятельный рефлекс ОСТРАЯ ГИПОКСИЯ Минутный объем кровообращения
- 20. ЭФФЕКТЫ СТРЕССОВЫХ ФАКТОРОВ РЕЗУЛЬТАТ ДЛЯ ПЛОДА: ГИПОКСИЯ; ГИПОГЛИКЕМИЯ; ДЕФИЦИТ РЕЗЕРВА ЭНЕРГИИ. БОЛЬ; СТРАХ; СТИМУЛЯЦИЯ СИМПАТОАДРЕНАЛОВОЙ СИСТЕМЫ;
- 21. ОПРЕДЕЛЕНИЕ ШОКА ШОК – это острое нарушение гемодинамики, характеризующееся критическим расстройством тканевого кровотока, которое ведет к
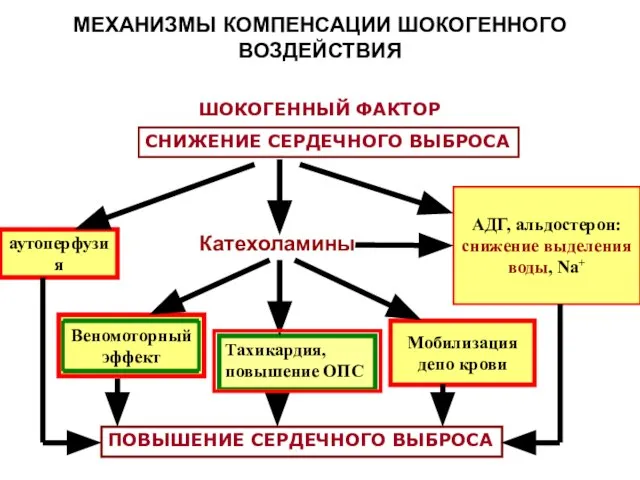
- 22. МЕХАНИЗМЫ КОМПЕНСАЦИИ ШОКОГЕННОГО ВОЗДЕЙСТВИЯ ШОКОГЕННЫЙ ФАКТОР СНИЖЕНИЕ СЕРДЕЧНОГО ВЫБРОСА аутоперфузия Мобилизация депо крови Веномоторный эффект АДГ,
- 23. ШОК: КЛАССИФИКАЦИЯ ПО ПУСКОВОМУ МОМЕНТУ СНИЖЕНИЯ СЕРДЕЧНОГО ВЫБРОСА ГИПОВОЛЕМИЧЕСКИЙ – травматический, болевой, ожоговый, геморрагический. ВАЗОПЛЕГИЧЕСКИЙ (ПЕРЕРАСПРЕДЕЛИТЕЛЬНЫЙ)
- 24. У НОВОРОЖДЕННЫХ ШОК ВСЕГДА СМЕШАННЫЙ. ГИПОВОЛЕМИЯ КЛИНИЧЕСКИ ПРОЯВЛЯЕТСЯ ПОЗДНО. О НИЗКОМ СЕРДЕЧНОМ ВЫБРОСЕ СВИДЕТЕЛЬСТВУЕТ БРАДИКАРДИЯ
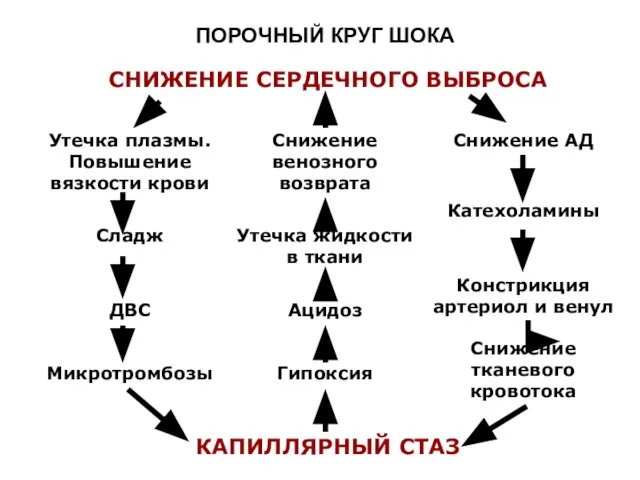
- 25. ПОРОЧНЫЙ КРУГ ШОКА
- 26. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ШОКА: поддержка или протезирование внешнего дыхания ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ – ОСНОВНОЙ МЕТОД ИНТЕНСИВНОЙ
- 27. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ШОКА: анальгезия, седация Анальгетик выбора – ПРОМЕДОЛ 0,5-2мг/кг или инфузия 0,25-2 мг/кг·ч. Перспективный
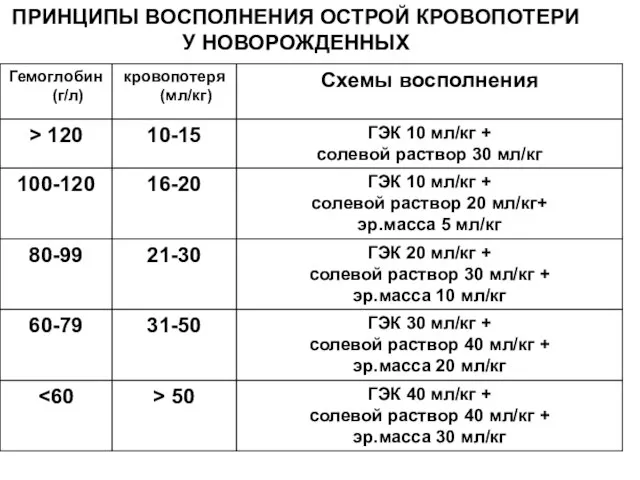
- 28. ПРИНЦИПЫ ВОСПОЛНЕНИЯ ОСТРОЙ КРОВОПОТЕРИ У НОВОРОЖДЕННЫХ
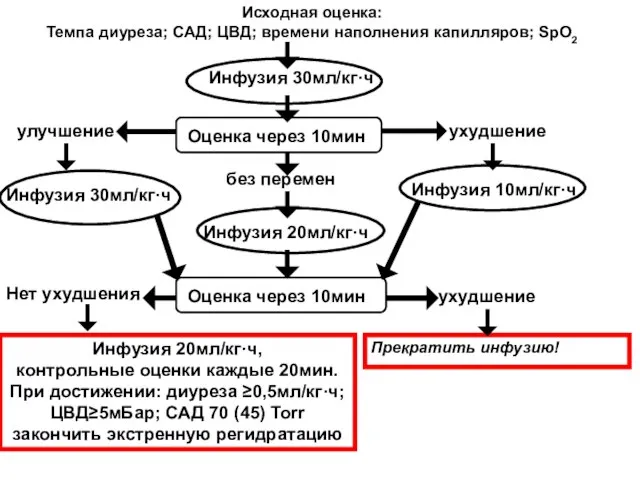
- 29. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ШОКА: инфузия, трансфузии Экстренная регидратация (схема): Безопасный темп 20-40 мл/кг·ч. Безопасное время инфузии
- 30. Инфузия 30мл/кг·ч Исходная оценка: Темпа диуреза; САД; ЦВД; времени наполнения капилляров; SpO2 улучшение без перемен ухудшение
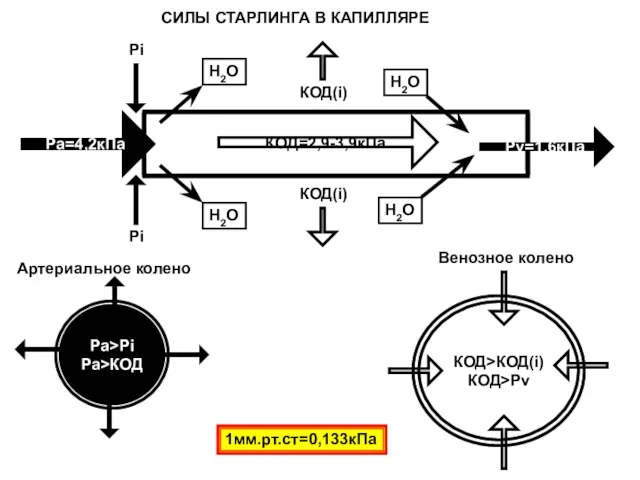
- 31. Ра=4,2кПа Рv=1,6кПа КОД=2,9-3,9кПа H2O H2O H2O H2O Pi Pi КОД(i) КОД(i) Pa>Pi Pa>КОД КОД>КОД(i) КОД>Pv Артериальное
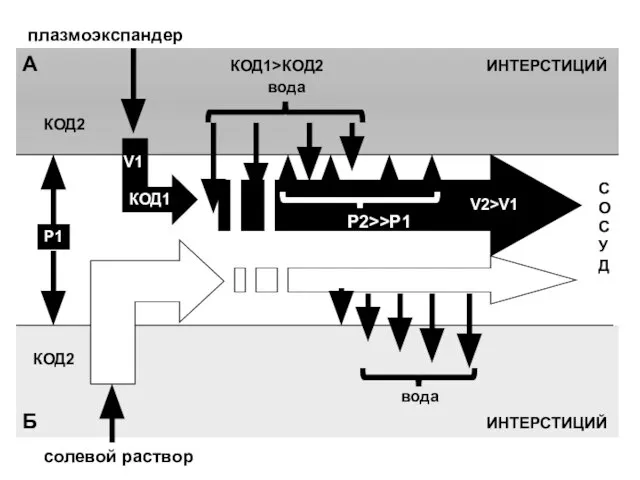
- 32. КОД1>КОД2 КОД1 КОД2 Р1 Р2>>P1 вода V1 V2>V1 плазмоэкспандер V1 КОД1=0 КОД2 Р2≥Р1 КОД1 вода солевой
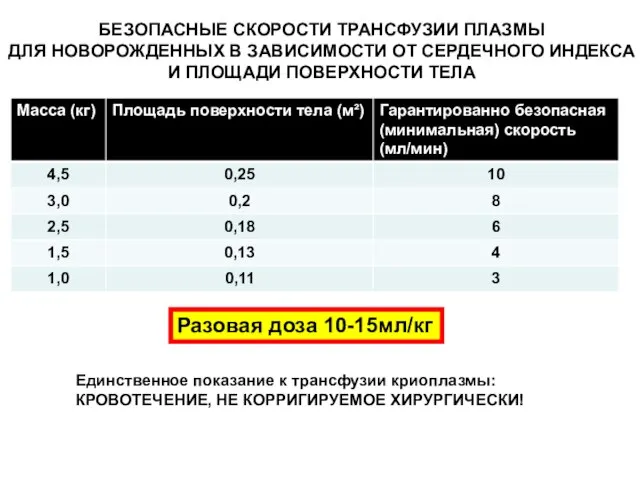
- 33. БЕЗОПАСНЫЕ СКОРОСТИ ТРАНСФУЗИИ ПЛАЗМЫ ДЛЯ НОВОРОЖДЕННЫХ В ЗАВИСИМОСТИ ОТ СЕРДЕЧНОГО ИНДЕКСА И ПЛОЩАДИ ПОВЕРХНОСТИ ТЕЛА Разовая
- 34. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ШОКА: плановая инфузия 1. Базовая («физиологическая») потребность. В первые сутки не более 60мл/кг.
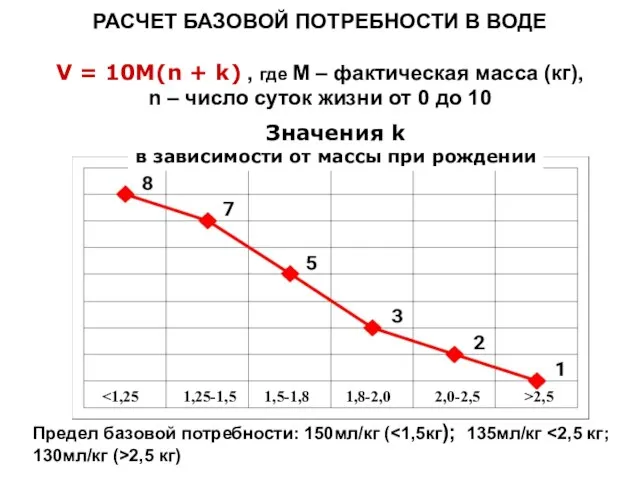
- 35. РАСЧЕТ БАЗОВОЙ ПОТРЕБНОСТИ В ВОДЕ V = 10M(n + k) , где M – фактическая масса
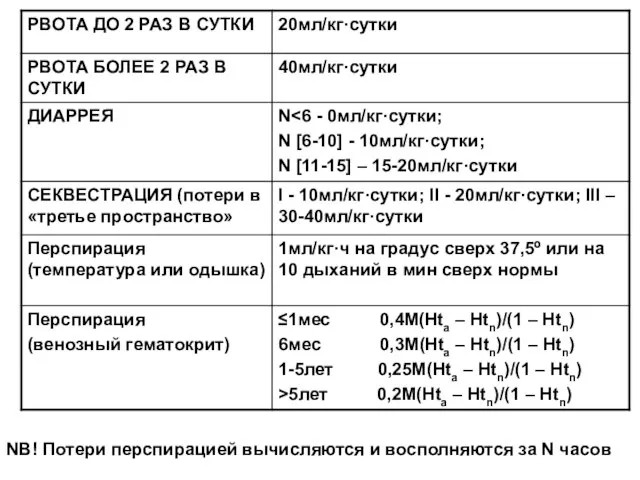
- 36. NB! Потери перспирацией вычисляются и восполняются за N часов
- 37. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ШОКА: инотропная и вазопрессорная поддержка Кардиотоники и вазопрессоры: Добутамин (5-10 мкг/кг·мин). При САД
- 38. ЛЕГЕНДЫ И МИФЫ ПРОТИВОШОКОВОЙ ТЕРАПИИ 1. ГКС улучшают исходы шока 2. Альбумин – лучший плазмозаменитель 3.
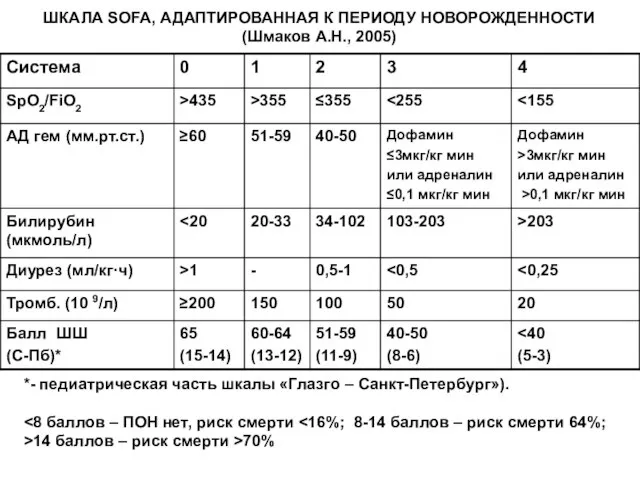
- 39. ШКАЛА SOFA, АДАПТИРОВАННАЯ К ПЕРИОДУ НОВОРОЖДЕННОСТИ (Шмаков А.Н., 2005) *- педиатрическая часть шкалы «Глазго – Санкт-Петербург»).
- 40. ОСТРАЯ ЦЕРЕБРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ ПРОГРЕДИЕНТНАЯ УТРАТА СОЗНАНИЯ И (ИЛИ) ФУНКЦИЙ СТВОЛА
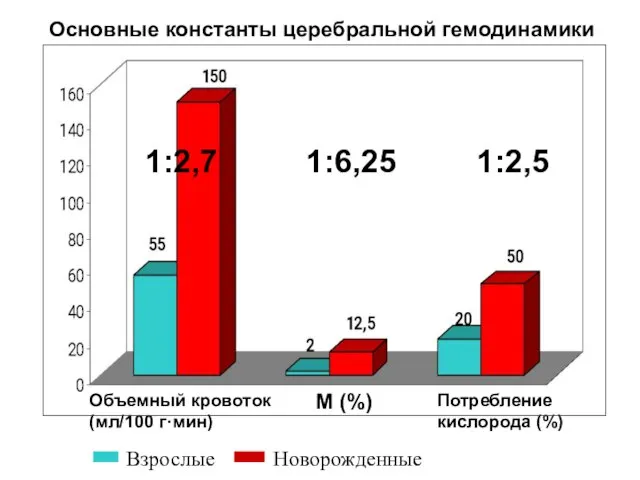
- 41. Основные константы церебральной гемодинамики Объемный кровоток (мл/100 г·мин) М (%) Потребление кислорода (%) Взрослые Новорожденные 1:2,7
- 42. НЕКОТОРЫЕ КОНСТАНТЫ И ДОПУСТИМЫЕ ГЕМОДИНАМИЧЕСКИЕ ОТКЛОНЕНИЯ Мозговой кровоток (МК). МК = const. при: АД ср.-гем. =
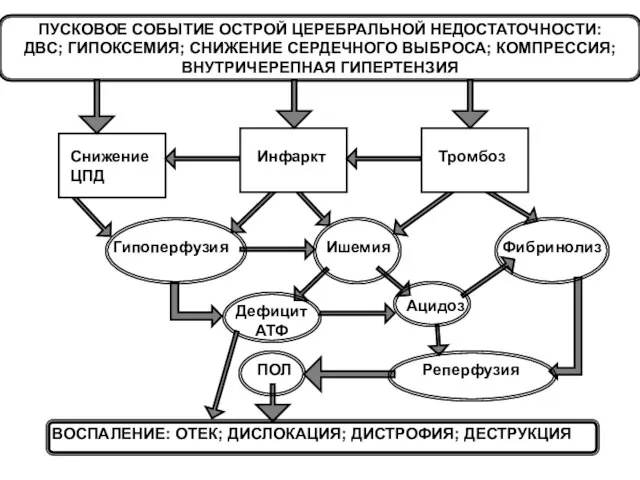
- 43. Снижение ЦПД Гипоперфузия Ацидоз Реперфузия Инфаркт Ишемия Тромбоз ВОСПАЛЕНИЕ: ОТЕК; ДИСЛОКАЦИЯ; ДИСТРОФИЯ; ДЕСТРУКЦИЯ ПОЛ Фибринолиз Дефицит
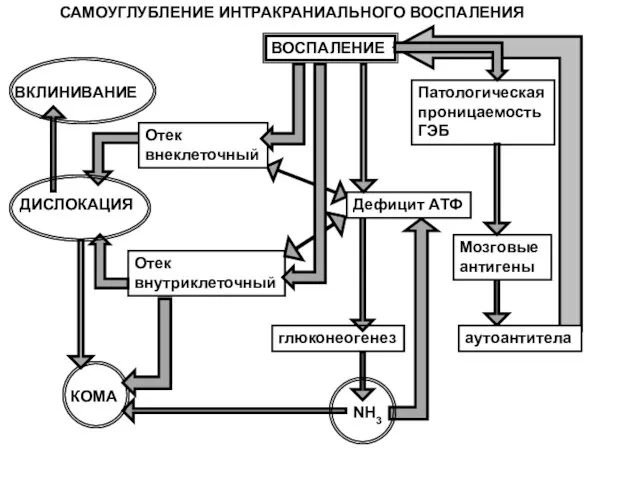
- 44. ВОСПАЛЕНИЕ КОМА ВКЛИНИВАНИЕ Отек внеклеточный Отек внутриклеточный ДИСЛОКАЦИЯ Дефицит АТФ глюконеогенез NH3 Патологическая проницаемость ГЭБ Мозговые
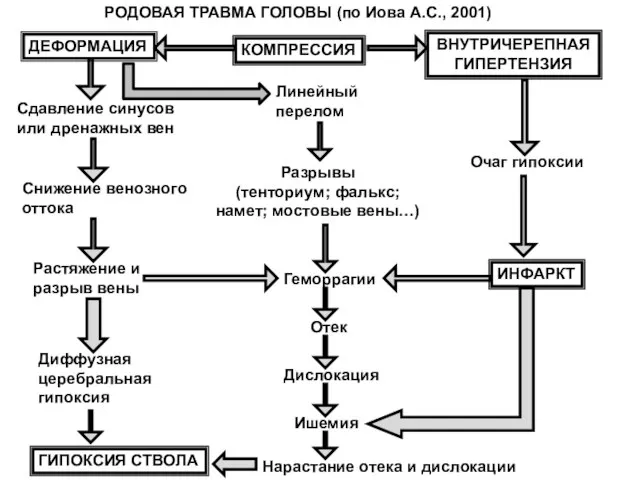
- 45. КОМПРЕССИЯ ДЕФОРМАЦИЯ ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯ Сдавление синусов или дренажных вен Снижение венозного оттока Растяжение и разрыв вены
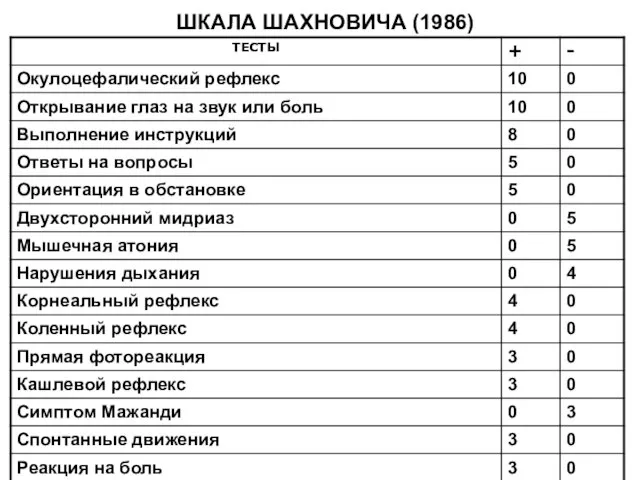
- 46. ШКАЛА ШАХНОВИЧА (1986)
- 47. ШКАЛА КОМЫ ДЛЯ ДЕТЕЙ РАЙМОНДИ (Raimondi A.J., Hirschauer J., 1984)
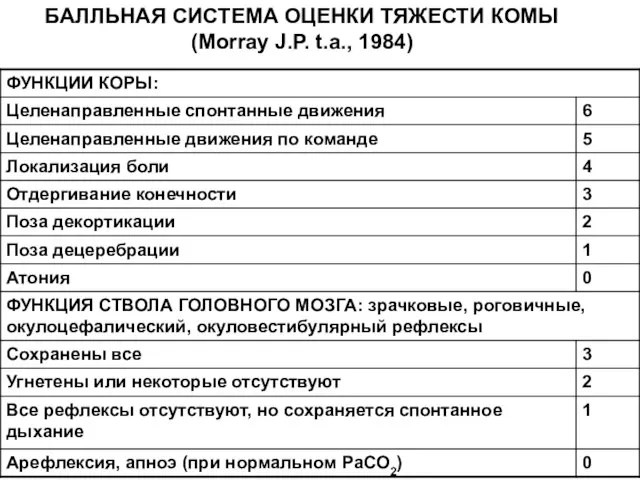
- 48. БАЛЛЬНАЯ СИСТЕМА ОЦЕНКИ ТЯЖЕСТИ КОМЫ (Morray J.P. t.a., 1984)
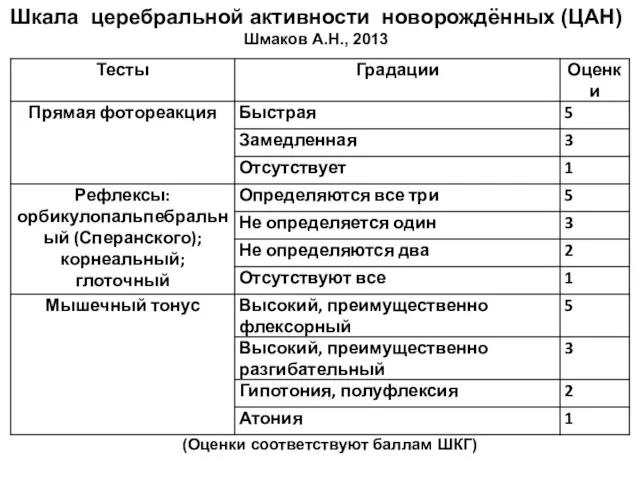
- 49. Шкала церебральной активности новорождённых (ЦАН) Шмаков А.Н., 2013 (Оценки соответствуют баллам ШКГ)
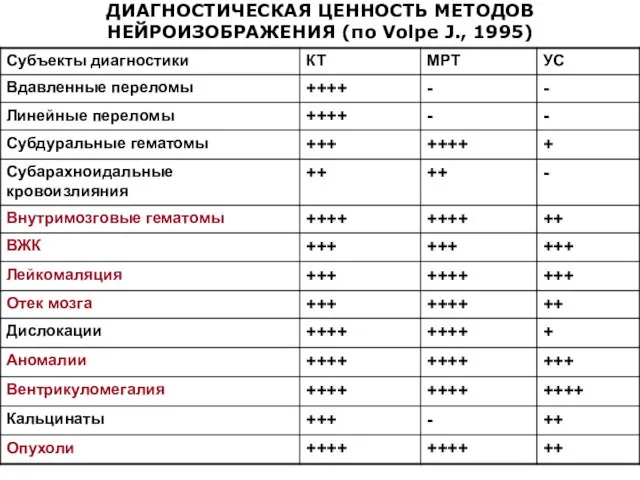
- 50. ДИАГНОСТИЧЕСКАЯ ЦЕННОСТЬ МЕТОДОВ НЕЙРОИЗОБРАЖЕНИЯ (по Volpe J., 1995)
- 51. ФУНКЦИОНАЛЬНЫЙ ПОКОЙ: Любые манипуляции – только по крайней необходимости. Не открывать инкубатор! Затемнение. «Гнездо». Головной конец
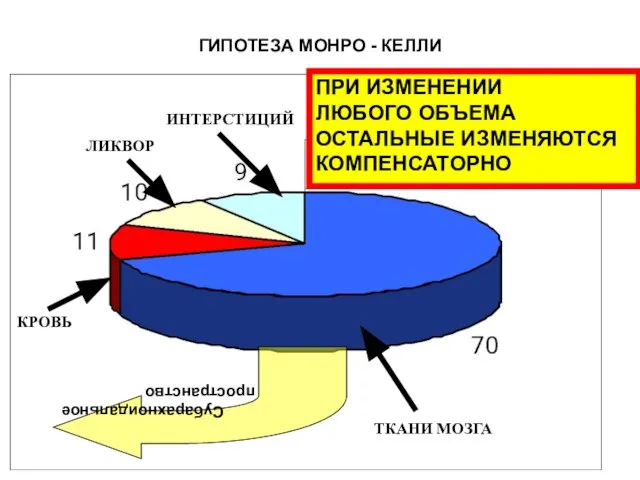
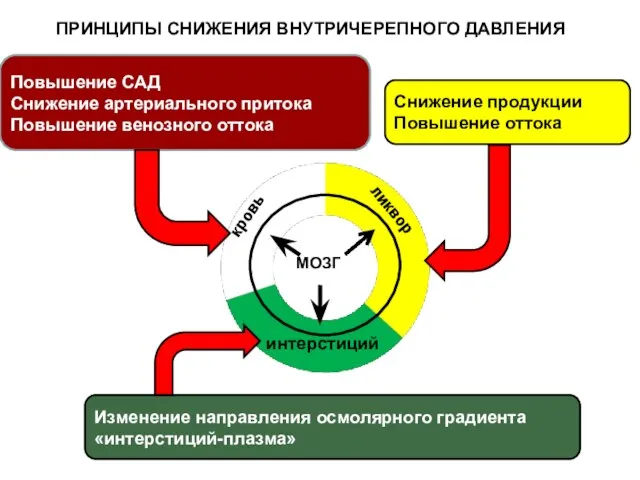
- 52. ГИПОТЕЗА МОНРО - КЕЛЛИ ТКАНИ МОЗГА КРОВЬ ЛИКВОР ИНТЕРСТИЦИЙ ПРИ ИЗМЕНЕНИИ ЛЮБОГО ОБЪЕМА ОСТАЛЬНЫЕ ИЗМЕНЯЮТСЯ КОМПЕНСАТОРНО
- 53. кровь ликвор интерстиций Повышение САД Снижение артериального притока Повышение венозного оттока Снижение продукции Повышение оттока Изменение
- 54. Повышение САД Снижение артериального притока Повышение венозного оттока 1.БАРБИТУРАТЫ. Тиопентал для всех возрастов: 10мг/кг∙ч 10-30мин (до
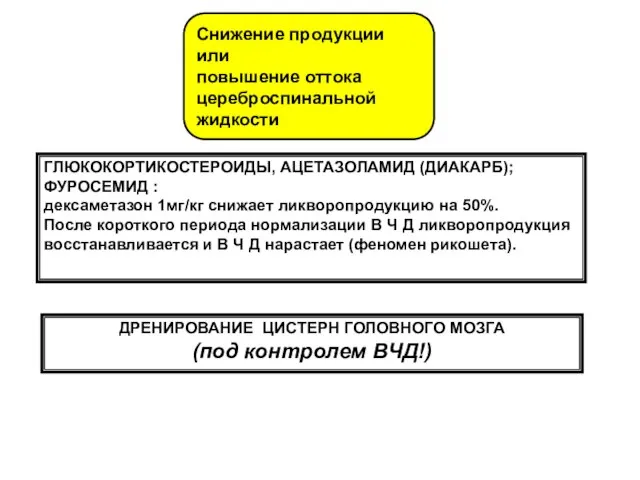
- 55. Снижение продукции или повышение оттока цереброспинальной жидкости ГЛЮКОКОРТИКОСТЕРОИДЫ, АЦЕТАЗОЛАМИД (ДИАКАРБ); ФУРОСЕМИД : дексаметазон 1мг/кг снижает ликворопродукцию
- 56. Изменение направления осмолярного градиента «интерстиций-плазма» МАННИТОЛ: 15% раствор. Разовая доза 0,25/кг; время введения 10мин. Кратность: через
- 57. СНИЖЕНИЕ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ (принципы) Не допускать гипоксии, гиперкапнии, гипертермии. Не допускать дегидратации! Под влиянием сульфонамидов переход
- 58. МЕРЫ И ПРЕПАРАТЫ, СОЗДАЮЩИЕ РИСК ПОВЫШЕНИЯ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ ГИПОКСИЯ, ГИПЕРТЕРМИЯ, ГИПЕРКАПНИЯ: повышение мозгового кровотока и потребления
- 59. ВОЗМОЖНОСТИ СТРЕСС-АДАПТАЦИИ ГОЛОВНОГО МОЗГА ПРИ ОСТРОЙ ЦЕРЕБРАЛЬНОЙ НЕДОСТАТОЧНОСТИ ДАЛАРГИН: нормализация микроциркуляции, повышение устойчивости к гипоксической гипоксии;
- 60. УХОД УМИРАЮТ НЕ ОТ ОТСУТСТВИЯ СОЗНАНИЯ, А ОТ ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ! ИСТОЧНИК ВНУТРИГОСПИТАЛЬНОЙ КОНТАМИНАЦИИ: руки персонала. Противопоказаны:
- 61. ПРОГНОЗ Ранняя кома не влияет на прогноз. Если больной пережил 48 часов с момента ЧМТ, прогноз
- 62. СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА Сердце новорожденного – слабо отвечает на адреналин. Сократительных элементов 20-30% (у взрослого 50%). Повысить
- 63. НОРМАЛЬНЫЕ ЗНАЧЕНИЯ ПОКАЗАТЕЛЕЙ ГЕМОДИНАМИКИ (М±σ) СИ(л/м²·мин): 3,8 ± 0,68 ЧСС(мин-1): 141 ± 10,53 ОПС(ДИН·см/с-5): 2196 ±
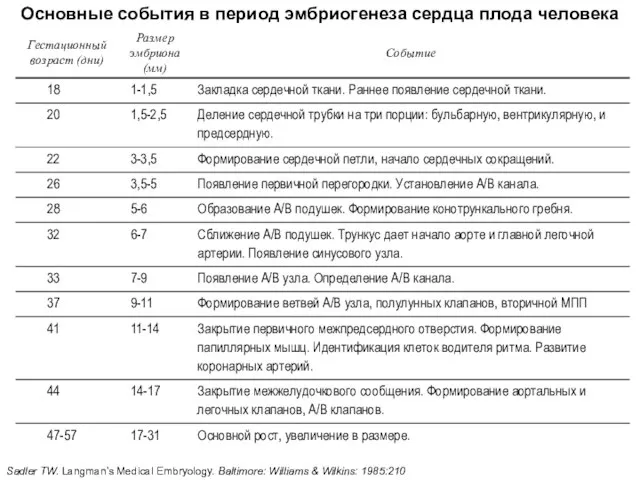
- 64. Основные события в период эмбриогенеза сердца плода человека Sadler TW. Langman's Medical Embryology. Baltimore: Williams &
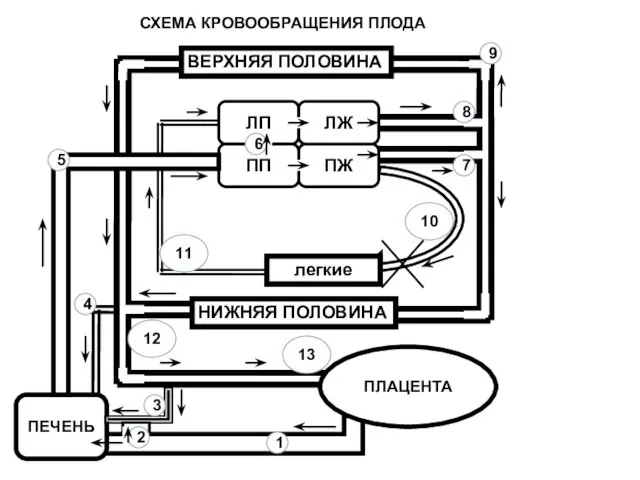
- 65. ЛП ПЖ ЛЖ ПП легкие ВЕРХНЯЯ ПОЛОВИНА НИЖНЯЯ ПОЛОВИНА ПЕЧЕНЬ ПЛАЦЕНТА 2 5 1 4 3
- 66. Общий выброс обоих желудочков ~ 300 мл/кг∙мин Выброс левого желудочка ~ 100 мл/кг∙мин В легкие поступает
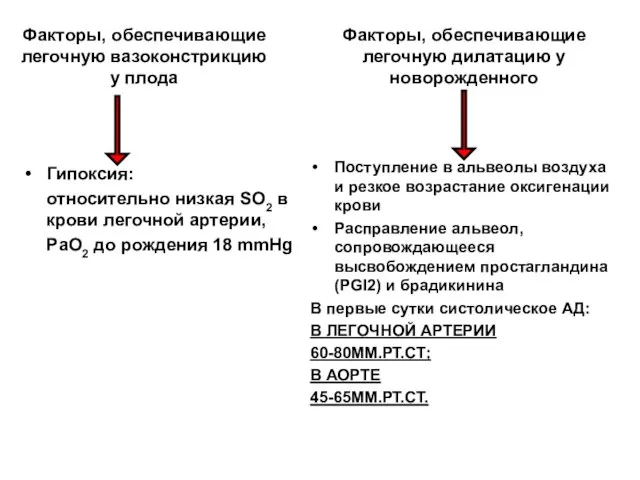
- 67. Факторы, обеспечивающие легочную вазоконстрикцию у плода Гипоксия: относительно низкая SО2 в крови легочной артерии, РаО2 до
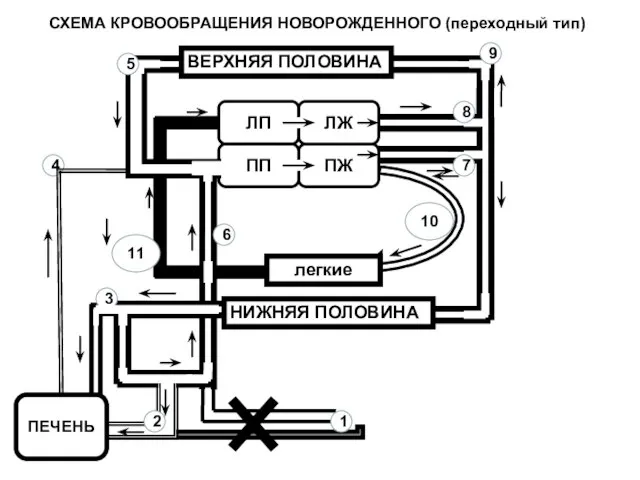
- 68. ЛП ПЖ ЛЖ ПП легкие ВЕРХНЯЯ ПОЛОВИНА НИЖНЯЯ ПОЛОВИНА 2 4 3 7 6 9 8
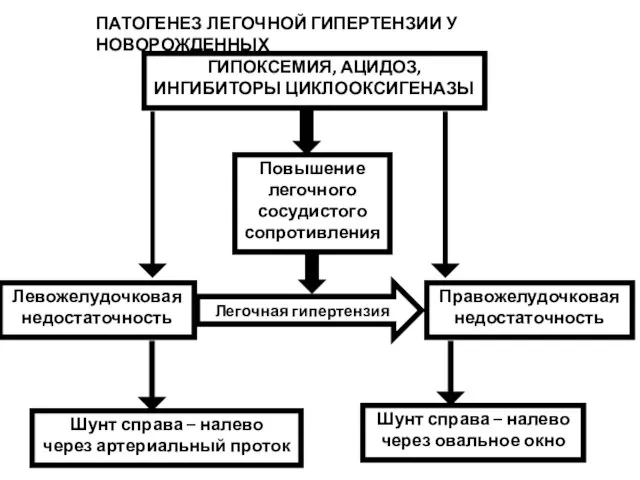
- 69. ГИПОКСЕМИЯ, АЦИДОЗ, ИНГИБИТОРЫ ЦИКЛООКСИГЕНАЗЫ Повышение легочного сосудистого сопротивления Левожелудочковая недостаточность Правожелудочковая недостаточность Шунт справа – налево
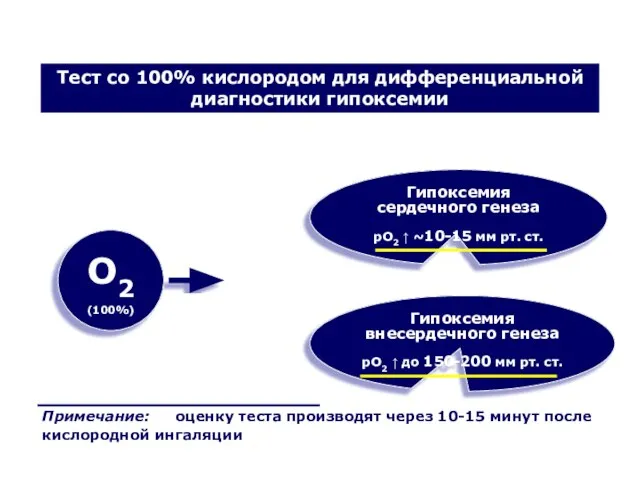
- 70. О2 (100%) Гипоксемия сердечного генеза рО2 ↑ ~10-15 мм рт. ст. Гипоксемия внесердечного генеза рО2 ↑
- 71. НЕДОСТАТОЧНОСТЬ НАСОСНОЙ ФУНКЦИИ СЕРДЦА 1.Миокардиальные дисфункции. Пусковые события: асфиксия (острая гипоксия миокарда); сепсис; гипогликемия; воспаление (миокардит);
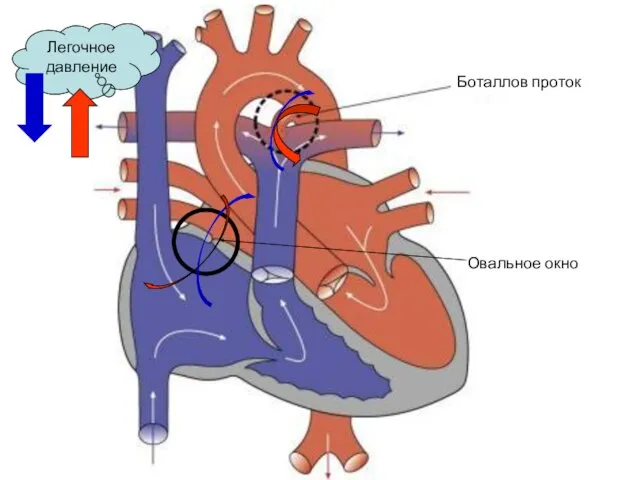
- 72. Боталлов проток Овальное окно Легочное давление
- 73. ИНТЕНСИВНАЯ ТЕРАПИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (принципы) ПРАВОЖЕЛУДОЧКОВАЯ: Ограничить инфузию Снижать легочное сосудистое сопротивление (нитраты). Повышать общее периферическое
- 74. СИСТЕМА ВНЕШНЕГО ДЫХАНИЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ - НЕСООТВЕТСТВИЕ ВЕЛИЧИН ОКСИГЕНАЦИИ И ВЕНТИЛЯЦИИ В ЛЕГКИХ ПОТРЕБНОСТЯМ ТКАНЕЙ И
- 75. ОСОБЕННОСТИ БРОНХО-ЛЕГОЧНОГО АППАРАТА НОВОРОЖДЕННЫХ (по Шабалову Н.П., 1999) Высокое аэродинамическое сопротивление (большая работа дыхания). Недостаточные эластические
- 76. БИОМЕХАНИКА ДЫХАНИЯ C (compliance) – растяжимость, величина, обратная эластичности. C = ΔV / ΔP (л /
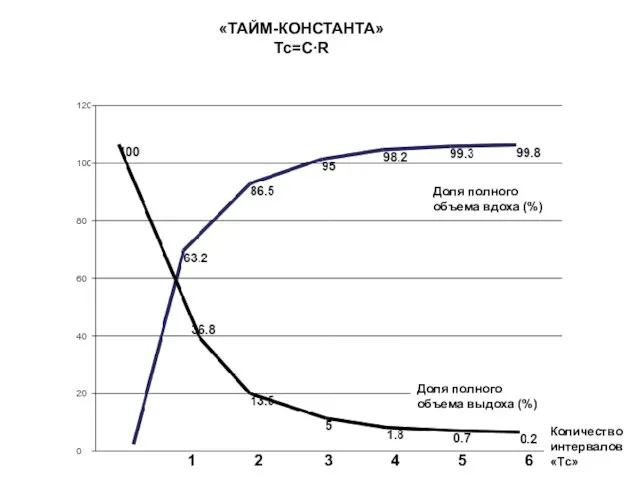
- 77. 1 2 3 4 5 6 «ТАЙМ-КОНСТАНТА» Tc=C∙R Доля полного объема вдоха (%) Количество интервалов «Тc»
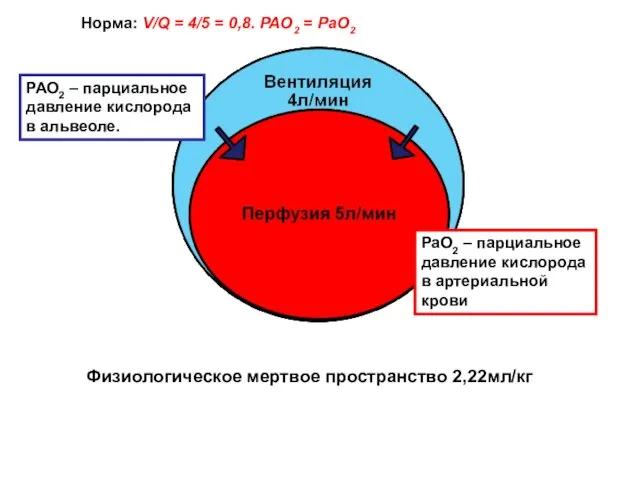
- 78. Норма: V/Q = 4/5 = 0,8. PAO2 = PaO2 РАО2 – парциальное давление кислорода в альвеоле.
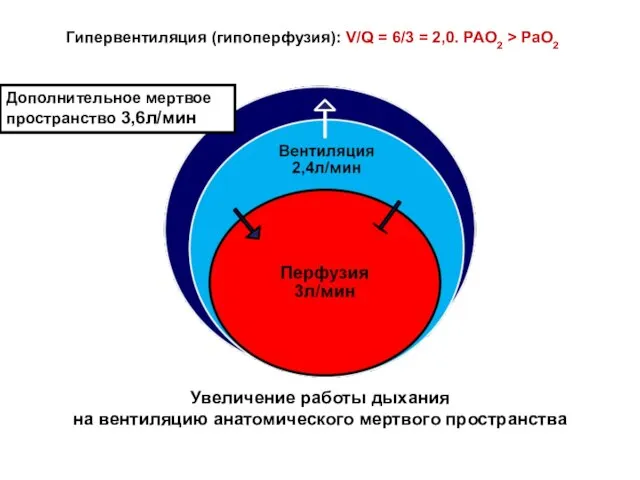
- 79. Гипервентиляция (гипоперфузия): V/Q = 6/3 = 2,0. PAO2 > PaO2 Дополнительное мертвое пространство 3,6л/мин Увеличение работы
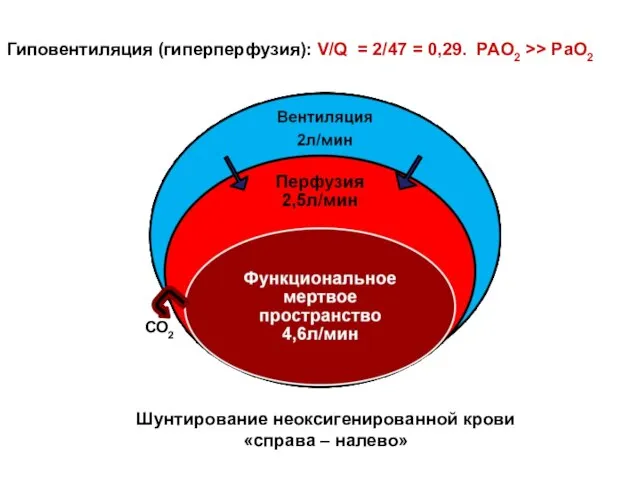
- 80. Гиповентиляция (гиперперфузия): V/Q = 2/47 = 0,29. PAO2 >> PaO2 СО2 Шунтирование неоксигенированной крови «справа –
- 81. РЕГУЛЯЦИЯ ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННОГО СООТНОШЕНИЯ. ТРАНСПОРТ ГАЗОВ Ауторегуляция: В участках гиповентиляции снижается кровоток (вазоконстрикция); в участках гипоперфузии снижается
- 82. ФЕТАЛЬНАЯ ЛЕГОЧНАЯ ЖИДКОСТЬ Начало секреции - 17 недель (гест.), замедление – за 2-3 дня до родов
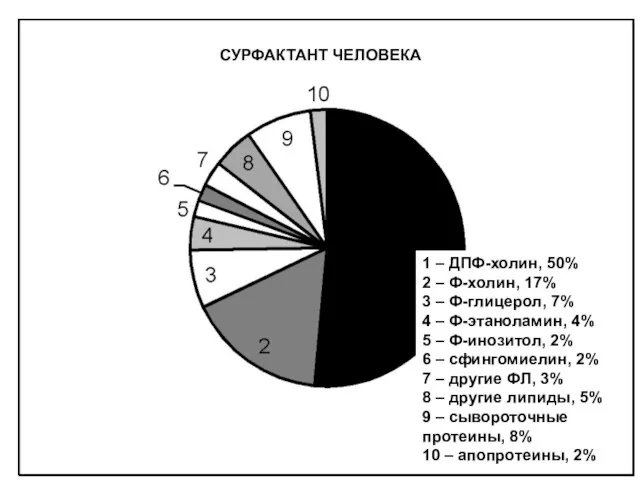
- 83. 1 – ДПФ-холин, 50% 2 – Ф-холин, 17% 3 – Ф-глицерол, 7% 4 – Ф-этаноламин, 4%
- 84. ПРОФИЛАКТИКА ДЕФИЦИТА СУРФАКТАНТА: АНТЕНАТАЛЬНОЕ ВВЕДЕНИЕ БЕТАМЕТАЗОНА 12 МГ х 2 р в/м, 2 ДНЯ, ДО 34
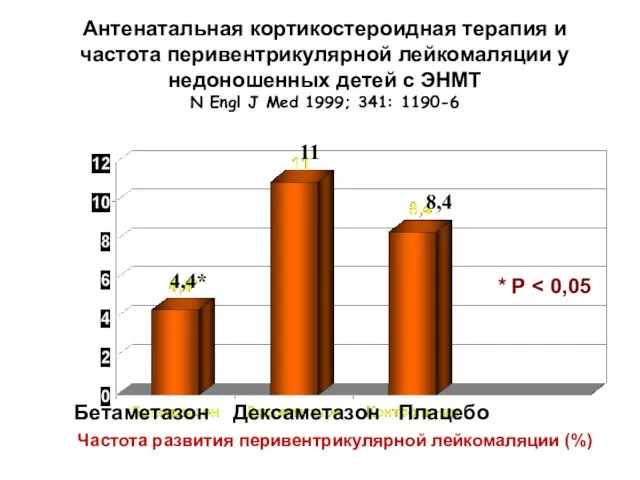
- 85. Антенатальная кортикостероидная терапия и частота перивентрикулярной лейкомаляции у недоношенных детей с ЭНМТ N Engl J Med
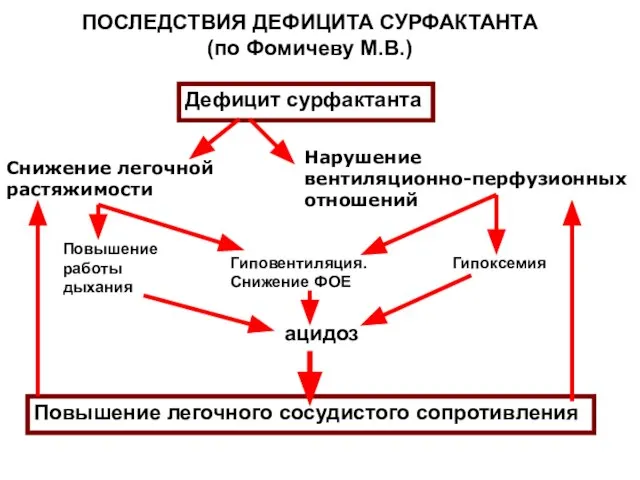
- 86. ПОСЛЕДСТВИЯ ДЕФИЦИТА СУРФАКТАНТА (по Фомичеву М.В.) Дефицит сурфактанта Снижение легочной растяжимости Нарушение вентиляционно-перфузионных отношений Повышение работы
- 87. СУРФАКТАНТ: ПРЕПАРАТЫ КУРОСУРФ – экстракт из легких свиньи. 1,25-2,5 мл/кг или 100-200мг/кг (ВАРМ). Апопротеины SP-A и
- 88. ОБЕСПЕЧЕНИЕ ОКСИГЕНАЦИИ И ВЕНТИЛЯЦИИ Вентиляция определяется частотой дыханий и амплитудой колебаний давления в дыхательных путях. Оксигенация
- 89. Типичные респираторные нарушения: респираторный дистресс-синдром; аспирационные синдромы; пневмония; персистирующая легочная гипертензия; обструкция легких; рестрикция легких. Независимо
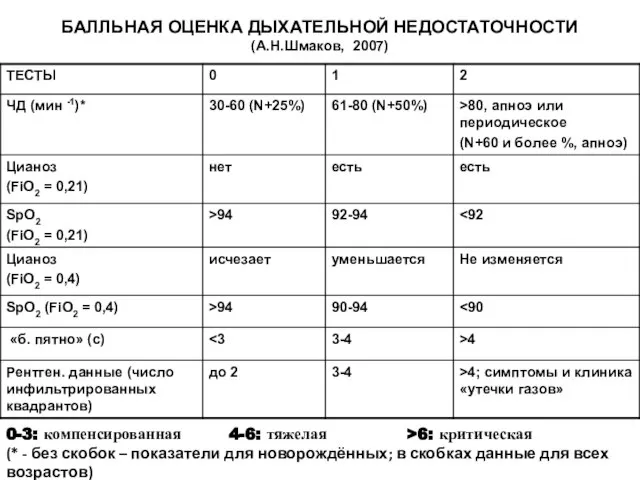
- 90. БАЛЛЬНАЯ ОЦЕНКА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ (А.Н.Шмаков, 2007) 0-3: компенсированная 4-6: тяжелая >6: критическая (* - без скобок
- 91. 0-5 компенсация; 6-9 сниженная управляемость; 10-15 гипоксия неуправляема.
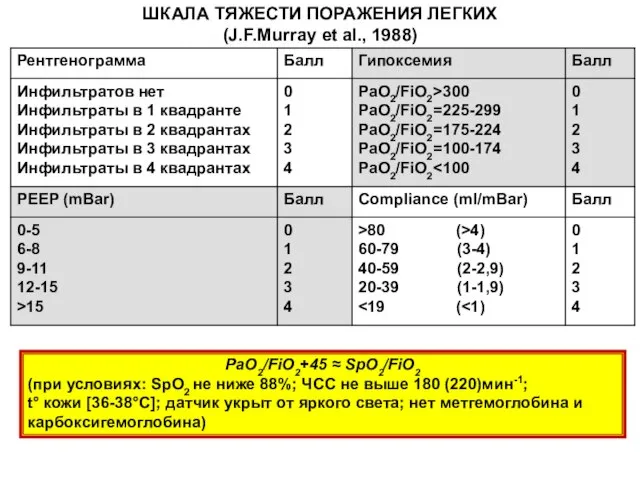
- 92. ШКАЛА ТЯЖЕСТИ ПОРАЖЕНИЯ ЛЕГКИХ (J.F.Murray et al., 1988) PaO2/FiO2+45 ≈ SpO2/FiO2 (при условиях: SpO2 не ниже
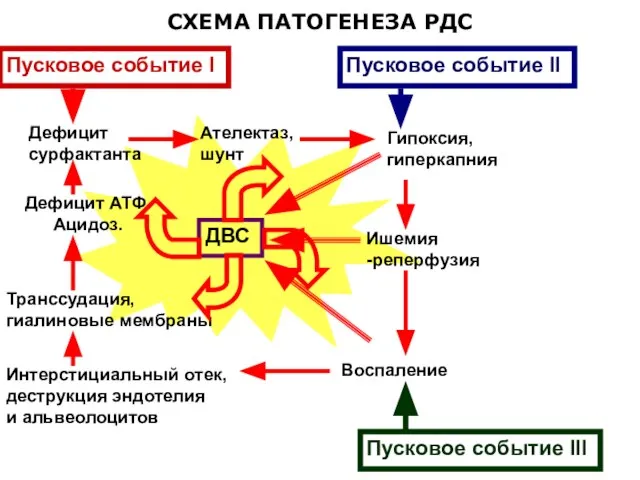
- 93. СХЕМА ПАТОГЕНЕЗА РДС Дефицит сурфактанта Ателектаз, шунт Гипоксия, гиперкапния Ишемия -реперфузия Интерстициальный отек, деструкция эндотелия и
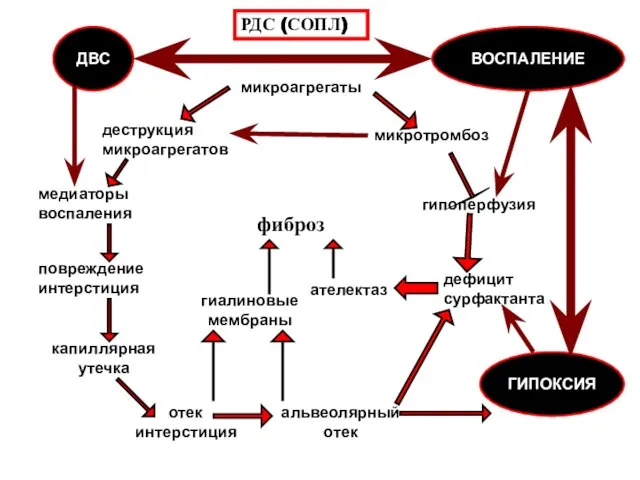
- 94. микроагрегаты микротромбоз гипоперфузия дефицит сурфактанта ателектаз деструкция микроагрегатов медиаторы воспаления повреждение интерстиция капиллярная утечка отек интерстиция
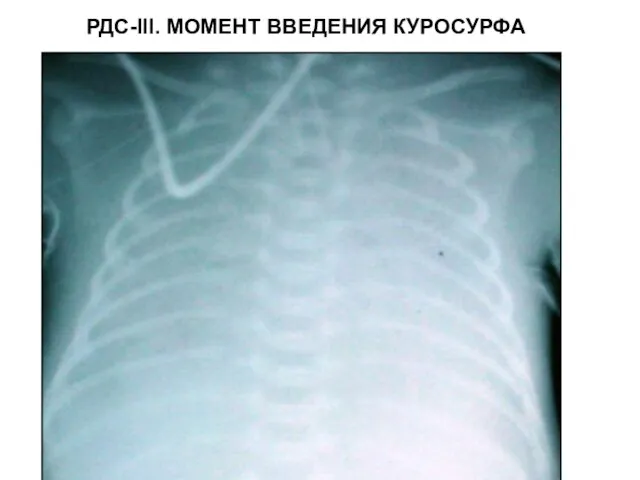
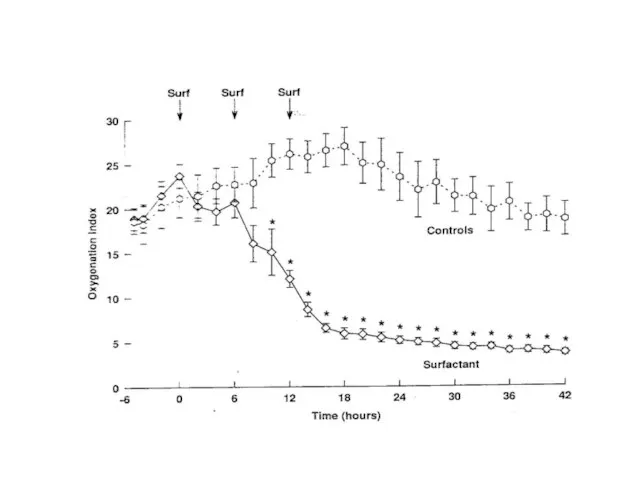
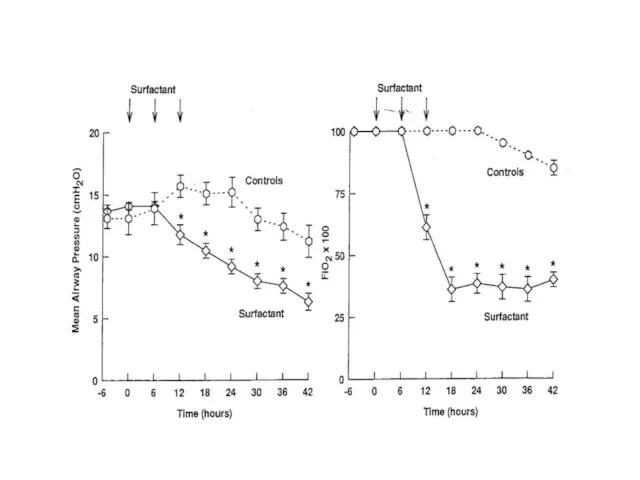
- 95. РДС-III. МОМЕНТ ВВЕДЕНИЯ КУРОСУРФА
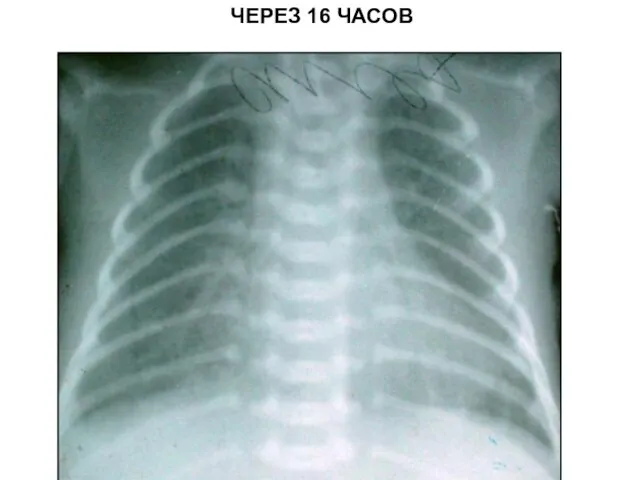
- 96. ЧЕРЕЗ 16 ЧАСОВ
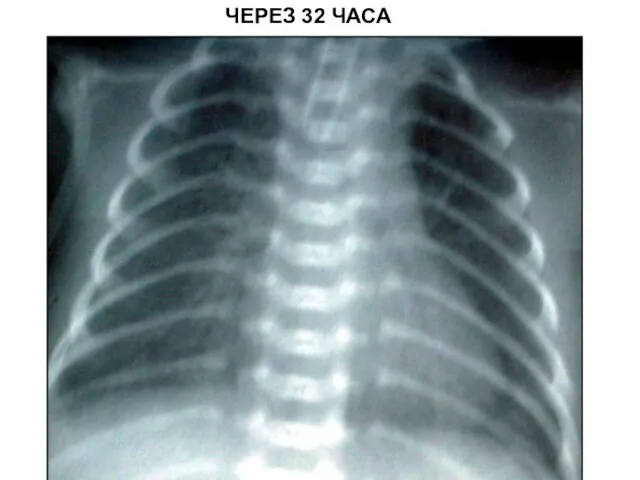
- 97. ЧЕРЕЗ 32 ЧАСА
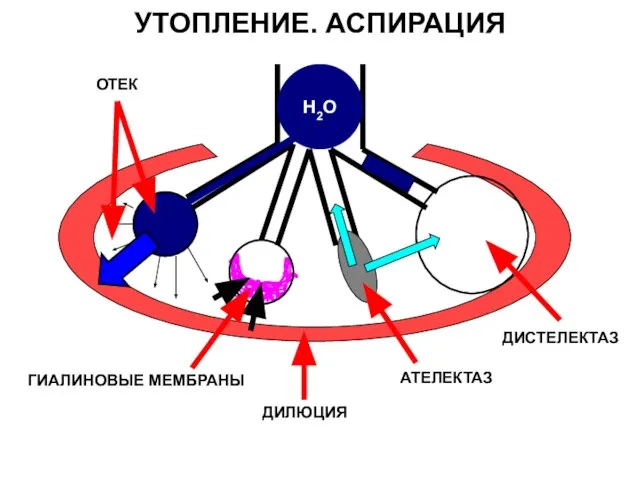
- 98. УТОПЛЕНИЕ. АСПИРАЦИЯ Н2О ОТЕК ДИЛЮЦИЯ ГИАЛИНОВЫЕ МЕМБРАНЫ АТЕЛЕКТАЗ ДИСТЕЛЕКТАЗ
- 99. CУРФАКТАНТ ПРИ ЛЕЧЕНИИ ПАЦИЕНТОВ С СИНДРОМОМ АСПИРАЦИИ МЕКОНИЯ (РКИ) При использовании «Сурванта» статистически значимо снизились: FiO2
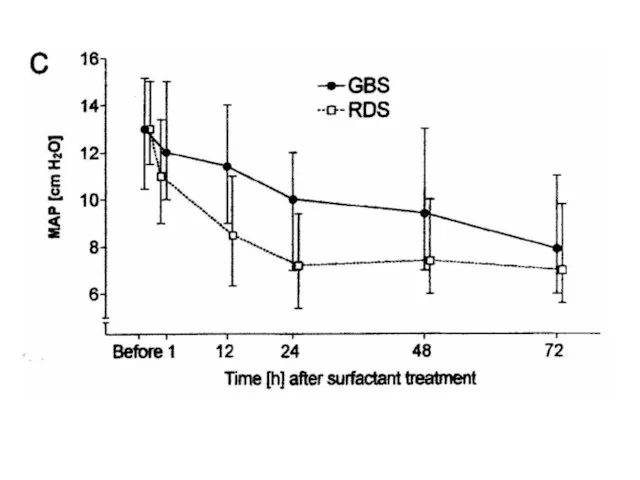
- 102. ПНЕВМОНИИ, ВЫЗВАННЫЕ СТРЕПТОКОККОМ «В» Herting E., Rauprich P., Walter G., Jarstrand C., Robertson B. Influence of
- 104. ПОБОЧНЫЕ ЭФФЕКТЫ ПРИ ЛЕЧЕНИИ СУРФАКТАНТОМ 1. Транзиторная гипоксия и брадикардия. 2. Транзиторное снижение АД и мозгового
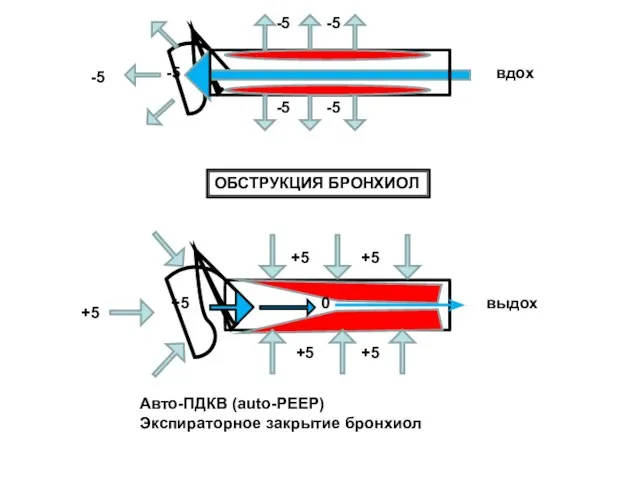
- 105. -5 -5 -5 -5 -5 -5 +5 +5 +5 +5 +5 +5 0 вдох выдох Авто-ПДКВ
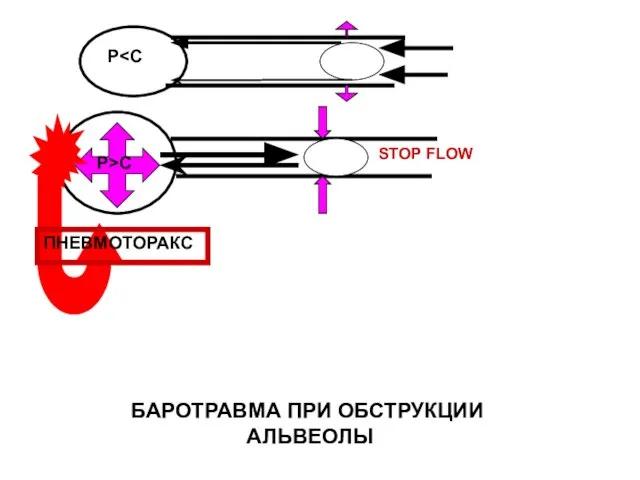
- 106. P>C P STOP FLOW БАРОТРАВМА ПРИ ОБСТРУКЦИИ АЛЬВЕОЛЫ ПНЕВМОТОРАКС
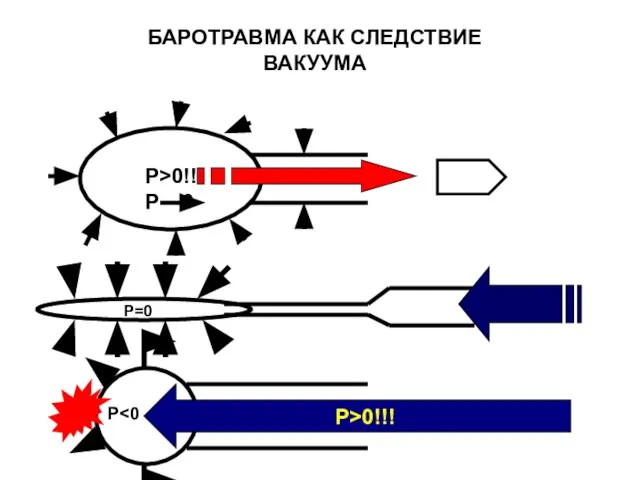
- 107. P>0!! P 0 P>0!!! P=0 P БАРОТРАВМА КАК СЛЕДСТВИЕ ВАКУУМА
- 108. КИСЛОРОД? ЧТО ДЕЛАТЬ!?
- 109. АКТИВНЫЕ ФОРМЫ КИСЛОРОДА Активация: нейтрофильный взрыв; окисление гипоксантина; синтез простагландинов и лейкотриенов. АФК – обязательные компоненты
- 110. ТОКСИЧЕСКИЕ ЭФФЕКТЫ КИСЛОРОДА Острая кислородная интоксикация: судороги, энцефалит, дистрофия, перивентрикулярная лейкомаляция, тромбофилия; внутрижелудочковые кровоизлияния. Хроническая кислородная
- 111. ТОКСИЧЕСКИЕ ЭФФЕКТЫ КИСЛОРОДА ПОВЫШАЮТ: FiO2 > 0,6; перегрев и переохлаждение; глюкокортикостероиды; инсулин; метилксантины (особенно эуфиллин); трентал;
- 112. РЕСПИРАТОРНАЯ ТЕРАПИЯ
- 113. CPAP (continuous positive airway pressure) СД ПДКВ (спонтанное дыхание с положительным давлением в конце выдоха) Continuous
- 114. СРАР: применение 4-5 мбар; ожидание 10 мин. SpO2 не увеличилось; Увеличить на 2 мбар; ожидание 10
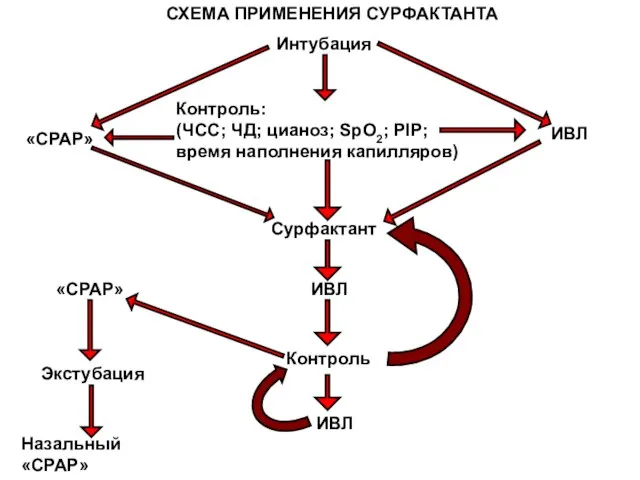
- 115. Интубация Контроль: (ЧСС; ЧД; цианоз; SpO2; PIP; время наполнения капилляров) «СРАР» ИВЛ Сурфактант «СРАР» ИВЛ Контроль
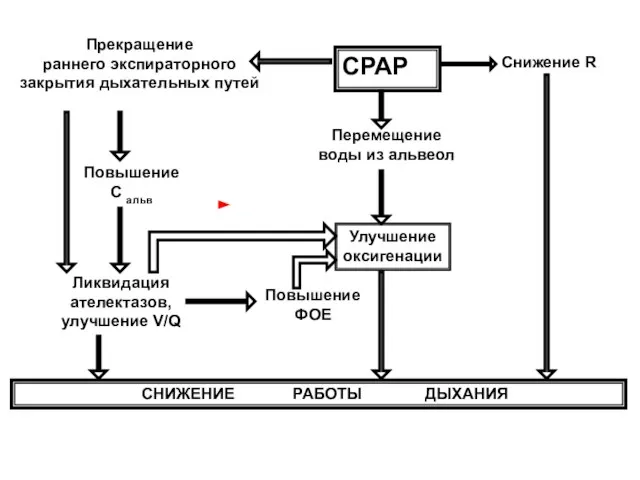
- 116. СРАР Прекращение раннего экспираторного закрытия дыхательных путей Снижение R Перемещение воды из альвеол Повышение С альв
- 117. ПОБОЧНЫЕ ЭФФЕКТЫ СРАР Как и при ИВЛ, побочные эффекты СРАР обусловлены повышением внутригрудного давления. Снижение венозного
- 118. ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ Классификация типов переключения респиратора на «выдох»: По времени вдоха (Тi) – time-cycled ventilation
- 119. РЕЖИМЫ ИВЛ IPPV (intermittent positive pressure ventilation). Спонтанные дыхания пациента отсутствуют или подавляются. Применение миорелаксанта снижает
- 120. РЕФЛЕКСЫ ГЕРИНГА – БРОЙЕРА: ИНСПИРАТОРНО-ТОРМОЗЯЩИЙ: дополнительное раздувание легких в фазе вдоха преждевременно прекращает вдох. ЭКСПИРАТОРНО-ОБЛЕГЧАЮЩИЙ: раздувание
- 121. РЕЖИМЫ ИВЛ IMV (intermittent mandatory ventilation). Пациент - триггерная вентиляция: A/C (assist/control). Вентилятор поддерживает каждую попытку
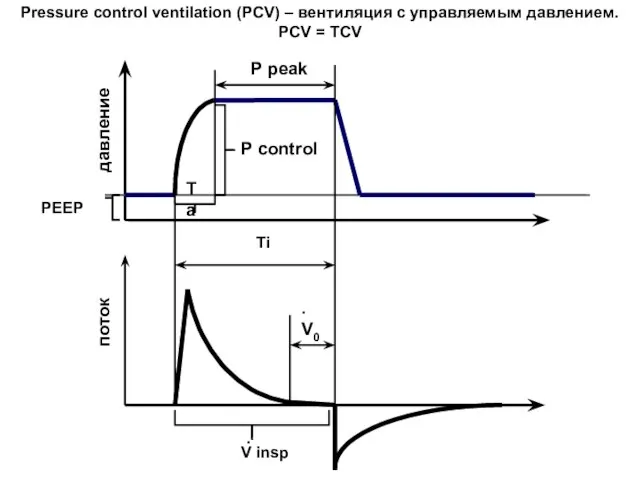
- 122. PEEP P control P peak Ti V insp ∙ Ta давление поток V0 ∙ Pressure control
- 123. MAP = K·(PIP – PEEP)· Ti Ti +Te + PEEP Влияние на МАР: PEEP > PIP
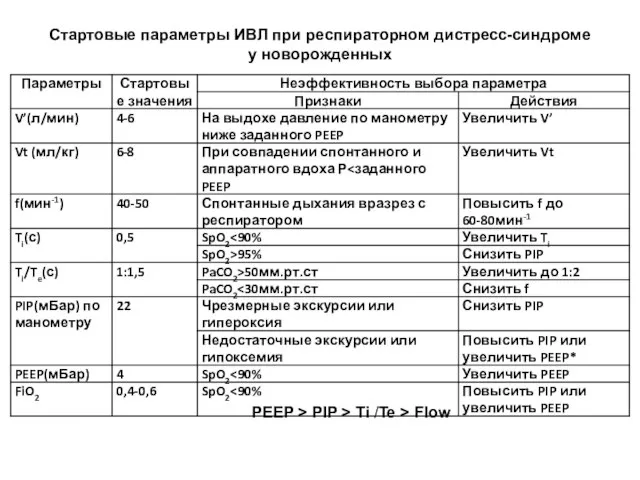
- 124. Стартовые параметры ИВЛ при респираторном дистресс-синдроме у новорожденных PEEP > PIP > Ti /Te > Flow
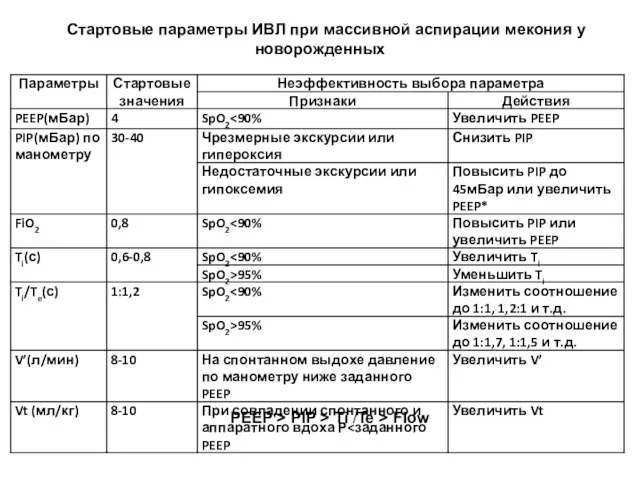
- 125. Стартовые параметры ИВЛ при массивной аспирации мекония у новорожденных PEEP > PIP > Ti /Te >
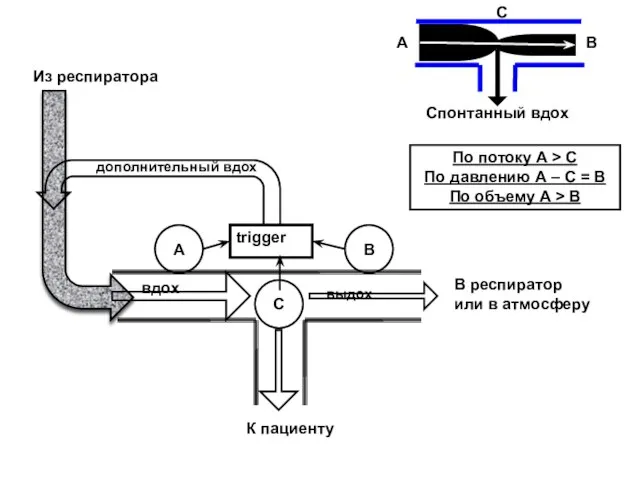
- 126. A B C trigger вдох выдох дополнительный вдох По потоку A > C По давлению А
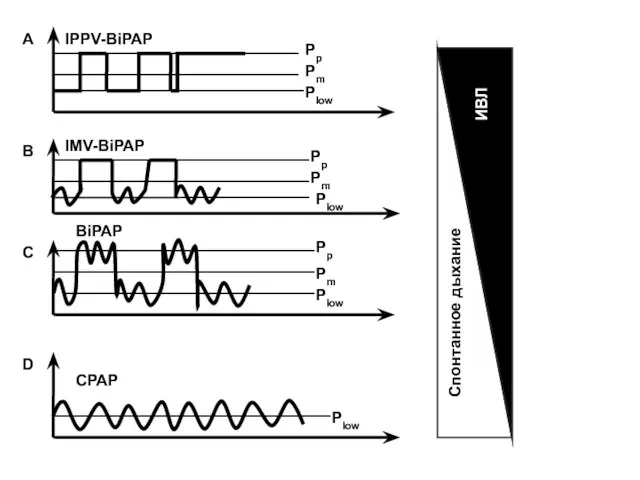
- 127. ИВЛ Спонтанное дыхание IPPV-BiPAP IMV-BiPAP BiPAP CPAP Pp Pp Pp Pm Pm Pm Plow Plow Plow
- 128. ВЧ ИВЛ: ТИПЫ Hight-frequency positive pressure ventilation (HF PPV) – высокочастотная вентиляция с положительным давлением; Hight-frequency
- 129. ВЧ ИВЛ: МЕХАНИЗМЫ ДЕЙСТВИЯ 1. Прямая альвеолярная вентиляция. 2. Кардиогенное смешивание. 3. Пенделлюфт (Disco lungs). 4.
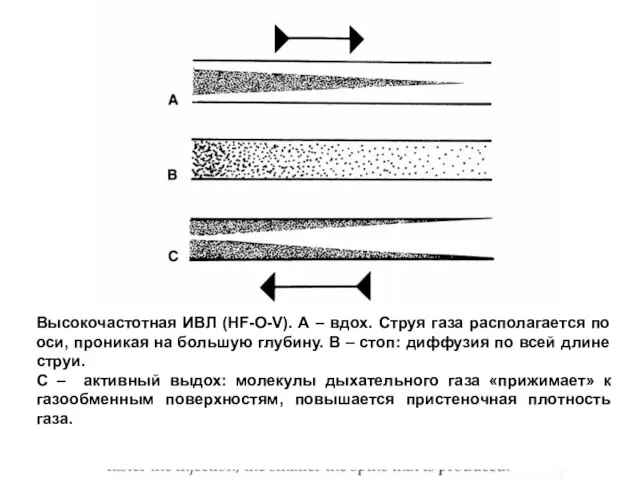
- 130. Высокочастотная ИВЛ (HF-О-V). А – вдох. Струя газа располагается по оси, проникая на большую глубину. В
- 131. УХОД 1. Интубация: на спонтанном дыхании. НТИ предпочтительна; ОТИ при дефиците времени. Обработка эндотрахеальной трубки силиконовой
- 132. БРОНХОДИЛАТАТОРЫ В ПЕРИОДЕ НОВОРОЖДЕННОСТИ ЗНАЧЕНИЯ НЕ ИМЕЮТ 1) β-2 – АГОНИСТЫ: сальбутамол (вентолин); фенотерол (беротек). 2)
- 133. ИНГАЛЯЦИИ 1. Бронходилататоры 2. Муколитики: ацетилцистеин; амброксол; фуросемид 3. Увлажнение: вода, изотонические солевые растворы Противопоказаны: гипертонические
- 134. ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ генерализованное поражение функций печени с активным патологическим воздействием на другие органы, в том числе
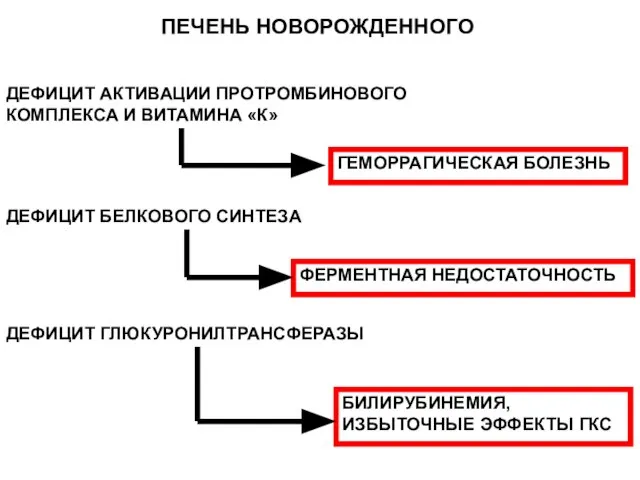
- 135. ПЕЧЕНЬ НОВОРОЖДЕННОГО ДЕФИЦИТ АКТИВАЦИИ ПРОТРОМБИНОВОГО КОМПЛЕКСА И ВИТАМИНА «К» ДЕФИЦИТ БЕЛКОВОГО СИНТЕЗА ДЕФИЦИТ ГЛЮКУРОНИЛТРАНСФЕРАЗЫ ГЕМОРРАГИЧЕСКАЯ БОЛЕЗНЬ
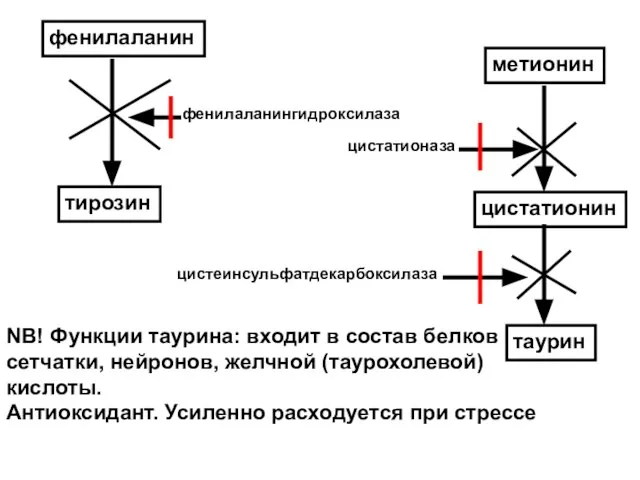
- 136. фенилаланин фенилаланингидроксилаза тирозин метионин цистатионин цистатионаза таурин цистеинсульфатдекарбоксилаза NB! Функции таурина: входит в состав белков сетчатки,
- 137. ПРЯМОЕ РАЗРУШАЮЩЕЕ ДЕЙСТВИЕ: воспаление; отравления (нитрокраски, дихлорэтан, ФОС, аммиак, сульфаниламиды, тубазид, парацетамол, салицилаты, этанол, фаллоидины, афлотоксин).
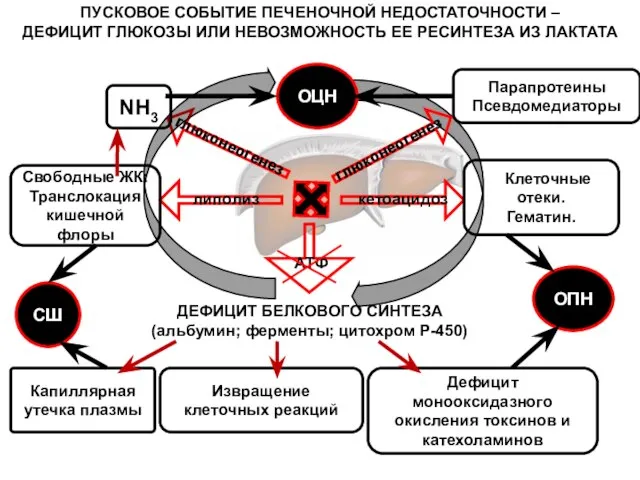
- 138. ДЕФИЦИТ БЕЛКОВОГО СИНТЕЗА (альбумин; ферменты; цитохром Р-450) Капиллярная утечка плазмы Свободные ЖК: Транслокация кишечной флоры Дефицит
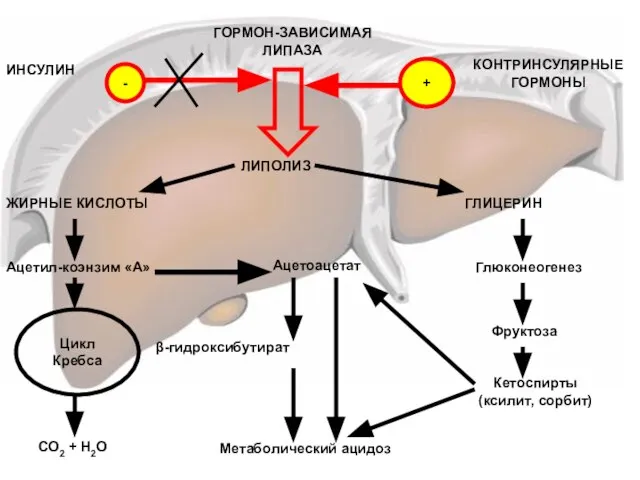
- 139. ИНСУЛИН - ГОРМОН-ЗАВИСИМАЯ ЛИПАЗА КОНТРИНСУЛЯРНЫЕ ГОРМОНЫ + ЛИПОЛИЗ ЖИРНЫЕ КИСЛОТЫ ГЛИЦЕРИН Ацетил-коэнзим «А» Цикл Кребса CO2
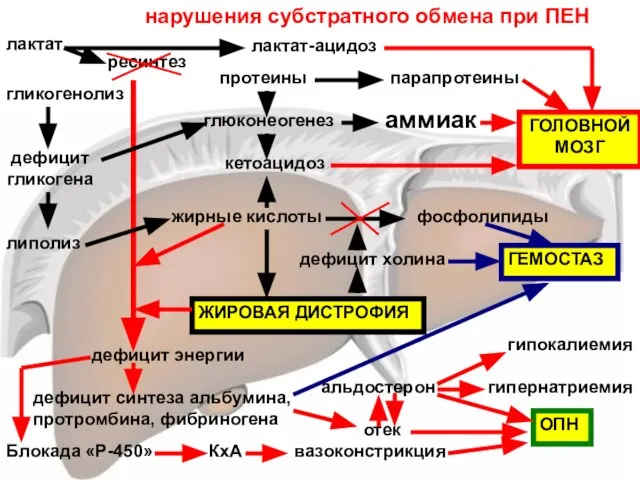
- 140. гликогенолиз протеины лактат глюконеогенез ресинтез дефицит гликогена липолиз жирные кислоты ЖИРОВАЯ ДИСТРОФИЯ кетоацидоз лактат-ацидоз дефицит холина
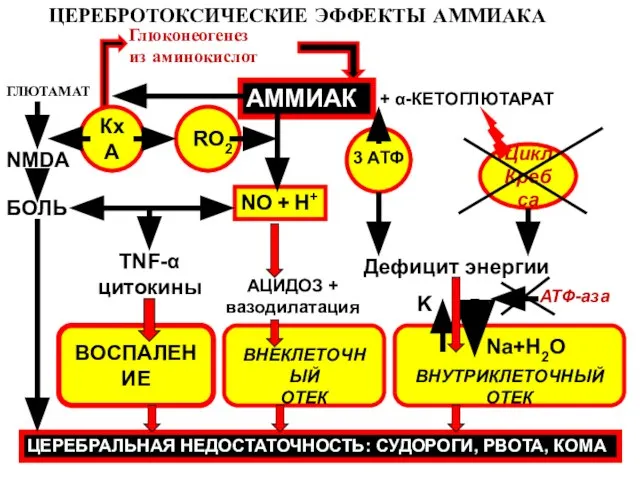
- 141. ЦЕРЕБРОТОКСИЧЕСКИЕ ЭФФЕКТЫ АММИАКА АММИАК + α-КЕТОГЛЮТАРАТ 3 АТФ ГЛЮТАМАТ RO2 NO + H+ Цикл Кребса Дефицит
- 142. ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ (синдром Рея) ОРВИ Провокация (аспирин, парацетамол) Гипертермия, повторная рвота, судороги, кома Гиперлейкоцитоз; нейтрофилез –
- 143. ИНТЕНСИВНАЯ ТЕРАПИЯ ОСТРОЙ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ 1. Искусственное питание (зондовое или парентеральное): ограничение белка; исключение жира. Избыток
- 144. ОСТРЫЕ КОАГУЛОПАТИИ
- 145. ПРИ ВСЕМ РАЗНООБРАЗИИ ПРИЧИН И МЕХАНИЗМОВ РЕАЛИЗАЦИИ, ПРИОБРЕТЕННЫЕ КОАГУЛОПАТИИ СВОДЯТСЯ К 4 ТИПОВЫМ ВАРИАНТАМ (Баркаган З.С.)
- 146. ОСОБЕННОСТИ СИСТЕМЫ ГЕМОСТАЗА У НОВОРОЖДЕННЫХ ТРОМБОФИЛИЯ, ПРЕДРАСПОЛОЖЕННОСТЬ К КРОВОТЕЧЕНИЯМ 1. Высокая тромбопластическая активность. 2. «Физиологический» дефицит
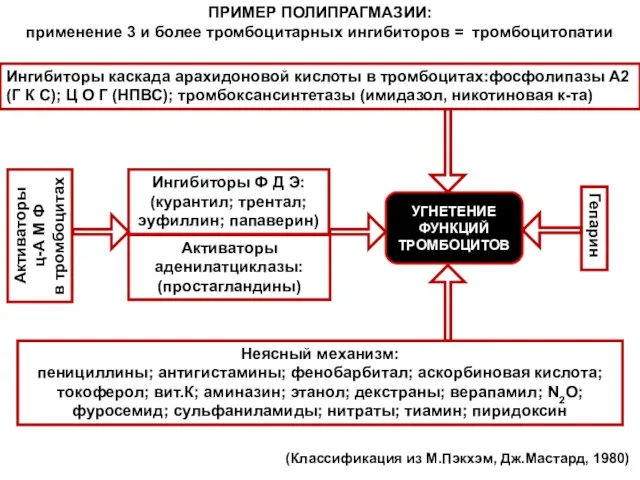
- 147. ПРИМЕР ПОЛИПРАГМАЗИИ: применение 3 и более тромбоцитарных ингибиторов = тромбоцитопатии УГНЕТЕНИЕ ФУНКЦИЙ ТРОМБОЦИТОВ Ингибиторы каскада арахидоновой
- 148. ПОЙКИЛОТЕРМИЯ
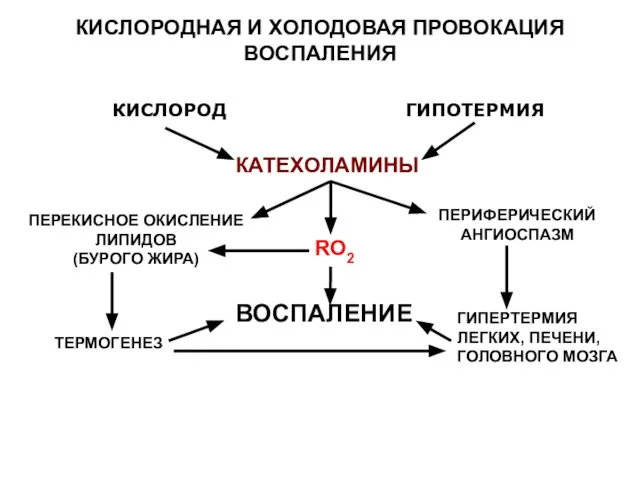
- 149. КИСЛОРОДНАЯ И ХОЛОДОВАЯ ПРОВОКАЦИЯ ВОСПАЛЕНИЯ КИСЛОРОД ГИПОТЕРМИЯ КАТЕХОЛАМИНЫ ПЕРИФЕРИЧЕСКИЙ АНГИОСПАЗМ ГИПЕРТЕРМИЯ ЛЕГКИХ, ПЕЧЕНИ, ГОЛОВНОГО МОЗГА ПЕРЕКИСНОЕ
- 150. ГИПОТЕРМИЯ: МИФЫ ФАКТЫ
- 151. ИНКУБАТОР «КАЛЕО»
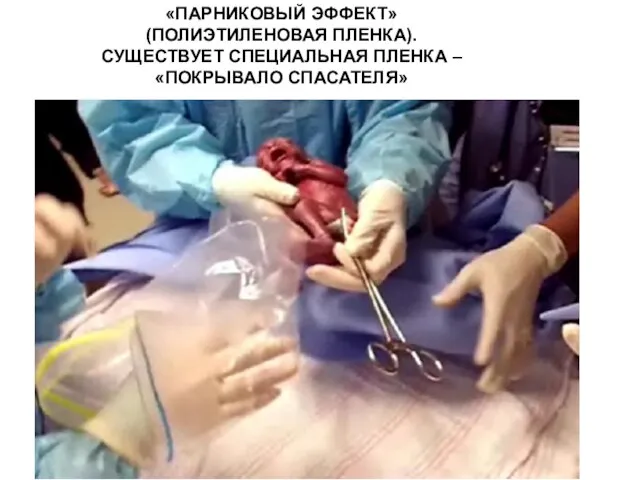
- 152. «ПАРНИКОВЫЙ ЭФФЕКТ» (ПОЛИЭТИЛЕНОВАЯ ПЛЕНКА). СУЩЕСТВУЕТ СПЕЦИАЛЬНАЯ ПЛЕНКА – «ПОКРЫВАЛО СПАСАТЕЛЯ»
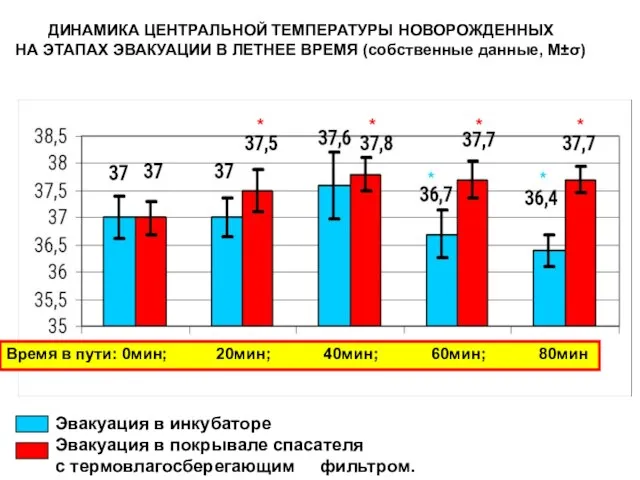
- 153. ДИНАМИКА ЦЕНТРАЛЬНОЙ ТЕМПЕРАТУРЫ НОВОРОЖДЕННЫХ НА ЭТАПАХ ЭВАКУАЦИИ В ЛЕТНЕЕ ВРЕМЯ (собственные данные, М±σ) Эвакуация в инкубаторе
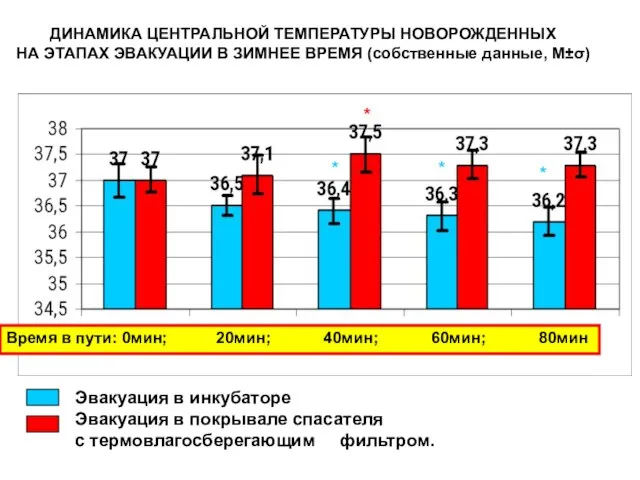
- 154. ДИНАМИКА ЦЕНТРАЛЬНОЙ ТЕМПЕРАТУРЫ НОВОРОЖДЕННЫХ НА ЭТАПАХ ЭВАКУАЦИИ В ЗИМНЕЕ ВРЕМЯ (собственные данные, М±σ) * * *
- 155. 1. Прямое влияние гипотермии на риск смерти новорожденных в послеоперационном периоде не выявлено. 2. Новорожденные с
- 156. ОПН ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ – КОНЕЧНЫЙ ЭТАП НАРУШЕНИЙ ГЕМОДИНАМИКИ, ПРЕДИКТОР ЛЕТАЛЬНОГО ИСХОДА ПОЧКИ НОВОРОЖДЕННОГО: -высокая экскреция
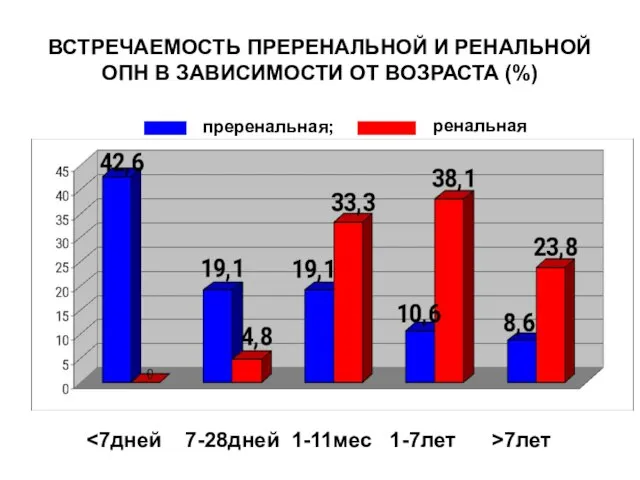
- 157. ВСТРЕЧАЕМОСТЬ ПРЕРЕНАЛЬНОЙ И РЕНАЛЬНОЙ ОПН В ЗАВИСИМОСТИ ОТ ВОЗРАСТА (%) 7лет преренальная; ренальная
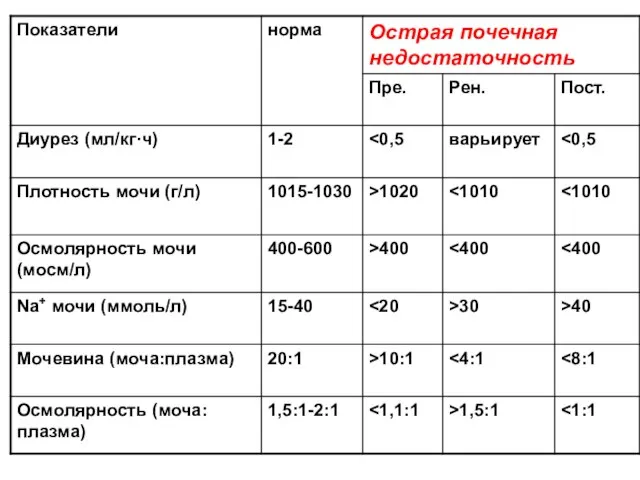
- 158. КЛАССИФИКАЦИЯ ОПН ПО ПУСКОВЫМ МЕХАНИЗМАМ ЭКСКРЕТИРУЕМАЯ ФРАКЦИЯ НАТРИЯ Преренальная (гипоперфузионная) ОПН. FeNa Ренальная (истинная) ОПН. FeNa≥2
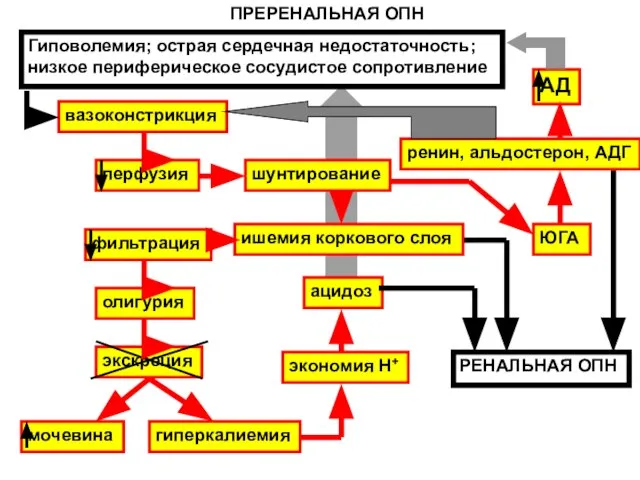
- 160. ПРЕРЕНАЛЬНАЯ ОПН Гиповолемия; острая сердечная недостаточность; низкое периферическое сосудистое сопротивление перфузия ишемия коркового слоя шунтирование фильтрация
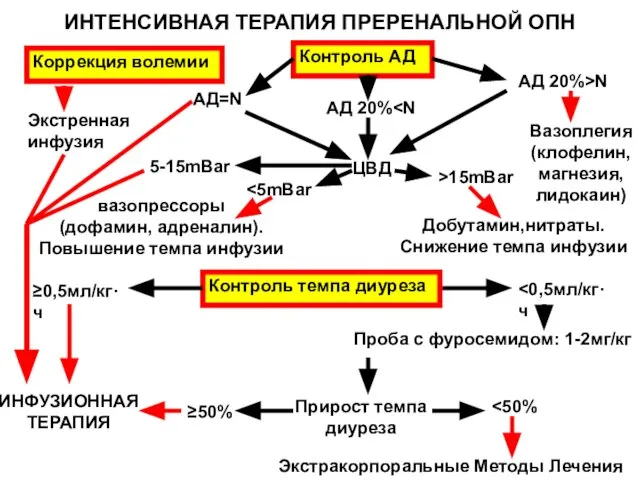
- 161. ИНТЕНСИВНАЯ ТЕРАПИЯ ПРЕРЕНАЛЬНОЙ ОПН Коррекция волемии Экстренная инфузия Контроль АД АД 20% >15mBar АД 20%>N вазопрессоры
- 162. ИНТЕНСИВНАЯ ТЕРАПИЯ РЕНАЛЬНОЙ ОПН 1. Ограничение объема регидратации: диурез + перспирация + измеряемые потери + 0,2ФП.
- 163. ПОЛИОРГАННАЯ НЕДОСТАТОЧНОСТЬ (определение) ПОН - дезинтеграция регуляторных систем, обеспечивающих целостность организма, проявляющаяся несостоятельностью 2 и более
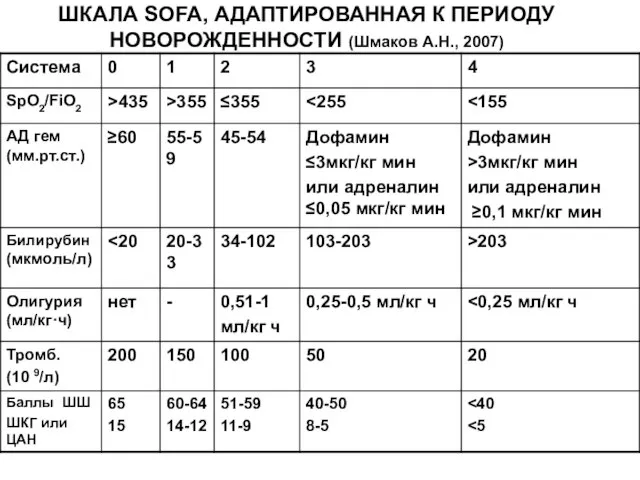
- 164. ШКАЛА SOFA, АДАПТИРОВАННАЯ К ПЕРИОДУ НОВОРОЖДЕННОСТИ (Шмаков А.Н., 2007)
- 165. ПРОГНОЗИРОВАНИЕ ЛЕТАЛЬНЫХ ИСХОДОВ ПО БАЛЛАМ SOFA ЧЕРЕЗ 48 ЧАСОВ ЛЕЧЕНИЯ 0 – 8 баллов: ожидаемая летальность
- 166. ФАКТОРЫ ОПЕРАЦИОННОЙ АГРЕССИИ И ВОЗМОЖНОСТИ АНЕСТЕЗИОЛОГИЧЕСКОЙ ЗАЩИТЫ Детская хирургия есть хирургия новорожденных (Баиров Г.А.)
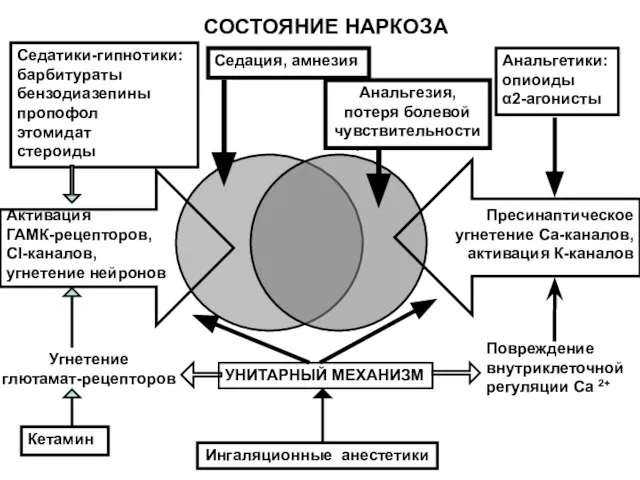
- 167. СОСТОЯНИЕ НАРКОЗА Седатики-гипнотики: барбитураты бензодиазепины пропофол этомидат стероиды Активация ГАМК-рецепторов, Cl-каналов, угнетение нейронов Угнетение глютамат-рецепторов Кетамин
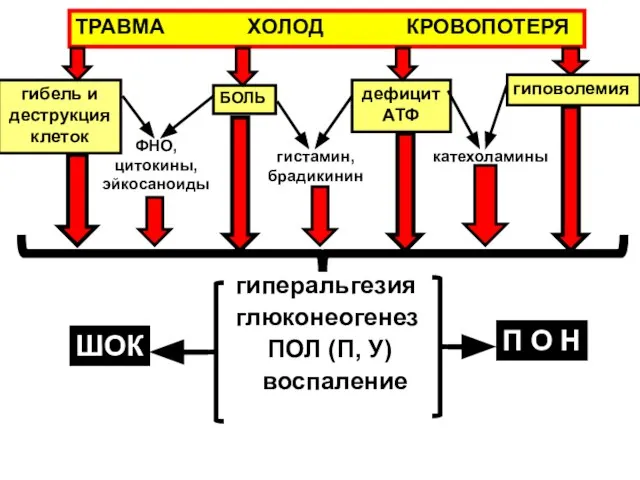
- 168. ТРАВМА ХОЛОД КРОВОПОТЕРЯ гибель и деструкция клеток гиповолемия катехоламины ФНО, цитокины, эйкосаноиды гистамин, брадикинин гиперальгезия глюконеогенез
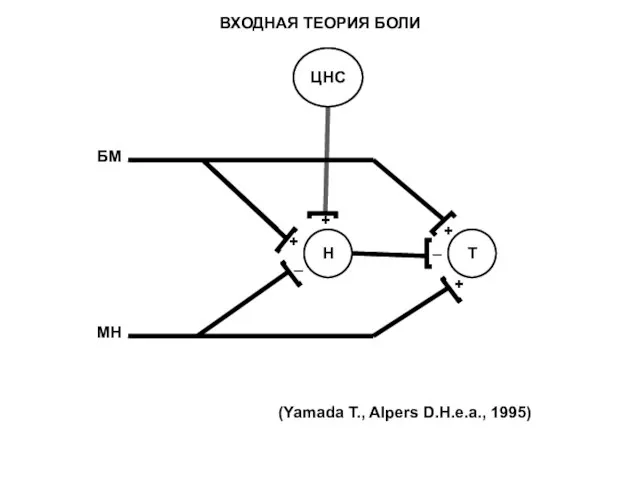
- 169. + + + + _ _ Н Т ЦНС БМ МН (Yamada T., Alpers D.H.e.a., 1995)
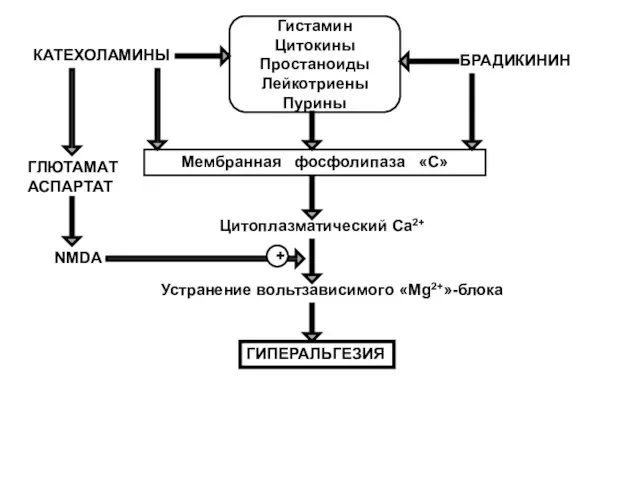
- 170. Гистамин Цитокины Простаноиды Лейкотриены Пурины БРАДИКИНИН КАТЕХОЛАМИНЫ Мембранная фосфолипаза «С» Цитоплазматический Са2+ Устранение вольтзависимого «Mg2+»-блока ГИПЕРАЛЬГЕЗИЯ
- 171. КРИТЕРИИ ГОТОВНОСТИ ДЕТЕЙ К ОПЕРАЦИИ
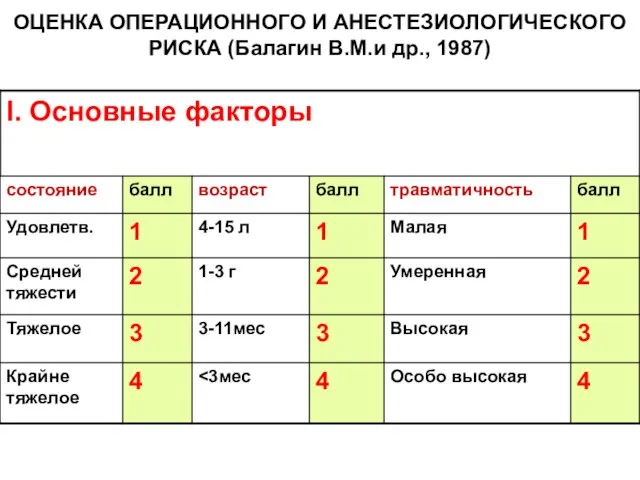
- 172. ОЦЕНКА ОПЕРАЦИОННОГО И АНЕСТЕЗИОЛОГИЧЕСКОГО РИСКА (Балагин В.М.и др., 1987)
- 173. ОЦЕНКА ОПЕРАЦИОННОГО И АНЕСТЕЗИОЛОГИЧЕСКОГО РИСКА (Балагин В.М.и др., 1987)
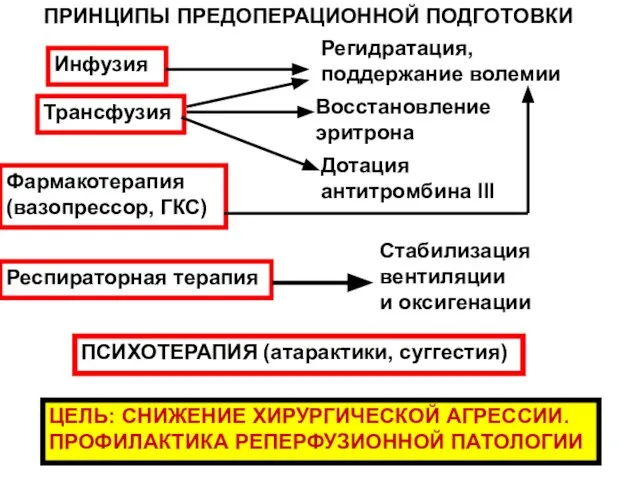
- 174. Инфузия Регидратация, поддержание волемии Трансфузия Восстановление эритрона Дотация антитромбина III Фармакотерапия (вазопрессор, ГКС) Респираторная терапия Стабилизация
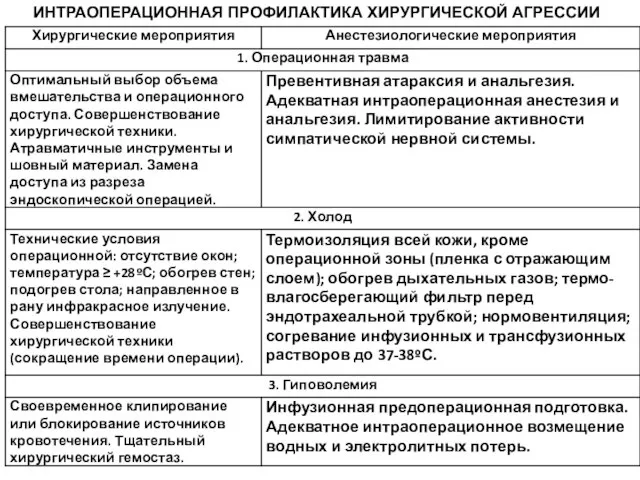
- 175. ИНТРАОПЕРАЦИОННАЯ ПРОФИЛАКТИКА ХИРУРГИЧЕСКОЙ АГРЕССИИ
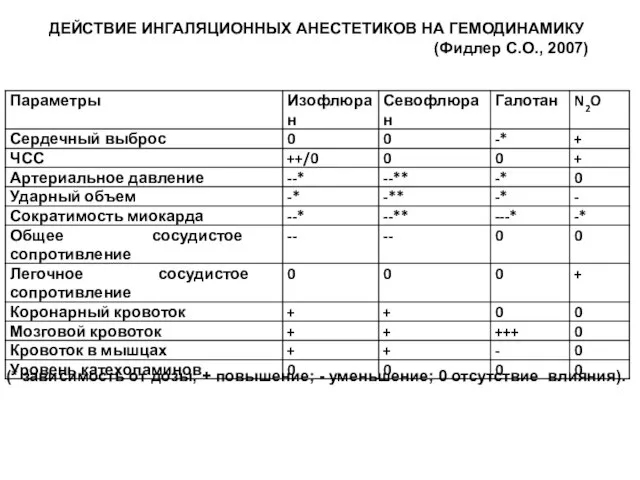
- 176. (* зависимость от дозы; + повышение; - уменьшение; 0 отсутствие влияния). ДЕЙСТВИЕ ИНГАЛЯЦИОННЫХ АНЕСТЕТИКОВ НА ГЕМОДИНАМИКУ
- 177. РАСЧЕТ ВЕЛИЧИНЫ ИНТРАОПЕРАЦИОННОЙ КРОВОПОТЕРИ D(л)=ОЦК(Htn – Hta)/Htn или D(л)=ОЦК(Hbn – Hba)/Hbn Где: ОЦК – объем циркулирующей
- 178. ПРИНЦИПЫ ОБЩЕЙ АНЕСТЕЗИИ 1. Превентивная анальгезия 2. Обязательная седация и анальгезия при манипуляциях (катетеризации, пункции) 3.
- 179. СХЕМЫ ОБЩЕЙ АНЕСТЕЗИИ 1. Мононаркоз промедолом: (атропин 0.01-0.02мг/кг) - 0,5мг/кг – интубация – 1,5мг/кг – поддерживающая
- 180. НЮАНСЫ АНЕСТЕЗИИ У НОВОРОЖДЕННЫХ Нет показаний к применению закиси азота! Нет коллатеральной вентиляции. Воздушные ловушки. Диффузия
- 182. Скачать презентацию























































































 Межкультурные коммуникации
Межкультурные коммуникации Современные педагогические технологии и их роль в педагогическом процессе
Современные педагогические технологии и их роль в педагогическом процессе 22 апреля 2011 года утверждена Программа АО «НК «КазМунайГаз» по развитию казахстанского содержания на 2011-2015 годы
22 апреля 2011 года утверждена Программа АО «НК «КазМунайГаз» по развитию казахстанского содержания на 2011-2015 годы Гестационнный сахарный диабет
Гестационнный сахарный диабет Логарифмический мирПроект выполнен учащимися 11 класса.2008г.
Логарифмический мирПроект выполнен учащимися 11 класса.2008г. Танцы народов мира
Танцы народов мира ООО ”Гламурные компьютеры”. Системные блоки, монитор, клавиатуры, мышки, колонки
ООО ”Гламурные компьютеры”. Системные блоки, монитор, клавиатуры, мышки, колонки Влияние ароматов растений на организм человека
Влияние ароматов растений на организм человека Магнетизм
Магнетизм «Я бы в мэры пошёл – Пусть меня научат.
«Я бы в мэры пошёл – Пусть меня научат. Функции в языках объектно-ориентированного программирования
Функции в языках объектно-ориентированного программирования Зимние Олимпийские игры.
Зимние Олимпийские игры. Знакомьтесь !!! Кременская Центральная Районная Библиотека
Знакомьтесь !!! Кременская Центральная Районная Библиотека Презентация на тему Подготовка к усвоению табличных случаев умножения
Презентация на тему Подготовка к усвоению табличных случаев умножения  Организация рационального использования воды. Критерий рациональности использования воды
Организация рационального использования воды. Критерий рациональности использования воды Девочки:
Девочки: Презентация на тему Сладков "Снег и ветер"
Презентация на тему Сладков "Снег и ветер" Внутреннее строение звезд
Внутреннее строение звезд Звук. Звуковые явления
Звук. Звуковые явления “ИНОВАТИВНА МРЕЖА ЗА РАЗВИТИЕНА СОЦИАЛНИ ПРЕДПРИЯТИЯ”
“ИНОВАТИВНА МРЕЖА ЗА РАЗВИТИЕНА СОЦИАЛНИ ПРЕДПРИЯТИЯ” Международный день защиты детей
Международный день защиты детей Комплексная программа развития и воспитания дошкольников в Образовательной системе "Школа 2100"
Комплексная программа развития и воспитания дошкольников в Образовательной системе "Школа 2100" Микропроцессорные системы
Микропроцессорные системы Совершенствование сбытовой политики предприятия (на примере СПК Кобраловский)
Совершенствование сбытовой политики предприятия (на примере СПК Кобраловский) Подготовила: Клеутина С.А., Группа МЭ-092 _
Подготовила: Клеутина С.А., Группа МЭ-092 _ My gymnasium is the best
My gymnasium is the best Программно-методический комплекс «Социомониторинг» как одно из условий повышения эффективности социально-психолого-педагогичес
Программно-методический комплекс «Социомониторинг» как одно из условий повышения эффективности социально-психолого-педагогичес Шаблон презентации
Шаблон презентации