Содержание
- 3. ААП - це лікарські засоби різної фармакологічної дії, які застосовуються для усунення та профілактики порушень серцевого
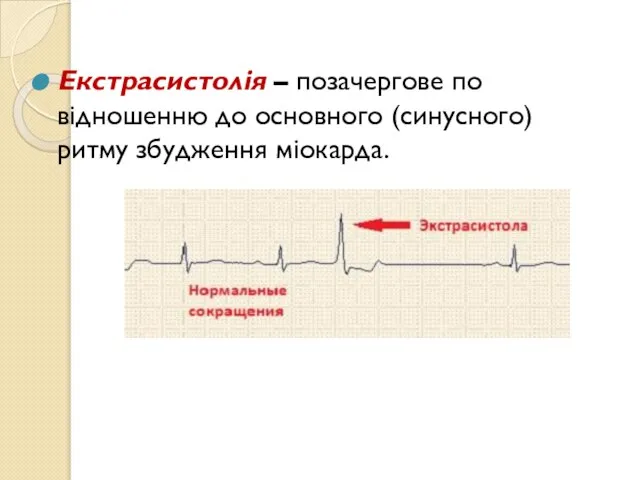
- 4. Екстрасистолія – позачергове по відношенню до основного (синусного) ритму збудження міокарда.
- 5. Обстеження хворого з екстрасистолією: 1. Клініко-інструментальне обстеження проводиться в напрямку виявлення можливого етіологічного чинника екстрасистолії та
- 6. √ Покази до застосування ААТ при екстрасистолії: ♦ екстрасистолія, яка суб’єктивно погано переноситься хворими ♦ екстрасистолія,
- 7. √ Варіанти ААТ: ♦ постійна антиаритмічна терапія (у випадках алоритмій, при частих епізодах екстрасистолії) ♦ альтернуюча
- 8. Вибір ААП для постійної терапії будується за наступним алгоритмом:
- 9. Клінічна ситуація №1: структурне ураження міокарда не визначається/або мінімальне Бета-адреноблокатори ↓ препарати 1С класу, які володіють
- 10. ♦ Клінічна ситуація №2: наявність тяжкого структурного ураження міокарда, систолічної дисфункції міокарда (ФВ Вибір обмежений в
- 11. Усунення екстрасистолічного кризу (епізоду екстрасистолії) Пропранолол 40-80 мг/одноразово у поєднанні з седативними Пропафенон 150-600 мг/одноразово Етацизин
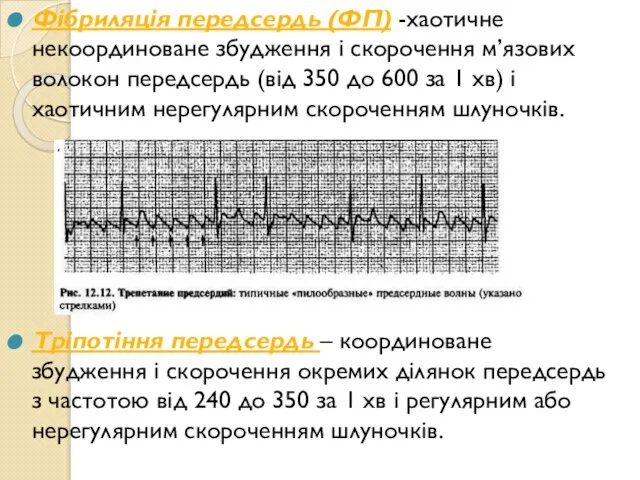
- 12. Фібриляція передсердь (ФП) -хаотичне некоординоване збудження і скорочення м’язових волокон передсердь (від 350 до 600 за
- 13. Стратегія відновлення синусового ритму У кожному крнкретному випадку питання доцільності відновлення синусового ритму вирішується індивідуально! Мотивація
- 14. Протипокази до відновлення синусового ритму: Вади серця, котрі підлягають оперативному лікуванню Менше 6 місяців післе хірургічної
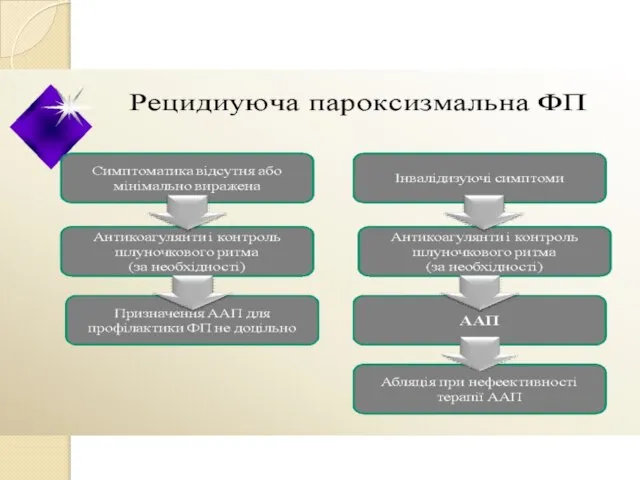
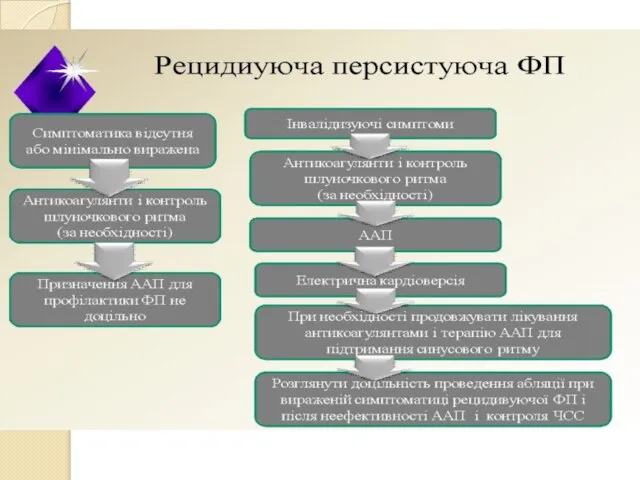
- 15. Сучасна стратегія введення хворих при різних формах ФП/ТП
- 18. Тактика відновлення синусового ритму при ФП і ТП 1 ситуація – напад аритмії (до 3-х днів)
- 19. 2 ситуація – напад аритмії (до 3-х днів) супроводжується нетяжкими симптомами при відсутності декомпенсованих захворювань ↓
- 20. Підготовка до відновлення синусового ритму (тривалість 3-4 тижні) етіотропна терапія (протизапальна терапія, нормалізація АТ, компенсація функції
- 21. Антикоагулянтна терапія (3-4 тижні до проведення конверсії синусового ритму і 3-4 тижні після) Мета: профілактика тромбоемболічних
- 27. Методика призначення тривалої антиаритмічної терапії Флекаінід 200-300 мг на добу Пропафенон 450-900 мг Етацизин 100-200 мг
- 28. Постійна форма ФП і ТП тахісистолічний варіант Контроль ЧСС і переведення тахісистолії в нормосистолію етіотропна і
- 29. Контроль ЧСС бета-адреноблокатори: - конкор 5-10 мг/доб - локрен (бетаксолол) 20-10 мг/доб - метопролол ретард 100-200
- 30. Нормосистолічний варіант - спеціальної антиаритмічної терапії ця категорія хворих не потребує! - етіотропна і симптоматична терапія
- 31. Покази до хірургічного лікування: ТП (абляція ділянок легеневих вен) – висока ефективність! ФП на тлі синдрому
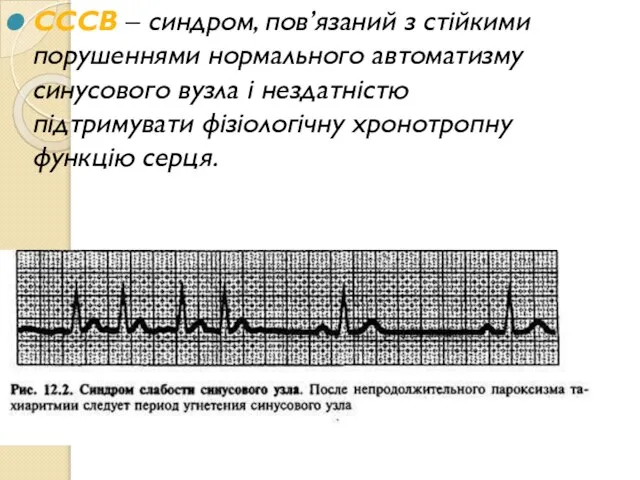
- 32. СССВ – синдром, пов’язаний з стійкими порушеннями нормального автоматизму синусового вузла і нездатністю підтримувати фізіологічну хронотропну
- 33. Діагностика: 1. Атропінова проба – одноразове в/в введення 0,02 мг/кг 0,1% атропіну призводить до приросту ЧСС
- 34. Невідкладна допомога при брадикардіях: Атропін 0,1% 1-2 мл в/в; Ітроп під язик Еуфілін 2,4% - 5-10
- 35. Лікування СССВ: 1. У разі асимптомного або малосимптомного перебігу (відсутність вираженої клінічної симптоматики) можливо спостереження за
- 36. Синдром Морганьи-Адамса-Стокса (МАС) – характеризуеться нападами втрати свідомості, нерідко судомами внаслідок порушень серцевого ритму або провідності.
- 37. Мета невідкладної допомоги: механічними методами, фармакологічними засобами і/або електричними імпульсами активізувати збудження міокарду і відновити скорочення
- 38. Фармакологічна підтримка: 1. Атропін 2-3 мл в/в 2. Адреналін 1 мл в/в 3. Еуфілін 5 мл
- 39. Синдром WPW – характеризується передчасним збудженням шлуночків унаслідок наявності вроджених додаткових передсерно-шлуночкових шляхів проведення (пучки Кента)
- 40. Невідкладна допомога при пароксизмальних тахікардія при WPW-синдромах: новокаінамід, пропафенон або аміодарон Новокаінамід 10% по 5 і
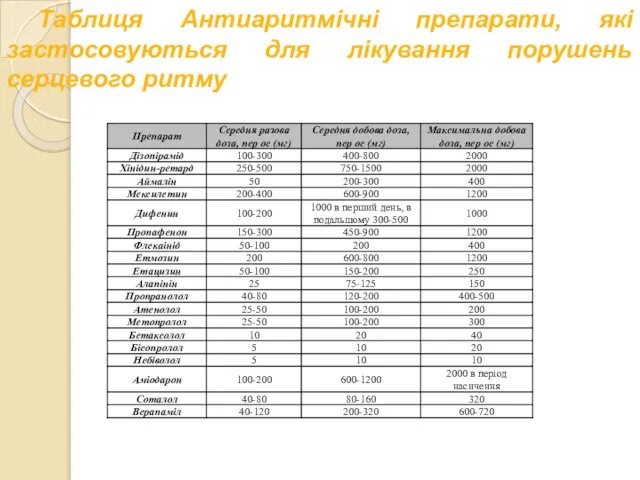
- 41. Таблиця Антиаритмічні препарати, які застосовуються для лікування порушень серцевого ритму
- 42. Немедикаментозні методи лікування аритмій і порушень провідності: 1. Імплантація кардіостимуляторів (пейсмекерів) 2. Імплантація автоматичних антитахікардитичних пристроїв
- 44. Скачать презентацию


































 Становление герба Самарской губернии
Становление герба Самарской губернии Франкл: логотерапия. Логотерапия, как терапия смыслом
Франкл: логотерапия. Логотерапия, как терапия смыслом Alla stazione. In carrozza, si parte
Alla stazione. In carrozza, si parte Small talk
Small talk  Русская матрёшка
Русская матрёшка о математике и математиках
о математике и математиках Система менеджмента качестваЧТТПиК 2009-2010
Система менеджмента качестваЧТТПиК 2009-2010 Система менеджмента качества в образовании
Система менеджмента качества в образовании Муниципальное общеобразовательное учреждение средняя общеобразовательная школа №11 г.Вичуга Ивановской области Электронное пр
Муниципальное общеобразовательное учреждение средняя общеобразовательная школа №11 г.Вичуга Ивановской области Электронное пр 1_Лекція Будова атома
1_Лекція Будова атома Гжель. Элементы росписи
Гжель. Элементы росписи БЕТМАН ПРОТИВ ДЖОКЕРА
БЕТМАН ПРОТИВ ДЖОКЕРА Урок как педагогический феномен
Урок как педагогический феномен Театральные маски. Рисуем маску сказочного героя
Театральные маски. Рисуем маску сказочного героя Портфолио Касьяновой Н.А.
Портфолио Касьяновой Н.А. Удивительное начало великой поэмы
Удивительное начало великой поэмы Власова И.В. – старший преподаватель КНО, методист отдела научной работы ГОУ ДПО ЧИПКРО, Почетный работник общего образования Твор
Власова И.В. – старший преподаватель КНО, методист отдела научной работы ГОУ ДПО ЧИПКРО, Почетный работник общего образования Твор Деятельностный подход в образовании
Деятельностный подход в образовании Атом құрылысы туралы жалпы түсінік. Квант сандары
Атом құрылысы туралы жалпы түсінік. Квант сандары Презентация на тему Русские народные танцы
Презентация на тему Русские народные танцы  Тестирование Пользовательского Интерфейсакак это делает Интел
Тестирование Пользовательского Интерфейсакак это делает Интел Институты государственной власти (тема 7)
Институты государственной власти (тема 7) Физика и техника – тебе, фронт!
Физика и техника – тебе, фронт! Известные творческие коллективы Омска
Известные творческие коллективы Омска Christmas Day
Christmas Day Thema: “Wie orientiert man sich in einer fremden Grossstadt?”
Thema: “Wie orientiert man sich in einer fremden Grossstadt?” Применение ИКТ для подготовки к ЕГЭ по математике
Применение ИКТ для подготовки к ЕГЭ по математике Николай Михайлович Карамзин
Николай Михайлович Карамзин