Содержание
- 2. Больные с осложненными формами колоректального рака составляют 32,7% от общего числа онкологических больных за последние 10
- 3. С 1995 года по 2007 год в ФГУ «НМХЦ им. Н.И.Пирогова» пролечено 226 больных по поводу
- 4. 139 (61,5%) пациентов были пожилого и старческого возраста, опухолевый процесс у которых был отягощен сопутствующими заболеваниями
- 5. Наличие опухолевых маркеров (CA-19-9, PЭА) в крови в 77% случаев оказалось высоким, несмотря на отсутствие генерализации
- 6. Комплекс клинико-инструментальных обследований: лабораторные методы диагностики рентгенологические методы диагностики ультразвуковые методы диагностики эндоскопические методы диагностики морфологические
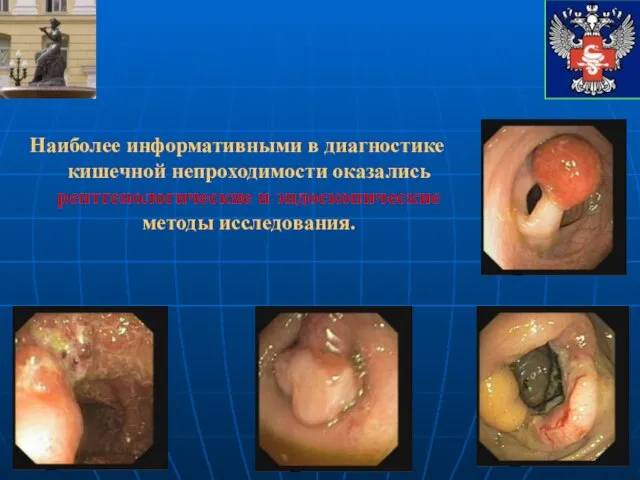
- 7. Наиболее информативными в диагностике кишечной непроходимости оказались рентгенологические и эндоскопические методы исследования.
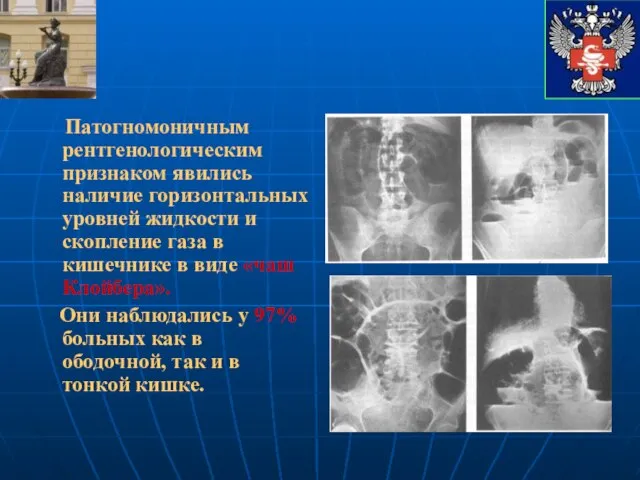
- 8. Патогномоничным рентгенологическим признаком явились наличие горизонтальных уровней жидкости и скопление газа в кишечнике в виде «чаш
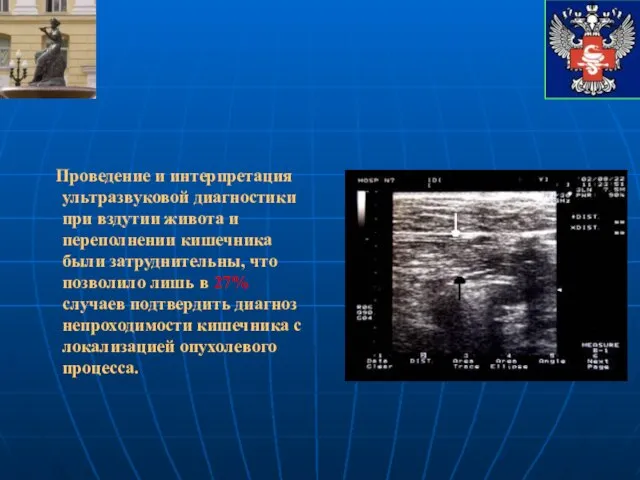
- 9. Проведение и интерпретация ультразвуковой диагностики при вздутии живота и переполнении кишечника были затруднительны, что позволило лишь
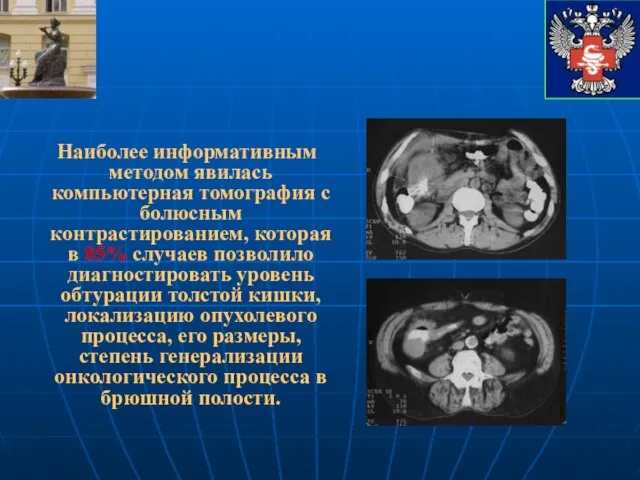
- 10. Наиболее информативным методом явилась компьютерная томография с болюсным контрастированием, которая в 85% случаев позволило диагностировать уровень
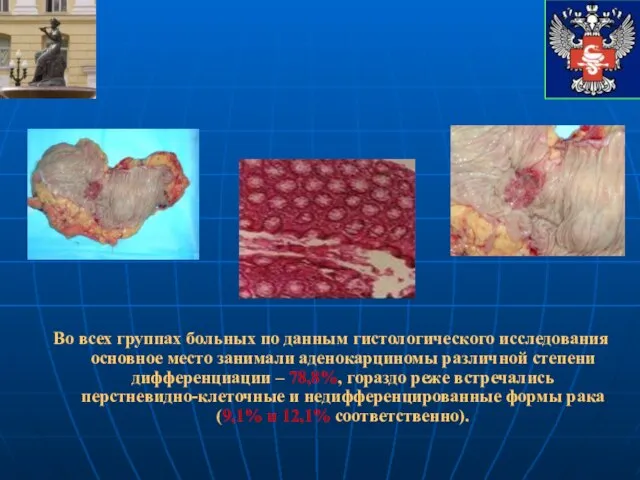
- 11. Во всех группах больных по данным гистологического исследования основное место занимали аденокарциномы различной степени дифференциации –
- 12. В диагностике формирования внутрибрюшного абсцесса вследствие перфорации опухоли или параканкрозного воспаления у 19 (19,6%) пациентов наиболее
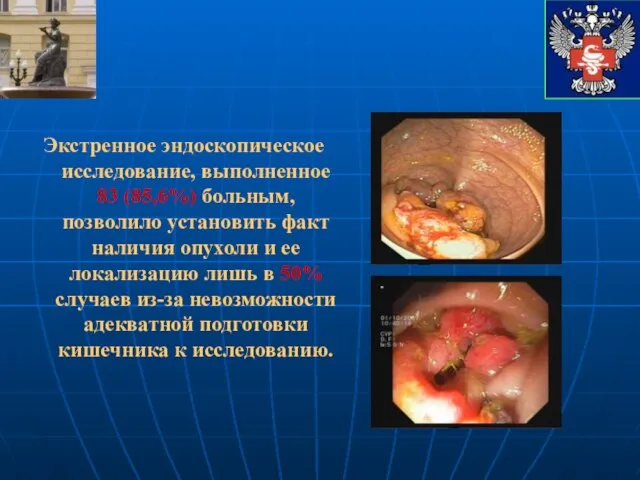
- 13. Экстренное эндоскопическое исследование, выполненное 83 (85,6%) больным, позволило установить факт наличия опухоли и ее локализацию лишь
- 14. В зависимости от осложнений злокачественных опухолей толстой кишки было выделено четыре группы пациентов, в клинической картине
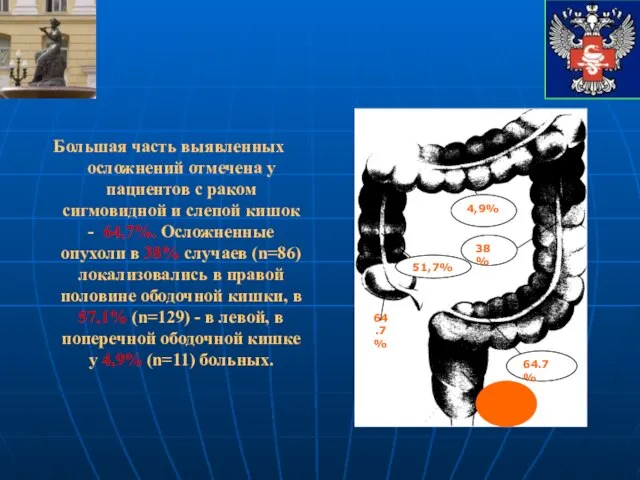
- 15. Большая часть выявленных осложнений отмечена у пациентов с раком сигмовидной и слепой кишок - 64,7%. Осложненные
- 16. У большинства оперированных пациентов - 143 (63%) выявлена III стадия, у 56 (25%) – IY стадия
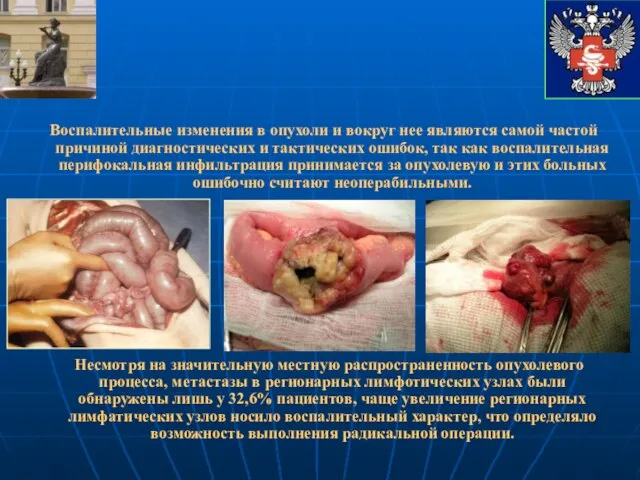
- 17. В 44% наблюдений во время оперативного вмешательства было обнаружено метастатическое поражение регионарных лимфатических узлов, отдаленные метастазы
- 18. Преобладающее число пациентов с этим осложнением составили больные с опухолями сигмовидной (n=51 (52,6%) и слепой (n=29
- 19. Острая обтурационная толстокишечная непроходимость (n=97 (42,9%)) являлась самой частой формой осложнений рака ободочной кишки. Причем в
- 20. В 56% наблюдений отмечены проявления токсико-анемичного синдрома преимущественно у пациентов с локализацией опухоли в правых отделах
- 21. Предоперационная подготовка заключалась в проведении лечебных мероприятий, направленных на коррекцию водного и белково-электролитного баланса, кислотно-щелочного состояния,
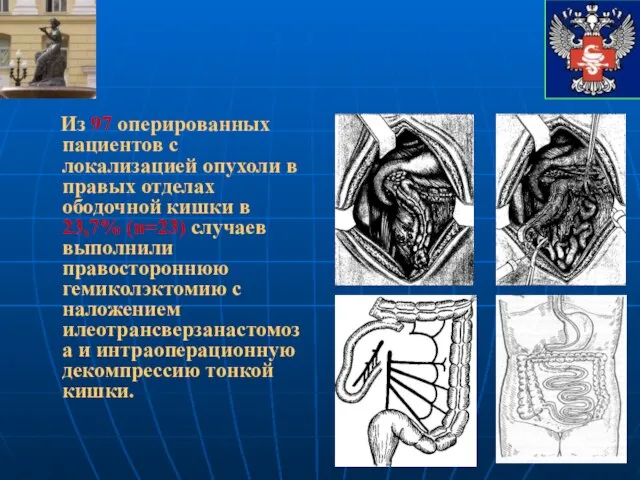
- 22. Из 97 оперированных пациентов с локализацией опухоли в правых отделах ободочной кишки в 23,7% (n=23) случаев
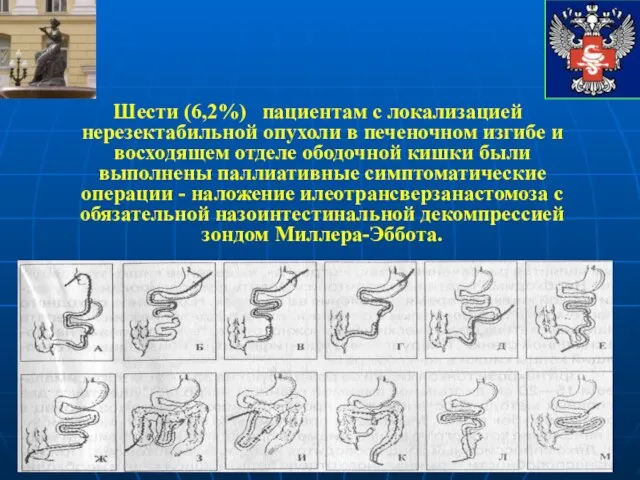
- 23. Шести (6,2%) пациентам с локализацией нерезектабильной опухоли в печеночном изгибе и восходящем отделе ободочной кишки были
- 24. При IV стадии онкологического процесса с наличием отдаленных метастазов, но при технически возможной резектабельности опухоли считали
- 25. Результаты выполнения многоэтапных оперативных вмешательств (операция Цейдлера-Шлоффера, декомпрессионная цеко- или асцендостома) с локализацией опухоли в правых
- 26. При раке левой половины и поперечно-ободочной кишок, осложненных кишечной непроходимостью у 61 (63%) пациента выполнены резекции
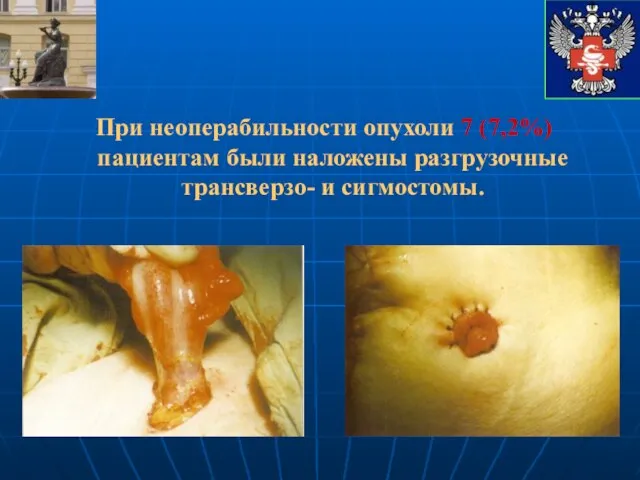
- 27. При неоперабильности опухоли 7 (7,2%) пациентам были наложены разгрузочные трансверзо- и сигмостомы.
- 28. В послеоперационном периоде осложнения развились у 13 (13,4%) больных: - острая сердечная недостаточность (n=4) - гнойно-септические
- 29. Параканкрозные воспалительные процессы осложняют клиническое течение рака ободочной кишки. По нашим данным воспалительные изменения в опухоли,
- 30. У большинства пациентов (n=39 (76,5%) опухоль с перифокальным воспалением локализовалась в правой половине ободочной кишки, что
- 31. Сложность дифференцировки перифокального воспаления, обусловленного опухолью или доброкачественной воспалительной инфильтрацией стенки ободочной кишки (при дивертикулите, болезни
- 32. При ирригоскопии определялся суженный участок ободочной кишки, неровность рельефа слизистой, выход контрастного вещества за пределы кишечной
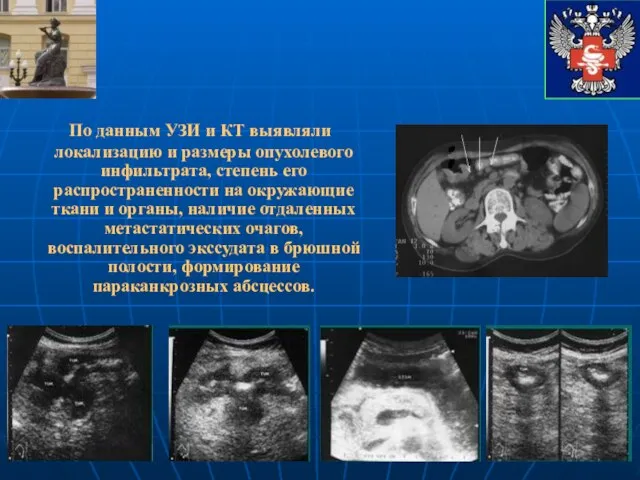
- 33. По данным УЗИ и КТ выявляли локализацию и размеры опухолевого инфильтрата, степень его распространенности на окружающие
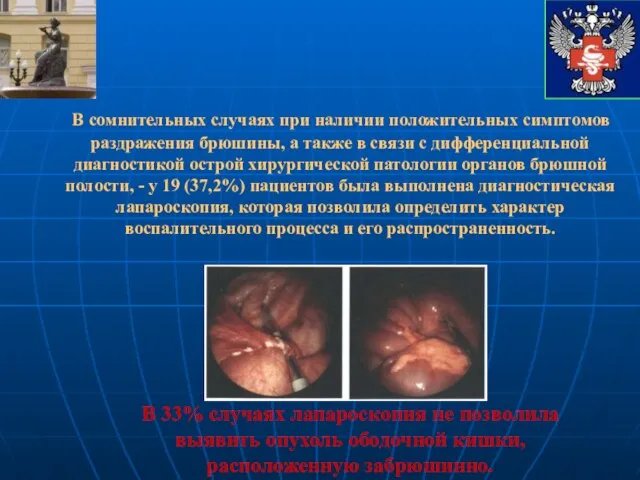
- 34. В сомнительных случаях при наличии положительных симптомов раздражения брюшины, а также в связи с дифференциальной диагностикой
- 35. У 37 больных (72,5%) этой группы при отсутствии симптомов перитонита и прогрессирования воспалительного процесса, предпринята выжидательная
- 36. У 10 (19,6%) из 51 больных с клиникой прогрессирования перитонита и кишечной непроходимости пришлось выполнить экстренные
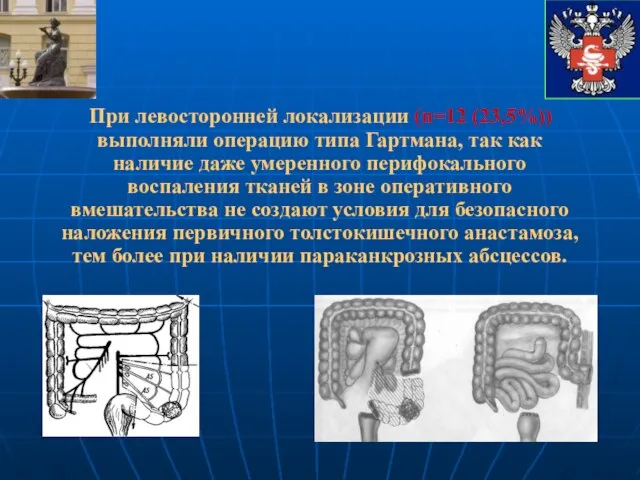
- 37. При левосторонней локализации (n=12 (23,5%)) выполняли операцию типа Гартмана, так как наличие даже умеренного перифокального воспаления
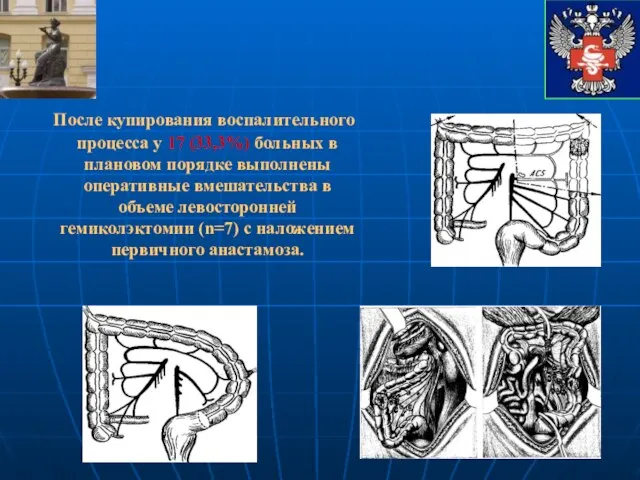
- 38. После купирования воспалительного процесса у 17 (33,3%) больных в плановом порядке выполнены оперативные вмешательства в объеме
- 39. Воспалительные изменения в опухоли и вокруг нее являются самой частой причиной диагностических и тактических ошибок, так
- 40. Наибольшее количество (12,5%) послеоперационныхосложнений (нагноение ран, послеоперационный парез кишечника, пневмония) отмечено в группе пациентов, оперированных в
- 41. Перфорацию кишечной стенки в зоне опухоли и диастатическую перфорацию проксимальнее опухоли мы наблюдали у 43 (19%)
- 42. Ведущим этиологическим фактором при диастатической перфорации кишки являются сосудистые расстройства и дистрофические изменения стенки кишки, тогда
- 43. Клиническая картина при этом виде осложнения характеризуется развитием тяжелых форм перитонита. Особенно тяжело протекает перитонит при
- 44. Среди специальных диагностических методов исследования, позволяющих установить правильный диагноз перфорации опухоли, выполнялась обзорная рентгенография и КТ
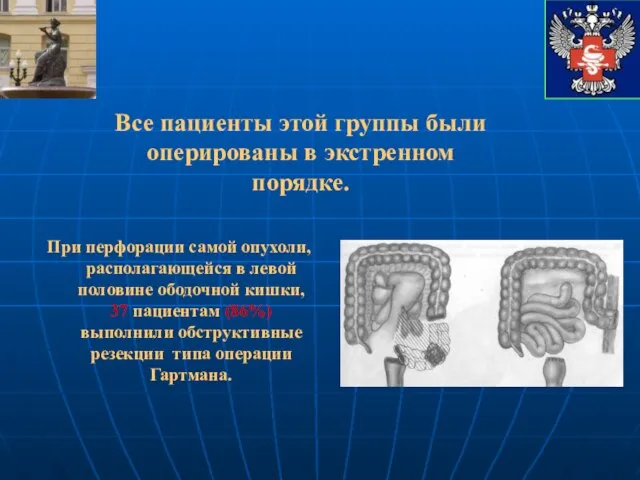
- 45. При перфорации самой опухоли, располагающейся в левой половине ободочной кишки, 37 пациентам (86%) выполнили обструктивные резекции
- 46. «Прикрытые» перфорации опухоли и ограниченный характер перитонита при правосторонней локализации позволили у двух (4,7%) пациентов выполнить
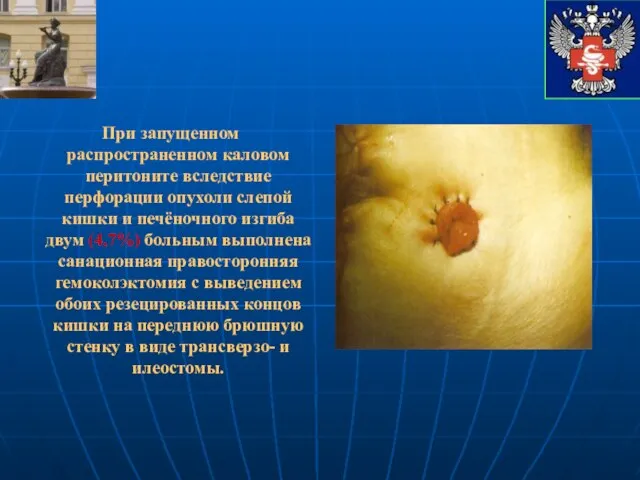
- 47. При запущенном распространенном каловом перитоните вследствие перфорации опухоли слепой кишки и печёночного изгиба двум (4,7%) больным
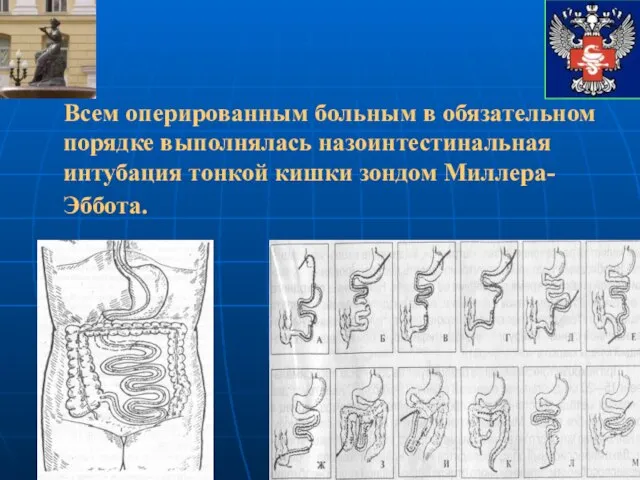
- 48. Всем оперированным больным в обязательном порядке выполнялась назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота.
- 49. В случаях запущенного распространенного калового перитонита у 14 (32,6%) пациентов операция завершена временным закрытием лапаротомной раны
- 50. Все больные с этим грозным осложнением требовали длительного интенсивного дезинтаксиционного и массивного антибактериального лечения в условиях
- 51. Кишечные кровотечения являются нередким осложнением рака ободочной кишки. Мы наблюдали 35 (15,5%) больных с профузными (n=13
- 52. В диагностический алгоритм этой группы пациентов нами включены: эндоскопия, ультразвуковая диагностика и компьютерная томография органов брюшной
- 53. Временный эндоскопический гемостаз был выполнен у 21 (60%) пациента препаратом «капрофер». Гемостатическая терапия оказалась эффективной у
- 54. В связи отсутствием эффекта от гемостатической терапии и невозможностью выполнения эндоскопического гемостаза 6 пациентов с профузным
- 55. Эта группа пациентов с геморрагическими осложнениями опухолей ободочной кишки характеризовалась наименьшим количеством послеоперационных осложнений (n=2 (5,7%))
- 56. Таким образом, применение современных методов обследования, включающих УЗИ, КТ, МРТ, эндоскопию и эндовидеохирургию, позволяет у большинства
- 57. Непосредственные результаты хирургического лечения больных с осложненным течением рака ободочной кишки находится в прямой зависимости от
- 59. Скачать презентацию






































 Active Directory Sever Windows 2003
Active Directory Sever Windows 2003 Правило "ЕСЛИ-ТО"
Правило "ЕСЛИ-ТО" Презентация по теме «Основы ЗОЖ» о вреде наркомании Тулегеновой А.,
Презентация по теме «Основы ЗОЖ» о вреде наркомании Тулегеновой А.,  Произведения искусства
Произведения искусства Добро пожаловать! на открытый урок
Добро пожаловать! на открытый урок Ренессанс
Ренессанс ГОУ ВПО Российско-Армянский (Славянский) Университет Экономический факультет Кафедра экономики и финансов Доклад на тему “Моральность прибыли” Выполнила Студентка 1 курса магистратуры
ГОУ ВПО Российско-Армянский (Славянский) Университет Экономический факультет Кафедра экономики и финансов Доклад на тему “Моральность прибыли” Выполнила Студентка 1 курса магистратуры  Анализ ликвидности
Анализ ликвидности Сочиняем сказку о звуках
Сочиняем сказку о звуках Братовщинская средняя школа Ефременко В.В.История России10 класс
Братовщинская средняя школа Ефременко В.В.История России10 класс Финансовые рынки. Фундаментальный и технический анализ
Финансовые рынки. Фундаментальный и технический анализ  Garapid - автоматический выключатель постоянного тока для систем статического возбуждения
Garapid - автоматический выключатель постоянного тока для систем статического возбуждения С песней по жизни
С песней по жизни Экономическая этика, как регулятор бизнес-процессов в России
Экономическая этика, как регулятор бизнес-процессов в России Санаторий Лесники. Медицинские услуги
Санаторий Лесники. Медицинские услуги Тема 1
Тема 1 Психологическая подготовка боксеров-юношей
Психологическая подготовка боксеров-юношей Личность в политике
Личность в политике Особенности развития речи и языка у детей с синдромом Дауна и пути преодоления трудностей. Оксана Кондратюк, логопед ВБО «Да
Особенности развития речи и языка у детей с синдромом Дауна и пути преодоления трудностей. Оксана Кондратюк, логопед ВБО «Да ДОЛОРЕС тревел Ваш успех – наша работа!
ДОЛОРЕС тревел Ваш успех – наша работа! Путешествие в страну "Светофорию"
Путешествие в страну "Светофорию" Страницы Отечества
Страницы Отечества Презентация - Проектирование ГБОУ Школа 1357-проектирование
Презентация - Проектирование ГБОУ Школа 1357-проектирование Школа картинга Адреналин в городе Саратове для учащихся среди детей из семей среднего и ниже среднего уровня доходов
Школа картинга Адреналин в городе Саратове для учащихся среди детей из семей среднего и ниже среднего уровня доходов Презентация о с. БОЛЬШОЕ СЕЛОподготовила ученица 5 «А» класса Лошманова Дарья
Презентация о с. БОЛЬШОЕ СЕЛОподготовила ученица 5 «А» класса Лошманова Дарья Тема для эссе №3: Может ли экологичное быть и экономичным
Тема для эссе №3: Может ли экологичное быть и экономичным Психо- социальные маски
Психо- социальные маски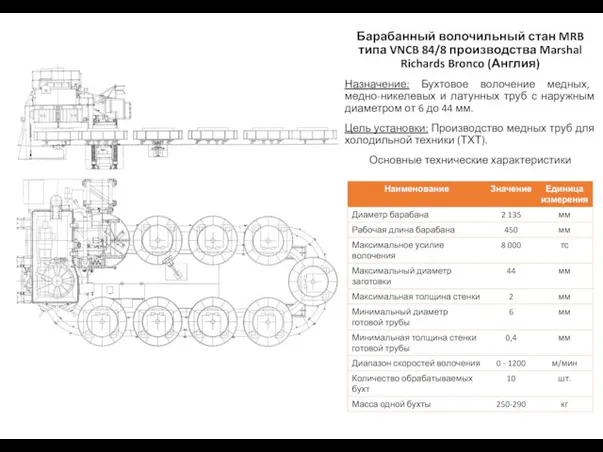 Барабанный волочильный стан MRB типа VNCB 84/8 производства Marshal Richards Bronco (Англия)
Барабанный волочильный стан MRB типа VNCB 84/8 производства Marshal Richards Bronco (Англия)