Содержание
- 2. План лекции: Методы исследования проктологических больных. Геморрой, причины, клиника, лечение. Трещина прямой кишки, клиника, лечение. Выпадение
- 3. 7. Полипы прямой кишки, клиника. 8. Рак прямой кишки, клиника, лечение. 9. Повреждение заднего прохода и
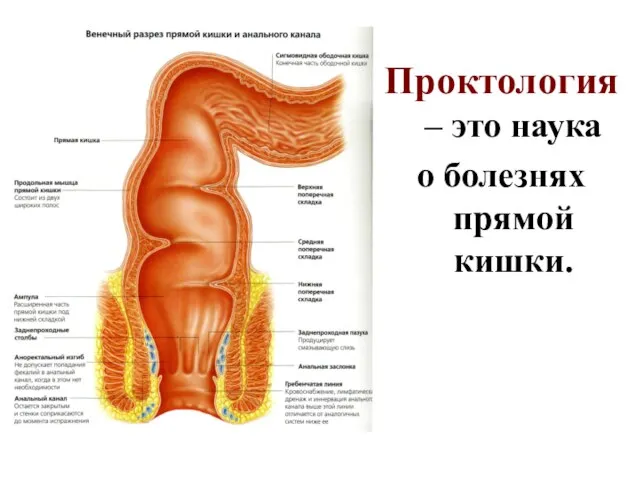
- 4. Проктология – это наука о болезнях прямой кишки.
- 5. Методы исследования проктологических больных. При сборе анамнеза следует выяснить наличие боли до-, во время- или после
- 6. частоту дефекации и характер стула: его окраску, наличие примесей слизи, гноя, крови; - при появлении крови
- 7. Объективное обследование 1. ПОЛОЖЕНИЕ: обычное, вынужденное (ноги приведены к животу, лежит на боку, не может лежать
- 8. 4. СОСТОЯНИЕ ОРГАНОВ ГРУДНОЙ КЛЕТКИ: Частота дыхательных движений, пульс, артериальное давление. 5. ЖИВОТ: форма живота (обычная,
- 9. Локально: 1. Осмотр заднего прохода: мацерация, расчёсы, рубцы на коже, наличие свищей, характер отделяемого из них,
- 10. 2. Пальцевое исследование прямой кишки и анального канала в положении – гинекологическом или коленно-локтевом, сидя на
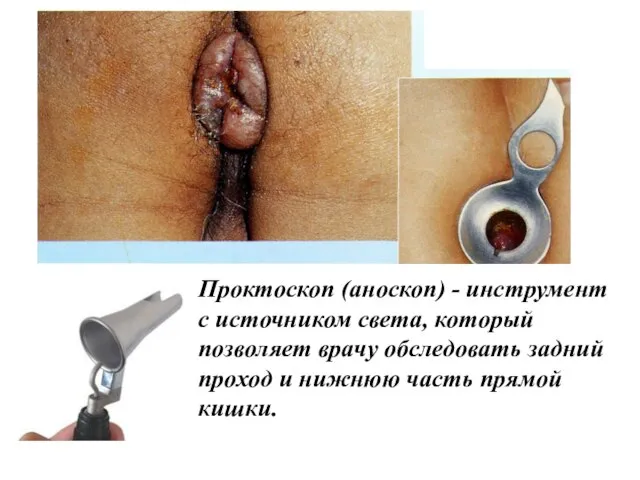
- 11. 3. Инструментальные методы исследование: Аноскопия дает возможность осматривать до 8-12 см анального канала, включая аноректальную область
- 12. Проктоскоп (аноскоп) - инструмент с источником света, который позволяет врачу обследовать задний проход и нижнюю часть
- 13. Ирригография - R-графия толстого кишечника с контрастным веществом. R- графия лёгких, УЗИ печени, цистография (для исключения
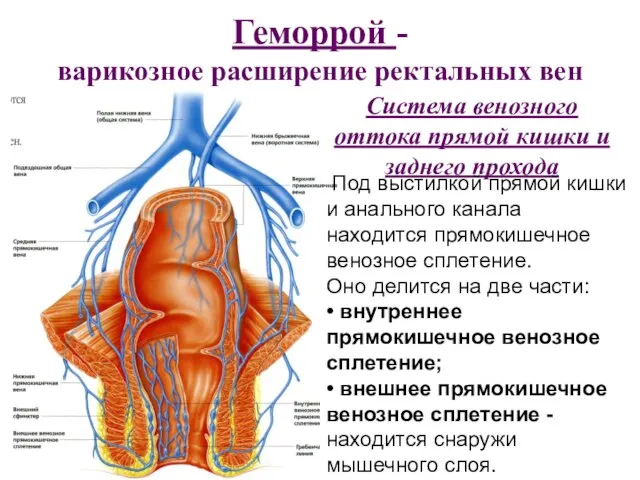
- 14. Геморрой - варикозное расширение ректальных вен Система венозного оттока прямой кишки и заднего прохода Под выстилкой
- 15. Причины геморроя: наследственность; запоры, двухмоментный акт дефекации; тяжелый труд и длительное пребывание во время работы в
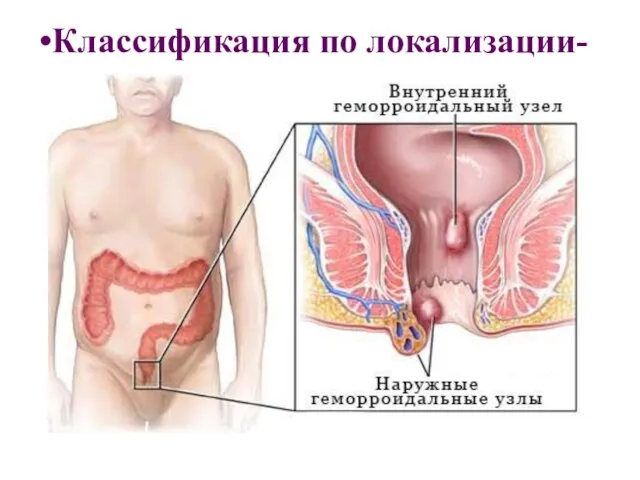
- 16. Классификация по локализации-
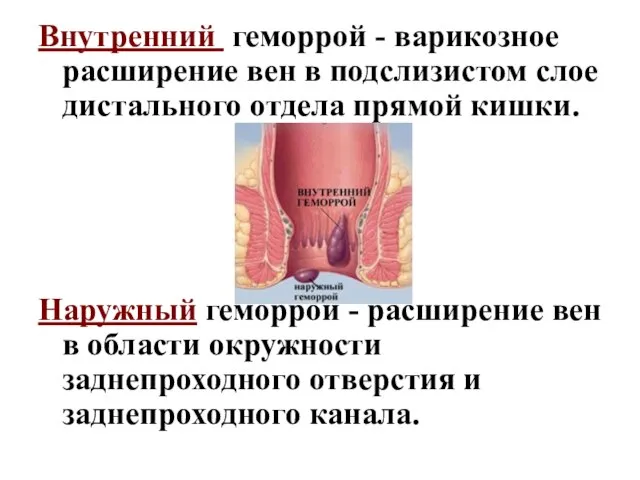
- 17. Внутренний геморрой - варикозное расширение вен в подслизистом слое дистального отдела прямой кишки. Наружный геморрой -
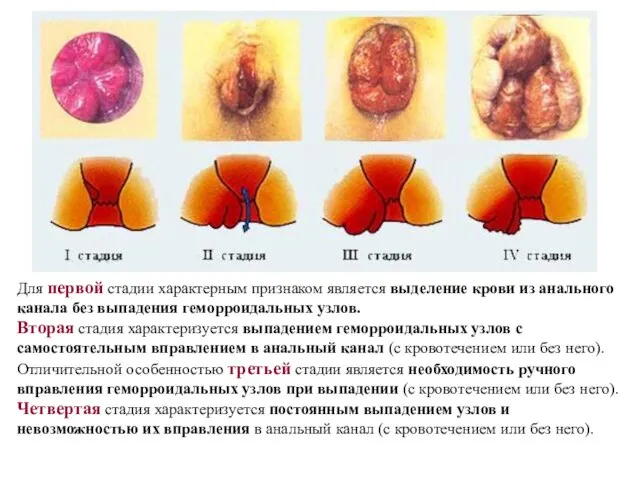
- 18. Для первой стадии характерным признаком является выделение крови из анального канала без выпадения геморроидальных узлов. Вторая
- 19. Клинические проявления Простое увеличение геморроидальных узлов может не вызывать болей. Узлы набухают при натуживании, акте дефекации,
- 20. Осложнения геморроя Кровотечение (кровь красная, каплями, струйкой, иногда даже не виден кал). Анемия. Геморрагический шок. Тромбофлебит
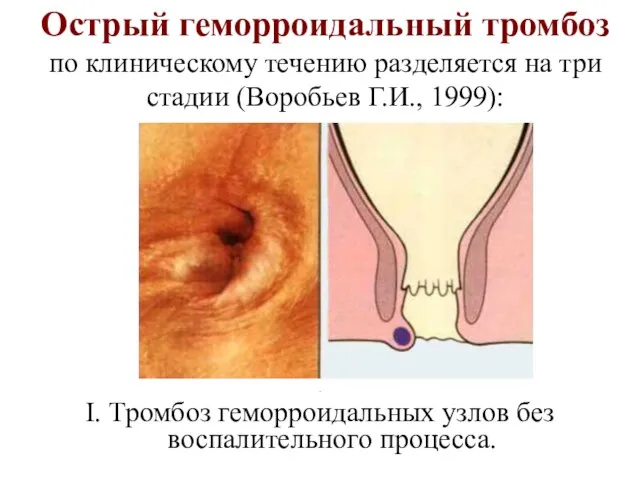
- 21. Острый геморроидальный тромбоз по клиническому течению разделяется на три стадии (Воробьев Г.И., 1999): . I. Тромбоз
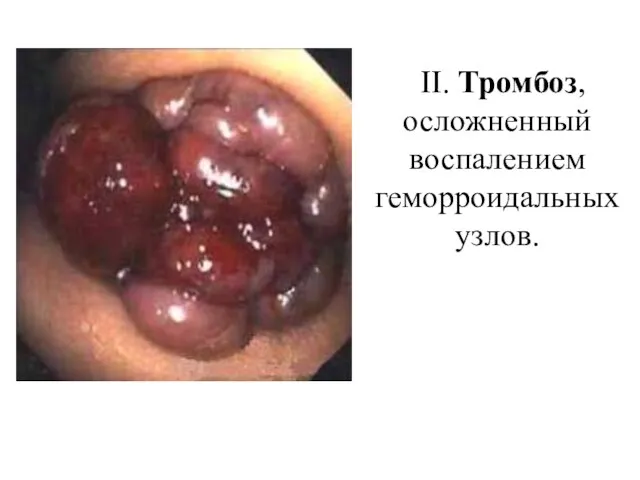
- 22. II. Тромбоз, осложненный воспалением геморроидальных узлов.
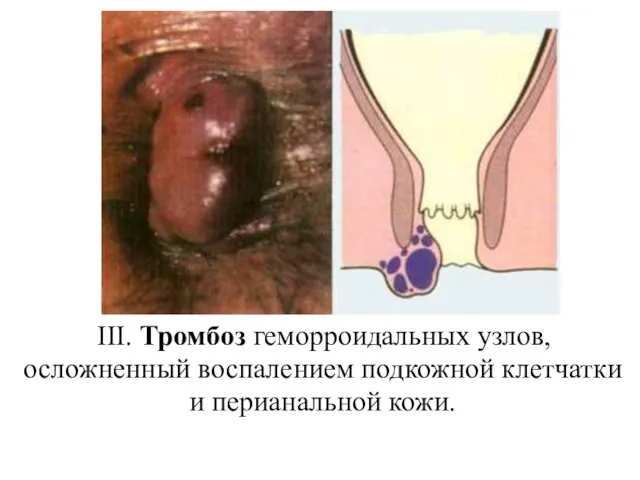
- 23. III. Тромбоз геморроидальных узлов, осложненный воспалением подкожной клетчатки и перианальной кожи.
- 24. Лечение геморроя Консервативное (начальная стадия): нормализация стула; диетотерапия; гигиенический уход за анальной областью: - подмывания прохладной
- 25. Оперативное лечение (тенденция к кровотечению и воспалению) – перевязка и иссечение геморроидальных узлов. За 3-5 дней
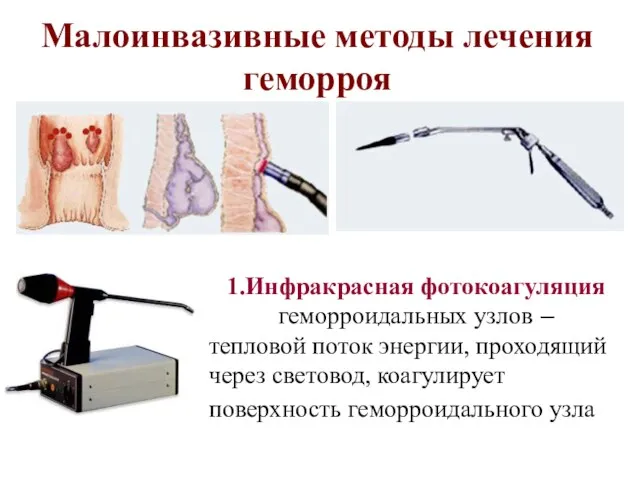
- 26. Малоинвазивные методы лечения геморроя 1.Инфракрасная фотокоагуляция геморроидальных узлов – тепловой поток энергии, проходящий через световод, коагулирует
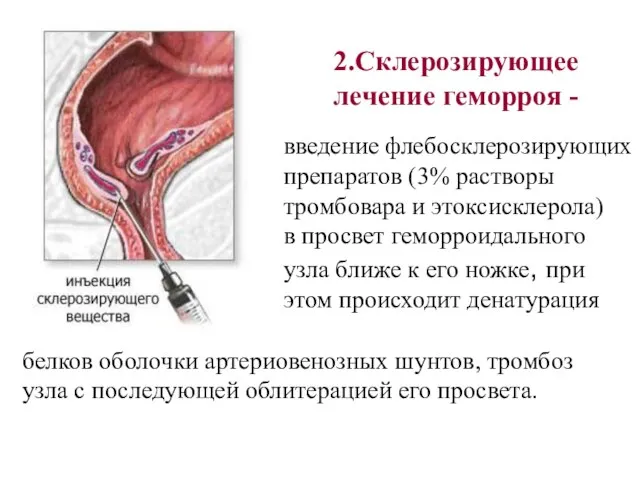
- 27. 2.Склерозирующее лечение геморроя - введение флебосклерозирующих препаратов (3% растворы тромбовара и этоксисклерола) в просвет геморроидального узла
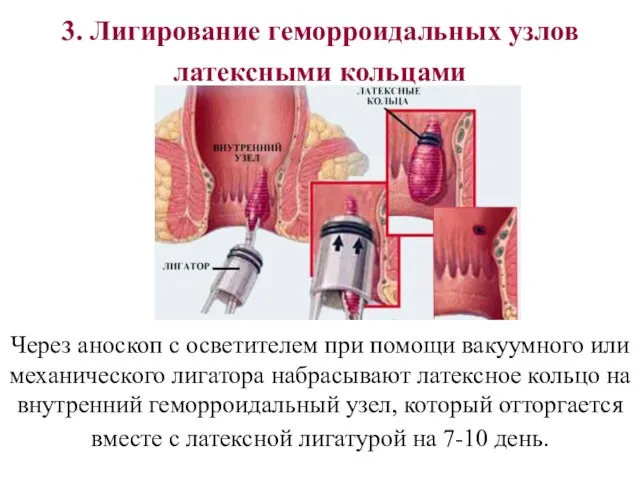
- 28. 3. Лигирование геморроидальных узлов латексными кольцами Через аноскоп с осветителем при помощи вакуумного или механического лигатора
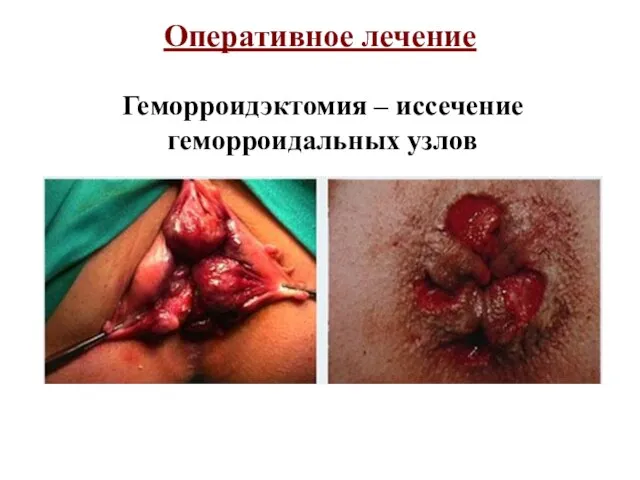
- 29. Оперативное лечение Геморроидэктомия – иссечение геморроидальных узлов
- 30. Послеоперационный период Со 2 дня назначают жидкую, бедную клетчаткой пищу. Запрещают: молоко, хлеб, фрукты, капусту. Перевязку
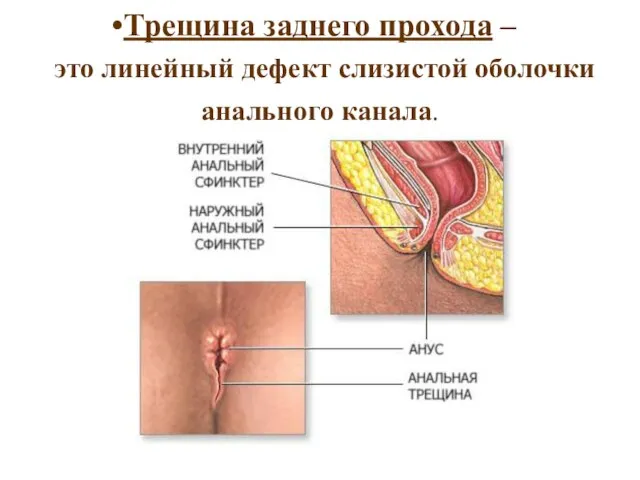
- 31. Трещина заднего прохода – это линейный дефект слизистой оболочки анального канала.
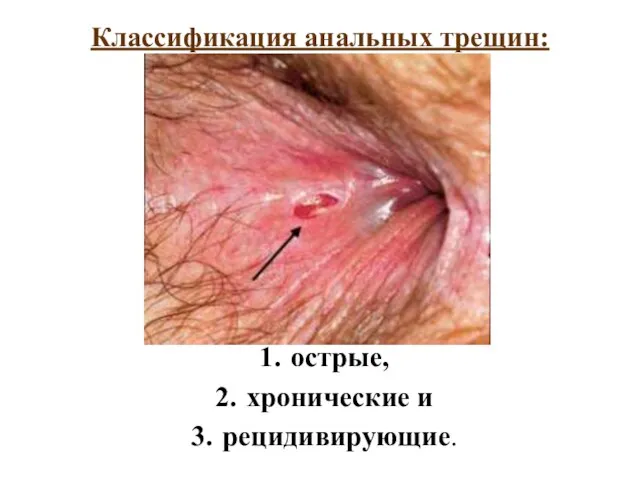
- 32. Классификация анальных трещин: острые, хронические и рецидивирующие.
- 33. Факторы возникновения анальной трещины: механические - повреждение слизистой твёрдым калом или инородным телом; инфекционные - это
- 34. Клинические проявления: Острая боль в заднем проходе во время и после акта дефекации, от несколько минут
- 35. Лечение анальной трещины: Консервативное ликвидация запоров; диетотерапия, исключение острых, солёных, раздражающих блюд; гигиенический уход за анальной
- 36. Потенциальные проблемы пациента в послеоперационном периоде: кровотечение, задержка мочеиспускания, боль в результате тугого тампонирования, в более
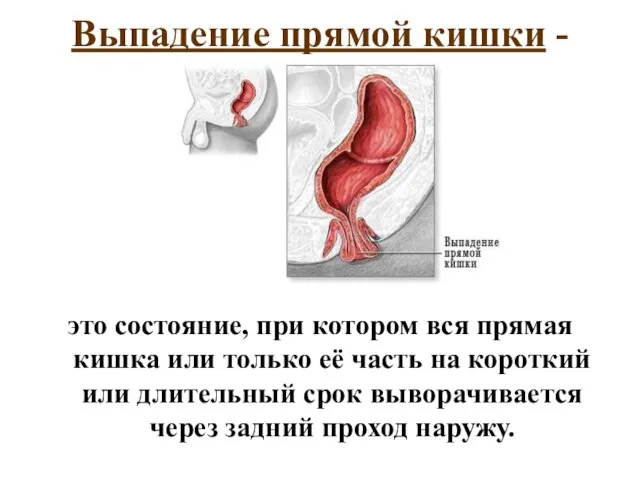
- 37. Выпадение прямой кишки - это состояние, при котором вся прямая кишка или только её часть на
- 38. Факторы способствующие выпадению прямой кишки: врождённая дряблость промежности; слабая фиксация прямой кишки вследствие атрофии жировой клетчатки;
- 39. Производящие факторы выпадения прямой кишки: поднятие тяжестей, воспалительные заболевания прямой кишки, разрывы промежности после родов, истощение,
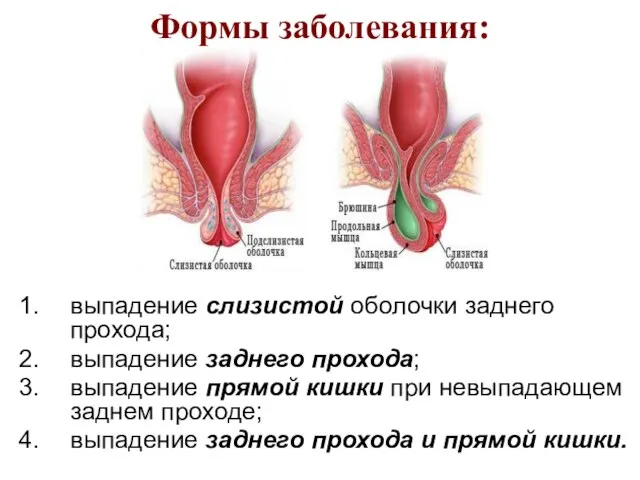
- 40. Формы заболевания: выпадение слизистой оболочки заднего прохода; выпадение заднего прохода; выпадение прямой кишки при невыпадающем заднем
- 41. Стадии функциональных нарушений: Выпадение прямой кишки возникает I. лишь при дефекации, вправляется самостоятельно, тонус сфинктера сохранён
- 42. Клинические проявления: ощущение инородного тела в заднем проходе, боль, выделение слизи и крови в результате раздражения
- 43. Осложнения выпадения прямой кишки: ущемления, разрывы, опухоли, воспаление, непроходимость кишечника.
- 44. Лечение выпадения прямой кишки. Консервативное. ликвидация запоров, диетотерапия, с достаточным содержанием клетчатки, запрещают высаживать ребёнка на
- 45. Оперативное лечение направлено на фиксацию прямой кишки или на укрепление замыкающего аппарата (сфинктера). Больные нуждаются в
- 46. Парапроктит – воспаление клетчатки, окружающей прямую кишку.
- 47. Причины парапроктита: воспаление анальных желёз, трещина слизистой заднего прохода, геморрой, микротравмы при расчёсах покровов заднего прохода,
- 48. Классификация по анатомо-топографическому расположению: подкожный, подслизистый, ишиоректальный (седалищно- прямокишечный), пельвиоректальный (тазово- прямокишечный), ретроректальный (позади прямокишечный)
- 49. Подкожный парапроктит Процесс развивается остро. Пациента беспокоит: боль в области заднего прохода, которая усиливается при дефекации,
- 50. Местные проявления - в подкожной клетчатке появляется резко болезненный инфильтрат; кожа над ним шаровидно приподнята, гиперемирована,
- 51. Подслизистый парапроктит встречается реже, пациента беспокоит: боль в прямой кишке, которая усиливается при дефекации; чувство переполнения
- 52. Ишиоректальный парапроктит (седалищно-прямокишечный) развивается постепенно. Пациента беспокоит: боль и тяжесть в глубине промежности, усиливающаяся при дефекации.
- 53. Пельвеоректальный парапроктит (тазово-прямокишечный) протекает тяжело. Боли возникают при дефекации, иногда они иррадиируют в матку, мочевой пузырь.
- 54. Ретроректальный парапроктит (позади прямокишечный) встречается крайне редко. Пациента беспокоит: Тяжесть, боли в прямой кишке, крестце, копчике,
- 55. Лечение только оперативное. Вскрытие и дренирование гнойной полости через рану промежности с одновременной ликвидацией внутреннего отверстия
- 56. Осложнения парапроктита. В 95-98% случаев развивается хронический вялотекущий парапроктит. неполные (поверхностные или внутренние) и полные, когда
- 57. Послеоперационный период. Антибактериальная и дезинтоксикационная терапия. В течение 2 дней приём жидкости до 800мл. С 3
- 58. Повреждения заднего прохода и прямой кишки. Причины : проглатывание инородных тел (кости, зубные протезы, гвозди, иголки);
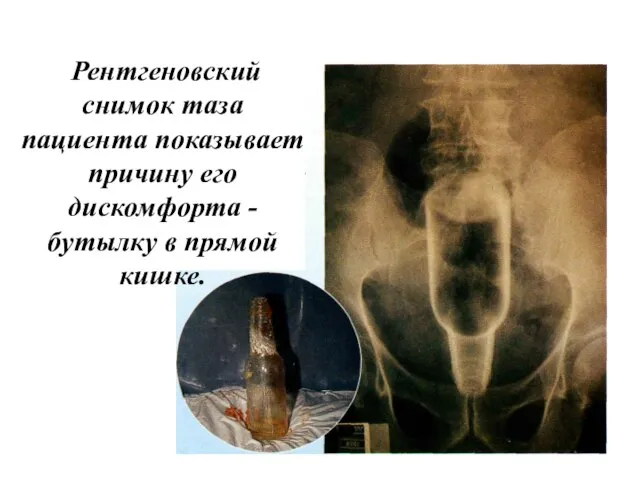
- 59. Рентгеновский снимок таза пациента показывает причину его дискомфорта - бутылку в прямой кишке.
- 60. Повреждения прямой кишки сопровождаются: шоком, обильным кровотечением, отхождением через раневой канал мочи, газов, кала, признаками раздражения
- 61. Особенности подготовки проктологических пациентов к операции: за 3-5 дней до операции назначаются бесшлаковую диету, слабительные при
- 63. Скачать презентацию










































 Авто - путешественники
Авто - путешественники Рентгеновская кристаллография белков
Рентгеновская кристаллография белков Сөз таптары
Сөз таптары МОНИТОРИНГ ВОСПИТАТЕЛЬНОЙ ДЕЯТЕЛЬНОСТИ
МОНИТОРИНГ ВОСПИТАТЕЛЬНОЙ ДЕЯТЕЛЬНОСТИ Ответственность физических и юридических лиц в международном праве
Ответственность физических и юридических лиц в международном праве Развивающая эстетика – новый предмет в школьном образовании
Развивающая эстетика – новый предмет в школьном образовании Жизнь и творчество Л.Н. Толстого ( 1828-1910)
Жизнь и творчество Л.Н. Толстого ( 1828-1910) Презентация на тему Рождество Пресвятой Богородицы
Презентация на тему Рождество Пресвятой Богородицы  Урок здоровья
Урок здоровья Презентация _Межличностные отношения_ с заданиями практикума, обществознание, 6 класс (2)
Презентация _Межличностные отношения_ с заданиями практикума, обществознание, 6 класс (2) Курсовая работа Сказкотерапия как одно из средств формирования межличностных отношений в детском коллективе
Курсовая работа Сказкотерапия как одно из средств формирования межличностных отношений в детском коллективе Разделительные знаки Ъ и Ь
Разделительные знаки Ъ и Ь Презентация на тему Особенности средневековой моды
Презентация на тему Особенности средневековой моды Рынок труда в фармацевтике. Реалии посткризисного периода
Рынок труда в фармацевтике. Реалии посткризисного периода СА-ФИ-ДАНСЕ
СА-ФИ-ДАНСЕ Технология разработки профессиональных стандартов
Технология разработки профессиональных стандартов Моя семья. Фотоальбом
Моя семья. Фотоальбом Кишечная непроходимость
Кишечная непроходимость  Дистанционная торговля
Дистанционная торговля Этиловый спирт и его влияние на здоровье человека
Этиловый спирт и его влияние на здоровье человека Готовимся к экзаменам. Выявление способностей
Готовимся к экзаменам. Выявление способностей Правила поведения для детей
Правила поведения для детей Рекламные возможности сети «ВИКТОРИЯ» г. Москва На I-II кварталы 2011
Рекламные возможности сети «ВИКТОРИЯ» г. Москва На I-II кварталы 2011 Покорители Вершин
Покорители Вершин Дождь
Дождь Позициониране на Схемата за екомаркировка в държавната политика за устойчив туризъм ДЪРЖАВНА АГЕНЦИЯ ПО ТУРИЗЪМ Десислава Михалкова – Станимирова Гл. експерт в дирекция “Туристическа политика” 20 октомври, 2008 г, гр. София
Позициониране на Схемата за екомаркировка в държавната политика за устойчив туризъм ДЪРЖАВНА АГЕНЦИЯ ПО ТУРИЗЪМ Десислава Михалкова – Станимирова Гл. експерт в дирекция “Туристическа политика” 20 октомври, 2008 г, гр. София Specialaus apgyvendinimo paslaugos
Specialaus apgyvendinimo paslaugos Группа истерических психопатов
Группа истерических психопатов