Содержание
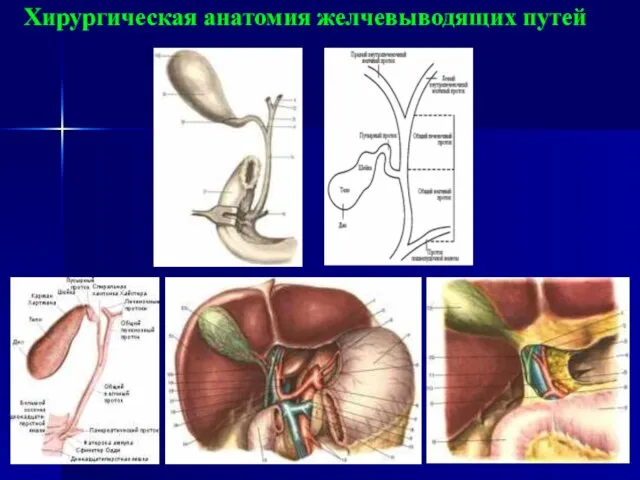
- 2. Хирургическая анатомия желчевыводящих путей
- 3. Холецистопатии приводят к нарушению пассажа желчи и развитию воспаления усиливает склонность к холелитиазу. Наблюдается увеличение печени,
- 4. К холецистопатиям относятся: 1. Функциональные заболевания. Дискинезии: гиперкинетическая (гипертонус желчного пузыря), гипокинетическая (гипотонус желчного пузыря), гипертоническая
- 5. 4. Паразитарные заболевания — описторхоз, эхинококкоз. 5. Аномалии развития: • отсутствие желчного пузыря (агенезия), • гипоплазия
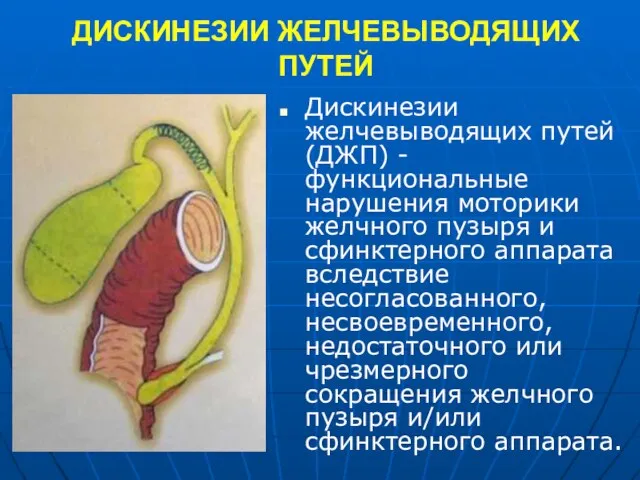
- 6. ДИСКИНЕЗИИ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ Дискинезии желчевыводящих путей (ДЖП) - функциональные нарушения моторики желчного пузыря и сфинктерного аппарата
- 7. В клинической практике выделяют две основные формы дискинезий желчного пузыря:
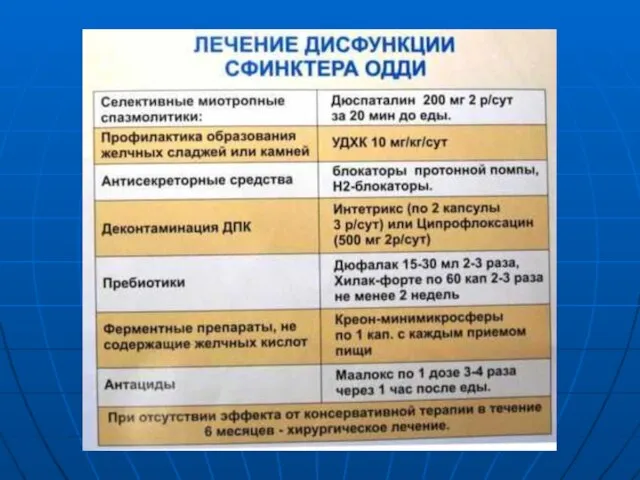
- 8. Лечение дискинезий желчного пузыря.
- 9. Диагностика: Диагноз дискинезии желчевыводящих путей устанавливается на основании характерных клинических симптомов и подтверждается результатами лабораторно-инструментальных исследований,
- 13. Хронический холецистит Различают калькулезную и бескаменную формы хронического воспаления желчного пузыря. В детском возрасте преобладает бескаменная
- 14. Клиника Основным клиническим проявлением хронического холецистита обычно являются интенсивные приступообразные боли в правом верхнем отделе живота
- 15. Критерии диагностики хронического холецистита Международные ультразвуковые критерии хронического холецистита (приводится по М.Ю.Денисову, 2001 г) • Утолщение
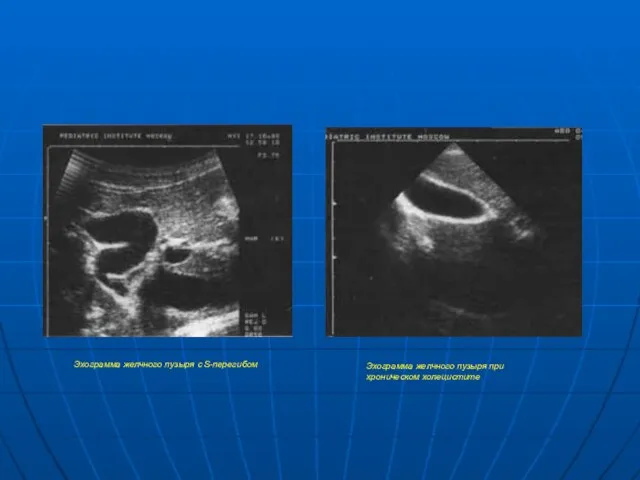
- 16. Эхограмма желчного пузыря с S-перегибом Эхограмма желчного пузыря при хроническом холецистите
- 17. Лечение Хронический холецистит, при котором обнаружены рентгенологические признаки органического поражения желчного пузыря, является заболеванием, подлежащим хирургическому
- 18. Основные принципы консервативной лечении холециститов Режим при обострении холецистита в случае выраженной интоксикации, болевом синдроме и
- 19. ХРОНИЧЕСКИЙ КАЛЬКУЛЕЗНЫЙ ХОЛЕЦИСТИТ
- 20. Хронический калькулезный холецистит чаше всего описывают под рубрикой «желчнокаменная болезнь (холелитиаз)», исходя из того, что понятие
- 21. Этиология и патогенез. Механизм камнеобразования достаточно прост. Принципиально он представляет собой процесс выпадения в осадок и
- 22. Желчные камни разделяют по составу на 3 основные группы: 1) холестериновые, состоящие преимущественно из кристаллов холестерина;
- 23. Клиника. Неосложненный хронический калькулезный холецистит проявляется у детей в 2 клинических вариантах. Первый характеризуется отсутствием сильных
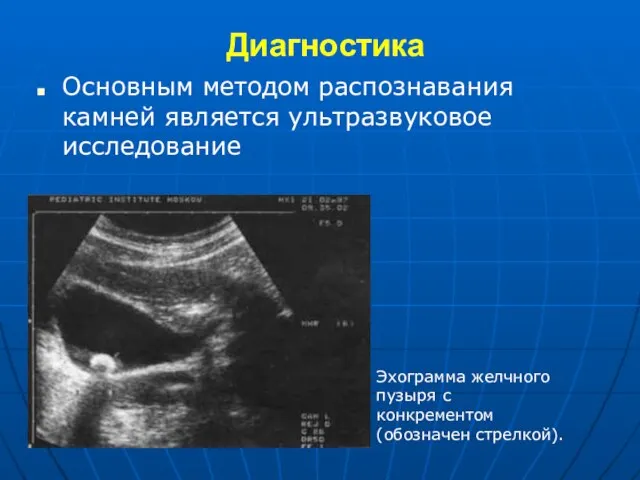
- 24. Диагностика Основным методом распознавания камней является ультразвуковое исследование Эхограмма желчного пузыря с конкрементом (обозначен стрелкой).
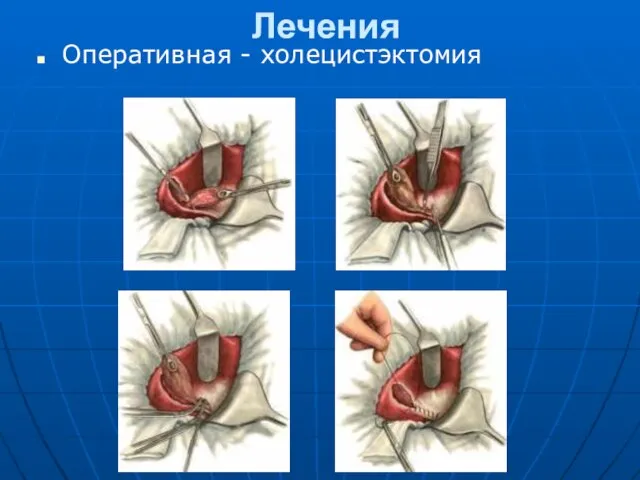
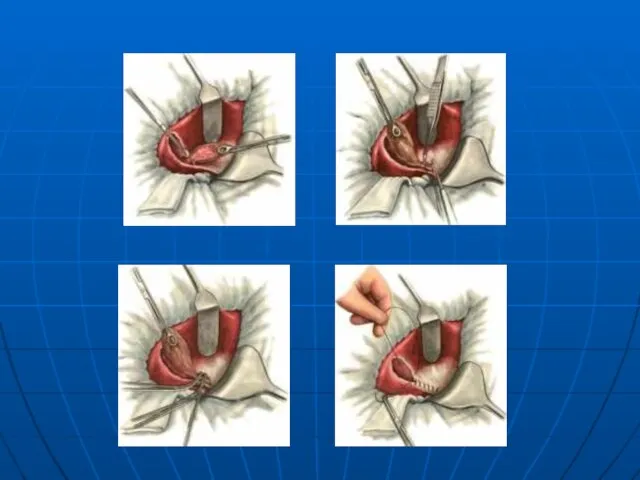
- 25. Лечения Оперативная - холецистэктомия
- 27. АТРЕЗИЯ ЖЕЛЧНЫХ ПРОТОКОВ
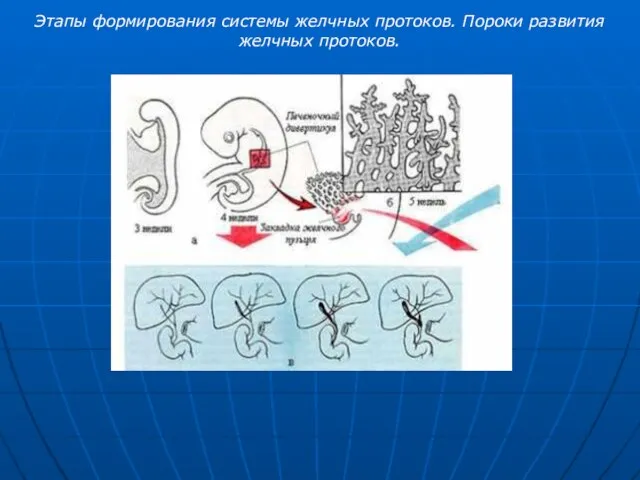
- 28. Этапы формирования системы желчных протоков. Пороки развития желчных протоков.
- 29. Клиника и диагностика. Для атрезии желчных ходов характерна желтуха, которая появляется, как и физиологическая желтуха новорожденных,
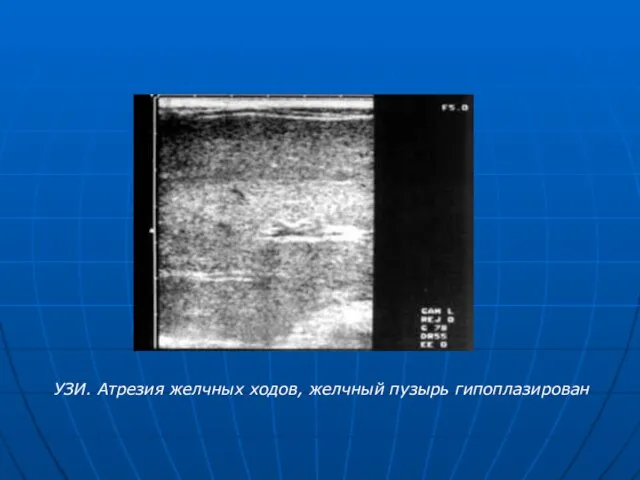
- 30. УЗИ. Атрезия желчных ходов, желчный пузырь гипоплазирован
- 31. Лечение атрезии желчных ходов оперативное, операцию вополняют до 1,5 - 2 месячного возраста. При наличии атрезии
- 32. Киста общего желчного протока
- 33. Киста общего желчного протока — самый частый вариант пастозного расширения внепечепочных желчных протоков. Преобладает типичная мешковидная
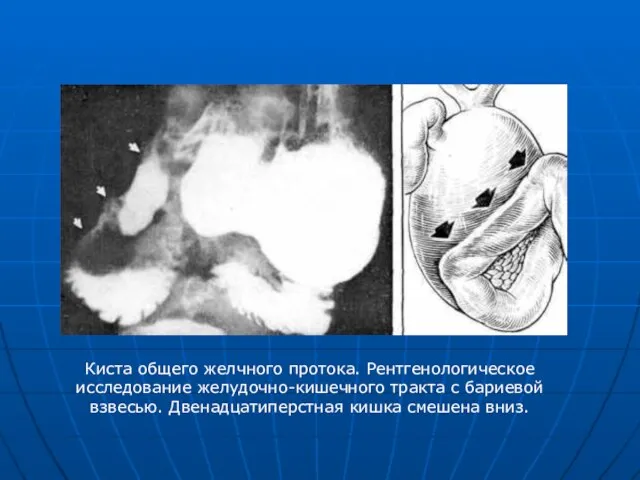
- 34. Киста общего желчного протока. Рентгенологическое исследование желудочно-кишечного тракта с бариевой взвесью. Двенадцатиперстная кишка смешена вниз.
- 35. Клиника Клинические признаки появляются тем раньше, чем более выражены сужение дистальной части общего желчного протока и
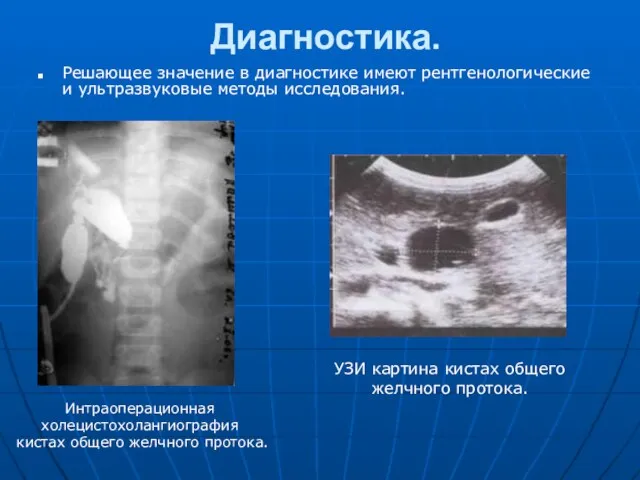
- 36. Диагностика. Решающее значение в диагностике имеют рентгенологические и ультразвуковые методы исследования. УЗИ картина кистах общего желчного
- 37. Дифференциально-диагностический ряд включает иные заболевания: врожденный гепатит, инфекционный гепатит, атрезии желчных протоков, обтурацию протока камнем, острый
- 39. Скачать презентацию

























 Движение крови по сосудам. Лимфообращение
Движение крови по сосудам. Лимфообращение Почему действующая система выборов в Госдуму должна быть изменена
Почему действующая система выборов в Госдуму должна быть изменена Электронные ресурсы компании CSA
Электронные ресурсы компании CSA Использование стандартных, эмоциональных, образных и субъективно-оценочных средств, их низкая частотность. Выполняют функцию лог
Использование стандартных, эмоциональных, образных и субъективно-оценочных средств, их низкая частотность. Выполняют функцию лог Презентация на тему Франция во второй половине XIX века
Презентация на тему Франция во второй половине XIX века  Презентация на тему Арабский мир
Презентация на тему Арабский мир Учитель року 2013
Учитель року 2013 ГБПОУ Поволжский государственный колледж
ГБПОУ Поволжский государственный колледж Основные рабочие понятия проектной деятельности
Основные рабочие понятия проектной деятельности Назначение и основные возможности
Назначение и основные возможности Презентация Кичкидова К
Презентация Кичкидова К Сон. Значение сна как метода релаксации
Сон. Значение сна как метода релаксации По улицам Кронштадта
По улицам Кронштадта КОНФЛИКТ 8 класс
КОНФЛИКТ 8 класс  Премьера короткометражного художественного фильма Vонетка
Премьера короткометражного художественного фильма Vонетка CТАТУСЫ В СРМ
CТАТУСЫ В СРМ Мартирос Сарьян (картины)
Мартирос Сарьян (картины) Проблемы молодежи
Проблемы молодежи Принципы медицинской биоэтики
Принципы медицинской биоэтики “B.P.R.”. “Гонка умов”
“B.P.R.”. “Гонка умов” Презентация на тему Художник-моренист
Презентация на тему Художник-моренист
 20171128_gilei
20171128_gilei Волгоград Спасибо за внимание Вы скачали эту презентацию с сайта viki.rdf.ru Работу выполнила Учитель начальных классов МОУ ООШ 15 г. о. Н
Волгоград Спасибо за внимание Вы скачали эту презентацию с сайта viki.rdf.ru Работу выполнила Учитель начальных классов МОУ ООШ 15 г. о. Н Представление информации в памяти ЭВМ
Представление информации в памяти ЭВМ  Система мер предупреждения коррупции. Тема № 4-2
Система мер предупреждения коррупции. Тема № 4-2 Выпрямительные установки для питания контактной сети
Выпрямительные установки для питания контактной сети Слагаемые успеха в бизнесе. Источники финансирования бизнеса
Слагаемые успеха в бизнесе. Источники финансирования бизнеса Предвыборная программа на пост президента школы
Предвыборная программа на пост президента школы