Слайд 2Травма
внезапное одномоментное воздействие на организм человека внешних факторов, вызывающих местные нарушения

целостности тканей, физиологических функций, сопровождающегося общими реакциями организма.
Слайд 3
Причиной травм является воздействие различных внешних факторов: механическая сила, температура (высокая

и низкая), электрический ток, химические вещества.
Слайд 4Классификация травм
По механизму возникновения:
Прямые
Непрямые
По локализации повреждения:
Изолированные
Множественные
Сочетанные
Комбинированные

Слайд 5В зависимости от сохранности покровных тканей
Открытые
Закрытые
По глубине проникновения:
Поверхностные
Подкожные
Полостные

Слайд 6Виды травм
Открытые: ожоги, раны, отморожения, электротравма
Вывихи
Переломы
Закрытые мягких тканей: ушибы, растяжения, разрывы, синдром

длительного сдавлвания
Закрытые полостные повреждения: разрывы внутренних органов, сотрясение внутренних органов
Слайд 7Реакция организма на травму
Общая: обморок, коллапс, шок
Местная: боль, гематома, деформация, изменение окраски,

нарушение целостности покровных тканей, нарушение функции органа.
Проявление и выраженность местных симптомов определяется травмирующим агентом и имеет свои особенности при повреждение кожи, мягких тканей, костей.
Слайд 8Закрытые механические травмы мягких тканей

Слайд 9Ушиб
Закрытое механическое повреждение мягких тканей и органов без видимого нарушения анатомической целостности.
Причины:

падение или удар, нанесенным тупым предметом. Чаще всего ушибам подвергаются поверхностно расположенные мягкие ткани, но возможны ушибы внутренних органов.
Слайд 10Ведущие симптомы ушиба
Боль, припухлость, кровоизлияние, нарушение функции.
Боль – возникает сразу в момент

травмы и локализуется в зоне воздействия механического фактора.
Припухлость – в зоне ушиба становится заметной практически сразу после травмы. Чем рыхлее подкожная клетчатка в очаге повреждения, тем больше выражен отек.
Слайд 11Сразу после ушиба кровоподтек красного цвета, затем богровеет, через 3- 4 дня

он становится синим, через 5 – 6 дней становится зеленым, затем жёлтым и постепенно исчезает.
Таким образом, цвет кровоподтека свидетельствует о давности травм.
Слайд 12Алгоритм оказания первой доврачебной помощи при ушибе
Придать удобное положение пациенту;
Наложить давящую повязку;
Придать

возвышенное положение поврежденной конечности;
Холод к месту повреждения;
Транспортировка в МО.
Слайд 13Лечение ушибов
Тепловые процедуры (грелка, УФО, УВЧ-терапия и др.) со 2 – 3

дня после травмы – для ускорения рассасывания гематомы и купирования отёка.
Пунктирования больших глубоких гематом с последующим наложением давящей повязки. Соблюдение правил асептики – обязательно!
На время лечения обеспечить покой поврежденному участку.
Слайд 14Растяжение
Закрытое повреждение мягких тканей с частичными разрывами без нарушения анатомической целостности.
Аналогичное повреждение

с нарушением анатомической целостности называется разрывом.
Слайд 15Причины растяжения, разрывов
резкое, внезапное движение с одномоментным воздействием на ткань двух сил,

действующих в противоположных направлениях.
Растяжению чаще подвергаются связки суставов, особенно голеностопного сустава.
Слайд 16Клиническая картина растяжения
напоминает клинику ушиба с локализацией в области суставов. Отличительной чертой

является более выраженное нарушение функции, болезненность при пальпации по ходу суставной щели.
Первая помощь и принципы лечения аналогичны таковым при ушибе мягких тканей.
Различают разрывы связок, мышц, сухожилий.
Слайд 17Разрыв связок
чаще происходит в области голеностопного и коленного суставов. Ведущим симптомами

являются – боль, отек, гематома, выраженное нарушение функции. Разрыв связок коленного сустава сопровождается гемартрозом. При этом наблюдается баллотирование надколенника.
Слайд 18 Алгоритм оказания доврачебной помощи
аналогичен помощи при ушибе. Если разрыв связок сопровождают

вывихи и переломы, то дополнительно проводится транспортная иммобилизация конечности. В процессе лечения используются гипсовые лонгеты. Некоторые разрывы связок требуют оперативного лечения. Реабилитация больных с разрывом связок начинается через 2- -3 недели после травмы.
Слайд 19Разрыв мышц возникает при чрезмерной нагрузке (подъема тяжести, удар по сокращенной мышце).

Чаще всего встречаются разрывы четырехглавой мышцы бедра, икроножной мышцы, двуглавой мышцы плеча.
При неполном разрыве в зоне повреждения наблюдается гематома и выраженная болезненность. При полном разрыве пальпаторно определяется дефект в мышце в виде щели и гематома.
Слайд 20Алгоритм оказания первой помощи аналогичен при ушибе.
Лечение неполного разрыва мышц консервативное:

покой, давящая повязка, физиотерапия. При полном разрыве мышц делают операцию, после которой необходима иммобилизация сшитой мышцы в положении расслабления гипсовой повязкой в течение 2 – 3 недель. Реабилитация больных осуществляется комплексно: физиотерапевтические процедуры, массаж, занятие ЛФК.
Слайд 21Разрыв сухожилия происходит в месте прикрепления его к кости или в месте

перехода мышц в сухожилие. Чаще всего происходит разрыв сухожилий сгибателей пальцев кисти, ахиллова, длинной головки двуглавой мышцы плеча.
Отличительная особенность этих повреждений – полное выпадение функции соответствующей мышцы (сгибание или разгибание). При этом пассивные движения сохранены.
Слайд 22Лечение разрыва сухожилий оперативное с последующей иммобилизацией гипсовой повязкой в положении расслабления

соответствующей мышцы на 2 – 3 недели. Реабилитация этих больных комплексная (физиотерапия, массаж, ЛФК).
Слайд 23Сотрясение
механическое воздействие на ткани приводящее к нарушению их функций с сохранением анатомической

целостности.
Чаще всего встречаются сотрясение головного мозга.
При длительной работе с вибрационными инструментами возникают патологические изменения в мышцах, суставах, нервах – это профессиональные заболевания.
Слайд 24Синдром длительного сдавления
Синонимы: краш – синдром, синдром длительного раздавливания, травматический токсикоз, синдром

«освобождения», миоренальный синдром.
Патологический симптомокомплекс вызванный длительным (более 2 – 8 часов) сдавлением мягких тканей.
Слайд 25Причина
сжатие конечностей, реже туловища тяжелыми предметами, обломками зданий, горной породой. Возникает при

землетрясениях, облавах, ДТП, железнодорожных катастрофах.
Слайд 26
Особенность этого синдрома в том, что он развивается после извлечения пострадавшего

из – под обломков, когда в общий кровоток попадают продукты распада из поврежденных тканей особенно мышц (миоглобин).
В развитие краш – синдрома имеют значение три фактора:
1. сильное болевое раздражение, приводящее к шоку;
2. травматическая токсемия за счет всасывания продуктов распада;
3. плазмо – и кровопотеря вследствие массивного отека конечностей.
Слайд 27В клиническом течении СДС выделяют три периода
1. ранний – нарастания отека и

сосудистой недостаточности (1 – 3 дня);
2. промежуточный – острой почечной недостаточности (с 3 – 4 дня до 1,5 месяцев);
3. поздний – выздоровления (реконвалесценции).
Слайд 28Ранний период СДС
Ранний период характеризуется общими, местными и специфическими симптомами, связанными непосредственно

с травмой.
Общие симптомы. После освобождения у пострадавшего появляется слабость, озноб, лихорадка, тахикардия, падение артериального давления вплоть до шока и летального исхода.
Слайд 29Местные симптомы. Развиваются постепенно и служат причиной распирающих болей. Через 30 –

40 минут после извлечения из – под обломков поврежденная конечность начинает прогрессивно отекать (симптом нитки), бледная кожа становится богорово – синюшной, на ней появляются пузыри с серозным и геморрагическим содержимым, зоны некрозов. Пульс и все виды чувствительности в зоне повреждения и ниже исчезают. При пальпации мягкие ткани имеют деревянную плотность: при надавливании пальцем на коже не остается вдавлений. Движения в суставах невозможны, попытки произвести их вызывают у пострадавшего боль.
Слайд 30Специфические симптомы. Появляются признаки сгущения крови: увеличивается содержание гемоглобина, количество эритроцитов, гематокрит,

прогрессирует азотемия. Моча становится красного, затем бурого цвета, содержание белка в ней увеличивается до 600 – 1200мг/л. При микроскопическом исследовании в осадке мочи определяется большое количество эритроцитов, слепков канальцев из миоглобина.
Слайд 31Промежуточный период
характеризуется прогрессирующим нарастанием острой почечной недостаточности (ОПН) и восстановлением кровообращения.

Слайд 32У пострадавших улучшается кровообращение. Отек конечности медленно спадает, боль ослабевает; нормализуется артериальное

давление, остается умеренная тахикардия – пульс соответствует температуре 37,3 – 37,5 0С. Однако ОПН прогрессирует. Олигурия переходит в анурию, в плазме крови увеличивается концентрация креатинина и мочевины; гемоконцентрация сменяется анемией; нарастает интоксикация, азотемия; изменяется кислотно – основное равновесие (ацидоз).
Слайд 33При обширном поражении тканей лечение может оказаться неэффективным, в этих случаях на

4 – 7 сутки развивается уремия и больные погибают.
При благоприятном течении травматического токсикоза функция почек начинает восстанавливаться, наступает третий период.
Слайд 34Поздний период
характеризуется преобладанием местных симптомов. Общее состояние пострадавших улучшается, уменьшается азотемия,

увеличивается количество мочи, в ней исчезают эритроциты и цилиндры. Однако на фоне улучшения общего состояния появляются жгучая боль в конечности; определяются обширные участки некроза кожи и глублежащих тканей (мышцы серого цвета, остеомиелит), язвы; нарастает атрофия мышц; тугоподвижность в суставах. Возможно присоединение гнойной инфекции.
Слайд 35При благоприятном течении СДС после отторжения или удаления некротических тканей восстанавливается жизнеспособность

оставшихся тканей, нормализуется функция почек и других внутренних органов, наступает выздоровление.
Слайд 36Алгоритм оказания первой доврачебной помощи при СДС на месте происшествия
1.Обезболивание до или

параллельно с освобождением поврежденной конечности (промедол, морфин или анальгин с димедролом в/м). Освобождение пострадавшего, начиная с головы;
2.Наложение резинового жгута на конечности до полного освобождения пострадавшего;
3.Осмотр конечности;
4.Освобождение конечности от жгута;
Помните: жгут оставляется только при артериальном кровотечении и обширном размозжении конечности.
5.Наложение асептической повязки на ссадины, раны при их наличии;
Слайд 376.Тугое бинтование конечности эластичным или обычным бинтом от периферии к центру;
7.Транспортная иммобилизация

конечности;
8.Охлаждение конечности;
9.Обильное питье при отсутствии повреждений органов брюшной полости:
- горячий чай, кофе с добавлением алкоголя (50 мл. 40 – 70% ); содово – солевой раствор (1/2 чайной ложки питьевой соды и 1 чайная ложка поваренной соли на 1 литр воды).
10.Согревание (тепло укутать);
11.Оксигенотерапия;
12.Профилактика сердечно – сосудистой недостаточности (преднизалон);
13.Транспортировка в ЛПУ на носилках в положении на спине.
Слайд 38Участие медицинской сестры в лечении СДС.
После поступления пострадавшего в ЛПУ медицинская сестра

готовит его к проведению противошоковой, дезинтоксикационной, антибактериальной терапии. Она делает венепункцию, подключает одноразовую систему, заполненную противошоковыми кровезаменяющими растворами, плазмой, кристаллоидными растворами и др., по назначению врача. Общее количество вводимой за сутки жидкости составляет 3000 – 4000 мл. Вводит антибиотики широкого спектра действия. Медсестра обязана вести постоянное наблюдение за пациентом: измерение Артериального давления, частоты пульса, дыхания, почасовой диурез.
Слайд 39Для подготовки к местному лечению СДС медсестра освобождает поврежденную конечность от средств

иммобилизации и бинтов и готовит ее к выполнению новокаиновой блокады, обработке ран, некрэктомии. Для выполнения блокады необходимо приготовить 0,25 % раствор новокаина : 40 мл. для односторонней вагосимптоматической блокады при повреждении верхней конечности; 80 мл. для односторонней паронефральной – при сдавлении нижней конечности. После этого поврежденной конечности необходимо создать функциональный покой (шина, приподнятый ножной конец кровати) и гипотермию (обкладывание пузырями со льдом в течении 2 – 3 дней). Медсестра обязана через каждые 3 -5 часов снимать пузыри со льдом на 1,5 – 2 часа, затем заменять новыми.
Слайд 40Во втором периоде болезни медсестра должна морально подготовить пациента к возможной широкой

некрэктомии вплоть до ампутации конечности и проведению гемодиализа, сеансов гипербарической оксигенации (ГБО). При нарастании ОПН она обязана контролировать соблюдение больным диетического режима (ограничение воды, исключение фруктов).
Выполнение всех манипуляций у пациентов с краш – синдромом требует соблюдения правил асептики и СЭР.
Слайд 41Вывих
полное стойкое смещение суставных поверхностей костей, сопровождающееся разрывом капсулы и связок.
Частичное

смещение называется подвывихом.
Название вывиха дается по наименованию той кости, которая в суставе расположена дистально (например: вывих плеча в плечевом суставе, вывих бедра в тазобедренном суставе).
Слайд 42Классификация вывихов
1. Врожденные;
2. Приобретенные:
травматические (застарелые; первичные; неосложненные; открытые)
- патологические (заболевания

суставов) опухоль; туберкулез; остеомиелит.
3. От времени, с момента травмы:
свежие (до 2 суток)
несвежие (3 – 4 недели)
застарелые (более 4 недель)
Слайд 43Симптомы врожденного вывиха бедра
1. асимметрия;
2. сглаженность кожной складки;
3. деформация конечности;
4. невозможность выполнить

пальцевое прижатие бедренной артерии к головке бедренной кости в паховой складке;
5. ограничение отведения в тазобедренном суставе.
Слайд 44Абсолютные симптомы вывиха
Постоянная сильная боль в покое резко усиливающая при попытке движения;
Вынужденное

положение конечности, специфичное для каждого вывиха;
Деформация области сустава и изменение оси конечности;
Полное отсутствие активных движений в суставе, резкое ограничение пассивных движений;
Изменение длины конечности;
«пружинящая фиксация».
Слайд 45Лечение вывиха
состоит из трех этапов:
1. вправление;
2. кратковременная фиксация;
3. реабилитация.

Слайд 46Перелом
это нарушение целостности кости.
Причина – прямая и непрямая травма.

Слайд 47Классификация переломов
1. По происхождению:
врожденные
приобретенные: травматические
патологические
Если целостность кости не нарушена, то

перелом называется патологическим.
2. По характеру повреждения кости:
полные
неполные
3. В зависимости от развития осложнений:
осложненные
неосложненные
Осложнения: травматический шок, повреждение сосудов, повреждение нервов, жизненоважных органов, жировая эмболия.
Слайд 48Классификация переломов
4. По направлению линии перелома: поперечные
продольные
косые
винтообразные
5. По локализации

перелома трубчатых костей: диффузные
метафизные (околосуставные)
эпифизные
6. По сложности повреждения ОДА: простые
сложные
Слайд 49Абсолютные симптомы переломов
деформация;
патологическая подвижность;
крепитация.

Слайд 50Относительные симптомы
боль в месте перелома;
локальная болезненность при пальпации;
усиление болезненности при нагрузке по

оси кости;
гематома;
укорочение конечности;
вынужденное положение конечности;
нарушение функции.
Слайд 51Комбустология – наука о лечении ожогов
Ожог – это повреждение кожи, слизистых оболочек

и глубже лежащих тканей, вызванное чрезвычайным воздействием: высокой температурой, химическими веществами, электричеством или лучевой энергией.
Слайд 52Классификация ожогов
По причине возникновения: Термические
Химические
Электрические
Лучевые

Слайд 53От глубины поражения кожи
1ст. – краснота, отек, боль; поврежден поверхностный слой эпидермиса.

Чувствительность сохранена;
2 ст. – краснота, боль, отек, пузырь со светлым содержимым. Весь эпидермис до ростковой зоны поврежден. Чувствительность сохранена.
3 ст. – эпидермис отсутствует дно ожогов, раны багрово – красные с белесоватыми участками некрозов и точечными кровоизлияниями. Краснота и отек вокруг обожженного участка. Чувствительность есть. Кожа повреждена до дермы.
4 ст. – Глубокие участки омертвения всех слоев кожи. Струп белого или черного цвета. Полная потеря чувствительности в области струпа. На дне струпа – расширены кровеносные сосуды, кровь не циркулирует.
4ст. – обугливание
При 3 б и 4 ст. самозаживление невозможно.
Слайд 54Определение глубины кожи
- Местный осмотр раны;
- Анамнез ожоговой травмы;
- Применение диагностических проб

(проба «волоска»; спиртовая проба; применение красителей; ферментативный; тетрациклиновая проба; температурный метод).
Слайд 55Определение площади кожи
- Правила С
- Правило ладони
- Правило Постникова

Слайд 56Ожоговая болезнь
Течение: Ожоговый шок
Острая ожоговая токсемия
Септикотексемия
Реконвалисценции

Слайд 57Ожоговый шок
это общая реакция организма на сверхсильный раздражитель в виде болевого раздражителя

кожи, нервных окончаний травмирующим агентом.
Длительность ожогового шока 2 – 3 суток.
Слайд 58Эректальная фаза (возбуждение)
В этой фазе пострадавший беспокоен, возбужден, дезориентирован и неспособен критически

оценивать ситуацию. У пострадавших отмечается двигательное и речевое возбуждение. Они часто пытаются бежать, находясь в объятиях пламени.
Слайд 59относительно долго сохраняющиеся на нормальных, а иногда и повышенных цифрах показатели артериального

давления крови. Это объясняется большим и длительным напряжением адреналовой системы с выбросом в кровь адреналина в ответ на сильное и продолжительное раздражение болевых рецепторов. Адреналин вызывает спазм периферических сосудов, что приводит к подъему артериального давления и является компенсаторным механизмом спазмозащиты. На последующих стадиях этот механизм играет отрицательную роль, так как длительный спазм сосудов приводит к ухудшению кровоснабжения тканей. Ранее снижение артериального давления при ожоговом шоке считается плохим прогностическим признаком и расценивается срыв компенсаторных механизмов защиты.
Слайд 60быстрый выход в кровь калия из разрушенных тканей и гемолизированных эритроцитов за

счет местной тканевой гиперемии при воздействии высокой температуры. Разрушенный миоглобин тканей и эритроцитов бывает почечные канальцы, способствуя развитию почечной недостаточности. Высокое содержание калия в крови может привести к нарушениям ритма, приводимости и сократимости сердечной мышцы.
Слайд 61быстрое нарастание сгущения крови за счет колоссальной плазмопотери. Сгущение крови приводит к

замедлению ее циркуляции по мелким сосудам, тромбообразованию, что усугубляет органов и тканей. При обширных ожогах плазмопотеря может достигать 70% объема циркулирующей плазмы.
Слайд 62Торпидная фаза
развивается в следствии торможения коры головного мозга. В этой фазе пострадавшие

заторможены, сонливы. В контакт вступают медленно, отвечают односложно.
При ожоговом шоке часто отмечается озноб, конечности холодные. Как правило пострадавших мучает жажда (плазмопотеря!). Может быть рвота после питья. При тяжелом шоке быстро развивается парез кишечника, сопровождающийся его метеоризмом. Быстро снижается диурез вплоть до развития анурии.
Слайд 63Тяжесть ожогового шока зависит от площади и глубины поражения. Утяжеляет течение ожогового

шока наличие ожога верхних дыхательных путей.
На ожог верхних дыхательных путей может указывать осиплость голоса, одышка, кашель, жалобы на боли в горле, ожог слизистой губы, языка, зева, носа, опаленность волос в области рта и носа.
Слайд 64О тяжести ожогового шока можно судить по индексу Франка. Каждый процент поверхностного

ожога (1, 2, 3а степени) принимается за 1 единицу. Каждый процент глубокого ожога (3б, 4 степени) принимается за 3 единицы.
При индексе Франка от 30 до 70 единиц чаще развивается легкий шок, или шок 1 степени.
При индексе Франка от 70 до 120 единиц – тяжелый шок, или шок 2 степени.
При индексе Франка более 120 единиц – крайне тяжелый шок, или шок 3 степени.
При наличии ожога верхних дыхательных путей к полученному индексу Франка следует прибавить еще 20 единиц.
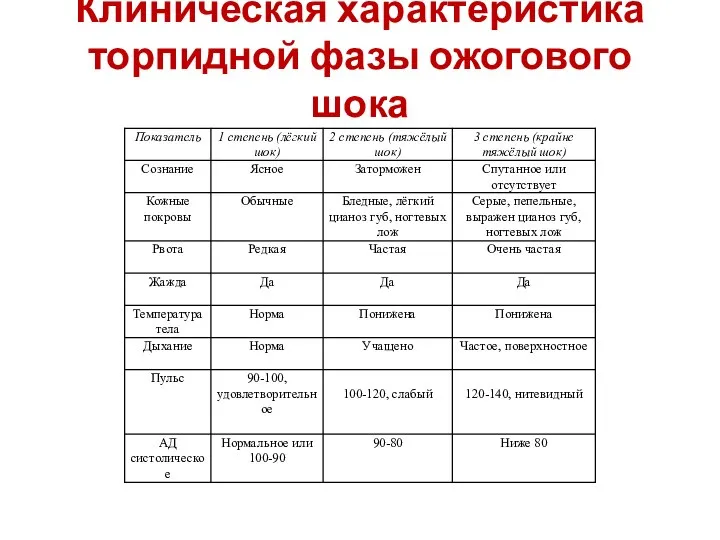
Слайд 65Клиническая характеристика торпидной фазы ожогового шока
Слайд 66Острая ожоговая токсемия
второй период ожоговой болезни. Ожоговая токсемия – это токсическая

фаза течения болезни. Продукты распада тканей поступают в кровь, приводя к эндогенной интоксикации (внутреннее отравление организма). Кроме того, в отравлении участвуют продукты жизнедеятельности быстро развивающейся на ожоговых ранах инфекции.
Слайд 67Острая ожоговая токсемия продолжается около двух недель. Клинически отмечается высокая лихорадка, нарастает

анемия, появляется спутанность сознания, иногда судороги. В этом периоде у обожженных выражена бессонница, пропадает аппетит, они становятся раздражёнными. Присоединяются инфекционные осложнения – пневмонии, стоматиты, отиты, диспепсии, нередко ожоговая скарлатина.
Слайд 68Септикотоксемия
третий период ожоговой болезни. В периоде септикотоксемии происходит попадание в кровь не

только токсинов, но и самих патогенных микроорганизмов. Развивается ожоговый сепсис. Микроорганизмы, циклируя в крови, могут оседать в любом органе, вызывая развитие гнойных метастазов в виде флегмон, абсцессов, плевритов, менингитов. Этот период болезни часто осложняется гепатитами, перикардитами, нефритами, что значительно ухудшает прогноз на выздоровление. Вместе с отделяемым из раны происходит большая потеря белка. Развивается ожоговое истощение. Усугубляются нарушения водно – электролитного состава крови. Любое из развившихся осложнений может привести к гибели пострадавшего.
Слайд 69Опасность распространения инфекции и развития осложнений уменьшается, когда ожоговые раны очищаются и

выстилаются грануляциями. Грануляции служат барьером для инфекции. Только восстановление кожного покрова может быть гарантией ликвидации всех патологических процессов в организме.
Слайд 70Выздоровление, или реконвалесценция
четвёртый период ожоговой болезни. Выздоровление начинается с момента полного самостоятельного

или оперативного восстановления кожного покрова. Продолжается он неопределённо долго – до устранения всех поражений внутренних органов и систем. Иногда после заживления глубоких и обширных ожогов выздоровление затягивается на длительное время, которое требуется для восстановительного консервативного и оперативного лечения последствий ожогов – рубцов, контрактур, косметических дефектов, тугоподвижности в суставах.
Слайд 71Первая помощь обожженным на догоспитальном этапе
Чем выше температура травмирующего агента и

дольше с ним контакт, тем обширнее и глубже термическое поражение. Исходя из этого положения, первое и главное мероприятие при оказании помощи пострадавшему – это устранение действия травмирующего фактора.
Слайд 72 При ожоге кипятком, горячей жидкостью, смолой надо быстро снять пропитанную горячей

жидкостью одежду. При этом нельзя отрывать приставшие к коже участки одежды. Следует осторожно обрезать одежду ножницами. После этого длительно, в течение нескольких минут охлаждать пораженную зону под струей холодной проточной воды. Известно, что повреждающее действие продолжается ещё какое–то время после обваривания, так как высокая температура сохраняется в глубоких слоях кожи.
Слайд 73 При ожоге пламенем – прежде всего потушить на пострадавшем пламя, завернув

его в плотную ткань непропускающую воздух. Если пострадавший пытается бежать, его надо любыми способами остановить, так как при беге пламя на одежде разгорается ещё ярче от притока воздуха. Когда пламя потушено, надо так же осторожно, как при ожоге кипятком, снять одежду и охладить обожженные места.
Слайд 74 При химических ожогах в течение 15-20 минут обмывать пораженные участки проточной

водой, чтобы полностью удалить с поверхности кожи травмирующий агент. После этого при ожоге кислотой наложить стерильную повязку, смоченную 5% раствором соды. При ожоге щелочью – салфетку, смоченную 2% раствором борной кислоты или столовым уксусом. Ни в коем случае нельзя применять эти средства без предварительного промывания водой, иначе на поверхности кожи произойдет химическая реакция между кислотой и щелочью, что ещё больше углубит степень поражения.
Слайд 75 При оказании помощи обожженным на догоспитальном этапе после устранения действия травмирующего

фактора мероприятия можно разделить на купирование общих проявлений ожоговой травмы и уменьшение тяжелых последствий местных изменений. Если при оказании помощи по уменьшению последствий местных изменений можно ограничиться асептическим закрытием ожоговых ран, то при коррекции общих проявлений ожоговой травмы первостепенное значение имеет полноценное обезболивание любыми доступными на догоспитальном этапе средствами и восполнение потери объёма циркулирующей плазмы препаратами гемодинамического действия: полиглюкин, реополиглюкин, желатиноль, гелофузин.
Слайд 76 Нельзя забывать о быстром развитии ацидоза, для коррекции которого следует использовать

щелочные растворы – ацесоль, лактасоль. Отмечено, что чем раньше начато воспользование плазмопотери, тем легче течение ожогового шока.
Слайд 77Алгоритм доврачебной помощи обожженным
1.Прекратить действие травмирующего фактора: потушить горящую одежду, вынести пострадавшего

из огня, снять пропитанную горячей жидкостью одежду, охладить обожженную поверхность холодной водой, пузырем со льдом, пакетами со снегом.
2.Обезболить: ненаркотические и наркотические анальгетики.
3.Наложить асептические повязки на ожоговые раны. При этом приставшую одежду не удалять, пузыри не вскрывать, не применять масляные повязки, красители, порошки.
4.Произвести транспортную иммобилизацию обожженных конечностей.
5.Провести простейшие противошоковые мероприятия: согреть, дать обильное щелочное пить.
6.Транспортировать в МО лежа.
Слайд 78Химические ожоги
Химические ожоги возникают при воздействии на кожу или слизистые оболочки химически

активных веществ. Помимо местного воздействия, химические вещества вызывают общее отравление организма.
Наиболее частые химические ожоги, требующие вмешательства хирурга, - это повреждения прижигающими жидкостями.
Первая причина химической травмы – прием прижигающего вещества вовнутрь по ошибке или с целью самоубийства. При этом возникает ожог глотки, пищевода, желудка.
Вторая причина химической травмы – случайное воздействие повреждающего агента на кожу и слизистые оболочки.
Слайд 79Химические ожоги
Кислоты и соли тяжелых металлов вызывают более поверхностное повреждение с образованием

струпа. При этом происходит коагуляция белков тканей – коагуляционный некроз.
Щелочи разрушают жиры и белки тканей и глубоко проникают в толщу кожи или слизистой оболочки, образую колликвационный некроз.
Слайд 80Химические ожоги, так же как термические, имеют четыре степени глубины поражения, однако

они, как правило, не велики по площади, но почти всегда глубокие.
Слайд 81Существует характерная окраска струпа при различных химических ожогах
Азотная кислота – желтый;
Серная кислота

– коричневый или черный;
Соляная кислота – белый;
Уксусная кислота – светло-серый;
Щелочи – белый.
Слайд 82Алгоритм оказания доврачебной помощи при химических ожогах
1.Устранение действия травмирующего фактора: длительное, в

течение 15 – 20 минут промывание водой. При ожоге известью или фосфором перед промыванием надо удалить остатки химического вещества сухим путем!
2.Обезболивание: анальгетики, холод к месту ожога, при ожогах пищевода – глотать кусочки льда или мороженого.
3.Наложение сухой асептической повязки.
4.Транспортировка в МО.
Слайд 83Замерзание
это общая реакция организма на воздействие холода, проявляющаяся снижением температуры тела до

35°С с резким угнетением всех жизненных функций, вплоть до умирания.
Замерзание быстрее происходит при высокой влажности и сильном ветре. В таких условиях замерзнуть можно при температуры воздуха +4…-10°С в течение 10 – 12 часов. В холодной воде замерзание наступает быстрее за счет большой её теплоемкости. В ледяной воде смерть от замерзания может наступить в течение 5 – 10 минут. Тяжелая физическая нагрузка и употребление алкоголя усиливают теплоотдачу и смерть наступает быстрее.
Слайд 84Клиническая картина
1 стадия замерзания – адинамическая. Пострадавший заторможен, периоды эйфории, снижена критика

к своему состоянию. Речь затруднена, отрывиста. Движения скованы, мышечная дрожь. Способность передвигаться сохранена. Бледен. Брадикардия. Характер дыхания не изменен.
При дальнейшем воздействии низкой температуры наступает 2 стадия замерзания – ступорозная. Пострадавший резко заторможен, безразличен к происходящему. Возможна утрата сознания. Отмечается напряжение мышц. Самостоятельные движения невозможны. Поза «скорчившегося человека». Выраженная брадикардия до 40 ударов в 1 минуту. Дыхание редкое, поверхностное. Артериальное давление снижено.
Слайд 85Клиническая картина
При отсутствии помощи наступает 3 стадия замерзания – судорожная. Пострадавший без

сознания. Зрачки узкие. Сухожильные и другие рефлексы угнетены. Клонические и тонические судороги. Резкая бледность кожных покровов. Дыхание редкое, наблюдаются терминальный тип дыхания Чейна – Стокса. Артериальное давление не определяется, пульс прощупывается только на сонных артериях в виде единичных в минуту ударов. Вслед за этими явлениями наступает смерть. Даже в этой стадии реанимация может быть успешна при своевременном обнаружении пострадавшего.
Слайд 86Первая медицинская помощь
Согревании пострадавшего. Следует снять мокрую одежду, укутать его, дать горячее

питье. Алкоголь категорически противопоказан из-за своего свойства расширять кожные сосуды и тем самым увеличивать теплоотдачу, что в данной ситуации может оказаться губительным. Нельзя вводить аналептики – лобелин, кордиамин – вследствие их способности повышать потребность тканей в кислороде. Показано введение атропина, внутривенное введение теплых растворов глюкозы, натрия гидро-карбоната, реополиглюкина. Для стабилизации гемодинамики – преднизолон или гидрокортизон. При судорогах – седуксен, реланиум. Эти же препараты обладают и антигипоксическим действием. При угрожающих нарушениях дыхания – интубация трахеи и перевод на искусственную вентиляцию легких. При развитии клинической смерти – немедленно приступить к сердечно-легочной реанимации. Пострадавшие подлежат срочной госпитализации. В пути следования и в стационаре продолжаются все начатые мероприятия и назначаются антибиотики широкого спектра действия для профилактики пневмонии.
Слайд 87Отморожение участков тела
возникает за счет местного воздействия холода чаще на открытые или

дистальные (удаленные от центра) участки тела – стопы, кисти.
В механизме отморожения основную роль играет спазм мелких сосудов, нарушение микроциркуляции крови в тканях, тромбообразование в сосудах, что приводит к развитию некроза пострадавших участков.
После воздействия холода отмечается скрытый период, когда видна бледность кожи в зоне воздействия травмирующего фактора и пострадавший жалуется на потерю чувствительности в этой зоне.
Слайд 88Вслед за скрытым периодом наступает реактивный период. Его проявления зависят от глубины

поражения тканей. Различают четыре степени поражения. 1 и 2 степени соответствуют поверхностному поражению. При 1 степени отмечается синюшность кожи, мраморность, отек и боль. При 2 степени образуются пузыри с серозным прозрачным содержимым. 3 и 4 степени – это глубокое поражение. При 3 степени пузыри наполнены геморрагическим содержимым. Дно вскрывшихся пузырей, в отличие от 1 и 2 степени, безболезненно (спиртовая проба). При 4 степени отмечается некроз всех слоев кожи, подкожной клетчатки, мышц и кости. 4 степень поражения заканчивается мумификацией и развитием влажной гангрены, что неминуемо приводит к потери части конечности. Глубину поражения бывает возможно установить на 5 – 6-й день после травмы.
Слайд 89Доврачебная помощь
заключается в общем согревании пострадавшего и постепенном согревании отмороженного участка. С

пострадавшего снимают мокрую одежду, укутывают его в одеяло, обкладывают грелками или бутылками с горячей водой. Сразу на месте обнаружения пострадавшего на пораженный холодом участок тела необходимо наложить термоизолирующую повязку.
Нельзя растирать отмороженные участки снегом, перчатками вследствие опасности внесения инфекции.
Слайд 90Доврачебная помощь
Повязка накладывается следующим образом: пострадавшие ткани закрывают стерильной сухой салфеткой, поверх

неё накладывается водо- и воздухонепроницаемая ткань (целлофан, клеёнка) большей площади, затем слой ваты ещё большей площади и все это прибинтовывается. Пострадавшего необходимо срочно госпитализировать.
В стационаре продолжается общее и местное согревание. Для этого могут использоваться теплые ванны в течение 40 минут повышением температуры воды от 20 до 40°С. Внутривенно вводятся подогретые растворы реополиглюкина, глюкозы. Применяются препараты, улучшающие кровообращение и снимающие спазм сосудов: никотиновая кислота, папаверин, но-шпа.
Слайд 91Доврачебная помощь
Местное лечение отморожений зависит от степени глубины поражения и проводится по

принципам лечения ожогов.
Ознобление как хроническое холодовое поражение проявляется в виде длительно текущего воспаления кожных покровов с появлением бурых пятен и сопровождающееся кожным зудом. Чаще страдают открытые участки тела или дистальные отделы – кисти рук, стопы, нос. Больше всех озноблению подвержены люди, чья профессия связана с длительным пребыванием на открытом воздухе или у которых возникали повторные отморожения. В военное время ознобление встречалось у солдат, находящихся в длительной обороне в зимний период года и известно как «окопная стопа».
Слайд 92В результате длительного воздействия холода может возникнуть холодовый васкулит, проявляющийся в хроническом

поражении мелких сосудов и капилляров. На коже могут появляться мелкие геморрагические высыпания, отечность тканей за счет повышения сосудистой проницаемости. Эти явления могут сопровождаться зудом и болевыми ощущениями.




























































































 Работа с зависимыми расстройствами. Тактика ведения при различных видах зависимостей. Варианты психотерапии
Работа с зависимыми расстройствами. Тактика ведения при различных видах зависимостей. Варианты психотерапии Медицинская реабилитация при острых и хронических заболеваниях лёгких
Медицинская реабилитация при острых и хронических заболеваниях лёгких Порто-кавальные и кава-кавальные венозные анастомозы
Порто-кавальные и кава-кавальные венозные анастомозы Эпидемии в средние века и борьба с ними
Эпидемии в средние века и борьба с ними Врожденные пороки ЦНС плода
Врожденные пороки ЦНС плода Эпидемиология. Показатели распространенности, заболеваемости и смертности
Эпидемиология. Показатели распространенности, заболеваемости и смертности Кровотечение и гемостаз
Кровотечение и гемостаз Дополнительные методы обследования. Магнитнорезонансная томография ВНЧС
Дополнительные методы обследования. Магнитнорезонансная томография ВНЧС Ранения и кровотечения
Ранения и кровотечения Метаболизм общее. Энергетический обмен
Метаболизм общее. Энергетический обмен Оплодотворение и развитие зародыша
Оплодотворение и развитие зародыша Корсаковский синдром
Корсаковский синдром Приспособительные и компенсаторные процессы
Приспособительные и компенсаторные процессы Кластерная головная боль
Кластерная головная боль Беременность и эпилепсия
Беременность и эпилепсия Лечение скрытого апроксимального кариеса зуба
Лечение скрытого апроксимального кариеса зуба Пролактин и репродуктивная функция женщины
Пролактин и репродуктивная функция женщины Реабилитация в психиатрии
Реабилитация в психиатрии Лекция – хирургия (доброкачественные заболевания щитовидной железы)
Лекция – хирургия (доброкачественные заболевания щитовидной железы) СРС: Хламидиоз у детей
СРС: Хламидиоз у детей Пути восстановления ВПФ
Пути восстановления ВПФ Профилактика и лечение лейкозов
Профилактика и лечение лейкозов Острый гломерулонефрит. Острый гломерулонефрит
Острый гломерулонефрит. Острый гломерулонефрит Неровные зубы
Неровные зубы Технология спаивания
Технология спаивания Ауылдағы медицина дамыту бойынша негізгі проблемалары
Ауылдағы медицина дамыту бойынша негізгі проблемалары Магнитный зонд конструкции С. Г. Меликсетяна
Магнитный зонд конструкции С. Г. Меликсетяна Механизмы мочеобразования, нарушение функции почек. Лекция № 45
Механизмы мочеобразования, нарушение функции почек. Лекция № 45