Содержание
- 2. 1/35 Аутоиммунные заболевания – это заболевания связанные с нарушением функционирования иммунной системы человека, которая начинает воспринимать
- 3. 2/35 Аутоиммунные заболевания поражают 5-7% населения; Развиваются как правило в молодом возрасте. У женщин эти заболевания
- 4. 3/35 1. Органоспецифические аутоиммунные расстройства — группа болезней, при которых поражается один орган или какая-либо ткань.
- 5. 4/35 2. Системные аутоиммунные болезни — группа болезней, при которых в патологический процесс вовлекаются разные органы
- 6. 5/35 Наиболее часто генетическая предрасположенность сцеплена с генами МНС (ревматоидный артрит ассоциирован DR1 и DR4 и
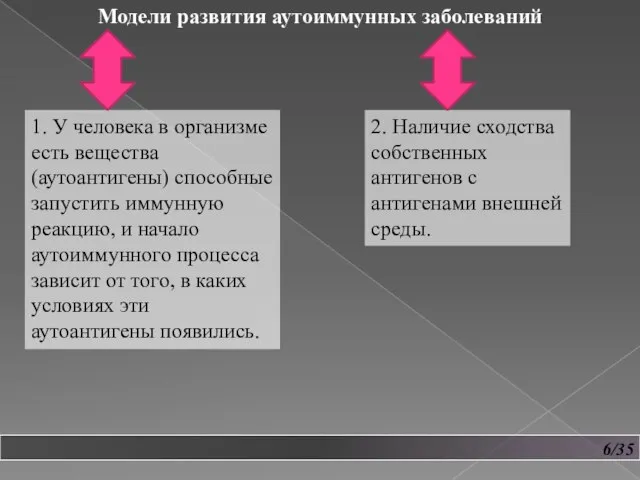
- 7. 6/35 1. У человека в организме есть вещества (аутоантигены) способные запустить иммунную реакцию, и начало аутоиммунного
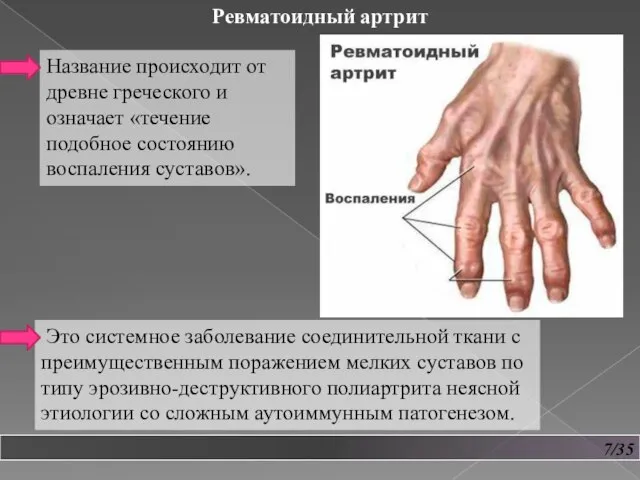
- 8. 7/35 Ревматоидный артрит Название происходит от древне греческого и означает «течение подобное состоянию воспаления суставов». Это
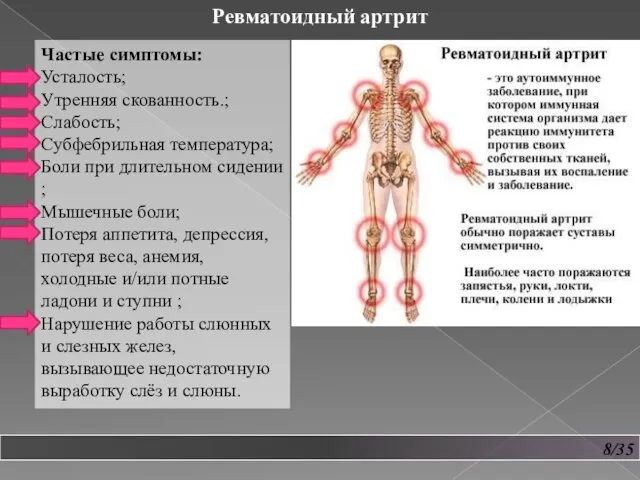
- 9. 8/35 Ревматоидный артрит Частые симптомы: Усталость; Утренняя скованность.; Слабость; Субфебрильная температура; Боли при длительном сидении ;
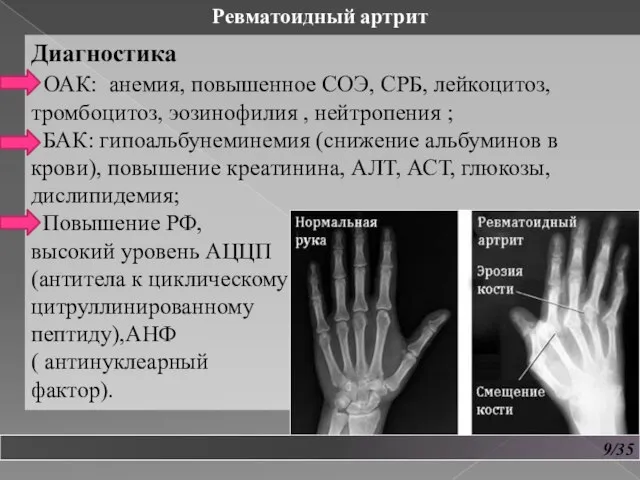
- 10. 9/35 Ревматоидный артрит Диагностика ОАК: анемия, повышенное СОЭ, СРБ, лейкоцитоз, тромбоцитоз, эозинофилия , нейтропения ; БАК:
- 11. 10/35 Системная красная волчанка Системная красная волчанка (СКВ) — тяжелое заболевание, при котором иммунная система человека
- 12. 11/35 Системная красная волчанка Этиологические факторы: Генетический фактор; УФ; Токсины; Лекарственные вещества; Инфекционные факторы.
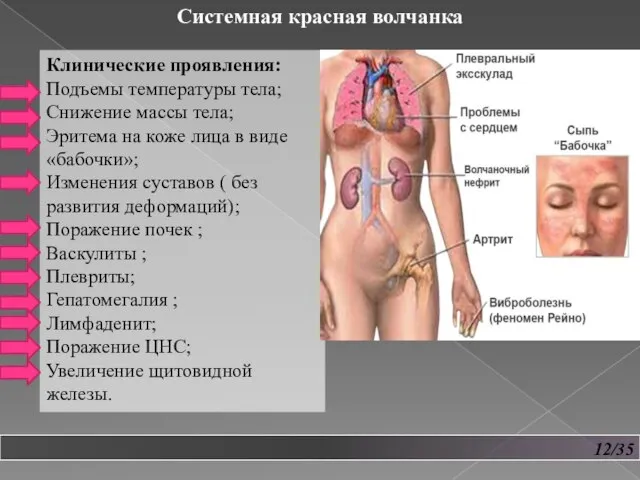
- 13. 12/35 Системная красная волчанка Клинические проявления: Подъемы температуры тела; Снижение массы тела; Эритема на коже лица
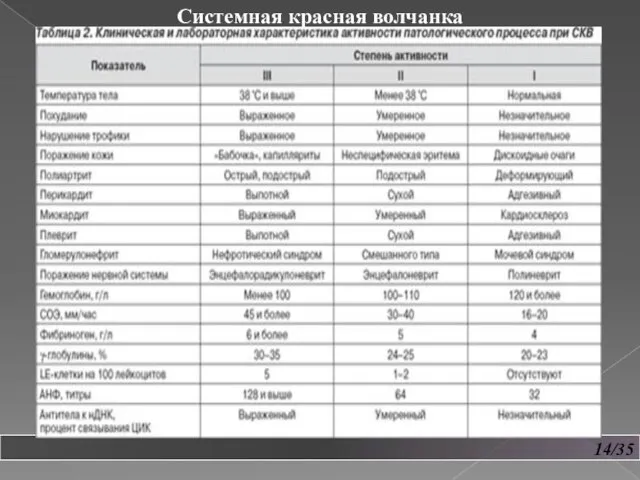
- 14. 13/35 Системная красная волчанка Диагностика: 1. OAK: почти у всех больных значительное повышение СОЭ. 2. ОАМ:
- 15. 14/35 Системная красная волчанка
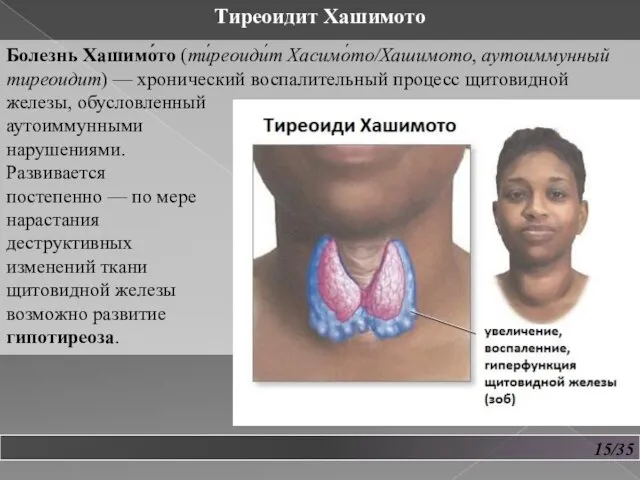
- 16. 15/35 Тиреоидит Хашимото Болезнь Хашимо́то (ти́реоиди́т Хасимо́то/Хашимото, аутоиммунный тиреоидит) — хронический воспалительный процесс щитовидной железы, обусловленный
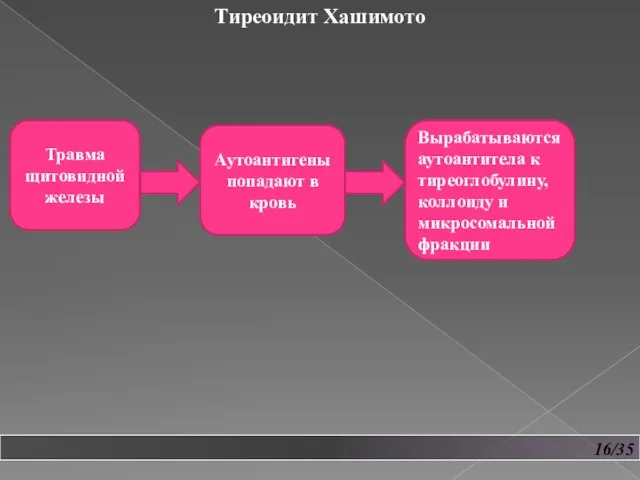
- 17. 16/35 Тиреоидит Хашимото Травма щитовидной железы Аутоантигены попадают в кровь Вырабатываются аутоантитела к тиреоглобулину, коллоиду и
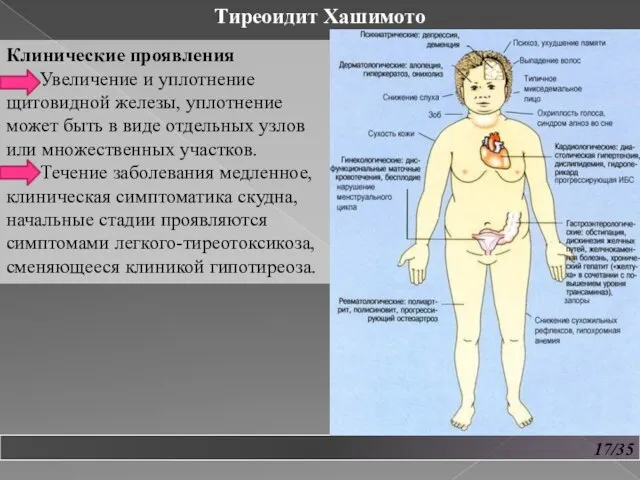
- 18. 17/35 Тиреоидит Хашимото Клинические проявления Увеличение и уплотнение щитовидной железы, уплотнение может быть в виде отдельных
- 19. 18/35 Тиреоидит Хашимото Лабораторно-инструментальное подтверждение: Результаты гормональных тестов могут быть различными — от нормы до явного
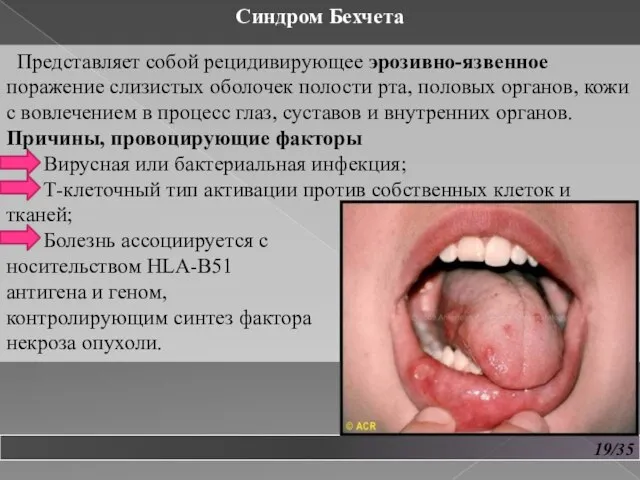
- 20. 19/35 Синдром Бехчета Представляет собой рецидивирующее эрозивно-язвенное поражение слизистых оболочек полости рта, половых органов, кожи с
- 21. 20/35 Синдром Бехчета Клиника Заболевание характеризуется рецидивирующим афтозно-язвенным процессом на слизистых оболочках полости рта, мочеполовых органов
- 22. 21/35 Синдром Бехчета Лабораторная диагностика: 1. Общий анализ крови: увеличение СОЭ; 2. Биохимический анализ крови: повышение
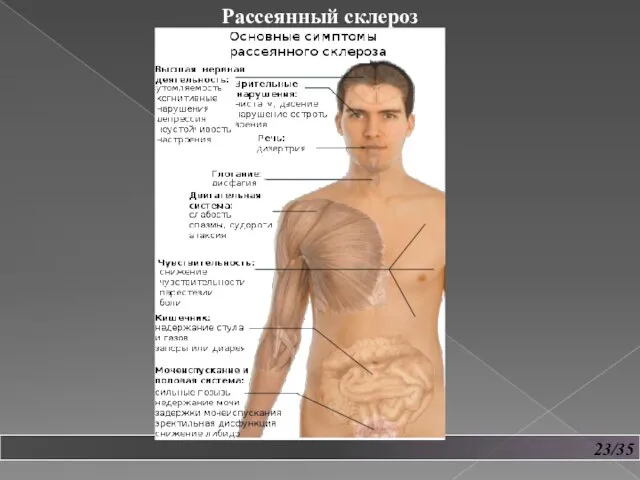
- 23. 22/35 Рассеянный склероз Рассеянный склероз – это хроническое заболевание, которое поражает головной и спинной мозг. Причиной
- 24. 23/35 Рассеянный склероз
- 25. 24/35 Рассеянный склероз Диагностика рассеянного склероза : Изоэлектрофокусирование олигоклонального IgG в ликворе и сыворотке; Повышение количества
- 26. 25/35 Аутоиммунные гемолитические анемии Аутоиммунные гемолитические анемии включают формы заболевания, связанные с образованием антител к собственным
- 27. 26/35 Аутоиммунные гемолитические анемии Клиника: При остром начале аутоиммунных гемолитических анемий у больных появляются: Быстро нарастающая
- 28. 27/35 Аутоиммунные гемолитические анемии Лабораторные исследования: Кровь. Уровень гемоглобина в той или иной степени снижается, при
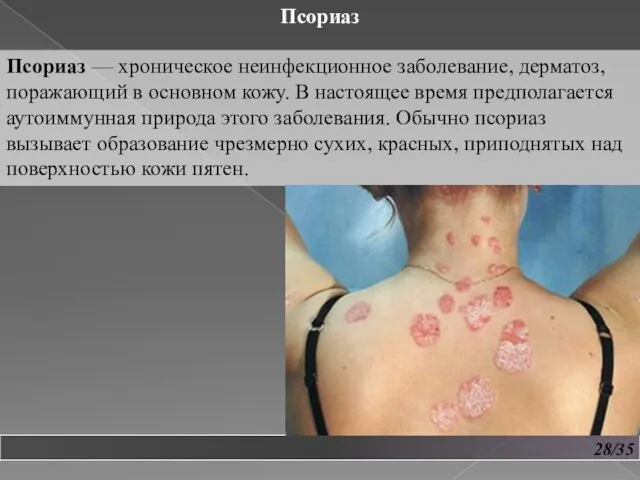
- 29. 28/35 Псориаз Псориаз — хроническое неинфекционное заболевание, дерматоз, поражающий в основном кожу. В настоящее время предполагается
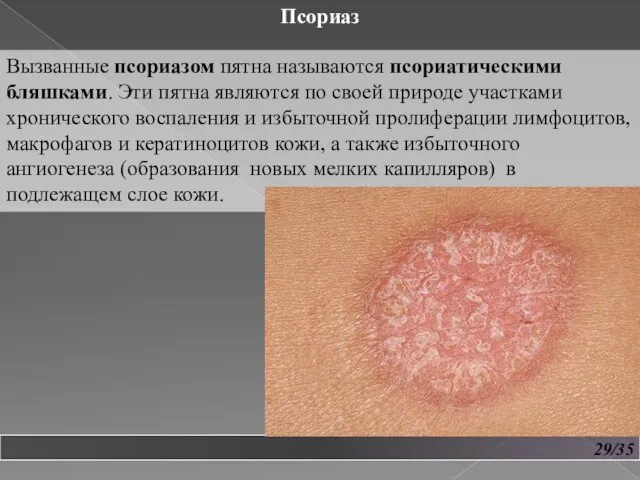
- 30. 29/35 Псориаз Вызванные псориазом пятна называются псориатическими бляшками. Эти пятна являются по своей природе участками хронического
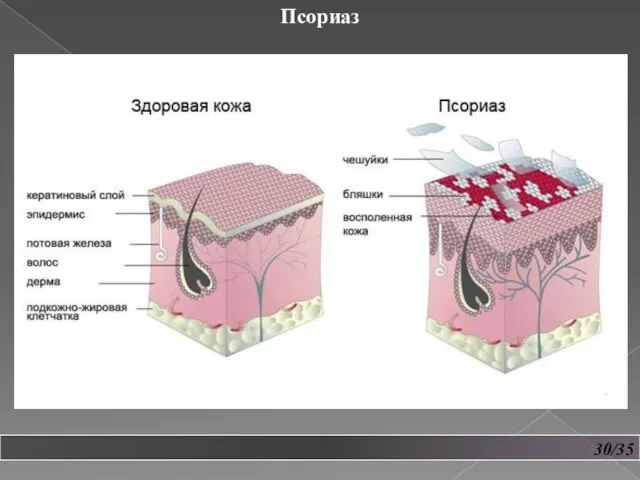
- 31. 30/35 Псориаз
- 32. 31/35 Псориаз Диагноз псориаза обычно несложен и основывается на характерном внешнем виде кожи. Не существует каких-либо
- 33. 32/35 Принципы терапии аутоиммунных заболеваний Деклонизация – селективная элиминация клона клеток, вырабатывающих АТ; Удаление иммуногена; Удаление
- 34. 33/35 Принципы терапии аутоиммунных заболеваний Глюкокортикоиды: Преднизолон (преднизон) – таб. 0,005 г, амп. в 1 мл
- 35. 34/35 Принципы терапии аутоиммунных заболеваний НПВС: Производные салициловой кислоты: ацетилсалициловая кислота (аспирин), аспирин-С и др; Производные
- 36. 35/35 Принципы терапии аутоиммунных заболеваний Цитостатики: антиметаболиты: азатиоприн, метотрексат; алкилирующие: циклофосфан, хлорбутин; антибиотики: циклоспорин А, рубомицин.
- 38. Скачать презентацию



















 Права потребителя
Права потребителя Контекстная кампания для глобального конкурентного рынка на примере автопортала
Контекстная кампания для глобального конкурентного рынка на примере автопортала История в деталях
История в деталях Оренбургский пуховый платок
Оренбургский пуховый платок «Истоки традиционных народных художественных промыслов России (на примере Урало-сибирской росписи)». Холькина Елена Николае
«Истоки традиционных народных художественных промыслов России (на примере Урало-сибирской росписи)». Холькина Елена Николае The Widow's Mite
The Widow's Mite безопасн.интернет
безопасн.интернет Приемы устного счета
Приемы устного счета Презентация на тему Задания с производной при подготовке к ЕГЭ Задания В8 и В14
Презентация на тему Задания с производной при подготовке к ЕГЭ Задания В8 и В14 М.Ю.Лермонтов. Страницы биографии
М.Ю.Лермонтов. Страницы биографии Любознательный Знайка
Любознательный Знайка Основные правила оформления чертежа. Композиция в черчении
Основные правила оформления чертежа. Композиция в черчении Стеклохолсты и стеклотканевые обои
Стеклохолсты и стеклотканевые обои Зарплатные карты Альфа
Зарплатные карты Альфа Господарський облік
Господарський облік Рынок
Рынок Мифы и правда о ЕГЭ по русскому языку
Мифы и правда о ЕГЭ по русскому языку Архитектура Японии Презентацию подготовили Ученики 7 «А» класса: Казанцев Павел, Анна Николаева, Ксения Деменева.
Архитектура Японии Презентацию подготовили Ученики 7 «А» класса: Казанцев Павел, Анна Николаева, Ксения Деменева. Механическое движение (1)
Механическое движение (1) Экспертное прогнозированиеитогов выборов по партийным спискам в законодательные органы власти субъектов РФ:методология и опыт
Экспертное прогнозированиеитогов выборов по партийным спискам в законодательные органы власти субъектов РФ:методология и опыт  Презентация на тему Видоизменения корней
Презентация на тему Видоизменения корней  Искусство доколумбовой Америки
Искусство доколумбовой Америки Презентация на тему Переход к новой экономической политике
Презентация на тему Переход к новой экономической политике Анализ стандартных методов тестирования.
Анализ стандартных методов тестирования. Виктор Маркович Шкловский
Виктор Маркович Шкловский Старец Феодор Томский
Старец Феодор Томский Отели Стамбула
Отели Стамбула Advanced SCP-RP
Advanced SCP-RP