Содержание
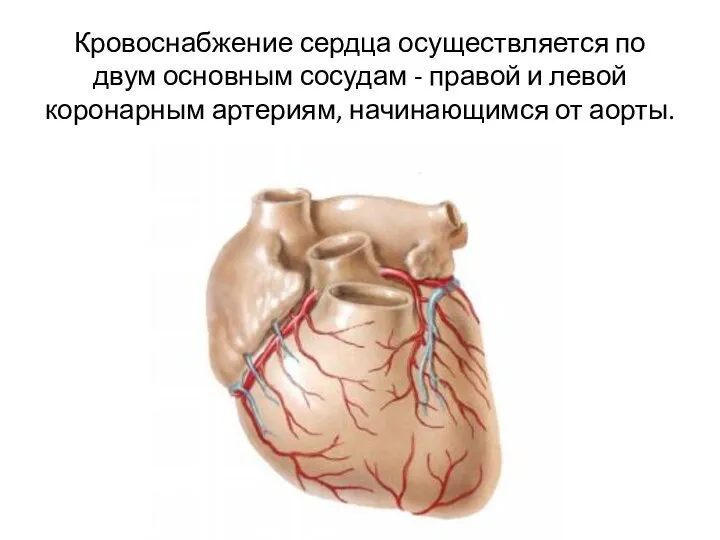
- 2. Кровоснабжение сердца осуществляется по двум основным сосудам - правой и левой коронарным артериям, начинающимся от аорты.
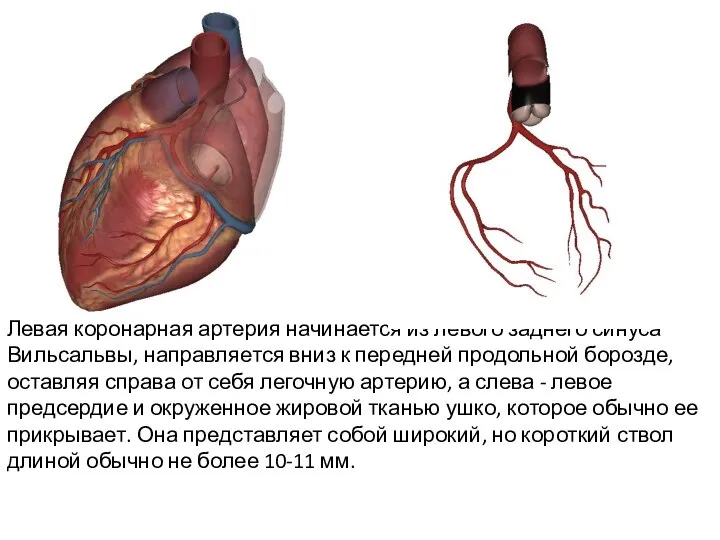
- 3. Левая коронарная артерия начинается из левого заднего синуса Вильсальвы, направляется вниз к передней продольной борозде, оставляя
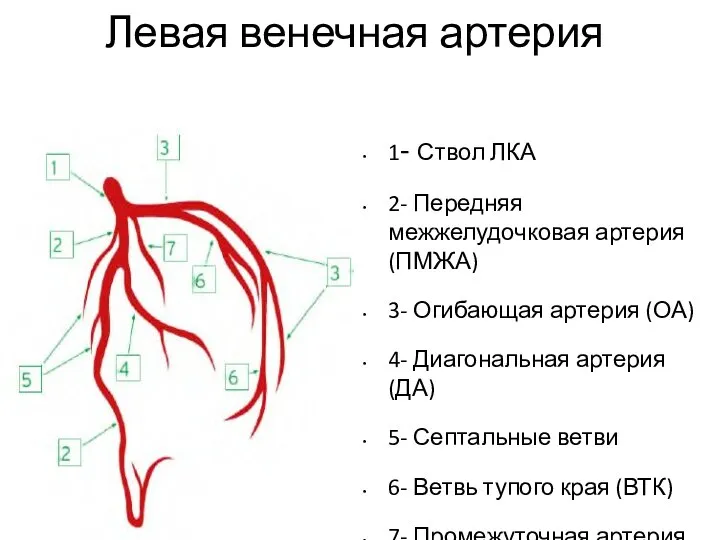
- 4. Левая венечная артерия 1- Ствол ЛКА 2- Передняя межжелудочковая артерия (ПМЖА) 3- Огибающая артерия (ОА) 4-
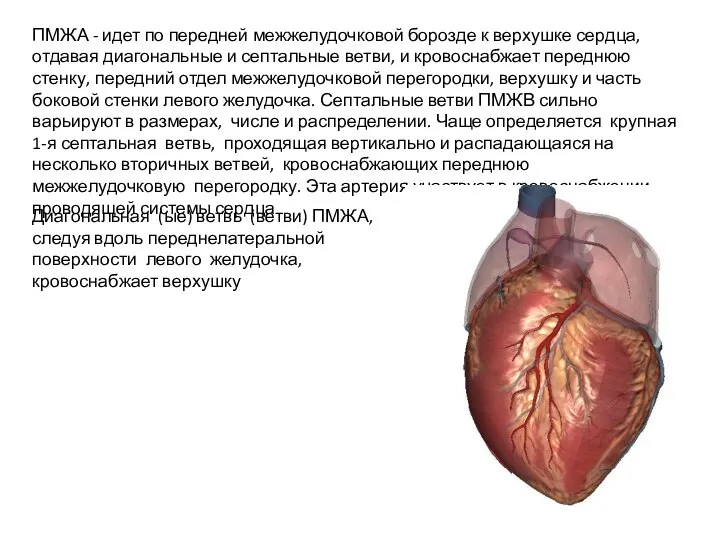
- 5. ПМЖА - идет по передней межжелудочковой борозде к верхушке сердца, отдавая диагональные и септальные ветви, и
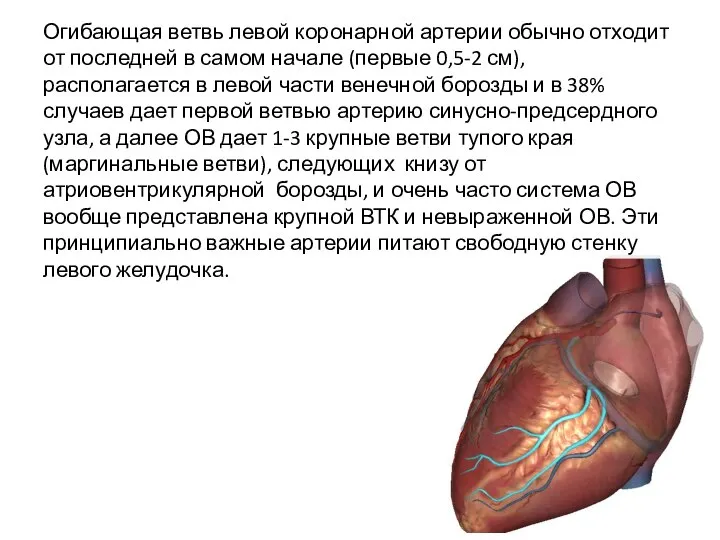
- 6. Огибающая ветвь левой коронарной артерии обычно отходит от последней в самом начале (первые 0,5-2 см), располагается
- 7. Промежуточная артерия В 37% случаев вместо бифуркации левой ВА имеется трифуркация. В этих случаях «диагональная ветвь»
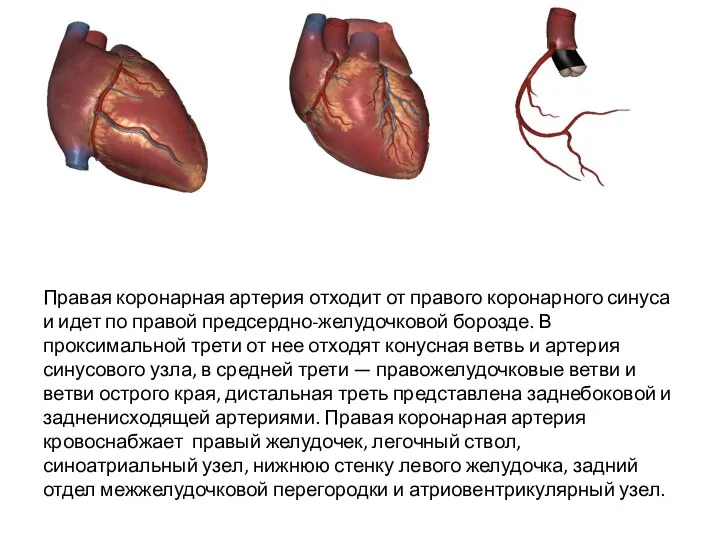
- 8. Правая коронарная артерия отходит от правого коронарного синуса и идет по правой предсердно-желудочковой борозде. В проксимальной
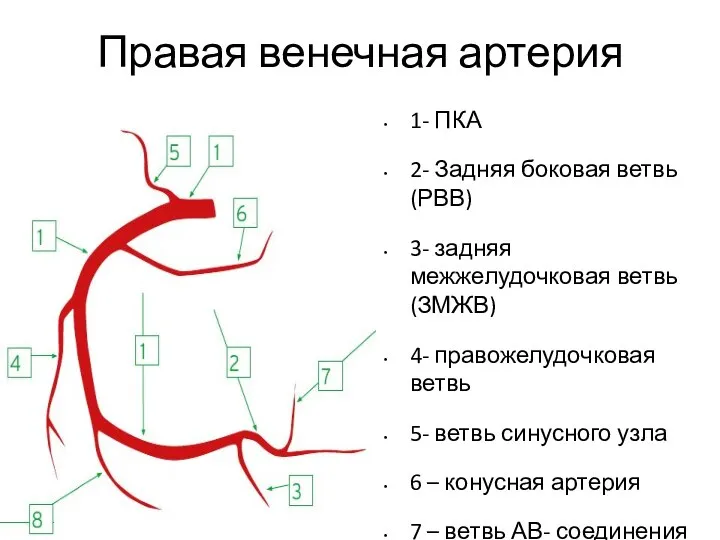
- 9. Правая венечная артерия 1- ПКА 2- Задняя боковая ветвь (РВВ) 3- задняя межжелудочковая ветвь (ЗМЖВ) 4-
- 10. Межартериальные анастомозы Артериальные анастомозы разделяются на внесердечные (экстракардиальные) и внутрисердечные (интракардиальные), а последние на межсистемные —
- 11. Сосуды Вьессена—Тебезия Эти сосуды — наименьшие вены сердца, представляют собой мощную систему компенсаторных путей, мобилизующихся в
- 12. Определяют правый, левый и смешаный типы коронарного кровоснабжения Задненисходящая артерия, идущая по задней межжелудочковой борозде, определяет
- 13. Вены сердца Вены сердца отличаются от других вен тем, что они открываются прямо в полость сердца.
- 14. Венечный синус открывается в правое предсердие. Его отверстие достигает 10-12 мм, длина венечного синуса – около
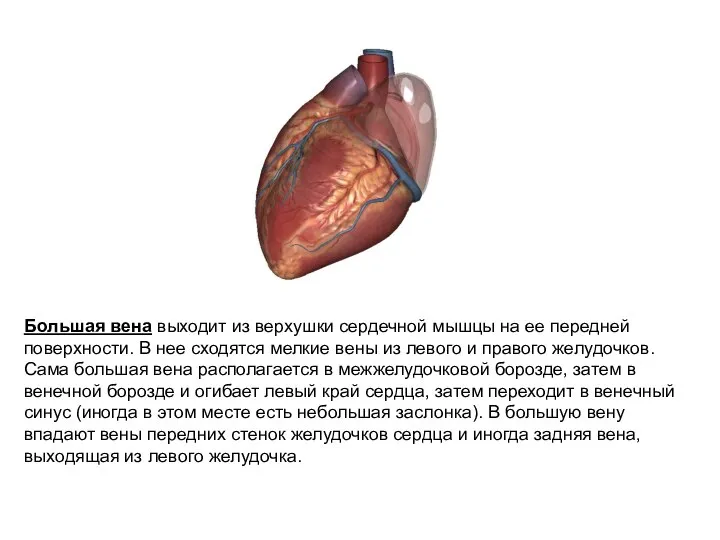
- 15. Большая вена выходит из верхушки сердечной мышцы на ее передней поверхности. В нее сходятся мелкие вены
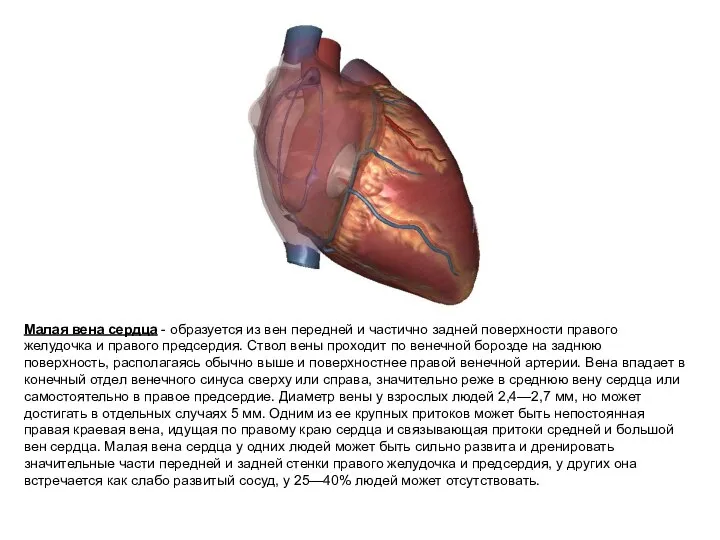
- 16. Малая вена сердца - образуется из вен передней и частично задней поверхности правого желудочка и правого
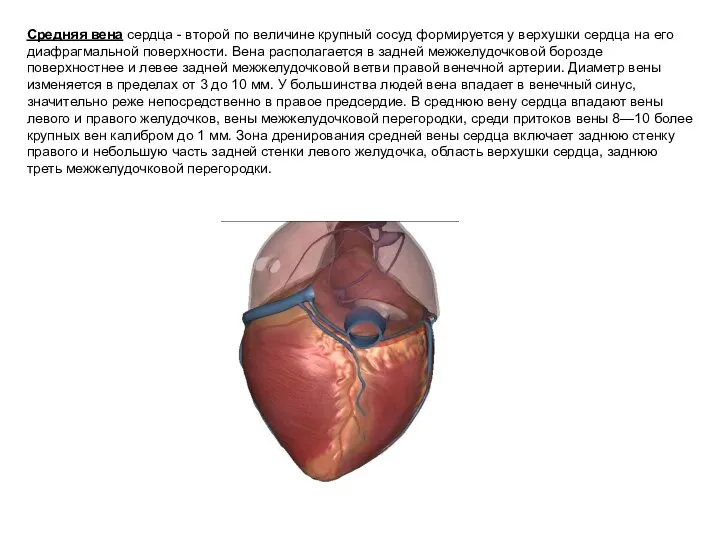
- 17. Средняя вена сердца - второй по величине крупный сосуд формируется у верхушки сердца на его диафрагмальной
- 18. Коронарная ангиография — это инвазивное диагностическое исследование, выполняемое в условиях рентгенооперационной путем введения контрастного вещества в
- 19. ИСТОРИЯ ВОЗНИКНОВЕНИЯ МЕТОДА 1929г. Werner Forsmann (немецкий хирург и уролог) впервые выполнил катетеризацию правых отделов сердца.
- 20. ПОКАЗАНИЯ К ПРОВЕДЕНИЮ КОРОНАРОГРАФИИ больные с острым инфарктом миокарда в первые часы заболевания и при ранней
- 21. ПРОТИВОПОКАЗАНИЯ К ПРОВЕДЕНИЮ КОРОНАРОГРАФИИ Абсолютных противопоказаний в настоящее время для крупных катетеризационных ангиографических лабораторий нет, кроме
- 22. ОТНОСИТЕЛЬныЕ ПРОТИВОПОКАЗАНИЯ неконтролируемые желудочковые аритмии (тахикардия, фибрилляция); неконтролируемая гипокалиемия или дигиталисная интоксикация; неконтролируемая высокая артериальная гипертензия;
- 23. ОСЛОЖНЕНИЯ КОРОНАРНОй АНГИОГРАФИИ Инфаркт миокарда 0,06—0,09% Острое или преходящее нарушение мозгового кровообращения 0,07—0,20% Аритмия 0,38% Смертность
- 24. Основные проекции ангиографического исследования Для оценки левой коронарной артерии обычно используют пять стандартных проекций Правая косая
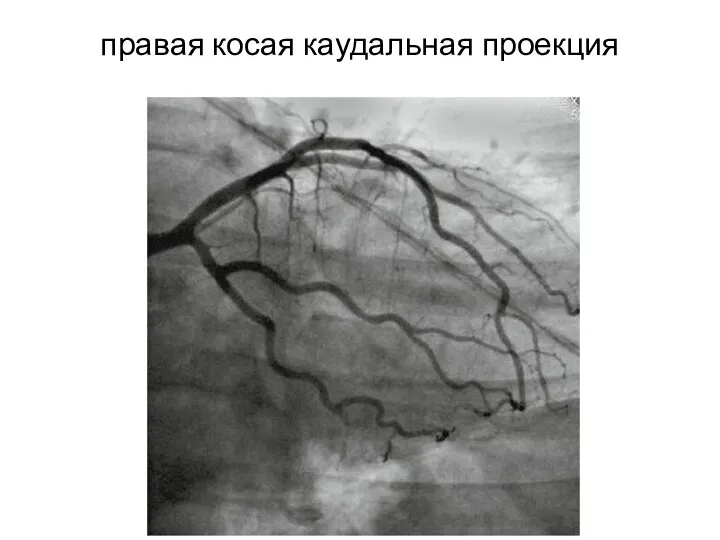
- 25. правая косая каудальная проекция
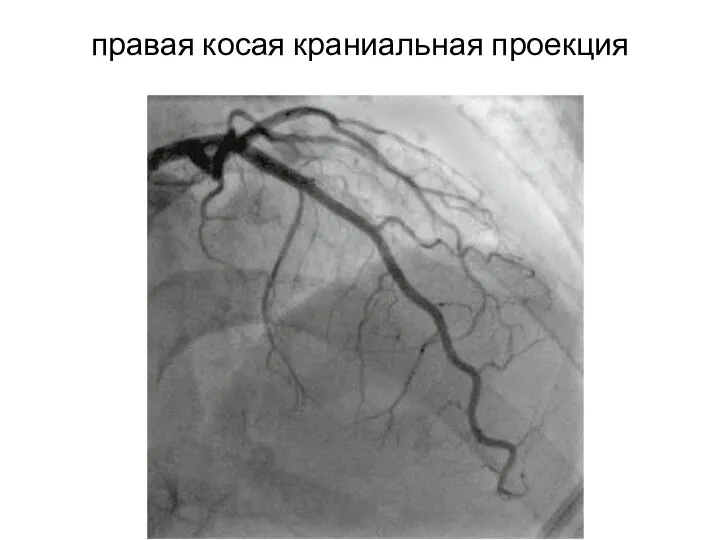
- 26. правая косая краниальная проекция
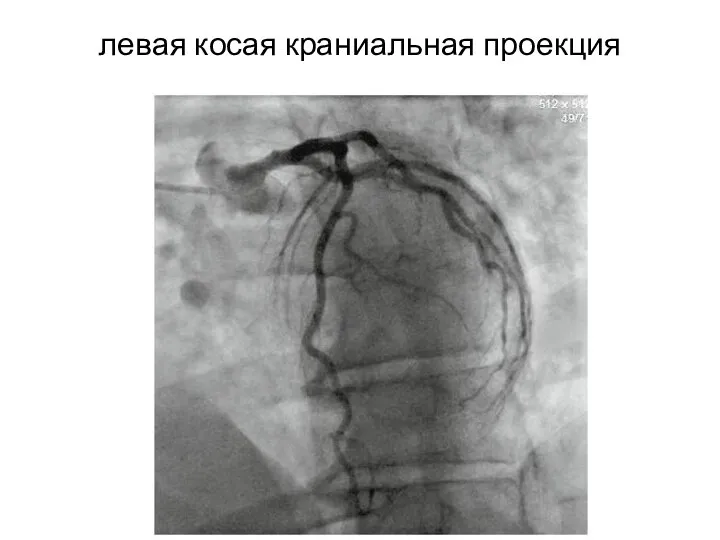
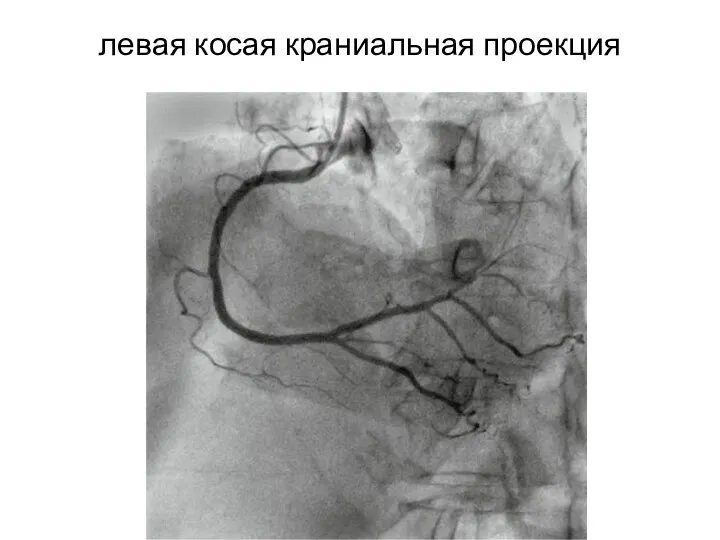
- 27. левая косая краниальная проекция
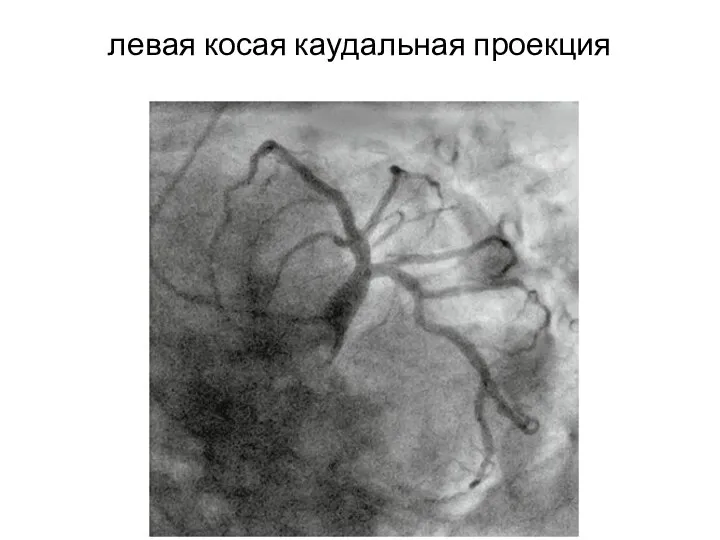
- 28. левая косая каудальная проекция
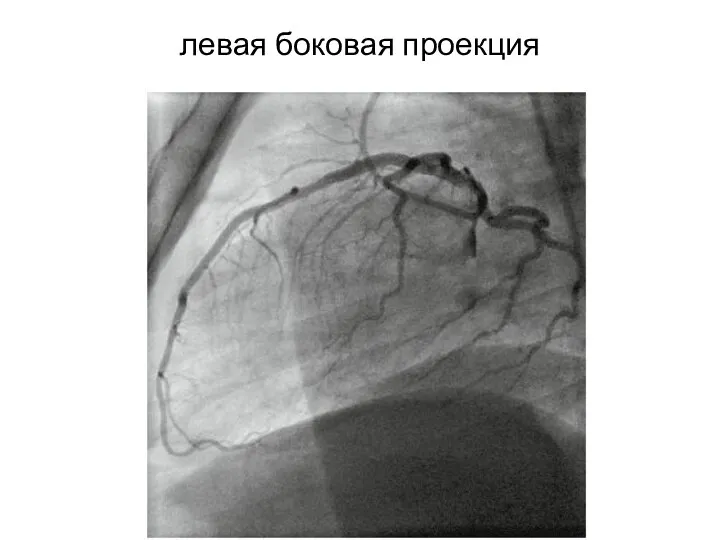
- 29. левая боковая проекция
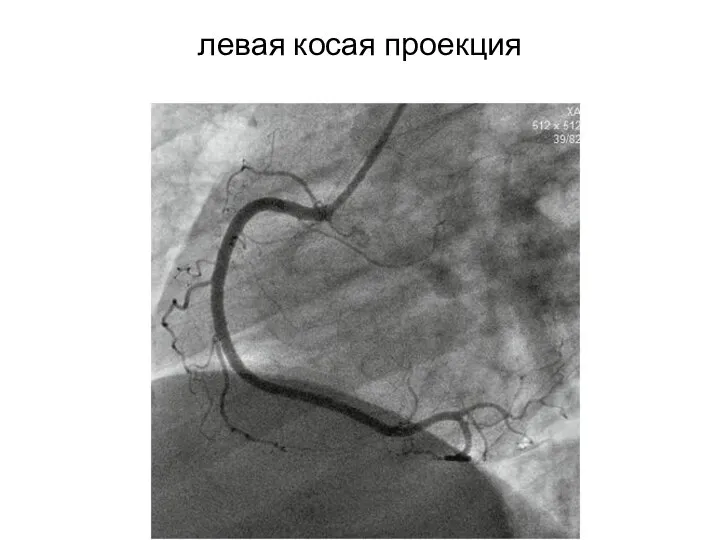
- 30. левая косая проекция
- 31. левая косая краниальная проекция
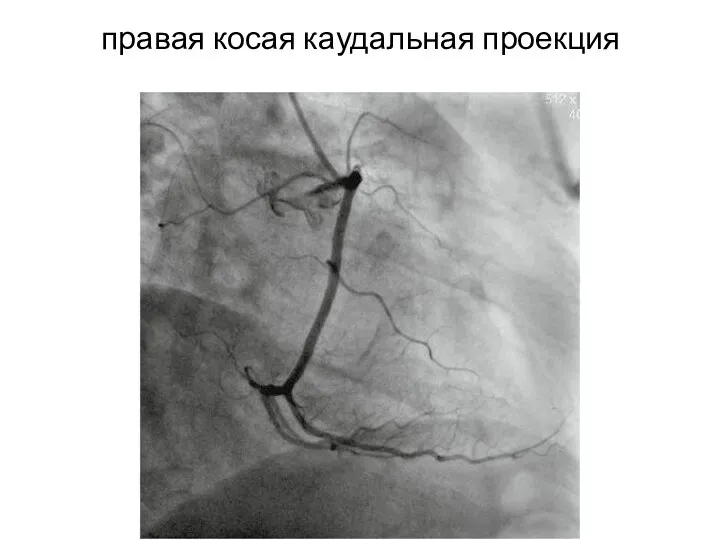
- 32. правая косая каудальная проекция
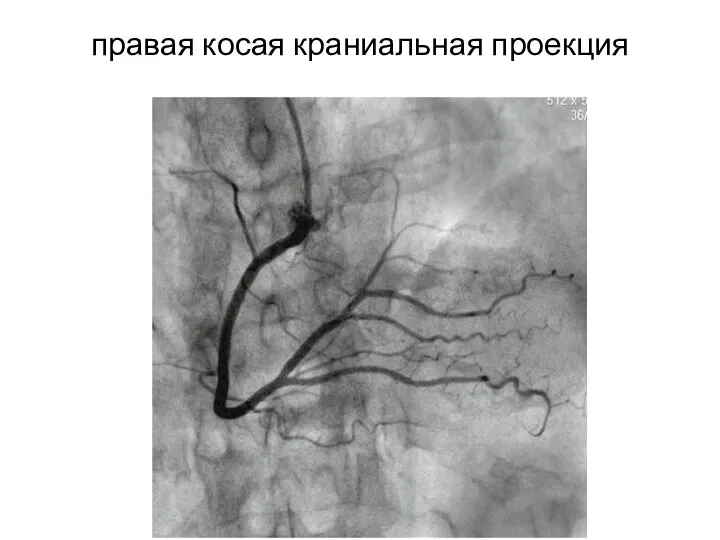
- 33. правая косая краниальная проекция
- 34. 1. Если пациент находится на постоянной терапии варфарином необходим контроль МНО. При МНО до 2 необязательно
- 35. 7. Гемодинамически значимыми, т.е. ограничивающими коронарный кровоток, считают сужения диаметра сосуда более 50% (по площади —
- 37. Скачать презентацию















 Два великих открытия человечества
Два великих открытия человечества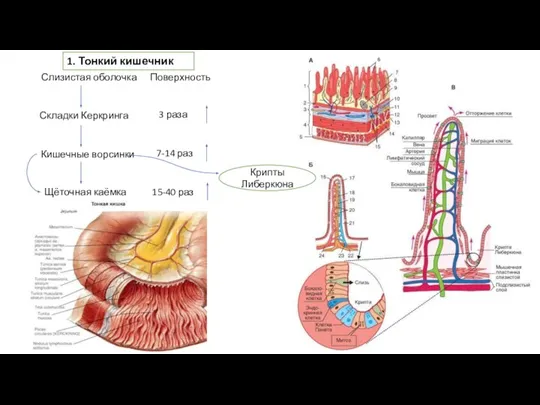 Тонкий кишечник
Тонкий кишечник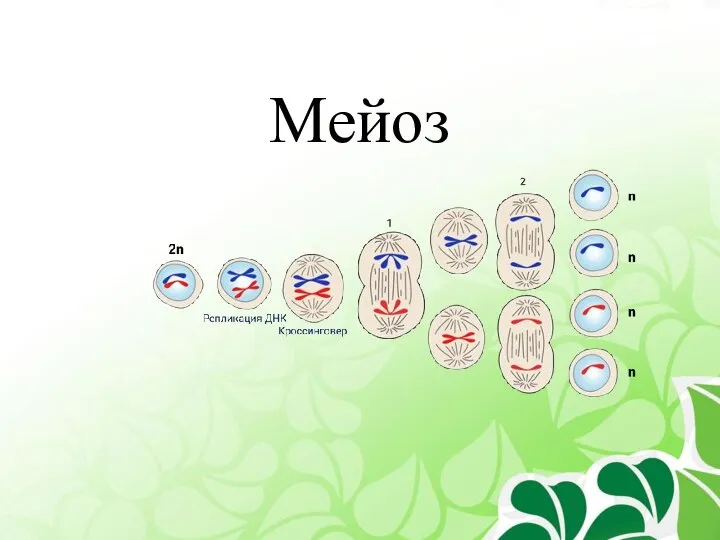 Мейоз
Мейоз Сохраним мир птиц
Сохраним мир птиц Полезные комнатные растения
Полезные комнатные растения Значение бактерий в природе и для человека. 5 класс
Значение бактерий в природе и для человека. 5 класс Презентация на тему Доказательства животного происхождения человека
Презентация на тему Доказательства животного происхождения человека  Организм многоклеточного животного. Тип Кишечнополостные. 7 класс
Организм многоклеточного животного. Тип Кишечнополостные. 7 класс Про зрение
Про зрение Самые необычные животные планеты: ангорский кролик
Самые необычные животные планеты: ангорский кролик Органы дыхания
Органы дыхания Моделирование развития виртуальных колоний и связь его с развитием живых колоний и другими естественными явлениями
Моделирование развития виртуальных колоний и связь его с развитием живых колоний и другими естественными явлениями Garden flowers
Garden flowers Первый резец верхней челюсти
Первый резец верхней челюсти Поглотительная способность хвойной растительности (2)
Поглотительная способность хвойной растительности (2) Человек и его здоровье
Человек и его здоровье Основы цитологии. Строение клетки. Основы гистологии. Виды тканей
Основы цитологии. Строение клетки. Основы гистологии. Виды тканей Тип Хордовые. Ланцетник
Тип Хордовые. Ланцетник Технические растения Самарской области
Технические растения Самарской области Год на сурковой ферме
Год на сурковой ферме Африка
Африка Движущие силы эволюции
Движущие силы эволюции Жизненный цикл клетки
Жизненный цикл клетки Взаимодействие генов
Взаимодействие генов Насекомые вредители на станции юных натуралистов г. Тайшета
Насекомые вредители на станции юных натуралистов г. Тайшета Кроссворд по теме Низшие растения и грибы
Кроссворд по теме Низшие растения и грибы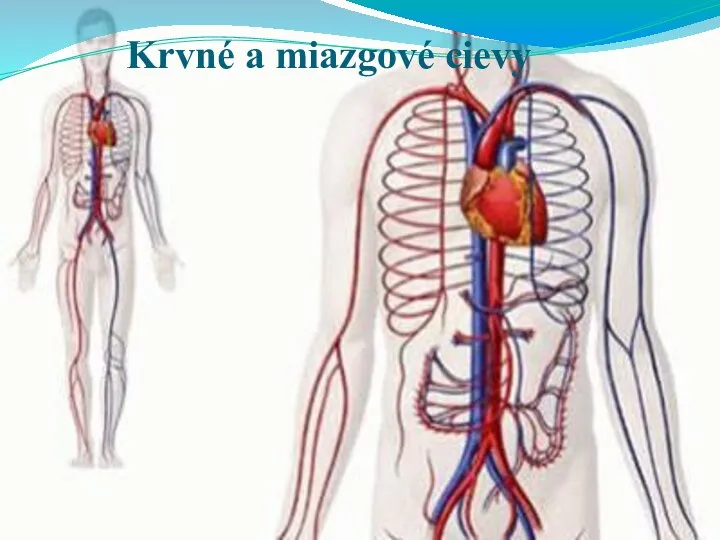 Krvné a miazgové cievy
Krvné a miazgové cievy Презентация на тему Грегор Иоган Мендель и его исследования
Презентация на тему Грегор Иоган Мендель и его исследования