Слайд 2Թեմաներ
՛՛Մրսածություն՛՛ (ռինիտ,ռինոսինուսիտ կամ նազոֆարինգիտ)
Բակտերիալ սինուսիտ
Տոնզիլիտ
Վերին շնչուղիների ինֆեկցիոն օբստրուկցիա
Լարինգատրախեիտ
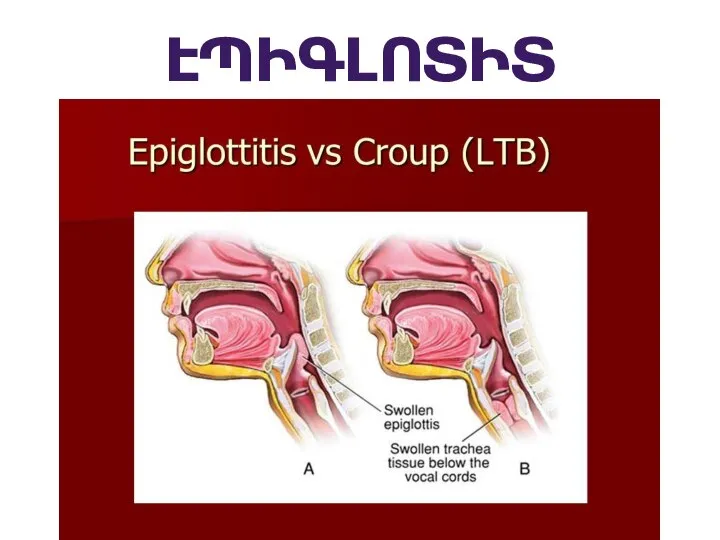
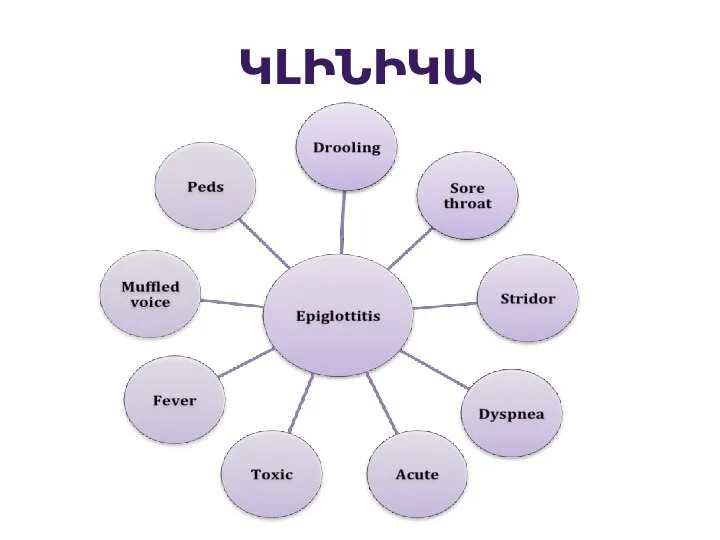
Էպիգլոտիտ

Слайд 3՛՛Մրսածություն՛՛
՛՛Մրսածություն՛՛-ը վերին շնչուղիների սուր վիրուսային հիվանդություն է , որի առաջատար նշաններն են

ռինորեան և քթի փակվածությունը:.
Слайд 4Էպիդեմիոլոգիա
Առավել տարածված է աշուն-գարուն ժամանակահատվածում
Վաղ տարիքի երեխաները միջինում կարող են ուենալ 6-8

հիվանդության էպիզոդ, որոշները մինչև 12
Մանկապարտեզ հաճախող երեխաները՝ 50%-ով ավելի
Դպրոցական տաիրքում մանկապարտեզ հաճախող երեխաները ավելի քիչ են հիվանդանում
Слайд 5Էպիդեմիոլոգիա
Երկրորդային բակտերիալ վարակների ռիսկը 0.5%-5%, իսկ բակտերիալ սինուսիտի պարագայում մինչև 10%
Սուր միջին

օտիտի զարգացման ռիսկը՝ 36% մինչև 1 տարեկանը , ապա 2-ից 3 տարեկանում 15%:
Слайд 7Կլինիկա
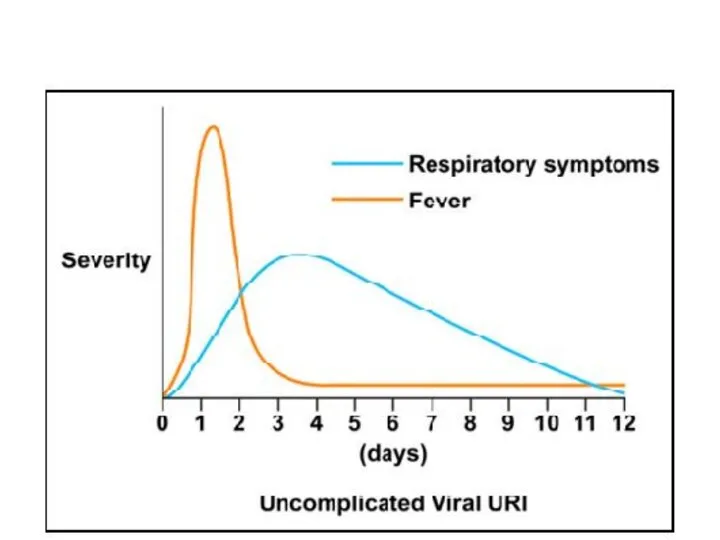
Նշանները իհայտ են գալիս վիրուսային վարակից 1-3 օր հետո
Ցավ կամ <<քերվածության>> զգացում

կոկորդում
Քթի փակվածություն և ռինորեա
Տենդ (հազվադեպ է մեծահասակների և մեծ երեխաների մոտ)
Հազ
Այլ նշաններ
Գլխացավ
Ձայնի խռպոտություն
Անհանգստություն
Քնի խանգարումներ
Ախորժակի իջեցում
Փսխում և լուծ (հազվադեպ)
Տևողությունը 1 շաբ., սակայն 10% դեպքերում մինչև 2 շաբ.
Слайд 8Ախտորոշում
Առավել կարևոր է վտանգավոր և կյանքին սպառնացող վիճակների բացառումը
Ախտորոշման հաստատման համար չի

պահարջվում որևէ հետազոտություն
Չբարդացած ՛՛մրսածության՛՛ պարագայում հնարավոր են հարքթայի խոռոչների ռադիոլոգիական փոփոխություններ
Слайд 10Բուժում
Հեղուկների քանակի ավելացում
Հանգիստ
Քթին կաթեցնել աղային լուծույթներ
Մեկ տարեկանից մեծ երեխաների հազի համար

մեղրի օգտագործում
Ջերմիջեցնողներ 38,5оC-ից բարձր ջերմաստիճանի պարագայում
Слайд 12Միացիալ Նահանգների սննդի
և դեղորայքի վերահսկման գործակալության ցուցումն է, որ հազի և մրսածության

դեղորայքը ՉՊԵՏՔ Է օգտագործել մինչև 4 տարեկան երեխանեերի շրջանում
Слайд 13AAP ցուցումն է, որ հազի և մրսածության դեղորայքը ՉՊԵՏՔ Է օգտագործել մինչև

6 տարեկան երեխանեերի շրջանում
Слайд 14Հակավիրուսային դեղաձևեր
Բացառությամբ գրիպի վիրուսով հարուցված դեպքերի, այլ պարագայում հակավիրուսայինները չեն օգտագործվում

Слайд 15Հակահազային
AAP խորհուրդ ՉԻ տալիս dextromethorphan և codeine օգտագործումը մանկական տարիքում.

Слайд 16Ոչ էֆեկտիվ բուժում
Վիտամին C
Գուաֆենեզին
Էխինացեա

Слайд 18Հայմորյան և էթմոիդալ խոռոչները առկա են ծնվելիս, բայց միայն էթմոիդալն է օդակիր
Հայմորյան

խոռոչը օդակիր չէ մինչև 4 տարեկան
Սֆենոիդալ խոռոչը զարգանում է 5 տարեկանից
Ճակատային խոռոչը զարգանում է 7-8 տարեկանում, բայց վերջնական զարգանում է դեռահասության շրջանում
Слайд 20Էթիոլոգիա
Streptococcus pneumoniae
Haemophilus influenzae
Moraxella catarrhalis

Слайд 21
1-ԻՑ 18 ՏԱՐԵԿԱՆ ԵՐԵԽԱՆԵՐԻ ՍՈՒՐ ԲԱԿՏԵՐԻԱԼ ՍԻՆՈՒՍԻՏԻ ԱԽՏՈՐՈՇՄԱՆ ԵՒ ԲՈՒԺՄԱՆ ԿԼԻՆԻԿԱԿԱՆ-ՊՐԱԿՏԻԿ ՈՒՂԵՑՈՒՅՑ

(2013)
Слайд 221.Մանկաբույժը պետք է ախտորխոշի սուր բակտերիալ սինուսիտ, եթե ՎՇԻ երեխան ունի:
Պերսիստենտ հիվանդությունը

/քթից արտադրություն (ցանկացած տիպի) կամ ցերեկային հազ կամ երկուսն էլ ավելի քան 10 օր առանց բարելավման
ԿԱՄ
Վիճակի վատացում /քթից արտադրության կրկնում կամ վատացում, ցերեկային հազ, կամ տենդ ի հայտ գալ լավացումից հետո
ԿԱՄ
Սուր սկիզբ, միաժամանակյա տենդ (≥39°C/102.2°F) և թարախային արտադրություն քթից երեք օրերի ընթացքում
Слайд 24
2. ՊԵՏՔ ՉԷ ԻՐԱԿԱՆԱՑՆԵԼ ՎԻԶՈՒԱԼԻԶԱՑԻՈՆ ՀԵՏԱԶՈՏՈՒԹՅՈՒՆՆԵՐ /ՌԵՆՏԳԵՆ, ԿՏ, ՄՌՏ, ՍՈՆՈԳՐԱՖԻԱ/ ԲԱԿՏԵՐԻԱԼ ԵՒ

ՎԻՐՈՒՍԱՅԻՆ ՍԻՆՈՒՍԻՏՆԵՐԸ ՏԱՐԲԵՐԱԿԵԼՈՒ ՀԱՄԱՐ
Слайд 25
3.ՊԵՏՔ Է ԻՐԱԿԱՆԱՑՆԵԼ ԿՏ ԿԱՄ ՄՌՏ ԿՈՆՏՐԱՍՏԱՎՈՐՄԱՄԲ ՀԵՏԱԶՈՏՈՒԹՅՈՒՆ, ԵԹԵ ԿԱՍԿԱԾՎՈՒՄ Է ՍՈՒՐ

ԲԱԿՏԵՐԻԱԼ ՍԻՆՈՒՍԻՏԻ ԿՆՀ-Ի ԿԱՄ ՊԵՐԻՕՐԲԻՏԱԼ ԲԱՐԴՈՒԹՅՈՒՆՆԵՐ
Слайд 26Սուր սինուսիտի օրբիտալ բարդություն
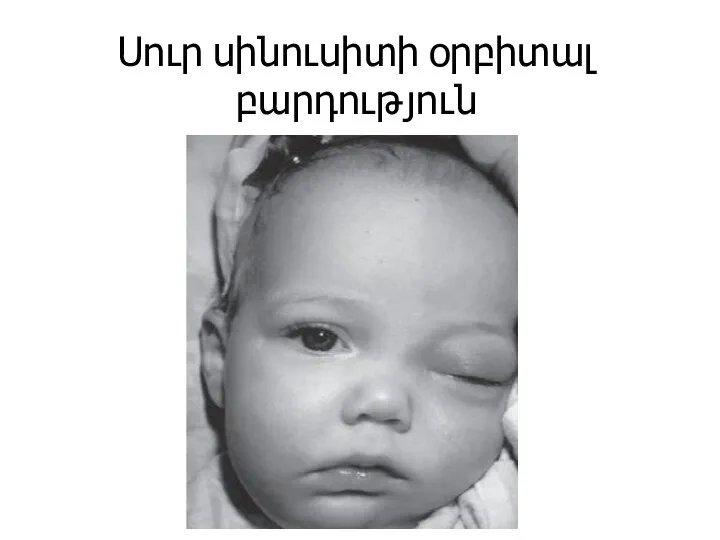
Слайд 27
4.ՀԱԿԱԲԱԿՏԵՐԻԱԼ ԲՈՒԺՈՒՄ ՊԵՏՔԷ ՆՇԱՆԱԿԵԼ ՍՈՒՐ ԲԱԿՏԵՐԻԱԼ ՍԻՆՈՒՍԻՏՈՎ ԱՅՆ ՀԻՎԱՆԴՆԵՐԻՆ, ՈՐՈՆՑ ՀԻՎԱՆԴՈՒԹՅՈՒՆԸ ԸՆԹԱՑԵԼ

Է ՎԱՏԱՑՈՒՄՈՎ ԿԱՄ ՍՈՒՐ ՍԿԶԲՈՎ
Слайд 28
5.ՊԵՐՍԻՍՏԵՆՏ ՀԻՎԱՆԴՈՒԹՅԱՄԲ ԵՐԵԽԱՆԵՐԻՆ ԿԱՐԵԼԻ Է ՆՇԱՆԱԿԵԼ ՀԱԿԱԲԻՈՏԻԿՆԵՐ ԿԱՄ ՀՍԿՈՂՈՒԹՅՈՒՆ 3 ՕՐԵՐԻ ԸՆԹԱՑՔՈՒՄ

Слайд 29
6. ԲՈՒԺՄԱՆ ՀԱՄԱՐ ՕԳՏԱԳՈՐԾՈՒՄ ԵՆ ԱՄՕՔՍԻՑԻԼԻՆ ԿԼԱՎՈԼՈՒՆԱՏՈՎ ԿԱՄ ԱՌԱՆՑ ԴՐԱ

Слайд 30>2 տ, չբարդացած, թեթև կամ միջին ծանրության ընթացքով բակերիալ սինուսիտով երեխաներին, ովքեր

վերջին 4 շաբաթների ընթացքում չեն ստացել հակաբակտերիալ բուժում, նշանակվում է amoxicillin 45 մգ/կգ/օր.
Слайд 31
Միանվագ 50մգ/կգ ceftriaxone, այն երեեխաներին ովքեր ունեն փսխում, ապա անցում per os

Слайд 327. ԵԹԵ ԲՈՒԺՄԱՆ ԿԱՄ ՀՍԿՄԱՆ ԱՐԴՅՈՒՆՔՈՒՄ ՉԻ ԴԻՏՎՈՒՄ ԲԱՐԵԼԱՎՈՒՄ 72 Ժ-Ի ԸՆԹԱՑՔՈՒՄ

ՀԱՐԿԱՎՈՐ Է ՓՈԽԵԼ ՀԱԿԱԲԱԿՏԵՐԻԱԼ ԲՈՒԺՈՒՄԸ ԿԱՄ ՎԵՐԱՀՍԿՈՒՄԻՑ ՀԵՏՈ ՆՇԱՆԱԿԵԼ ՀԱԿԱԲԱԿՏԵՐԻԱԼ ԲՈՒԺՈՒՄ
Слайд 34
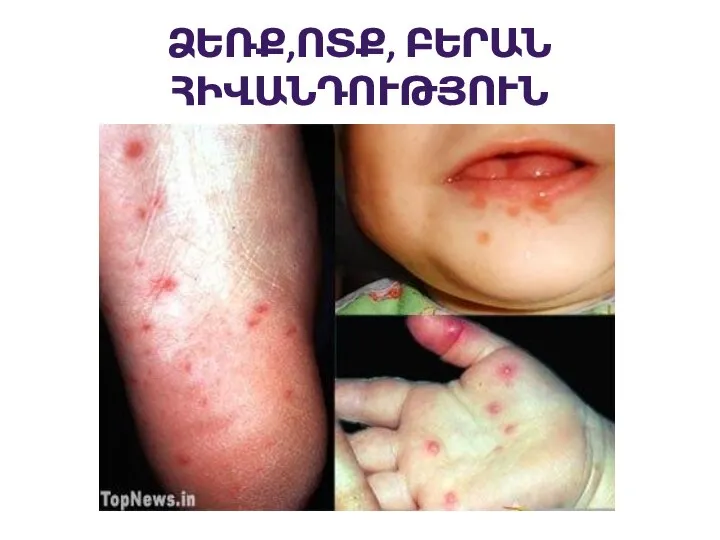
Ֆարինգիտը բորբոքում է, որը ներառում է էրիթեմա, այտուց, էքսուդատ, կամ էնանթեմա (խոցիկներ,

բշտիկներ)
Слайд 35Ոչ ինֆեկցիոն էթիոլոգիա
Պարբերական տենդեր
Աֆտոզ ստոմատիտ, ֆարինգիտ, ադենիտ (PFAPA) համախտանիշ
Կավասակիի հիվանդություն
Աղիների բորբոքային

հիվանդություն
Ստիվեն-Ջոնսի համախտանիշ
Համակարգային կարմիր գայլախտ
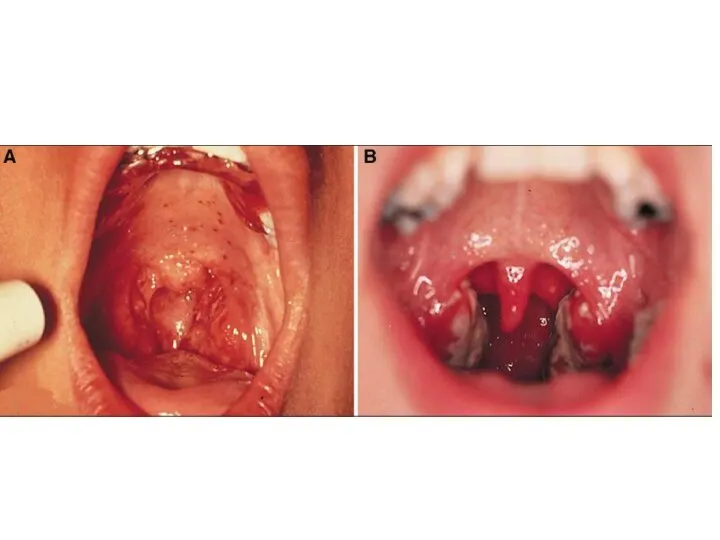
Слайд 39 A խմբի ստրեպտակոկային ֆարինգիտ
Հազվադեպ է 2-3 տարեկանը,
Հաճախակի է 5-15 տարեկանը
Ինկուբացիոն

շրջանը 2-5 օր
GAS բնորոշ նշանները
Կոկորդի ցավի և տենդի հանկարծակի, սուր սկիզբ
Ըմպանը կարմիր, նշիկները մեծացած և հաճախ պատված սպիտակ, մոխրագույն կամ դեղնավուն փառով
Փափուկ քիմքի կամ ըմպանի հետին պատին պետեխիալ ցան.
Հաճախակի առկա են մեծացած և զգայուն առաջային պարանոցային լիմֆատիկ հանգույցներ
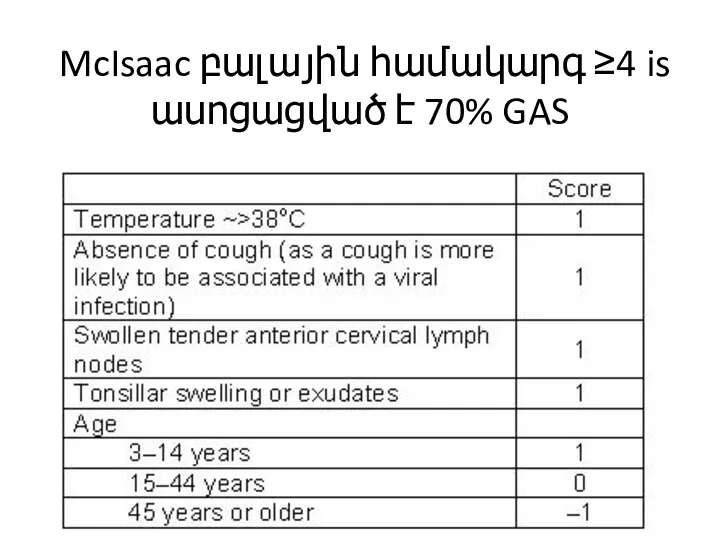
Слайд 40 McIsaac բալային համակարգ ≥4 is ասոցացված է 70% GAS
Слайд 41 GAS ՏՈՆԶԻԼԻՏԻ ԲԱՐԴՈՒԹՅՈՒՆՆԵՐ
Տեղային թարախային բարդություններ
Պարատոնզիլյար աբսցես
Ոչ թարախային բարդություններ
Սուր ռևմատիկ տենդ
Պոստստրեպտակոկային

ռեակտվ արթրիտ
PANDAS (Մանկական աուտոիմուն նեյրոհոգեբանական խանգարում ասոցացված ստրեպտակոկային վարակի հետ)
Слайд 42
A ԽՄԲԻ ՍՏՐԵՊՏԱԿՈԿԱՅԻՆ ՏՈՆԶԻԼԻՏԻ ԱԽՏՈՐՈՇՄԱՆ ԵՒ ԲՈՒԺՄԱՆ ԿԼԻՆԻԿԱԿԱՆ ՊՐԱԿՏԻԿ ՈՒՂԵՑՈՒՅՑ: 2012 ՎԵՐԱՆԱՅՎԱԾ

Է ԱՄՆ-Ի ԻՆՖԵԿՑԻՈՆ ՀԻՎԱՆԴՈՒԹՅՈՒՆՆԵՐԻ ԱՍՈՑԻԱՑԻԱՅԻ ԿՈՂՄԻՑ
Слайд 431. GAS տոնզիլիտը հաստատելու համար հարկավոր է իրականացնել արագ անտիգենային թեստ (RADT)

և/կամ բկանցքի քսուք, քանի որ միյան կլինիկական նշանները չեն կարող տարբերակել վիրուսային GAS տոնզիլիտները, բացառությամբ եթե կան վիրուսի բնորոշ նշաններ /ռինորեա, հազ, բերանի խոցիկներ, ձայնի խռպոտություն/. Բացասկան RADT արդյունքներով երեխաների և դեռահասներին պարտադիր է իրականացնել բկանցքի բակ. քննություն , բայց դրական արդյունքները պետք չէ հաստատել:
Слайд 44
2. Կարիք չկա մեծահասակների բացասական RADT-ից հետո իրականացնել բկանցքի բակ. քննություն:

Слайд 45
3.ASL-O խորհուրդ չի տրվում որոշել, քանի որ այն ցույց է տալիս տարած,

ոչ թե առկա վարակը
Слайд 464. GAS տոնզիլիտի ախտորոշիչ թեստեր պետք չէ իրականացնել, եթե առկա են վիրուսային

ինֆեկցիայի մասին վկայող նշաններ/ հազ, ռինորեա, ձային խռպոտություն, բերանի խոռոչի խոցիկներ/
Слайд 475.GAS տոնզիլիտի ախտորոոշիչ թեստերը ցուցված ՉԵՆ <3 տ, քանի որ ռևմատիկ տենդը

ստրեպտակոկային տոնզիլիտը այդ տարիքում խիստ հազվադեպ է:
Слайд 486. Բուժումից հետո բկանցքի բակ. քննության կամ արագ անտիգենային թեստի կրկնման կարիք

ՉԿԱ
Слайд 497. Ընտանիքի անդամների կամ կոնտակտավորների թեստավորման կամ էմպիրիկ բուժման անհրաժեշտություն ՉԿԱ

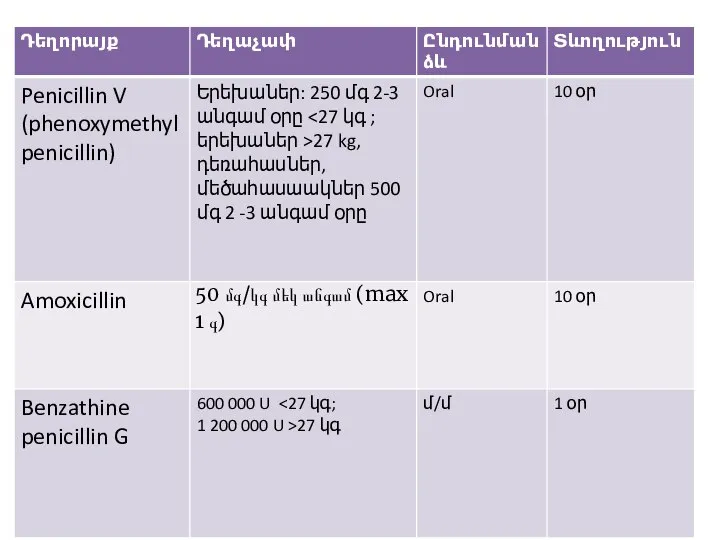
Слайд 508. GAS տոնզիլիտով հիվանդները պետք է ստանան ստրեպտակոկի էռադիկացիայի համար համապատասխան հակաբակտերիալ

բուժում, համապատասխան տևողությամբ /10 օր/:
Слайд 529. Պենիցիլիններից ալերգիա ունեցող հիվանդներին պետք է նշանակել cephalosporin (եթե չի եղել

անաֆիլակտիկ ռեակցիա) 10 օր, clindamycin կամ clarithromycin 10 օր, կամ azithromycin 5 օր:
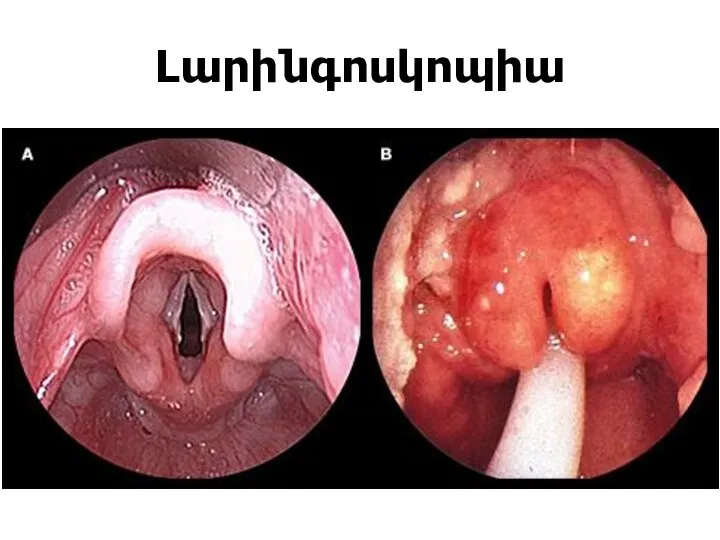
Слайд 53ՎԵՐԻՆ ՇՆՉՈՒՂԻՆԵՐԻ ՕԲՍՏՐՈՒԿՑԻԱ
Ստրիդոր կոպիտ, շնչառական աղմուկ է, որը հիմնականում ներշնչական է, բայց

կարող է լինել նաև բիֆազիկ
Слайд 55ԷԹԻՈԼՈԳԻԱ
Parainfluenza viruses (types 1, 2, and 3) դեպքերի 75% -ում
influenza A and

B,
Adenovirus
Respiratory syncytial virus
Слайд 56ԷՊԻԴԵՄԻՈԼՈԳԻԱ
3 ամ. -5 տարի, առավելապես կյանքի երկրորդ տարում
Հաճախականությունը ավելի բարձր է տղաների

շրջնում
Կրկնումներ կարող են դիտվել 3-6 տ.
Մոտ 15% -ը ունեն ընտանեկան անամնեզ
Слайд 57ԿԼԻՆԻԿԱ
Կրուպի նշաններն 1-3 օր առաջ նախորդում են ՎՇԻ նշանները
“հաչոցանման” հազ
Ձայնի խռպոտություն
ներշնչական

ստրիդոր
Ոչ արտահայտված տենդ
Որոշ երեխաներ աֆեբրիլ են
Слайд 58PHYSICAL EXAMINATION
Կարող է դիտվել տարբեր աստիճանի շնչառական անբավարարություն
Երեխաներին, որոնք հիպօքսիկ են, ցիանոտիկ,

գունատ պետք է անհապաղ օգնություն ցուցաբերել
Слайд 61ԱԽՏՈՐՈՈՇՈՒՄ
Հանդիսանում է կլինիկական ախտորոշում և չի պահանջում ախտորոշիչ թեստեր

Слайд 62ԲՈՒԺՈՒՄ
Էպինեֆրինի ինհալյացիայի կամ դեքսամետազոնի կիրառման ցուցումներն են
Միջին և ծանր աստիճանի ստրիդոր
Ինտուբացիայի հնարավոր

կարիք
Շնչառական խանգարումներ
Հիպօքսիա
Слайд 63ԲՈՒԺՈՒՄ
Միջին ծանրության և ծանր դեպքերում ռացեմիկ էպինեֆրինի ինհալյացիա
0.25-0.5 մլ 2.25% ռացեմիկ էպինեֆրին

3 մլ 0,9% NaCl կարելի է օգտագործել 20ր մեկ
Ազդեցության տևողությունը <2 ժ
Հիվանդներին 2-3 ժ հետո կարելի է ուղարկել տուն, չկա ստրիդոր հանգստի վիճակում; օդի մուտքի խոչընդոտ, սատուրացիան և գիտակցությունը նորմայի սահմաններում են
Слайд 64ԲՈՒԺՈՒՄ
Կորտիկոստերոիդներ
Միանվագ Per os dexamethasone 0.6 մգ/կգ, նույնքան արդյունավետ է , որքան 0.15

մգ/կգ
Per os dexamethasone նույնքան արդյունավետ է, որքան ն/ե կամ մ/մ ներմուծումը
Կորտիկոստերոիդների չի կարելի տալ ջրծաղիկով կամ տուբերկուլյոզով հիվանդներին
Слайд 65ՀԻՎԱՆԴԱՆՈՑԱՅԻՆ ԲՈՒԺՄԱՆ ԿԱՐԻՔ ԿԱ , ԵԹԵ
Հարաճող ստրիդոր
Արտահայտված ստրիդոր հանգստի ժամանակ
Շնչառական խանգարումներ
Հիպօքսիա
Ցիանոզ
Գիտակցության

խանգարում
Per os հեղուկներ ընդուելու ընկճում
Հետագա հսկողության կարիք
Слайд 67ԷԹԻՈԼՈԳԻԱ
Նախկինում ամենահաճախակի Haemophilus influenzae type b
Streptococcus pyogenes
Streptococcus pneumoniae
Nontypeable H. Influenzae
Staphylococcus

aureus
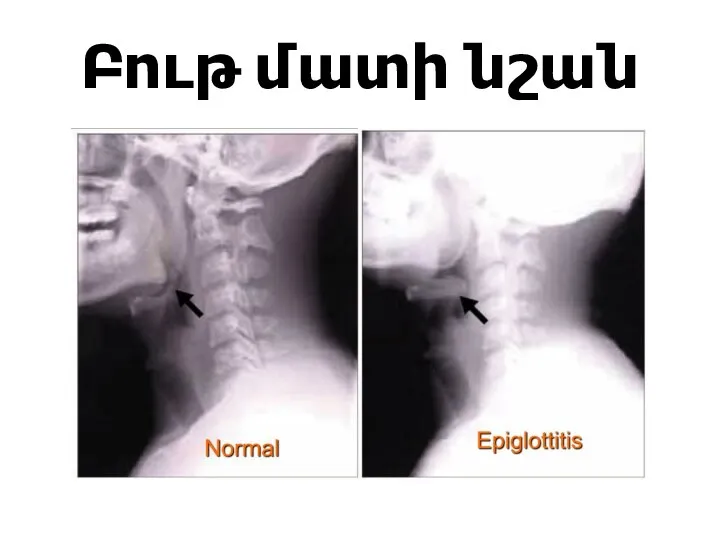
Слайд 70ԱԽՏՈՐՈՇՈՒՄ
Անհանգստություն և լաց առաջացնող ցանկացած գործողություն պետք է հետաձգել
Վերին շնչուղիների կողմնային ռենտգեն

նկար
Հիվանդի զննումը իրականացնել վերակենդանացման կամ վիրաբուժական սենյակում
Слайд 74ԲՈՒԺՈՒՄ
Արհեստական շնչառության ապահովում
Տեղափոխման ընթացքում բոլոր հիվանդները պետք է ստանան թթվածին,բացառությամբ դեպքերի, որ

դա բերում է խիստ անհանգստության
Ռացեմիկ էպինեֆրինը և կորտիկոստերոիդները ԷՖԵԿՏԻՎ ՉԵՆ
Պետք է տրվի Cefotaxime, ceftriaxone, կամ meropenem
Հակաբիոտիկները պետք է տրվեն առնվազն 10 օր





























































 Детский травматизм
Детский травматизм Типы наследования
Типы наследования Основные типы кожи
Основные типы кожи Поверхностный кариес
Поверхностный кариес Операции в области головы
Операции в области головы Донор крови со школьной скамьи
Донор крови со школьной скамьи Холера
Холера Подглазничная область
Подглазничная область Мемристорный протез функционального отдела спинного мозга. Исследовательский проект
Мемристорный протез функционального отдела спинного мозга. Исследовательский проект Хронический гнойный средний отит
Хронический гнойный средний отит Жыныстық жолмен берілетін инфекциялардың алдын алуда контрацептивтердің тиімділігі
Жыныстық жолмен берілетін инфекциялардың алдын алуда контрацептивтердің тиімділігі Результаты использования продуктов NHT Global
Результаты использования продуктов NHT Global Трансфер факторы
Трансфер факторы Беседы о здоровом образе жизни
Беседы о здоровом образе жизни Лихорадка. Виды лихорадки
Лихорадка. Виды лихорадки Сонный паралич
Сонный паралич Ранний период беременности
Ранний период беременности Самоучитель по остеопорозу для населения. (Часть 1)
Самоучитель по остеопорозу для населения. (Часть 1) О выплатах медицинским работникам за работу с пациентами с новой коронавирусной инфекцией
О выплатах медицинским работникам за работу с пациентами с новой коронавирусной инфекцией Средства, применяемые при заболеваниях пищеварительной системы
Средства, применяемые при заболеваниях пищеварительной системы Чистые руки спасут жизнь
Чистые руки спасут жизнь Тающая с восходом солнца, или влияние манной каши на организм человека
Тающая с восходом солнца, или влияние манной каши на организм человека Вступление к TCCC. Тактическая помощь пострадавшим в бою для медицинского персонала
Вступление к TCCC. Тактическая помощь пострадавшим в бою для медицинского персонала Пріонні захворювання. Трансмісивні губчасті підгостріенцефалопатії
Пріонні захворювання. Трансмісивні губчасті підгостріенцефалопатії Печень
Печень Жүйке жүйесі. жұлын
Жүйке жүйесі. жұлын Иммунопрофилактика гриппа
Иммунопрофилактика гриппа Патофизиология жирового обмена
Патофизиология жирового обмена