Слайд 2Przypadek 1
kobieta lat 61
cukrzyca typu 2 od 11 lat
nadciśnienie tętnicze (śr 128/78

mmHg)
dyslipidemia (LDL 2.4 mmol/l, TG 1.5 mmol/l)
otyłość (BMI 32 kg/m2)
Слайд 3Przypadek 1
Leczona:
metformina 2 x 850 mg, telmisartan/amlodypina 80/5 mg atorwastatyna 20

mg
Hemoglobina glikowana HBA1c- 6.4 %
Слайд 4Postępowanie
- pozostawić dotychczasowe leczenie?
- dodać inhibitor SGLT2?
???

Слайд 6Przypadek 1
Chora w VIII 2020 przebyła COVID-19
Objawy : gorączka, duszność, osłabienie, zaburzenia
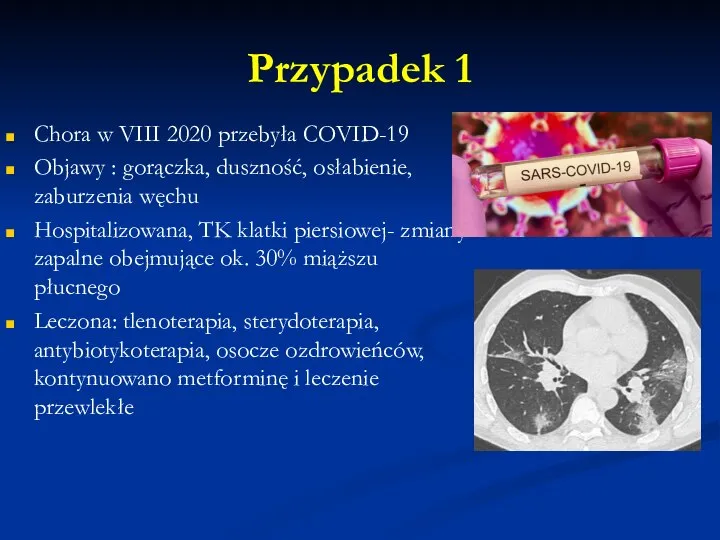
węchu
Hospitalizowana, TK klatki piersiowej- zmiany zapalne obejmujące ok. 30% miąższu płucnego
Leczona: tlenoterapia, sterydoterapia, antybiotykoterapia, osocze ozdrowieńców, kontynuowano metforminę i leczenie przewlekłe
Слайд 7Przypadek 1
Kontrola 2 miesiące po wypisie
utrzymująca się niewielka duszność, sat 92%, CTK

152/94 mmHg, ma zaplanowaną rehabilitację post-covid
BMI 34 kg/m2
Echo- EF ok. 55%, trudne warunki badania, przerost LK, cechy dysfunkcji rozkurczowej lewej komory
hemoglobina glikowana 7.2%
Слайд 8Przypadek 1
Dołączono inhibitor SGLT2- empagliflozyna 10 mg
Zwiększono leczenie NT telmisartan/amlodypina 80/10

mg
Слайд 9Przypadek 1
Chora w kontroli – 02.2021 teleporada
ustąpienie duszności, bez diuretyku, sat. 97%
redukcja

wagi ciała o 2 kg
poprawa pomiarów glikemii domowej, HBA1c 6.7%, parametry nerkowe w normie
obniżenie wartości ciśnienia tętniczego, średnio 128/80 mmHg
Leczenie dobrze tolerowane, utrzymane przez ok. 0.5 roku, bez obserwowanych działań niepożądanych
Слайд 10Przypadek 2
Pacjent lat 78
Chory z licznymi obciążeniami- przewlekły zespół wieńcowy, CABG (2018)+

sztuczna zastawka aortalna, nadciśnienie tętnicze, napadowe AF, dyslipidemia, operacja guza nerki (2001), niedoczynność tarczycy, udar mózgu (2015), nikotynizm w wywiadzie
Cukrzyca od ok. 20 lat, leczona początkowo pochodną sulfonylomocznika, ostatnio metforminą w skojarzeniu z insuliną bazową
Слайд 11Przypadek 2
Hemoglobina glikowana – 7.8%
Echo EF 45%, powiększona lewa komora, prawidłowa funkcja

sztucznej zastawki, cechy przerostu lewej komory, dysfunkcja rozkurczowa LK
eGFR 53 ml/min/m2
Слайд 12Przypadek 2
Do leczenia metforminą (2x850 mg) i insuliny dodano SGLT2i empagliflozynę w

dawce 10 mg
Po 8 miesiącach
Poprawa kontroli glikemii- HBA1c 6.6%
Redukcja dawki insuliny bazowej
EF nie uległa istotnej zmianie, ale chory podaje większą wydolność fizyczną, mniejsze duszności
eGFR- 52 ml/min/m2
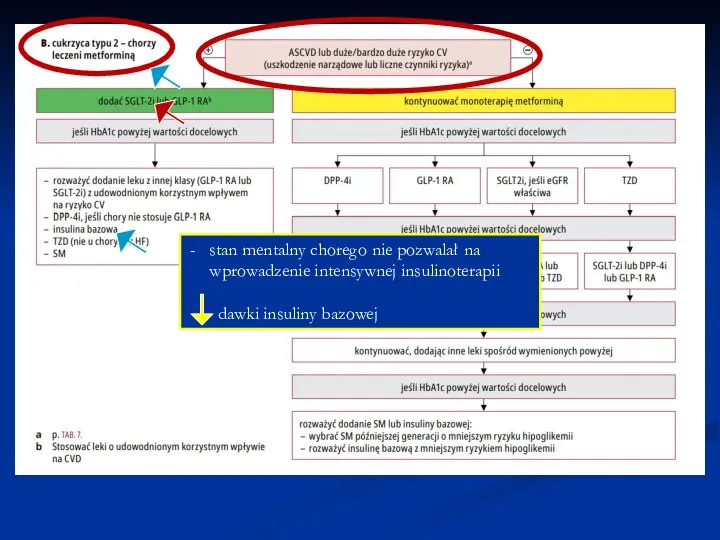
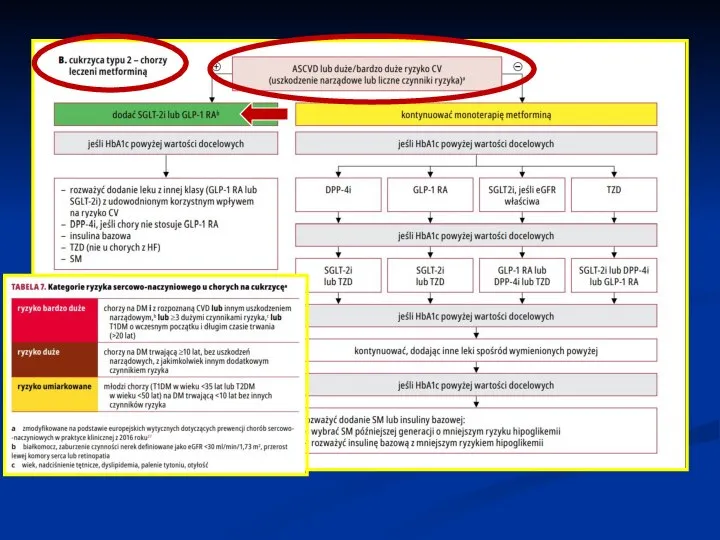
Слайд 13stan mentalny chorego nie pozwalał na wprowadzenie intensywnej insulinoterapii
dawki insuliny bazowej
Слайд 14Przypadek 3
Pacjent lat 51, mechanik, palacz tytoniu, +++ wywiad rodzinny w kierunku
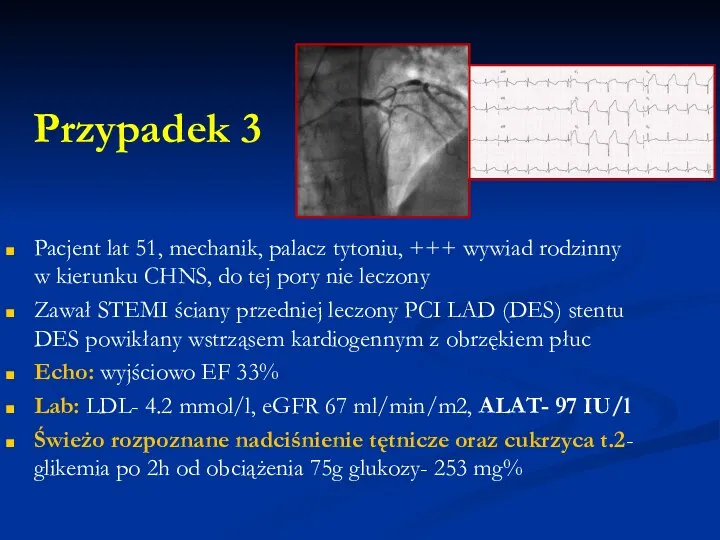
CHNS, do tej pory nie leczony
Zawał STEMI ściany przedniej leczony PCI LAD (DES) stentu DES powikłany wstrząsem kardiogennym z obrzękiem płuc
Echo: wyjściowo EF 33%
Lab: LDL- 4.2 mmol/l, eGFR 67 ml/min/m2, ALAT- 97 IU/l
Świeżo rozpoznane nadciśnienie tętnicze oraz cukrzyca t.2- glikemia po 2h od obciążenia 75g glukozy- 253 mg%
Слайд 15Przypadek 3
Leczenie: ASA 75 mg, Ticagrelol 2 x 90 mg, Bisoprolol 5

mg, Ramipryl 2 x 5 mg, Torasemid 5 mg
Empagliflozyna 1 x 10 mg
Rehabilitacja kardiologiczna w programie KOS- Zawał
Слайд 17Przypadek 3
Kontrola po 4 miesiącach
Echo: EF 52%, eGFR 65 ml/min/m2, ALAT

65 IU/l
odstawiony diuretyk miesiąc wcześniej, bez nawrotu duszności i objawów dekompensacji układu krążenia
HBA1c- 6.4%














 Беттің және ауыз қуысы жұмсақ тіндерінің қатерсіз ісіктері
Беттің және ауыз қуысы жұмсақ тіндерінің қатерсіз ісіктері Введение в нейробиологию
Введение в нейробиологию Органы выделения
Органы выделения Гипертонический синдром
Гипертонический синдром ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары
ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары Врожденные пороки развития. Лекция 4
Врожденные пороки развития. Лекция 4 Спазмофилия
Спазмофилия Atos BullSequana S and Edge for Retail and Transport
Atos BullSequana S and Edge for Retail and Transport Клиническая фармакология стероидных и нестероидных противовоспалительных препаратов
Клиническая фармакология стероидных и нестероидных противовоспалительных препаратов Методы тренировок мыщц кистей и предплечий в гиревом спорте
Методы тренировок мыщц кистей и предплечий в гиревом спорте Упражнения для укрепления мышц
Упражнения для укрепления мышц Правильная осанка - залог здоровья
Правильная осанка - залог здоровья Роль гистохимических маркеров в диагностике рака шейки матки
Роль гистохимических маркеров в диагностике рака шейки матки Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов
Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов Панариций. Лечение заболевания
Панариций. Лечение заболевания Переломы корней зубов у детей
Переломы корней зубов у детей Неорганизованный и организованный мочевые осадки. Микроскопические элементы организованного и неорганизованного мочевых осадков
Неорганизованный и организованный мочевые осадки. Микроскопические элементы организованного и неорганизованного мочевых осадков Макролиды
Макролиды Правила хранения пахучих и красящих лекарственных средств
Правила хранения пахучих и красящих лекарственных средств Интубация. Техническое оснащение
Интубация. Техническое оснащение Терминальные состояния. Клиническая смерть
Терминальные состояния. Клиническая смерть Дерматомикозы. Збудник
Дерматомикозы. Збудник Семиотика
Семиотика Первая помощь при кровотечениях
Первая помощь при кровотечениях Витамин А. Ретинол
Витамин А. Ретинол Уход за зубами
Уход за зубами Болезнь Унферрихта — Лундборга
Болезнь Унферрихта — Лундборга Терапия СД 1 типа. Инсулинотерапия
Терапия СД 1 типа. Инсулинотерапия