Слайд 2Цель занятия:
Усвоить знания об изменениях крови при некоторых заболеваниях.
Задачи:
Познакомиться с

изменениями гемограммы в зависимости от периода и типа воспаления;
Рассмотреть изменения крови при вирусных, системных, неинфекционных заболеваниях;
Рассмотреть изменения крови при гнойно-септических и инфекционных заболеваниях.
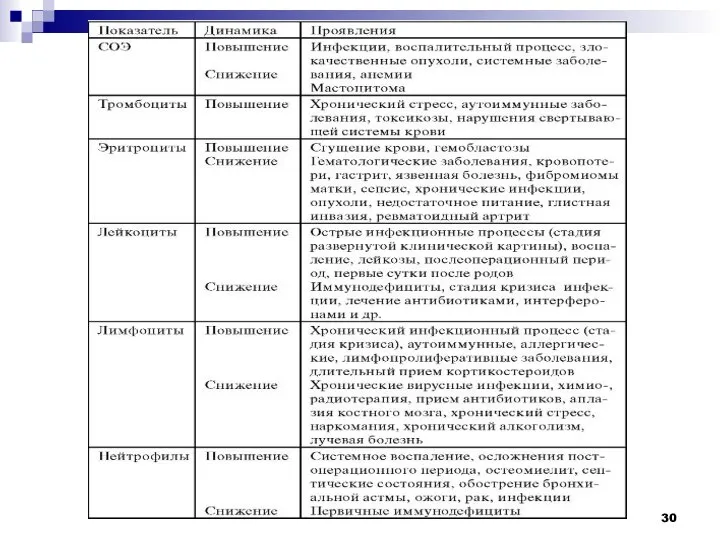
Слайд 3Данные гематологических исследований важны для выявления нарушений в органах кроветворения, патологических изменений

в других органах и тканях, а так же для оценки состояния и функциональных резервов организма больного в целом.
Изменения картины общего анализа крови при различных заболеваниях не являются строго специфичными.
На их характер влияют этиологические факторы, стадия заболевания, тяжесть течения болезни, общее состояние больного в момент исследования.
Некоторые общие черты состава крови имеют место при конкретных заболеваниях.
Слайд 4Характерные изменения гемограммы при воспалении
В инкубационном периоде: незначительное снижение лимфоцитов.
В стадии продрома (первые признаки заболевания):

умеренная относительная эозинопения, лимфопения, отсутствие базофилов.
Стадия развернутой клинической картины: максимальный лейкоцитоз, моноцитоз, нейтрофилез.
Сдвиг формулы влево до юных форм - активация иммунной системы.
При нарастании интоксикации снижается фагоцитарная активность нейтрофилов.
Ближе к концу процент нейтрофилов и лимфоцитов нормализуется.
В стадии кризиса с последующим выздоровлением: нормализация содержания эозинофилов.
Снижение общего числа лейкоцитов.
Нормализация ядерного сдвига нейтрофилов.
Высокий относительный лимфоцитоз.
Слайд 5Стадия перехода процесса в вялое подострое течение:
Эозинопения.
Относительный моноцитоз при лимфопении.
Стойкий

сдвиг нейтрофилов влево, низкая фагоцитарная активность нейтрофилов.
Стадия реконвалесценции (выздоровление): нормализация общего числа лейкоцитов и лейкоцитарной формулы.
Хронический воспалительный процесс в фазе ремиссии: лейкопения, несбалансированная лейкоформула.
При хроническом воспалительном процессе в фазе обострения: лейкоцитоз.
Слайд 6Классификация гемограмм при воспалении
1. Нейтрофильный и лимфоцитарный тип - это классический тип с выраженной

нейтрофильной и лимфоцитарными фазами. Он наиболее часто встречается при гнойно-септических заболеваниях (рожа, микробная пневмония и т.д.).
2. Нейтрофильный тип - в начале развернутой клинической картины наблюдается максимально расширенная во времени нейтрофильная фаза, которая переходит в лимфоцитарную, невыраженную, возникающую только на этапе выздоровления.
3. Лимфоцитарный тип. Нейтрофильная фаза сокращена до минимума, слабо выражена, проявляется в продроме, основное время занимает лимфоцитарная фаза. Вирусные инфекции, угнетающие нейтрофильный росток крови (корь, грипп).
Слайд 7Картина крови при вирусных инфекциях
Количество лейкоцитов:
в пределах нормы;
немного ниже нормы;
небольшой лейкоцитоз.
Изменения

в лейкоцитарной формуле:
увеличение содержания лимфоцитов /моноцитов;
понижение количества нейтрофилов.
СОЭ:
незначительно повышается;
при тяжело протекающих ОРВИ повышена.
Слайд 8Инфекционный мононуклеоз
Воздушно-капельная инфекция с выраженной бласттрансформацией лимфоцитов, реактивным лимфаденитом.
Обычно заболевают лица

в возрасте 3 – 20 лет.
Возбудитель: вирус Эпштейна – Барр (VЕВ) семейства герпесвирусов – В-лимфотропный вирус, вызывает пролиферацию пораженных клеток.
Пожизненно персистирует в В-лимфоцитах, обусловливая развитие прочного нестерильного иммунитета.
К 25 годам 85% людей инфицированы VЕВ.
Дети до 6 месяцев невосприимчивы к заболеванию из-за наличия пассивного иммунитета, в возрасте до 3 лет первичное инфицирование протекает под маской ОРВИ.
Заболевание длится 3 – 4 недели с длительным астеническим синдромом после выздоровления (повышенная утомляемость).
Слайд 9Клинические симптомы:
лихорадка, ангина, увеличение лимфоузлов и селезенки.
Учитывают возраст пациента и динамику количества

атипичных мононуклеаров: они нарастают к 10-му дню болезни, снижаются медленно, на протяжении нескольких месяцев.
Периферическая кровь
Лейкоцитоз до 20 х 109/л и более.
Абсолютное или относительное снижение нейтрофилов.
Увеличение числа палочкоядерных нейтрофилов.
Относительный (> 50 %) и абсолютный лимфоцитоз (>4,0 х 109/л).
Атипичные мононуклеары > 10 %, в разгар болезни до 60 – 80 %.
Единичные плазматические клетки.
В период реконвалесценции (выздоровления) - эозинофилия и моноцитоз, повышение СОЭ.
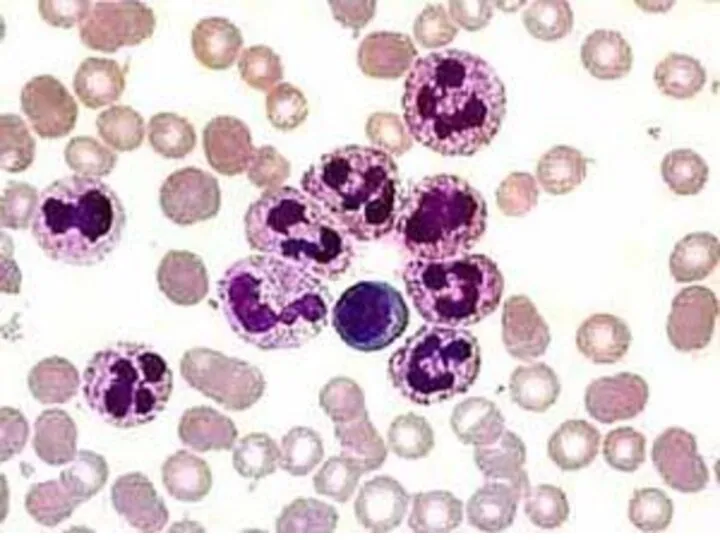
Слайд 10Атипичные мононуклеары
Широкоцитоплазменные, реактивные лимфоциты – это бласттрансформированные лимфоциты, в большинстве своем

Т-лимфоциты, обеспечивающие противовирусную защиту, а также пролиферирующие В-лимфоциты.
Характерен анизоцитоз и полиморфизм:
- различное ядерно-цитоплазматическое соотношение;
- разнообразная форма ядра, часто моноцитоидная;
- сглаженное, гомогенное строение хроматина;
- различная по объему и окраске цитоплазма, обычно широкая с выраженной краевой базофилией и как бы затекающая между эритроцитами. Может быть узкая с резкой базофилией.
Слайд 11Плазмоцит и атипичный мононуклеар
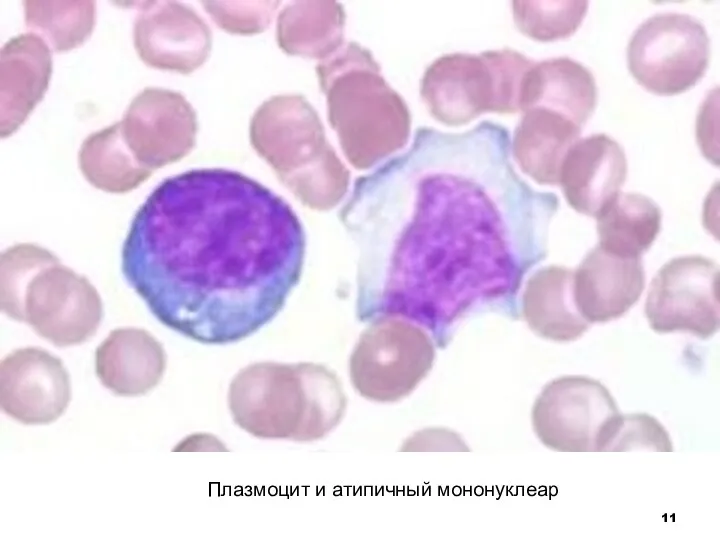
Слайд 12Причины появления атипичных мононуклеаров
У здорового человека до 1/6 от числа лимфоцитов.
Вирусные инфекции

– ОРВИ, грипп, гепатит, цитомегаловирусная инфекция, герпес, детские инфекции.
Бактериальные и паразитарные инфекции – иерсиниоз, токсоплазмоз, хламидиоз.
Вакцинации, лекарственная непереносимость.
Аутоиммунные заболевания, опухоли.
Дифференциальный диагноз проводят с учетом клинической картины, возраста, результатов серологических исследований.
Во всех случаях инфекционного мононуклеоза обязательно обследование на ВИЧ-инфекцию, т.к. при последней нередки случаи мононуклеозо-подобного синдрома: увеличение лимфоузлов и количества мононуклеаров в крови.
Слайд 13Анализ крови при гриппе
Количество лейкоцитов:
нормальное;
пониженное - лейкопения.
Лейкоцитарная формула:
нейтропения с умеренным сдвигом влево;
индекс сдвига до

0,1 – 0,2;
умеренный относительный лимфоцитоз;
снижение количества эозинофилов.
Слайд 14Хронический вирусный гепатит
Длительная персистенция и репликация вирусов гепатита В и С в

гепатоцитах и мононуклеарных клетках крови и костного мозга (лимфоциты, моноциты, макрофаги) приводит к многочисленным внепечёночным проявлениям.
У ряда больных изменения в крови характеризуются 1 – 3 ростковой цитопенией, реже тромбоцитозом и лейкоцитозом.
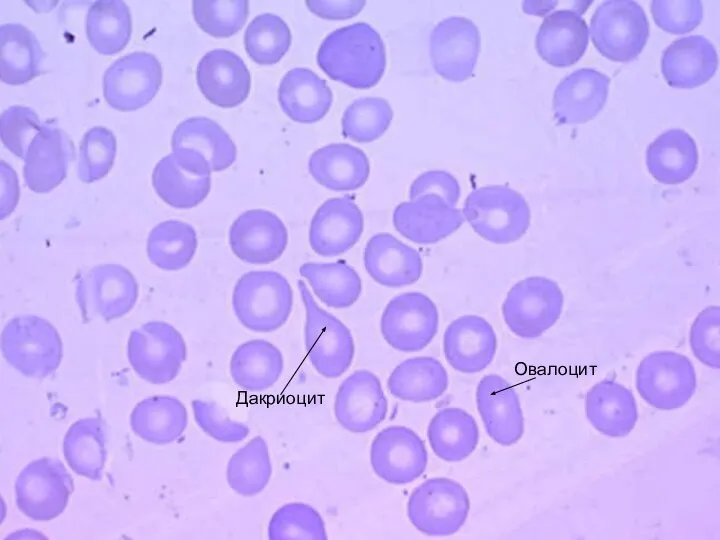
В периферической крови: пойкилоцитоз (эхиноциты, каплевидные эритроциты, единичные овалоциты).
В костном мозге признаки дисгемопоэза (многоядерные эритробласты, мегалобластоидность ядер, межклеточные мостики и пельгеризация ядер нейтрофилов, повышенное содержание сидеробластов).
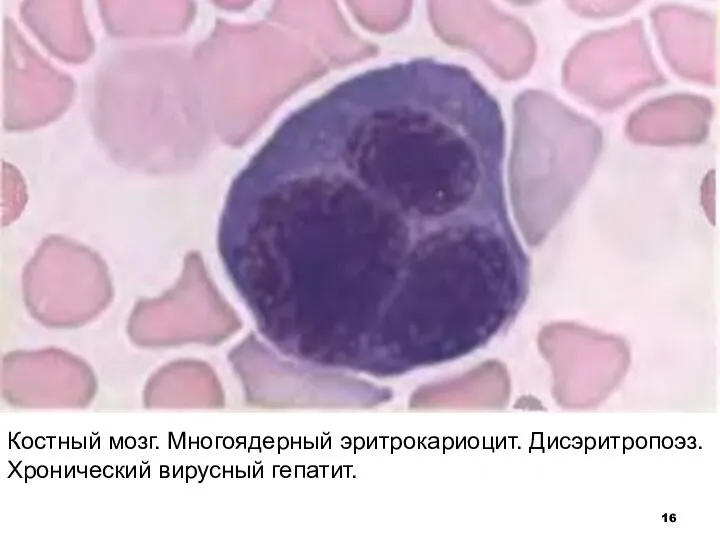
Слайд 16Костный мозг. Многоядерный эритрокариоцит. Дисэритропоэз.
Хронический вирусный гепатит.
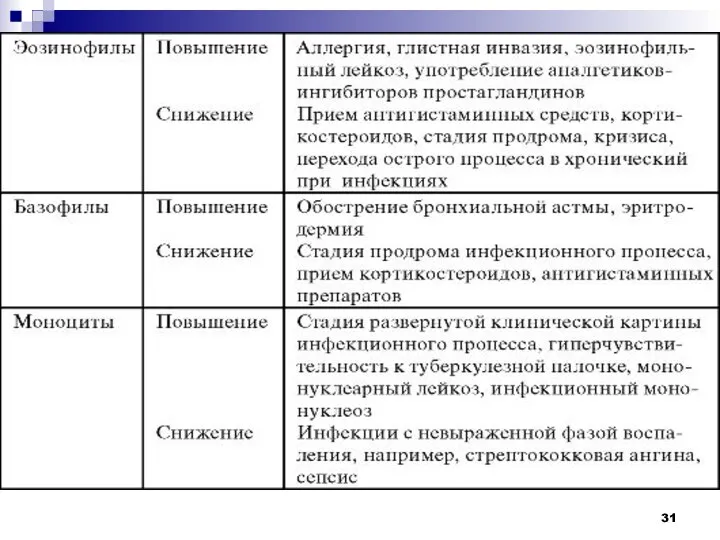
Слайд 17Аллергические и паразитарные заболевания
При паразитарных и аллергических заболеваниях наблюдается выраженный нейтрофильно-эозинофильный лейкоцитоз.
Аллергические

заболевания: атопическая бронхиальная астма, поллиноз, атопический дерматит, крапивница, лекарственная аллергия.
Паразитарные заболевания: пневмоцисты (у лиц с иммунодефицитом), лямблии (у детей), гельминты.
Аллергические эозинофилии протекают волнообразно, общее число эозинофилов редко превышает 1,0 х 109/л, хотя острая анафилактическая реакция может обусловить кратковременную эозинофилию до 10,0 х 109/л.
Паразитарные инвазии провоцируют самые большие эозинофилии.
> 3,0 х 109/л при наличии тканевых паразитов (трихинелла, филярии, аскариды, ришты, анкилостомиды, стронгилиды).
Слайд 19Системные заболевания
Системные заболевания — это группа аутоиммунных нарушений с поражением не отдельных

органов, а целых систем тканей.
Чаще в патологический процесс вовлекается соединительная ткань.
Склеродермии, васкулиты, дерматомиозиты, СКВ, ревматические артриты.
Кровь: может развиться анемия или лейкопения.
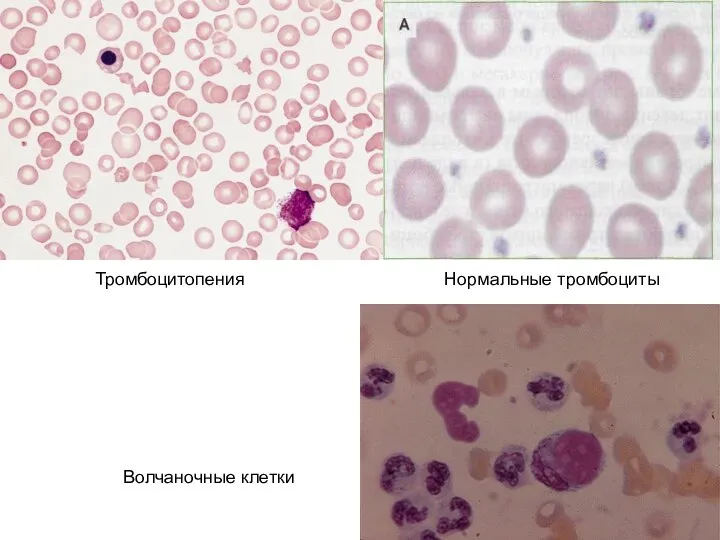
Волчанка также может вызвать тромбоцитопению, что ведет к увеличению риска кровотечения.
Слайд 20Волчаночные клетки
Тромбоцитопения Нормальные тромбоциты
Слайд 21ИНФАРКТ МИОКАРДА (ИМ)
Характеризуется развитием ишемического очага некроза сердечной мышцы.
При обширных ИМ с

неблагоприятным прогнозом - лейкоцитоз до 20 – 25 х 109/л со сдвигом формулы влево.
Длительность лейкоцитоза при обычном течении ИМ до 3 – 5 сут.
Сохранение лейкоцитоза на протяжении 2 – 3 нед. свидетельствует о развитии осложнений.
В период снижения количества лейкоцитов увеличивается СОЭ, достигая максимума на 2-й неделе заболевания, и сохраняется на протяжении 1 - 1,5мес в зависимости от обширности ИМ, развития его осложнений.
Слайд 23Картина крови при бактериальных инфекциях
Количество лейкоцитов:
лейкоцитоз с нейтрофилией;
Лейкоцитарная формула:
сдвиг влево, увеличение

количества палочкоядерных нейтрофилов, могут появиться метамиелоциты и миелоциты.
относительная лимфопения.
СОЭ - высокая.
Слайд 24Анализ крови при пневмонии
Лейкоцитоз с нейтрофилезом, сдвиг лейкоцитарной формулы влево до метамиелоцитов.
Иногда

появляются миелоциты.
В нейтрофилах появляется токсическая зернистость, которая исчезает после кризиса.
Относительная лимфопения, эозинопения.
СОЭ увеличена.
Слайд 25Анализ крови при гнойно-септическом процессе
Высокий лейкоцитоз, нейтрофилия со сдвигом влево до метамиелоцитов

и миелоцитов.
Индекс сдвига 0,3 – 0,4.
Резко выражены дегенеративные изменения нейтрофилов - токсическая зернистость, вакуолизация.
Моноцитопения, лимфопения, анэозинофилия.
В крайне тяжелых случаях лейкоцитоз сменяется лейкопенией с нейтрофильным ядерным сдвигом влево.
При легких воспалительных процессах - нейтрофилия без сдвига влево, лимфоцитоз и моноцитоз.
Появление эозинофилов в период выздоровления – благоприятный фактор – феномен «красной зари реконвалесценции».
Тромбоцитопения и анемия.
Значительное увеличение СОЭ.
Слайд 26Анализ крови при брюшном тифе
Salmonella enterica серотип typhi.
Лейкоцитоз.
Нейтропения наступает на 2-й неделе

болезни.
Лимфоцитоз и нейтропения со сдвигом влево держатся до конца болезни.
Анэозинофилия. Появление эозинофилов рассматривается как благоприятный признак.
Тромбоцитопения.
С течением болезни нарастает СОЭ.
Слайд 27Анализ крови при скарлатине
Гемолитический стрептококк группы А (Streptococcus pyogenes).
Нейтрофильный лейкоцитоз со сдвигом

влево и токсическая зернистость в нейтрофилах.
Моноцитоз и лимфоцитопения.
Эозинофилия, иногда значительная. С исчезновением сыпи прекращается и эозинофилия.
СОЭ вариабельная.
Слайд 28Анализ крови при коклюше
Бактерия Bordetella pertussis (коклюшная палочка, палочка Борде-Жангу).
Высокий лейкоцитоз с

абсолютным лимфоцитозом и моноцитозом.
У маленьких детей может наступить лимфоцитарная лейкемоидная реакция с лейкоцитозом до 50 х 109/л.
Слайд 29Туберкулез
У больных туберкулезом изменения в общем анализе крови не патогномоничны.
Может отмечаться умеренный лейкоцитоз (до

15 х 109/л), реже лейкопения.
Относительный и абсолютный нейтрофилез, умеренный сдвиг лейкоцитарной формулы влево до миелоцитов (редко).
У больных с тяжелым туберкулезом почти все нейтрофилы содержат токсическую зернистость.
При тяжелых формах – анэозинофилия, при рассасывании инфильтратов и плеврального выпота – эозинофилия.
Первичный туберкулез сопровождается лимфопенией.
Увеличение СОЭ служит показателем тяжести процесса.


























 Опухоли носа и околоносовых пазух
Опухоли носа и околоносовых пазух Репаранты
Репаранты Анатомия, физиология и патология наружного уха у детей
Анатомия, физиология и патология наружного уха у детей Роль менеджмента в здравоохранении. Научные школы
Роль менеджмента в здравоохранении. Научные школы Микобактерия туберкулеза
Микобактерия туберкулеза Compare means (paremetric tests)
Compare means (paremetric tests) Классификация противокашлевых средств
Классификация противокашлевых средств Сестринский процесс при оперативном лечении заболеваний и повреждений конечностей
Сестринский процесс при оперативном лечении заболеваний и повреждений конечностей ВИЧ-инфекция, СПИД и меры профилактики
ВИЧ-инфекция, СПИД и меры профилактики Синдром Клайнфельтера
Синдром Клайнфельтера [MedBooks-Медкниги]Коррекция гемодинамических расстройств у пациентов в острейшем периоде ОНМК
[MedBooks-Медкниги]Коррекция гемодинамических расстройств у пациентов в острейшем периоде ОНМК Врачебный труд
Врачебный труд Интерпретация данных спирометрии (модуль 3)
Интерпретация данных спирометрии (модуль 3) Базальная имплантация в современной стоматологии
Базальная имплантация в современной стоматологии Хрономедицина
Хрономедицина Паратиф. Источник и инфекции. Пути передачи. Лечение. Профилактика
Паратиф. Источник и инфекции. Пути передачи. Лечение. Профилактика Биология раковых клеток
Биология раковых клеток Методы лечения ЗНО
Методы лечения ЗНО Топография тазобедренного и коленного сустава. Пункция тазобедренного и коленного сустава. Инструменты для ампутации
Топография тазобедренного и коленного сустава. Пункция тазобедренного и коленного сустава. Инструменты для ампутации Методы лабораторной диагностики стафилококковой инфекции в лаборатории клинической микробиологии
Методы лабораторной диагностики стафилококковой инфекции в лаборатории клинической микробиологии Анестезия (постановка проблемы, сроки развития)
Анестезия (постановка проблемы, сроки развития) Трепанема. Микробиология
Трепанема. Микробиология Эффективные способы улучшения здоровья телят в первые 8 недель жизни
Эффективные способы улучшения здоровья телят в первые 8 недель жизни Витамины в сухих кормах
Витамины в сухих кормах Знаете ли вы, что такое сколиоз?
Знаете ли вы, что такое сколиоз? Новая коронавирусная инфекция COVID-19
Новая коронавирусная инфекция COVID-19 Медицинское страхование
Медицинское страхование Тактика трансфузионной и гемостатической терапии при акушерских кровотечениях
Тактика трансфузионной и гемостатической терапии при акушерских кровотечениях