Слайд 2Этиология ГКМП наследственное заболевание, которое передается по аутосомно-доминантному признаку. Генетический дефект возникает

при мутации в одном из 10 генов, каждый из которых кодирует компоненты протеина кардиального саркомера и определяет развитие гипертрофии миокарда. В настоящее время идентифицировано около 200 мутаций, ответственных за развитие заболевания
Слайд 4КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина ГКМП может развиваться в следующие варианты течения, которые и

будут определять лечебную тактику:
Прогрессирование симптомов болезни в виде одышки, болей в грудной клетке и нарушений сознания, головокружения при сохраненной систолической функции ЛЖ;
Прогрессирование ХСН с исходом в терминальную фазу с ремоделированием ЛЖ и его систолической дисфункцией
Осложнения в виде фибрилляции предсердий (ФП) и тромбоэмболии
Слайд 5ДИАГНОСТИКА
Анамнез:Необходим детальный расспрос с целью выявления отягощенной наследственности: внезапно умерших родственников, особенно

в молодом возрасте, имеющих ССЗ с гипертрофией миокарда ЛЖ или установленным диагнозом ГКМП.
Слайд 6ФИЗИКАЛЬНЫЕ ДАННЫЕ
При пальпации определяют высокий, разлитой верхушечный толчок который располагается в

5-м межреберье и часто смещен влево.
При аускультации:систолический шум выброса, который выявляют у верхушки и в четвертом межреберье слева от грудины
Слайд 7ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
С целью исключения других наиболее распространенных кардиологических заболеваний необходимо проводить биохимическое

исследование крови (липидный спектр, биомаркеры некроза миокарда, электролитный состав крови, глюкоза сыворотки крови), оценку функционального состояния почек, печени и общеклинические исследования крови и мочиС целью исключения других наиболее распространенных кардиологических заболеваний необходимо проводить биохимическое исследование крови (липидный спектр, биомаркеры некроза миокарда, электролитный состав крови, глюкоза сыворотки крови), оценку функционального состояния почек, печени и общеклинические исследования крови и мочи
Слайд 8ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Из инструментальных исследований выполняют: ЭКГ, рентгенологическое исследование органов грудной клетки, холтеровское

мониторирование ЭКГ, ЭхоКГ, МРТ.
Слайд 9. НАИБОЛЕЕ ТИПИЧНЫЕ ЭКГ-ПРИЗНАКИ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
Перегрузка и/или гипертрофия миокарда ЛЖ;
Отрицательные зубцы

Т в грудных отведениях, что связано с выраженной ассиметричной гипертрофией миокарда ЛЖ;
Глубокие атипичные зубцы Q во II, II и AVF отведениях;
Нарушения ритма сердца и проводимости (фибрилляция предсердий, желудочковые нарушения ритма, различные степени блокады левой ножки пучка Гиса).
Слайд 10РЕНТГЕНОГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ
. При рентгенологическом исследовании у большинства больных обнаруживают признаки

увеличения ЛЖ и ЛП, реже дилатацию восходящей аорты, однако, в ряде случаев тень сердца может быть нормальной.
Слайд 11Магнитно-резонансная томография показана всем пациентам перед оперативным вмешательством. Метод обладает лучшей, чем

ЭхоКГ, разрешающей способностью, позволяет оценить особенности гипертрофии миокарда ЛЖ и патологических потоков в сердце
Слайд 12ЛЕЧЕНИЕ
Цели лечения: Уменьшение клинических симптомов заболевания.
Замедление прогрессирования ХСН.
Профилактика ВСС и тромбоэмболии.

Воздействие на нейрогуморальные системы, способствующие прогрессированию гипертрофии миокарда
Слайд 16У пациентов ГКМП с прогрессированием сердечной недостаточности и развитием тяжелой ХСН (ФК

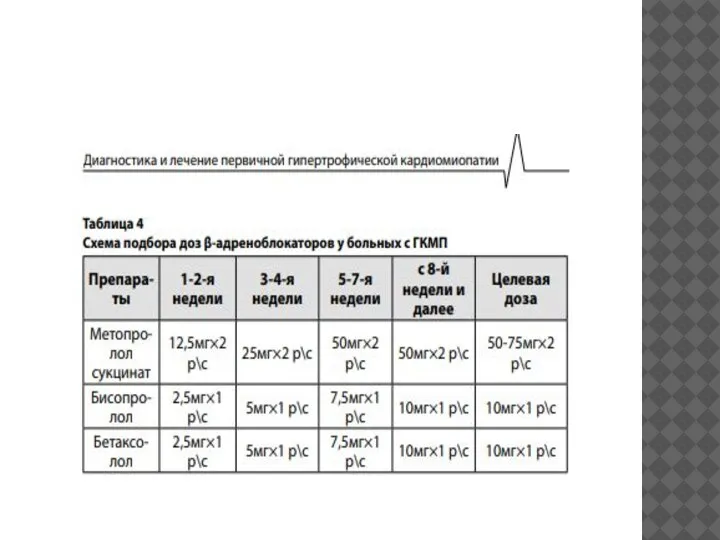
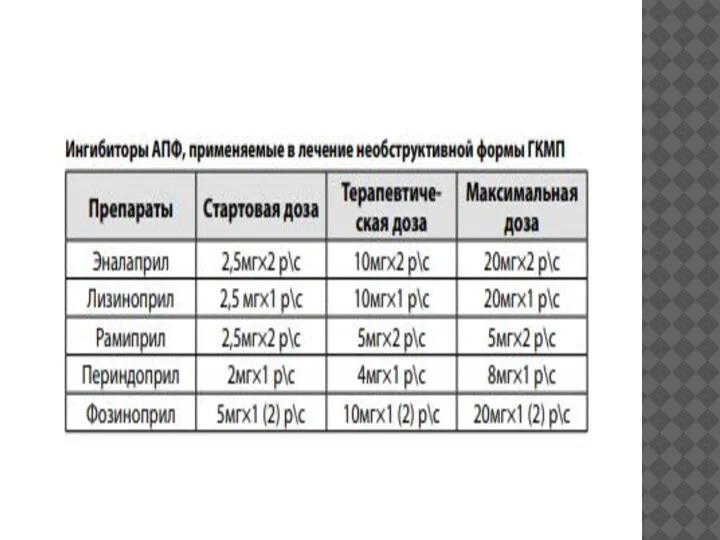
III-IV) можно использовать все основные группы препаратов, рекомендованные для лечения ХСН: ингибиторы АПФ, β-блокаторы, диуретики, антагонисты альдостерона, сердечные гликозиды, блокаторы рецепторов ангиотензина II.
В комплексной терапии ХСН необходимо рационально сочетать три нейрогормональных модулятора – ингибиторы АПФ + β-блокаторы + антагонист альдостерона (спиронолактон).













 Демографическая ситуация в Саратовской области
Демографическая ситуация в Саратовской области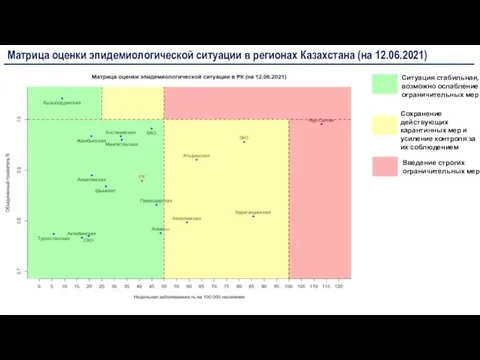 Матрица оценки эпидемиологической ситуации в регионах Казахстана
Матрица оценки эпидемиологической ситуации в регионах Казахстана Топографическая анатомия брюшной полости
Топографическая анатомия брюшной полости Тақырыбы: Туа біткен жамбас буыны дисплазиясы
Тақырыбы: Туа біткен жамбас буыны дисплазиясы Аутизм, РАС-биокоррекция при аутизме и РАС. Интенсив для родителей. Занятие 2
Аутизм, РАС-биокоррекция при аутизме и РАС. Интенсив для родителей. Занятие 2 Закрытый перелом. Причины переломов костей конечностей и способы профилактики возникновения переломов
Закрытый перелом. Причины переломов костей конечностей и способы профилактики возникновения переломов Монитор артериального давления и электрокардиосигналов суточный SDM23
Монитор артериального давления и электрокардиосигналов суточный SDM23 Правила работы с медицинским оборудованием в стоматологии
Правила работы с медицинским оборудованием в стоматологии Добавление шаблона первичного осмотра в ТАП при оказании амбулаторно-поликлинической медицинской помощи
Добавление шаблона первичного осмотра в ТАП при оказании амбулаторно-поликлинической медицинской помощи Класс - суперабсорбирующие полимеры
Класс - суперабсорбирующие полимеры Экскурс в историю сибирской язвы
Экскурс в историю сибирской язвы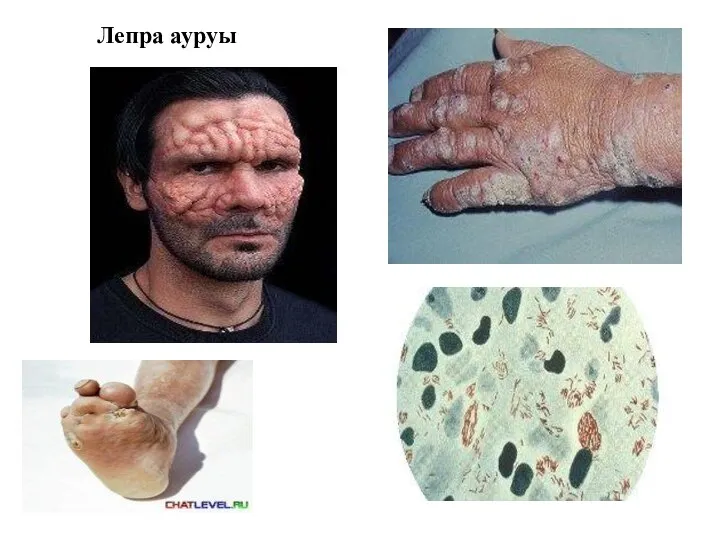 Дифтерия (Лепра ауруы)
Дифтерия (Лепра ауруы) Многоформная эксудативная эритема
Многоформная эксудативная эритема ПМП при крапивнице
ПМП при крапивнице Ретикулярная формация
Ретикулярная формация Инфестациялардың (қотыр) жалпы сипаттамасы. Этиологиясы және эпидемиялық процесстің сипаттамасы
Инфестациялардың (қотыр) жалпы сипаттамасы. Этиологиясы және эпидемиялық процесстің сипаттамасы Жасөспірім қыздарға арналған тренинг сабақ
Жасөспірім қыздарға арналған тренинг сабақ Санаторно-курортное лечение
Санаторно-курортное лечение Медицина будущего. Фармакогенетика в практике врача-кардиолога
Медицина будущего. Фармакогенетика в практике врача-кардиолога Конфликт биомедицинской этики и религии
Конфликт биомедицинской этики и религии Актуальные проблемы реабилитации детей с ОВЗ и возможные пути их решения
Актуальные проблемы реабилитации детей с ОВЗ и возможные пути их решения Аллергические заболевания и их профилактика
Аллергические заболевания и их профилактика Контрастный массаж – неограниченные возможности. Семинар
Контрастный массаж – неограниченные возможности. Семинар Лекарства. Органическая химия и медицина
Лекарства. Органическая химия и медицина Структурные подразделение ШГДБ №1
Структурные подразделение ШГДБ №1 Сепсис. Клинические признаки
Сепсис. Клинические признаки История медицинской этики и деонтологии
История медицинской этики и деонтологии Правила проведения мероприятий по профилактике туберкулеза. Приказ №214
Правила проведения мероприятий по профилактике туберкулеза. Приказ №214