Слайд 2Дыхательная недостаточность
- это неспособность организма обеспечить адекватное поступление кислорода и выведение

из него углекислого газа.
Слайд 3Классификация дыхательной недостаточности
А – первичная (обусловленная нарушением внешнего дыхания):
1) при

нарушении проходимости дыхательных путей;
2) при нарушении центральной регуляции дыхании;
3) при нарушении активности дыхательных мышц ;
4)при нарушении целостности и ограничении подвижности грудной клетки;
5) нарушение эластичности легких пневмонии, ателектазы и т. д.);
Слайд 4Б – вторичная (обусловленная неспособностью артериальной крови донести достаточный объем кислорода к

тканям).
Слайд 5Дыхательная недостаточность характеризуется гипоксией и гиперкапнией.

Слайд 6Клиника гиперкапнии:
значительная потливость,
бронхиальная гиперсекреция,
заторможенность,
сначала повышение АД,
олигурия

Слайд 7Клиничекие признаки ОДН:
Острое нарушение дыхания:
1) полная остановка дыхания (апноэ);
2) редкое дыхание

менее 12 в минуту (брадипноэ);
3) учащенное дыхание свыше 20 в минуту (тахипноэ);
4) поверхностное (дыхательный объем менее 5 мл на 1 кг массы тела);
5) дыхательная «анархия» ( нерегулярное дыхание с паузами и неодинаковой амплитудой дыхательных движений);
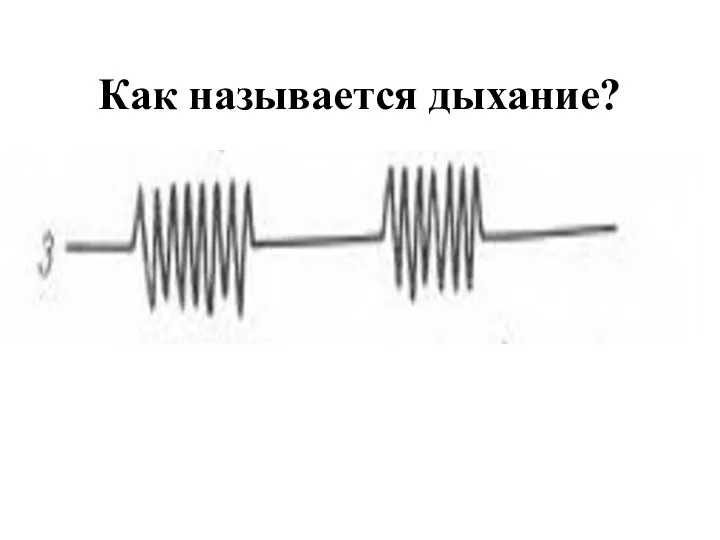
Слайд 86) патологические типы дыхания: дыхание Чейн-Стокса (периоды апноэ, сменяющиеся хаотичным частым дыханием

); дыхание Биота (чередование периодов апноэ и частого дыхания одинаковой амплитуды ); затрудненное дыхание – дыхание Куссмауля (слышное на расстоянии, с нарушением соотношения вдоха и выдоха, с активным участием вспомогательных мышц:
7) - инспираторная одышка (затрудненный вдох);
8) - экспираторная одышка (затрудненный выдох).
Слайд 102. Нарастающая неврологическая симптоматика :
безразличие,
агрессивность,
возбуждение,
заторможенность,
кома.

Слайд 113. Нарушения деятельности сердечно-сосудистой системы:
тахикардия,
стойкое повышение артериального давления при гиперкапнии,
декомпенсация

деятельности сердечно-сосудистой системы,
остановка сердечной деятельности
Слайд 12Стадии ОДН
В первой стадии больные эйфоричны, болтливы. Жалуются на ощущение нехватки воздуха,

одышку. Кожные покровы гиперемированы, покрыты обильным потом. Их температура повышена. Отмечаются гиперсаливация и бронхиальная гиперсекреция, ЧД – 25-30 в мин., тахикардия 100-110 в мин., артериальная и венозная гипертензия.
Слайд 13Для второй стадии характерно прогрессирование имеющейся симптоматики. Больные возбуждены, неадекватны. Кожные покровы

синюшно-багровые, покрыты липким потом. ЧД – 30-41 в мин., ЧСС – 120-140 в мин., АД повышенное.
Слайд 14Признаком развития третьей стадии является коматозное состояние, судороги, арефлексия, тахипноэ быстро переходит

в брадипноэ (8-10 в мин.), ЧСС – более 140 в мин., возможна мерцательная аритмия, нарастание недостаточности кровообращения вплоть до остановки сердца.
Слайд 15Степени тяжести ОДН
Легкая – сознание ясное, легкий цианоз губ, ЧД – до

25 в мин., ЧСС – 90-100 в мин, АД и диурез в норме;
Средняя – цианоз или бледность, ейфория, ЧД – до 35-40 в мин., ЧСС – 120-140 в мин, АД повышается, диурез в норме;
Слайд 16Тяжелая – заторможенность, цианоз, ЧД – до 40-45 в мин., ЧСС –

до 130 в мин, АД пониженное, диурез снижен;
Гиперкапническая или гипокапническая кома – цианоз, кома, ЧД менее 10 в мин., ЧСС – брадикардия, АД - коллапс;
Слайд 21 Общие принципы лечения ОДН:
1. Обеспечить проходимость верхних дыхательных путей
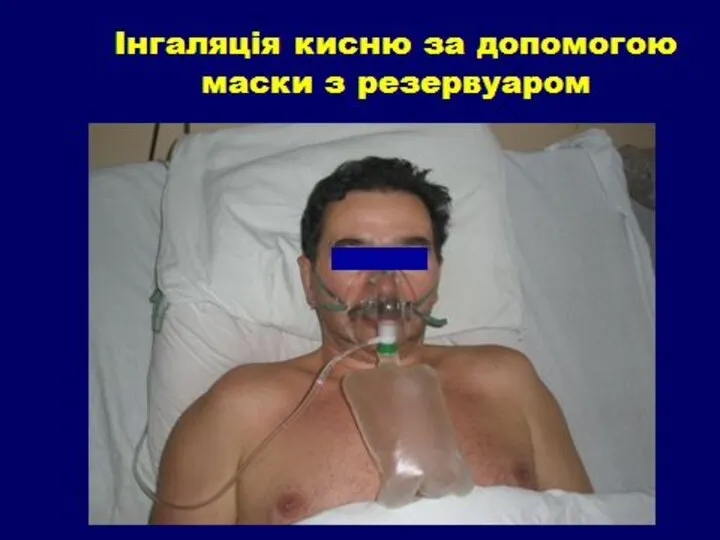
2. Проведение оксигенотерапии.
3.

Использование ИВЛ при выраженной дыхательной недостаточности, когда другие методы лечения неэффективны.
4. При оказании помощи больным с ОДН обязательно проводят обезболивание.
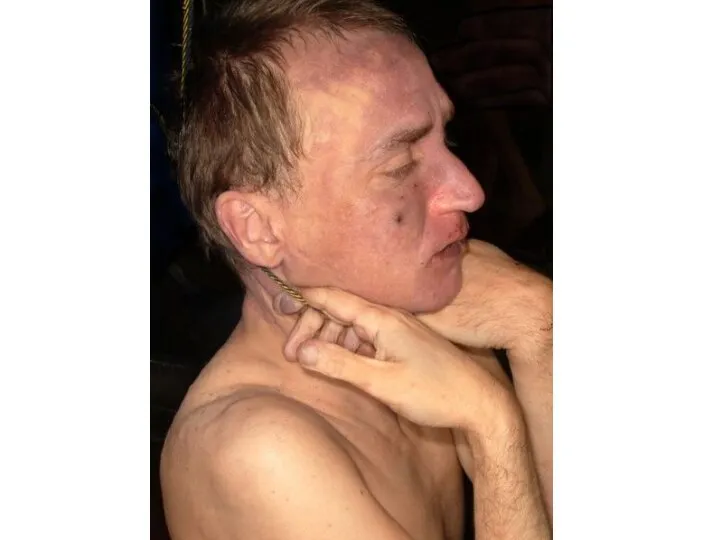
Слайд 30Странгуляционная асфиксия
– это такое патологическое состояние, которое возникает вследствие сдавливания шеи петлей

под действием массы тела, что приводит к механической асфиксии.
Слайд 31Основные клинические признаки:
резкий цианоз лица,
стиснутый между зубами и высунутый изо рта

язык,
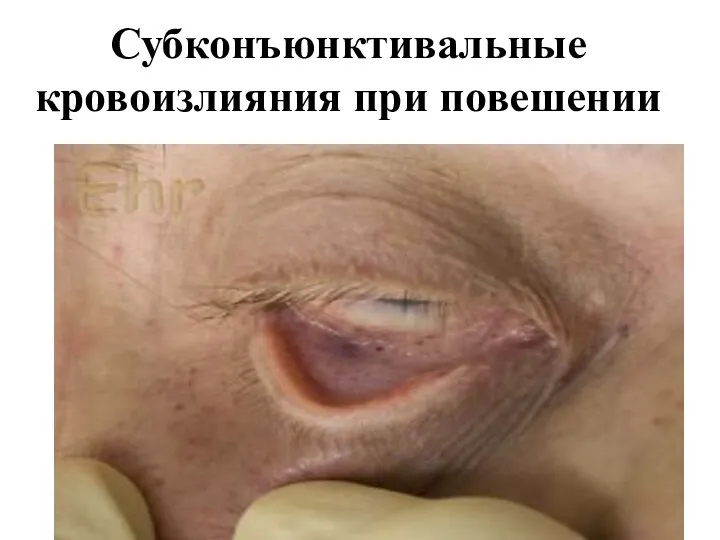
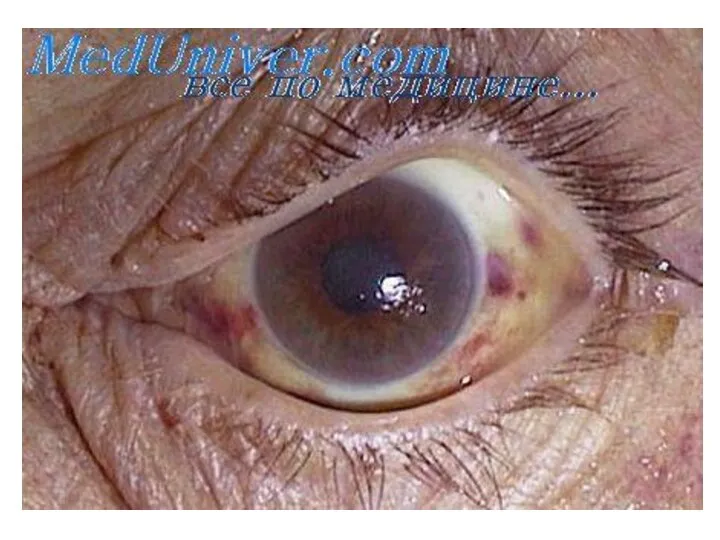
cубконъюнктивальные кровоизлияния,
следы самопроизвольного мочеиспускания и дефекации,
наличие странгуляционной борозды на шее.
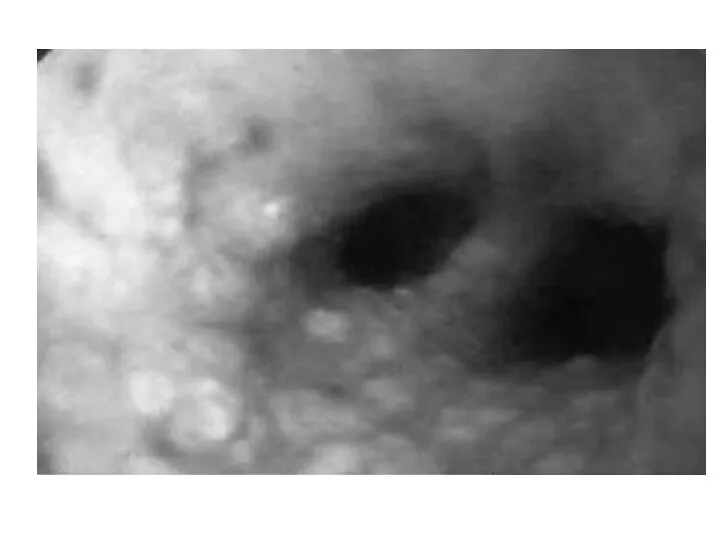
Слайд 32Субконъюнктивальные кровоизлияния при повешении
Слайд 40Неотложная помощь:
-При наличии минимальных признаков жизни необходимо немедленно освободить потерпевшего от петли;

-Положить го на жесткую поверхность с приподнятой верхней половиной туловища;
-Выполнять I этап СЛР.
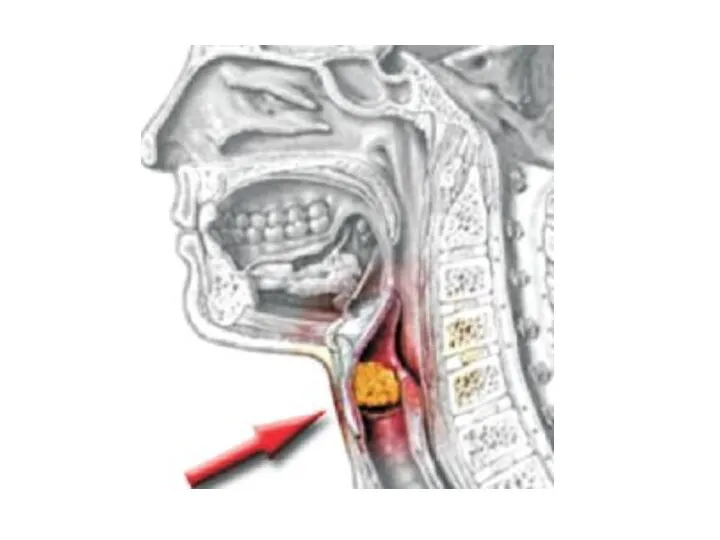
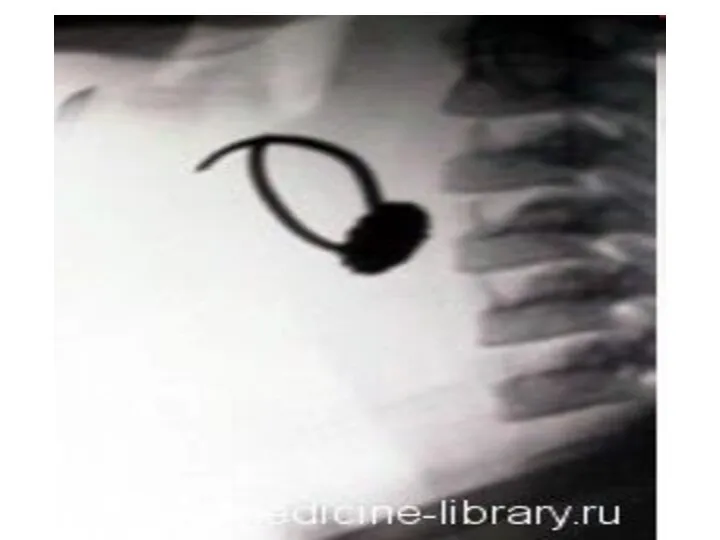
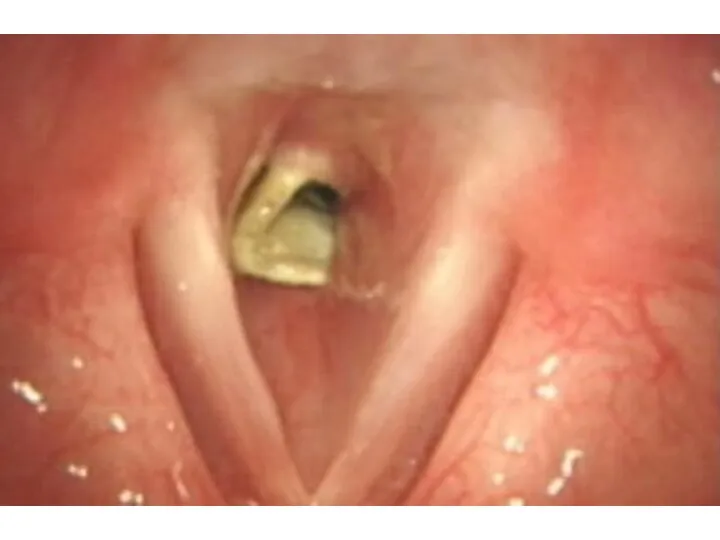
Слайд 41Механическая асфиксия (инородные тела дыхательных путей)

Слайд 42Инородные тела гортани и трахеи.
Острое начало: кашель, нарушения дыхания, инспираторная одышка, цианоз,

осиплость голоса при локализации в гортани, тупая боль за грудиной – при локализации в трахее.
Слайд 49Лечение:
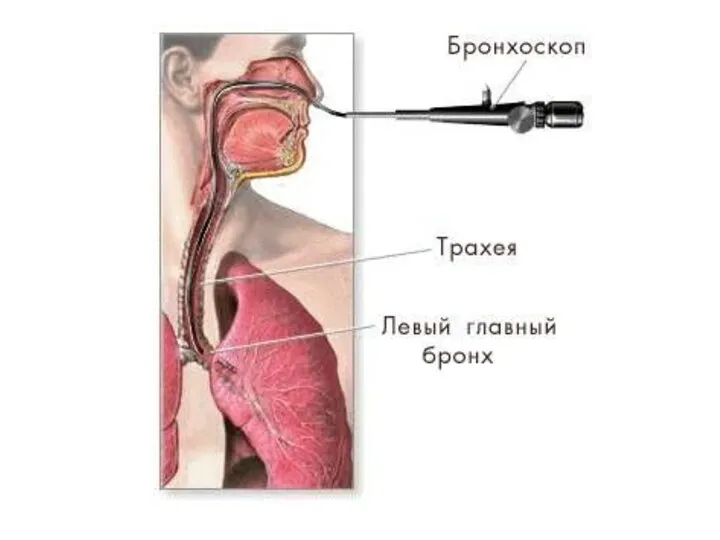
удаление при прямой ларингоскопии или трахеобронхоскопии, при необходимости – трахеотомия,
Прием Геймлиха,
Коникотомия.

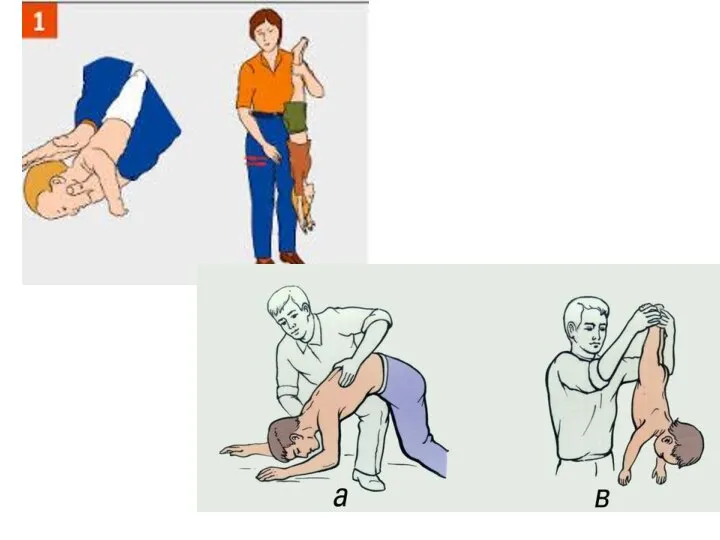
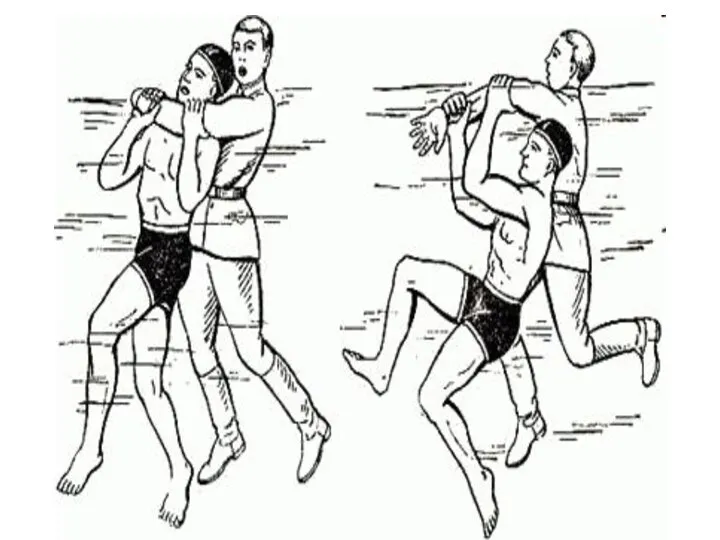
Слайд 50Извлечение инородного тела дыхательных путей способом «Буратино»
Положить пострадавшего животом на свое бедро

головой вниз и постучать по спине.
Слайд 51Приём Геймлиха
Встать сзади пострадавшего.
Обхватить его руками и сцепить их в «замок»
под

реберной дугой.
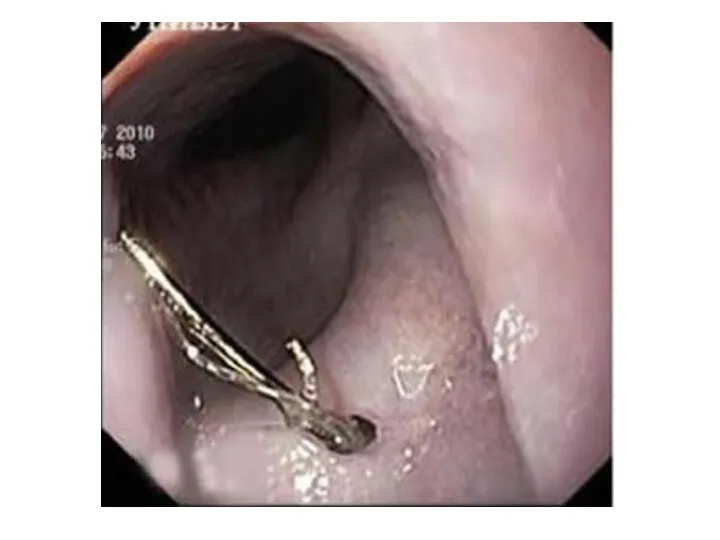
Слайд 53Инородные тела бронхов.
Клиника имеет три периода:
- острых респираторных нарушений (кратковременный кашель,

может быть рвота),
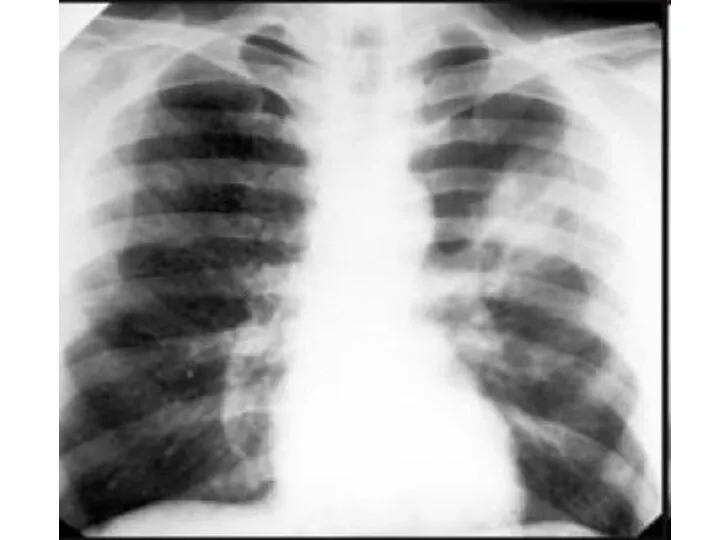
- скрытый (клинические симптомы стихают, на рентгенографии – ателектаз участка легкого),
- период осложнений (развивается абсцесс легкого, пневмосклероз, тяжелая пневмония).
Слайд 55Лечение:
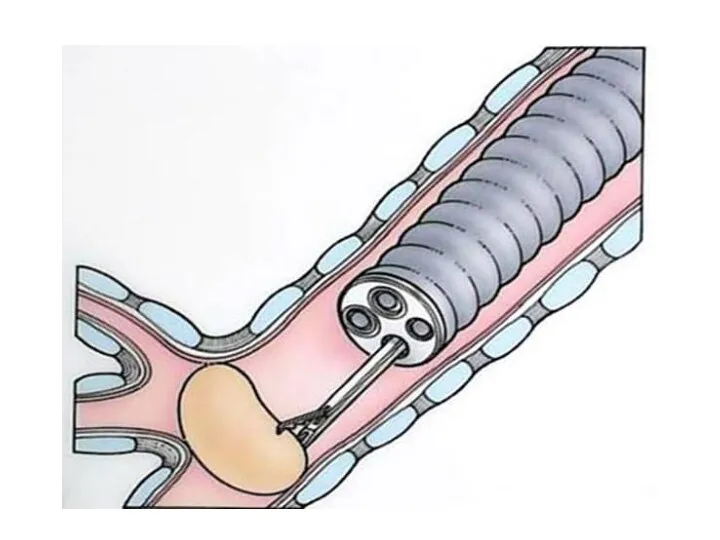
удаление производят во время бронхоскопии специальными щипцами со сменными насадками.

Слайд 60Утопление – это одна из форм механической асфиксии, которая возникает при попадании

жидкости в верхние дыхательные пути.
Слайд 62Причины:
-аспирация жидкости в дыхательные пути при сохранении спонтанного дыхания;
-остановка газообмена вследствие ларингоспазма;
-остановка

сердца вследствие психического (страх) или рефлекторного воздействия.
Слайд 69Аспирационный пневмонит (синдром Мендельсона)
патологический синдром, возникающий в результате аспирации желудочного содержимого в

дыхательные пути и проявляющийся развитием признаков ОДН с последующим присоединением инфекционного компонента.
Слайд 70Этиология
Наиболее часто данный синдром встречается в анестезиологической практике, когда больному проводится общее

обезболивание на фоне полного желудка. Однако данное патологическое состояние может развиться и при несостоятельности кардиального жома (у беременных на сроке 20—23 недели), при тяжелом алкогольном опьянении, различных коматозных состояниях в сочетании с рвотой или самопроизвольной аспирацией желудочного содержимого.
Слайд 71Клиника
Вне зависимости от варианта патогенеза, у больных наблюдается три этапа протекания данного

синдрома: 1. В результате рефлекторного бронхиолоспазма возникает ОДН I—III ст. с возможным летальным исходом от удушья. 2. Если больной не погибает на первом этапе, то через несколько минут в результате частичного самопроизвольного купирования бронхиолоспазма отмечается некоторое клиническое улучшение. 3. В патогенезе возникновения третьего этапа лежит быстрое появление и нарастание отека и воспаления бронхов, что вызывает нарастание ОДН.
Слайд 73Неотложная помощь
1. Срочная санация ротовой полости и носоглотки, интубация трахеи, перевод на

ИВЛ, аспирационная санация трахеи и бронхов.
2. Проведение ИВЛ, используя гипервентиляцию (МОД — 15—20 л) с ингаляцией 100 % кислорода в режиме ПДКВ.
3. Аспирация желудочного содержимого.
4. Санационная бронхоскопия.
5. Симптоматическая, противоотечная и противовоспалительная терапия.
Слайд 746. На первоначальном этапе заболевания профилактическое применение антибиотиков не показано, т. к.

обычно аспирированное содержимое (при условии, что не произошла аспирация из кишечника при кишечной непроходимости) стерильно и остается таковым не менее 24 часов. В последующем, при появлении лихорадки, лейкоцитоза, необходимо проведение антибиотикотерапии.
7. При аспирации на фоне кишечной непроходимости показано немедленное назначение ударных доз антибиотиков.
Слайд 80Клиника какой стадии ОДН?
Больные возбуждены, неадекватны. Кожные покровы синюшно-багровые, покрыты липким потом.

ЧД – 30-41 в мин., ЧСС – 120-140 в мин., АД повышенное.



































































 Паренхиматозные диспротеинозы: гиалиново-капельная, гидропическая, роговая. Паренхиматозные липидозы
Паренхиматозные диспротеинозы: гиалиново-капельная, гидропическая, роговая. Паренхиматозные липидозы Нарушения сократительной деятельности матки
Нарушения сократительной деятельности матки Педагогическое здоровье
Педагогическое здоровье Эхинококковая болезнь у детей
Эхинококковая болезнь у детей Повреждение клетки
Повреждение клетки Введение в медицинскую паразитологию
Введение в медицинскую паразитологию Патология крови
Патология крови Классификация туберкулеза. Эпидемиология туберкулеза
Классификация туберкулеза. Эпидемиология туберкулеза Анатомические особенности кисти
Анатомические особенности кисти Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза Аспириновая бронхиальная астма
Аспириновая бронхиальная астма Природа, механизмы и критерии старения
Природа, механизмы и критерии старения Выделение. Мочевыделительная система
Выделение. Мочевыделительная система Хранение товаров аптечного ассортимента 2021-2022 год
Хранение товаров аптечного ассортимента 2021-2022 год Нормальная рентгенанатомия легких
Нормальная рентгенанатомия легких кишечный шов
кишечный шов Новокузнецкий перинатальный центр. Преференции для молодых специалистов
Новокузнецкий перинатальный центр. Преференции для молодых специалистов Пародонтомы. Идиопатический (наследственный) фиброматоз десен
Пародонтомы. Идиопатический (наследственный) фиброматоз десен Regular normal
Regular normal Қан тамырлардың жарақаты
Қан тамырлардың жарақаты Философия и медицина. Врачи философы
Философия и медицина. Врачи философы Инфекционный эндокардит. Перикардит
Инфекционный эндокардит. Перикардит Гаргойлизм-остехондродистрофия. СТК-440
Гаргойлизм-остехондродистрофия. СТК-440 Викторина по пройденным темам. Медицина
Викторина по пройденным темам. Медицина Первичные иммунодефициты человека
Первичные иммунодефициты человека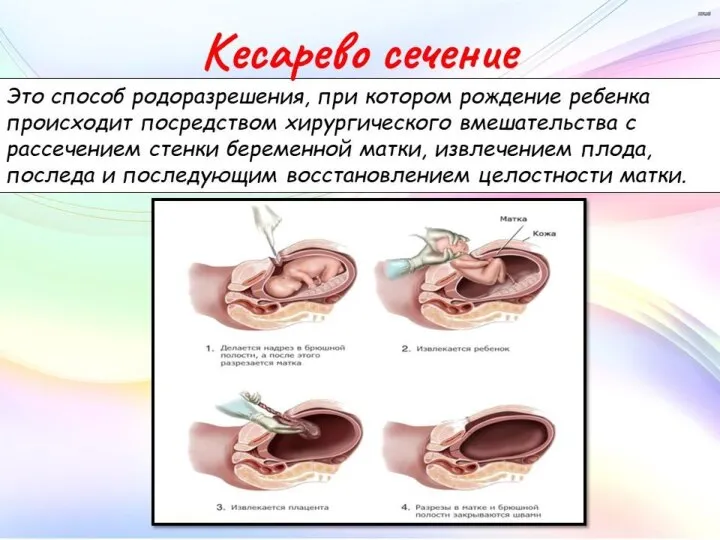 Кесарево сечение
Кесарево сечение Гнойные воспаления костей
Гнойные воспаления костей Введение. Развитие фармации Свердловской области. Лекция №1
Введение. Развитие фармации Свердловской области. Лекция №1