Содержание
- 2. идиопатическая тромбоцитопеническая пурпура (ИТП) - это аутоиммунное заболевание, обусловленное выработкой антител к структурам мембраны тромбоцитов и
- 3. Идиопатическая тромбоцитопеническая пурпура (ИТП) — заболевание, которое наиболее часто (в 40% случаев) является причиной геморрагического синдрома
- 4. Различают: - аутоиммунную - гаптеновую иммунную тромбоцитопению В свою очередь аутоиммунная тромбоцитопения может быть как идиопатической,
- 5. Этиология Этиология ИТП не известна. ИТП является аутоиммунным заболеванием, характеризующимся выработкой антител подкласса иммуноглобулина G (IgG
- 6. Классификация По длительности течения заболевания: • впервые диагностированная с длительностью до 3 месяцев от момента диагностики;
- 7. Клиника При ИТП регистрируется изолированная тромбоцитопения ниже 100,0 х 109 /л с наличием/отсутствием геморрагического синдрома различной
- 8. Клиническая картина Первые проявления заболевания в большинстве случаев бывают острыми, однако в последующем оно развивается медленно
- 10. Дополнительные исследования: Общий анализ крови : как правило, не изменен. Иногда при интенсивной кровопотере наблюдается постгеморрагическая
- 11. Ориентировочно о повышенной ломкости капилляров судят по положительной пробе щипка - образованию синяка при сдавлении складки
- 12. Диагноз ИТП устанавливается на основании следующих критериев: изолированная тромбоцитопения менее 100,0 х 109/л, зарегистрированная минимум в
- 13. Лечение Консервативное лечение – назначение преднизолона в начальной дозе 1 мг/(кгсут). При недостаточном эффекте дозу увеличивают
- 14. Абсолютные показания к спленэктомии - тяжелый тромбоцитопенический геморрагический синдром, не поддающийся консервативной терапии, появление мелких множественных
- 15. Терапию иммунных тромбоцитопении химиотерапевтическими препаратами-иммунодепрессантами (азатиоприн, циклофосфан, винкристин и др. ) изолированно или в комплексе с
- 16. Для лечения кровотечений, угрожающих жизни больного, в качестве начальной терапии используются: ГК в высоких дозах или
- 17. Трансфузии тромбомассы не показаны из-за сенсибилизации и резкого повышения образования антитробоцитарных антител. Также в период тромбоцитопении
- 18. Предсказать острое или хроническое течение ИТП невозможно. Но можно выделить факторы, способствующие хронизации процесса: неадекватная терапия
- 20. Скачать презентацию

















 Тема 3. Биологические опасности и защита от них (1)
Тема 3. Биологические опасности и защита от них (1) Жұқпалы аурулар
Жұқпалы аурулар Заболевания прямой кишки
Заболевания прямой кишки Аскаридоз. Аскарида людська
Аскаридоз. Аскарида людська джп
джп Сестринский процесс
Сестринский процесс Опікова токсемія
Опікова токсемія Механические повреждения тела
Механические повреждения тела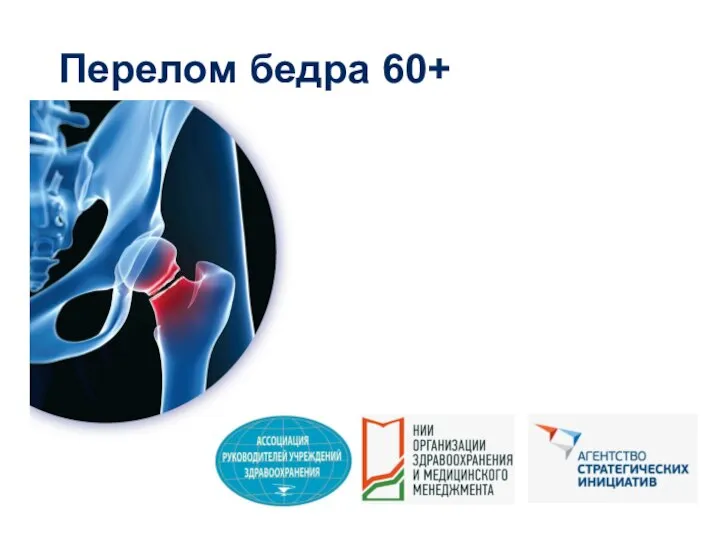 Перелом бедра 60+
Перелом бедра 60+ Хроническое нарушение мозгового кровообращения
Хроническое нарушение мозгового кровообращения Инструментальные методы исследование органов дыхания у детей
Инструментальные методы исследование органов дыхания у детей Введение. История фармакологии. Общая фармакология
Введение. История фармакологии. Общая фармакология Надлежащая аптечная практика лекарственных средств для медицинского применения
Надлежащая аптечная практика лекарственных средств для медицинского применения Клиническая задача
Клиническая задача Бронхиальная астма
Бронхиальная астма Рак полости рта: вовремя распознать и вылечить!
Рак полости рта: вовремя распознать и вылечить! Язвезвенная болезнь двенадцатиперстной кишки у детей
Язвезвенная болезнь двенадцатиперстной кишки у детей Жировая эмболия
Жировая эмболия Фізіологія пологів. Знеболення пологів
Фізіологія пологів. Знеболення пологів Периоды новорожденности
Периоды новорожденности Правовой обзор в сфере ВИЧ-инфекции
Правовой обзор в сфере ВИЧ-инфекции Особенности диетотерапии после трансплантации почки Особенности диетотерапии после трансплантации почки
Особенности диетотерапии после трансплантации почки Особенности диетотерапии после трансплантации почки Инсульт. Факторы риска, диагностика и первая помощь
Инсульт. Факторы риска, диагностика и первая помощь Роль и функции акушерки при оказании первичной реанимационной помощи новорождённому в родильном зале
Роль и функции акушерки при оказании первичной реанимационной помощи новорождённому в родильном зале Искусственное очищение крови и других жидкостей человеческого тела. Принцип действия диализа. Методы диализа
Искусственное очищение крови и других жидкостей человеческого тела. Принцип действия диализа. Методы диализа Опухоли
Опухоли Тофацитиниб (Tofacitinibum)
Тофацитиниб (Tofacitinibum) Имплантация. История и определение, виды имплантатов в МД, их особенности, подготовка и процесс установки
Имплантация. История и определение, виды имплантатов в МД, их особенности, подготовка и процесс установки