Содержание
- 2. Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым
- 3. Факторы риска развития пневмонии Курение Нарушение иммунитета (пожилые больные, алкоголики, больные СД, ХОБЛ, СН, терапия ГКС)
- 4. Предрасполагающие факторы переохлождение, алкоголизм, действие токсических веществ загрязнение воздуха застой в легких при сердечной недостаточнсти хронические
- 5. Этиология Перечень потенциальных возбудителей ВП включает более 100 микроорганизмов (бактерии, вирусы, грибы, простейшие). Однако большинство случаев
- 6. Классификация внебольничная (ВП) нозокомиальная (НП): -у лиц с самостоятельным дыханием; -у лиц с искусственным дыханием. Внебольничной
- 7. Классификация ВП у пациентов с выраженной иммуносупрессией, включая лиц с ВИЧ-инфекцией, врожденными иммунодефицитами получающих химиотерапию и/или
- 8. Классификация Помимо указанных ранее принципов классификации пневмоний - этиология, место и условия возникновения (внебольничная и нозокомиальная),
- 9. Тяжелая ВП – это особая форма заболевания, характеризующаяся выраженной острой дыхательной недостаточностью (ОДН), как правило, в
- 10. Критерии тяжести пневмонии Малые критерии: Большие критерии: частота дыхания 30 и более в минуту; нарушение сознания;
- 11. О тяжелом течении пневмонии говорят при наличии одного «большого» или двух «малых» критериев. Критерии риска летального
- 12. Патогенез аспирация секрета ротоглотки; вдыхание аэрозоля, содержащего микроорганизмы; гематогенное распространение микроорганизмов из внелегочного очага инфекции; непосредственное
- 13. Стадии развития пневмонии Стадия прилива (быстрое размножение МО и появление воспалительного экссудата); Стадия красного опеченения (сосудистый
- 14. Диагностика Диагностические исследования при ВП направлены на верификацию диагноза, идентификацию возбудителя, оценку тяжести течения и прогноза
- 15. Жалобы и анамнез У всех больных с подозрением на ВП рекомендуется провести оценку жалоб, социального статуса
- 16. Жалобы и анамнез Подозрение на ВП должно возникать при наличии у больного лихорадки в сочетании с
- 17. Жалобы и анамнез У лиц пожилого и старческого возраста характерные для ВП жалобы могут отсутствовать, а
- 18. Физическое обследование У всех больных ВП рекомендуется провести общий осмотр, измерить показатели жизнедеятельности (ЧДД, ЧСС, АД,
- 19. Физическое обследование Данные, получаемые при физическом обследовании, зависят от многих факторов, включая распространенность и локализацию пневмонической
- 20. Физическое обследование Классическими объективными признаками являются: отставание пораженной стороны грудной клетки при дыхании, усиление голосового дрожания,
- 21. Лабораторная диагностика развернутый общий анализ крови Биохимический анализ крови При тяжелой ВП рекомендуется: Коагулограмма с определением
- 22. Общий анализ крови Данные общего анализа крови не являются специфичными и не позволяют высказаться о потенциальном
- 23. Биохимический анализ крови не дает какой-либо специфической информации при ВП, но обнаруживаемые отклонения могут указывать на
- 24. Исследование уровня С-реактивного белка (СРБ) в сыворотке крови Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной
- 25. Количественное исследование воспалительного биомаркера - прокальцитонина Повышение концентрации в сыворотке крови указывает на присоединение бактериальной инфекции
- 26. Исследование плевральной жидкости Исследование проводится при наличии плеврального выпота и условий безопасного проведения плевральной пункции. определение
- 27. Микробиологическая диагностика включает культуральное исследование мокроты и других респираторных образцов – трахеальный аспират (ТА), бронхоальвео-лярный лаваж
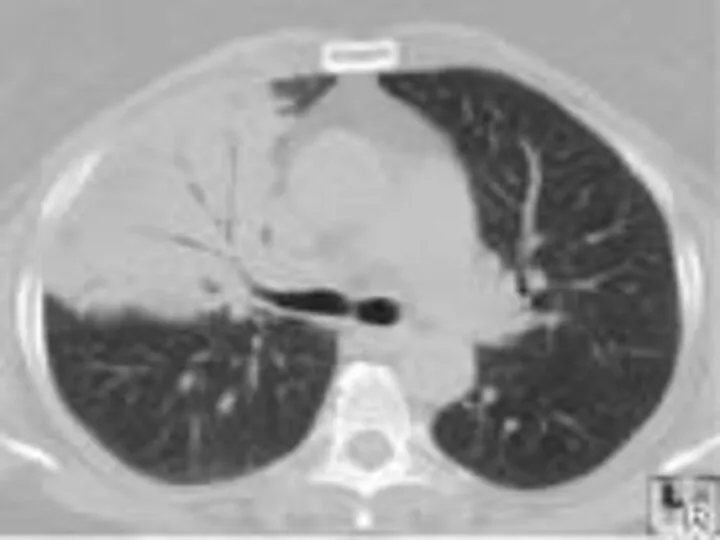
- 28. Инструментальная диагностика Инструментальная диагностика при ВП включает лучевые методы исследования (рентгенография, компьютерная томография органов грудной полости),
- 29. Инструментальная диагностика Всем пациентам с подозрением на ВП рекомендуется: Обзорная рентгенография органов грудной полости (ОГП) в
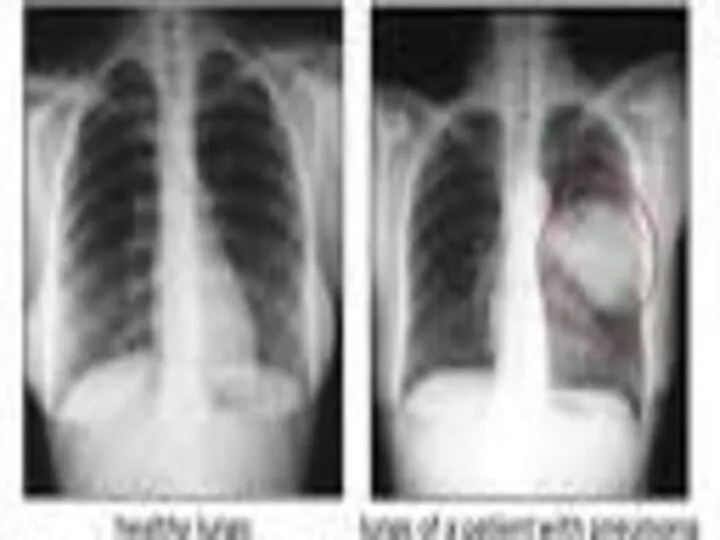
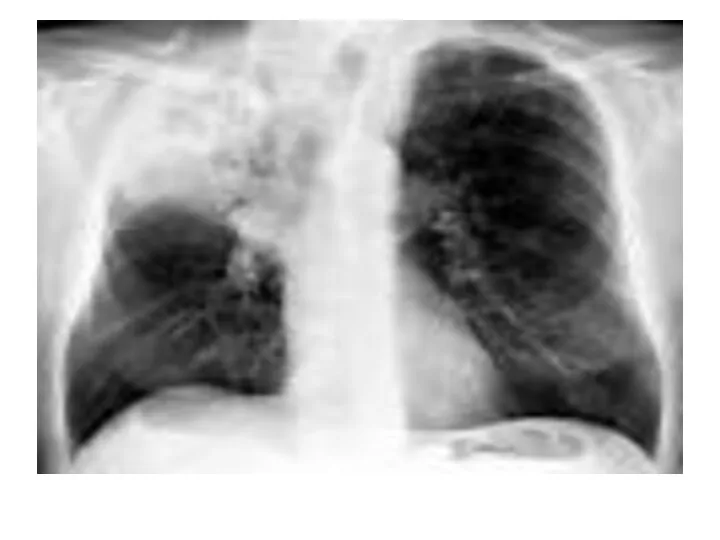
- 30. Инструментальная диагностика Рентгенологическое исследование направлено на выявление признаков воспалительного процесса в легких, их распространенности, локализации, наличия
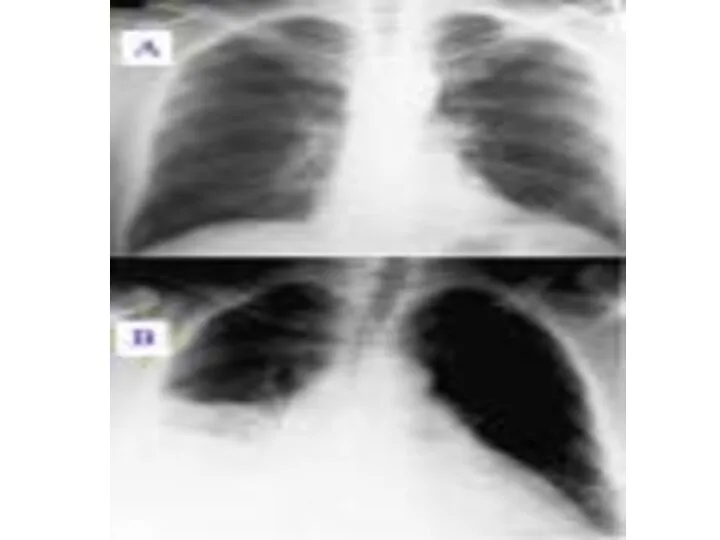
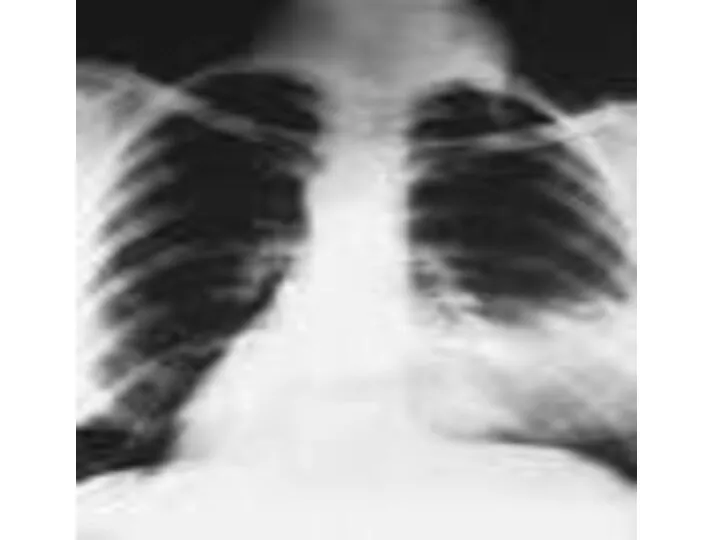
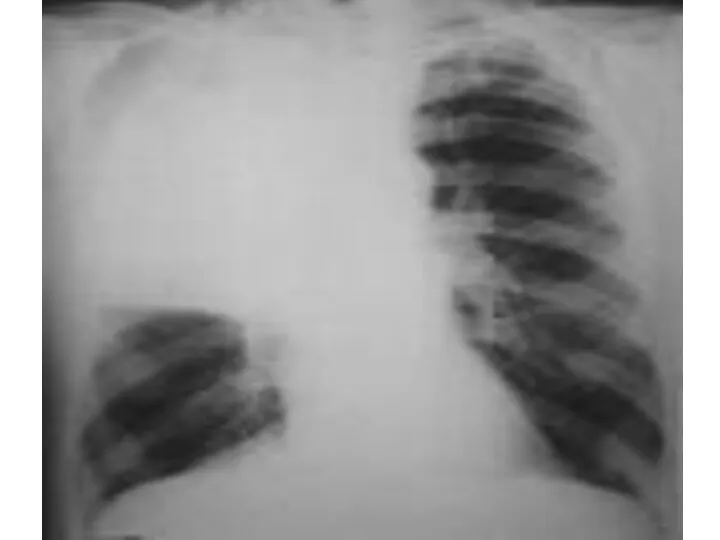
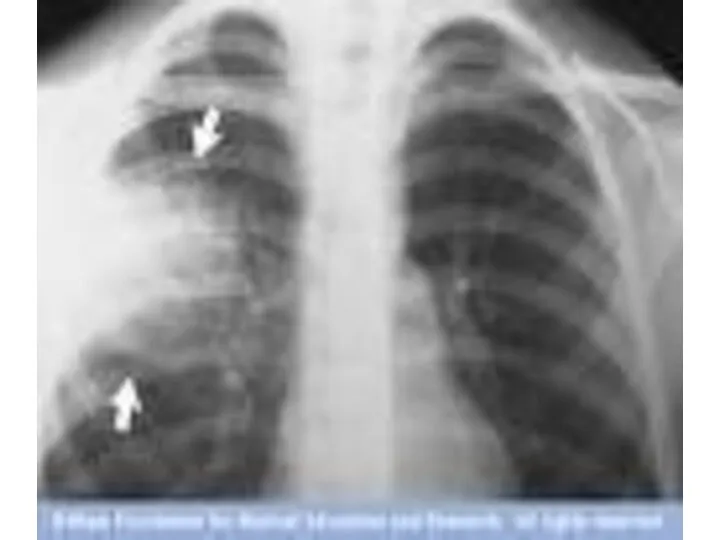
- 31. Рентгенологическая картина ВП определяется типом инфильтрации легочной ткани и стадией воспалительного процесса Альвеолярный тип инфильтрации (консолидация)
- 32. Инструментальная диагностика Интерстициальный тип инфильтрации (матовое стекло) наблюдается при заполнении воспалительным экссудатом межальвеолярных пространств. При рентгенологическом
- 33. Инструментальная диагностика Очаговый тип инфильтрации отличается неоднородной структурой, состоящей из многочисленных полиморфных, центрилобулярных очагов с нечеткими
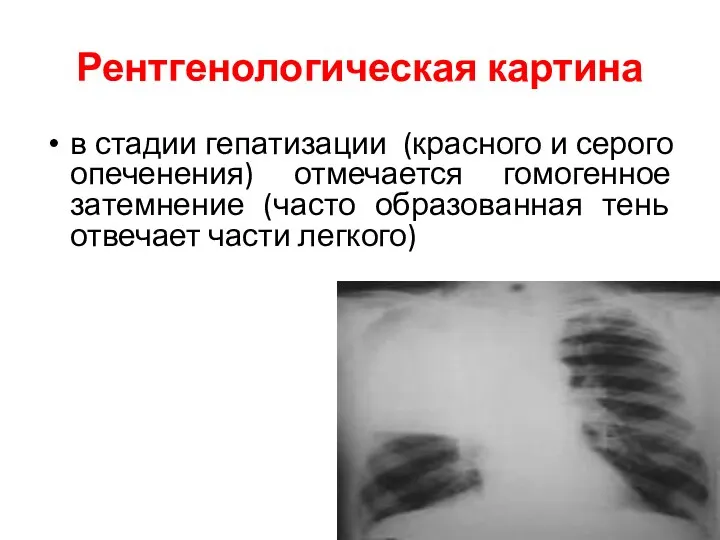
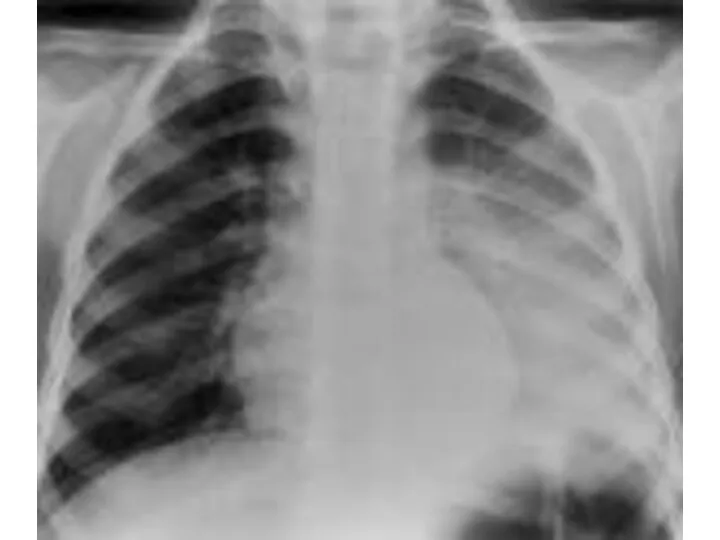
- 34. Рентгенологическая картина в стадии гепатизации (красного и серого опеченения) отмечается гомогенное затемнение (часто образованная тень отвечает
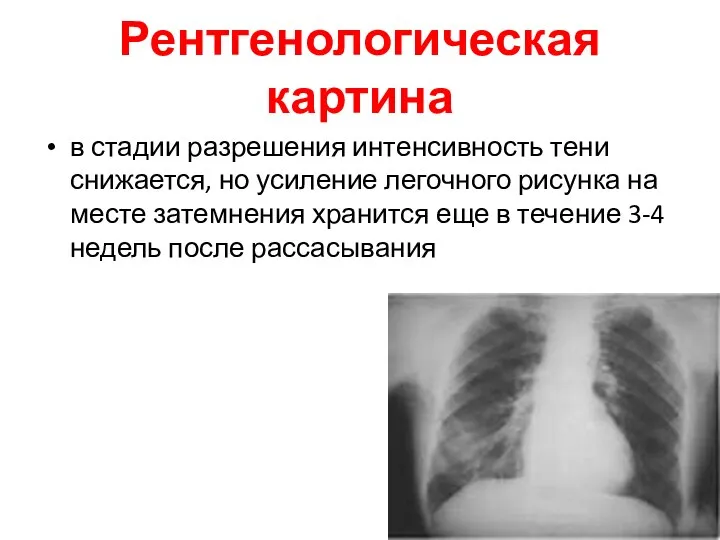
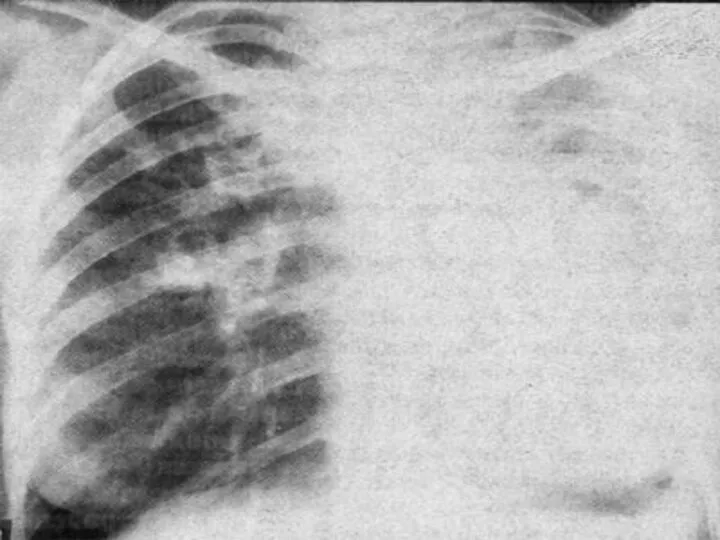
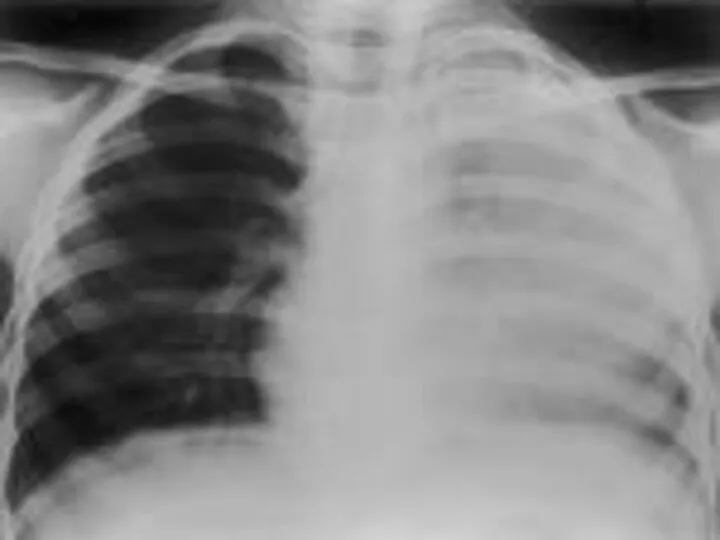
- 35. Рентгенологическая картина в стадии разрешения интенсивность тени снижается, но усиление легочного рисунка на месте затемнения хранится
- 46. Пульсоксиметрия с измерением SpO2 для выявления ДН и оценки выраженности гипоксемии Пульсоксиметрия является простым и надежным
- 47. Критерии диагноза ВП Диагноз ВП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной
- 48. Оценка тяжести ВП и прогноза Всем амбулаторным пациентам с ВП для оценки прогноза рекомендуется использовать шкалу
- 49. Шкала CURB-65 включает анализ 5 признаков: 1) нарушение сознания, обусловленное пневмонией; 2) повышение уровня азота мочевины
- 50. Шкала PORT является более трудоемким и сложным инструментом оценки прогноза при ВП Она содержит 20 клинических,
- 51. Основное значение прогностических шкал заключается в возможности выделить больных ВП с низким риском неблагоприятного прогноза, которые
- 52. Группы больных ВП В основе разделения больных с ВП на группы лежит: Оценка неблагоприятных прогностических факторов
- 53. К I-й группе ВП относятся больные: √ с нетяжелым течением; √ не требующие госпитализации; √ без
- 54. Ко II-й группе ВП относятся больные: √ с нетяжелым течением; √ не требующие госпитализации; √ с
- 55. К III-й группе ВП относятся больные: √ с нетяжелым течением; √ требующие госпитализации в терапевтическое отделение
- 56. К IV-й группе ВП относятся больные: √ с тяжелым течением; √ требующие госпитализации в ОРИТ. Спектр
- 57. Лечение Лечение пациентов с ВП предполагает комплекс мероприятий, включающих назначение АБП, адекватную респираторную поддержку, применение по
- 58. Лечение К критериям достаточности АБТ ВП относят следующие: стойкое снижение температуры тела отсутствие интоксикационного синдрома; частота
- 60. Симптоматическая терапия Пациенты с ВП могут получать парацетамол и НПВС в качестве жаропонижающих ЛС или аналгетиков
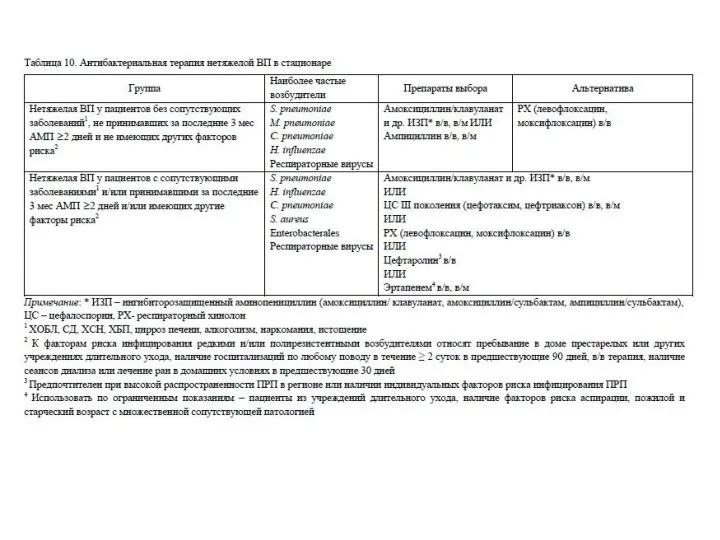
- 61. Лечение госпитализированных пациентов При госпитализации пациента с ВП необходимо, прежде всего, решить вопрос о месте лечения
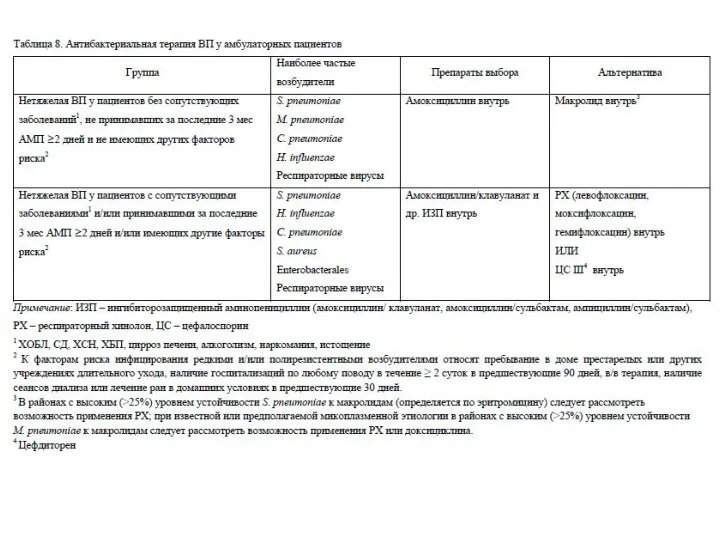
- 62. Лечение госпитализированных пациентов Выбор препаратов для стартовой АБТ осуществляется эмпирически с учетом тяжести ВП и факторов,
- 64. При принятии решения о переводе на пероральный прием АБП целесообразно использовать следующие критерии: Снижение температуры тела
- 65. Кратность приема и дозы АБТ Азитромицин 0,5 г внутрь каждые 24 ч (3-дневный курс) 0,5 г
- 66. Кратность приема и дозы АБТ Амоксициллин/клавуланат 0,5 г внутрь каждые 8 ч или 0,875 г внутрь
- 67. Кратность приема и дозы АБТ Ванкомицин 15-20 мг/кг в/в каждые 12 ч Доксициклин 0,1 г внутрь
- 68. Неантибактериальная терапия Глюкокортикостероиды Целесообразность назначения ГКС рассматривается в первую очередь при септическом шоке (СШ) и выраженном
- 69. Всем пациентам с тяжелой ВП показано назначение парентеральных антикоагулянтов При тяжелой ВП повышается риск системных тромбоэмболий.
- 70. Всем пациентам с тяжелой ВП показано назначение антисекреторных препаратов (ингибиторы протонной помпы, Н2-блокаторы) для профилактика “стрессовых”
- 71. Нестероидные противовоспалительные средства Применение НПВС может быть рекомендовано только с симптоматической целью для достижения жаропонижающего и
- 73. Скачать презентацию
























































 Biological statistics. Clinical epidemiology, biological statistics, basic indexes
Biological statistics. Clinical epidemiology, biological statistics, basic indexes Философские основы клинической медицины
Философские основы клинической медицины Методы обследования беременных и рожениц
Методы обследования беременных и рожениц Инфаркт миокарда
Инфаркт миокарда Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана
Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана Sour advice. LL - lemon’s lifehachs
Sour advice. LL - lemon’s lifehachs Патологическая физиология тепловой регуляции. Лихорадка
Патологическая физиология тепловой регуляции. Лихорадка Философия и медицина
Философия и медицина Бронхиальная астма
Бронхиальная астма Анальгетикалық белсенділігі бар опиоидты емес орталық әсерлі препараттар
Анальгетикалық белсенділігі бар опиоидты емес орталық әсерлі препараттар Целиакия. Симптомы целиакии. Группы риска. Клиника
Целиакия. Симптомы целиакии. Группы риска. Клиника Травматология. Патофизиология травмы, классификация типов травм
Травматология. Патофизиология травмы, классификация типов травм Электролечение: токи высокой частоты. Фототерапия
Электролечение: токи высокой частоты. Фототерапия Глаукома Франк-Каменецкого. Редкие формы глауком
Глаукома Франк-Каменецкого. Редкие формы глауком Грипп. История возникновения
Грипп. История возникновения Стрептококковые инфекции
Стрептококковые инфекции Диспансеризация. Порядок прохождения
Диспансеризация. Порядок прохождения Курс по мануальным навыкам уролога. Уретроскопия
Курс по мануальным навыкам уролога. Уретроскопия Спорынья (Claviceps). Фармакологические свойства
Спорынья (Claviceps). Фармакологические свойства Пектин. Применение пектина в медицине
Пектин. Применение пектина в медицине Уход за кожей. Гигиена кожи. Болезни кожи и их причины
Уход за кожей. Гигиена кожи. Болезни кожи и их причины Остеартроз ВНЧС
Остеартроз ВНЧС Эпидемиология. Кандидоз
Эпидемиология. Кандидоз Периоды детского возраста. Физическое развитие детей
Периоды детского возраста. Физическое развитие детей β-Адреноблокаторы
β-Адреноблокаторы Эндодонтическое лечение
Эндодонтическое лечение Врожденные и наследственные патологии
Врожденные и наследственные патологии Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15
Средства, влияющие на систему крови. Плазмозамещающие средства. Лекция №15