Слайд 2Clasificare si caractere generale ale familiei Vibrionaceae
Familia: Vibrionaceae
Genuri: Vibrio
Photobacterium
Salinivibrio
Aliivibrio

(Allomonas)
Enterovibrio
Grimontia
Catenococcus
Listonella
Caractere generale (cheie) ale familiei: bastonaşe G-, drepte sau încurbate, mobile, reduc nitraţii în nitriţi, fermentează glucoza, oxidaza+, catalaza+
Слайд 3GENUL VIBRIO
Bastonaşe G-, încurbate, polimorfe, 2-3 µm/0,5-0,8 µm, nesporogene, necapsulate, mobile monotriche
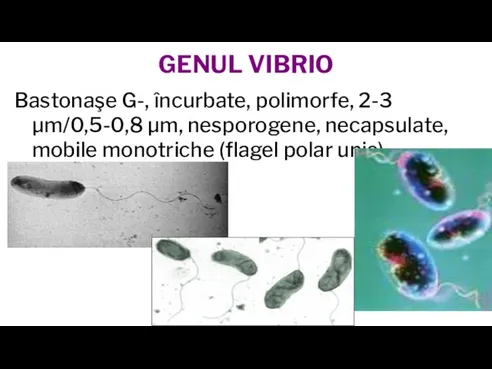
(flagel polar unic).
Слайд 5Clasificarea:
Vibrioni halotoleranţi - Vibrio cholerae (agenţii holerei şi diareilor holeriforme)
Vibrioni halofili –

V.parahaemolyticus, V.alginolyticus, V.anguillarum, V.vulnificus, V.metschnikovii (oportunişti, pot cauza toxiinfecţii alimentare, septicemii, meningite, supuraţii)
Vibrioni free life (saprofiţi)
Слайд 6VIBRIO CHOLERAE
Izolat pentru prima data in 1854 de catre Filippo Pacini de

la un bolnav cu holera.
Caractere morfotinctoriale (vezi caracteristica genului)
Caractere de cultură
Anaerob facultativ, temperatura optimă de cultivare -- 37 grade (limite 14 – 40 grade C). Creşte pe medii simple, dar preferă pH alcalin (7,6 - 9,6). Halotolerant (0,5 - 7% NaCl, optimal – 3%).
Sensibil la pH acid.
Слайд 7Mediu de îmbogăţire – Apa peptonată alcalină (AP) - pH 8,6
Medii de

izolare a culturii pure:
– Geloza alcalină (GA) - mediu selectiv
- Mediul TCBS (tiosulfat-citrat-bilă-zaharoză) – DD şi selectiv
Manifestarea creşterii culturii de vibrioni
AP – peste 3-6 ore de incubare – văl fin la suprafaţa mediului
GA – peste 12 ore – colonii tipice S (R atipice), plate, transparente, cu nuanţă albăstruie
TCBS – peste 12 ore – colonii S, opace, galbene (fermentarea zaharozei)
Слайд 9
Caractere biochimice: V.cholerae posedă catalază şi oxidază, reduce nitraţii în nitriţi, produce

indol, posedă gelatinază, lizindecarboxilază (LDC) şi ornitindecarboxilază (ODC), fermentează şi oxidează glucoza până la acid (testul Hugh-Leifson), nu scindează lactoza.
Conform activităţii glicolitice V.cholerae aparţine grupului I Heiberg (fermentează Zaharoza şi Manoza, nu fermentează Arabinoza) - testul ZAM
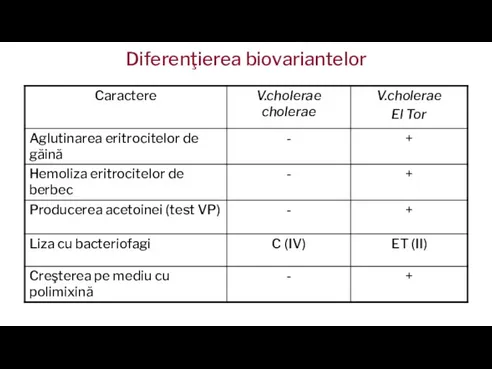
Слайд 10Se disting 2 biotipuri (variante) de V.cholerae: clasic (V.cholerae cholerae) şi El

Tor (V.cholerae El Tor), identice morfologic şi antigenic.
V.cholerae cholerae (clasic) – în 1883 izolat în cultură pură de către R. Koch, a cauzat 6 pandemii
V.cholerae El Tor – izolat în 1905 într-o staţie de carantină din El Tor (peninsula Sinai), în 1961 determină pandemia a VII
Слайд 13STRUCTURA ANTIGENICĂ A VIBRIO CHOLERAE
Antigenul O somatic, LPZ, termostabil (peste 200 serogrupe

- O1, O2....O200…)
Ag O1 este constituit din 3 fracţii - A,B,C
Respectiv se disting 3 serovariante ale V.cholerae O1: Ogawa (A,B), Inaba (A, C) şi Hikojima (A; B; C)
Ag H, proteic, termolabil, comun pentru V.cholerae
Слайд 15V.cholerae O1, agent cauzal al holerei
- V.cholerae O139 Bengal (descris in 1992)–

agent cauzal al holerei; fenotipic asemănător cu biovarul El Tor, produce capsulă polizaharidica
V.cholerae non O1/non O139 (O2, O3,... etc, vibrioni NAG/nonaglutinabili) – responsabili de sindrom holeriform, diaree, toxiinfecţii alimentare, gastro-enterite
Слайд 17FACTORI DE PATOGENITATE
Factori de adeziune (pili - Toxin Coregulated Pilus (TCP), LPZ,

glicocalixul)
Enzime de patogenitate (mucinaza, neuraminidaza, lecitinaza)
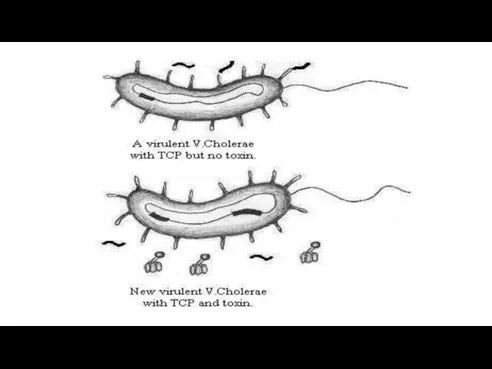
Enterotoxina (toxina holerică, holeragen), constituită din 2 subunităţi A (A1, A2) şi 5 subunităţi B. Codificată de genele ctxAB ale unui bacteriofag filamentos CTXφ .
Endotoxina
Слайд 19Mecanismul de acţiune al enterotoxinei:
Subunităţile B servesc la fixarea pe receptorul

gangliozidic GM1 de pe membrana enterocitului. Urmează modificarea conformaţională a toxinei cu crearea unui canal hidrofil prin care subunitatea A pătrunde în celulă. Catena A1, manifestând activitate ADP - ribozilantă, activează adenilat-ciclaza membranară, ce duce la creşterea concentraţiei de cAMP intracelular. Rezultă inhibiţia absorbţiei bicarbonatului şi hipersecreţia cloridului. Apa şi electroliţii (Na+ K+ Cl- HCO3-) se acumulează în lumenul intestinal. Rezultă deshidratare extracelulară intensă cu hemoconcentraţie, hipokaliemie, şoc hipovolemic şi acidoză metabolică.
Слайд 22PATOGENEZA HOLEREI ŞI MANIFESTĂRILE CLINICE
HOLERA – gastroenterită acută, strict umană.
Anual –

3-5 mln infectati, 100-130 mii decedati
Agentul cauzal –V.cholerae O1/O139
Sursa de infecţie–bolnav, convalescent,
purtător sănătos
Mecanismul de transmitere– fecal-oral
Alimentar (apă, alimente, fructe de
mare)
Contact direct (manual)
Doza infectantă – 109 - 1011 UFC
(104 pentru persoane cu hipoaciditate
gastrică)
Слайд 23Vibrionii care au trecut bariera gastrică ajung în intestinul subţire. Local mucinaza

descompune mucusul, asigurând adeziunea vibrionilor la enterocite, colonizarea şi producerea toxinei. Neuraminidaza transformă di- şi tri-sialogangliozidele membranare în GM1, ce permite fixarea toxinei şi penetrarea ei.
Слайд 25Evoluţia clinică a holerei:
I - Perioada de incubaţie (2-5 zile)
II – Enterita
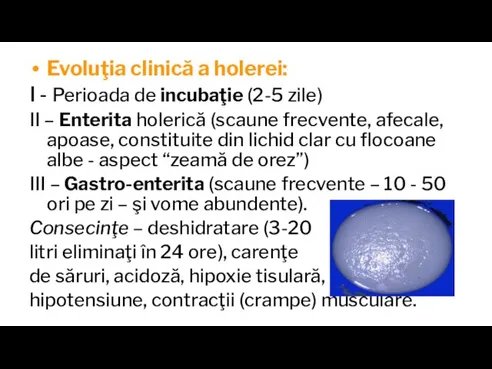
holerică (scaune frecvente, afecale, apoase, constituite din lichid clar cu flocoane albe - aspect “zeamă de orez”)
III – Gastro-enterita (scaune frecvente – 10 - 50 ori pe zi – şi vome abundente).
Consecinţe – deshidratare (3-20
litri eliminaţi în 24 ore), carenţe
de săruri, acidoză, hipoxie tisulară,
hipotensiune, contracţii (crampe) musculare.
Слайд 28IV - Algida holerică (stare extrem de gravă, hipotermie, asfixie, anurie, colaps,

comă, deces)
Слайд 29Imunitate
– umorală (sIgA, IgM, IgG),
– antibacteriană şi antitoxică, de

scurtă durată (2 ani), reinfecţii sunt posibile
Слайд 32Cholera in Central Africa
8 October 2010 -- The current wave of cholera outbreaks

affecting Central Africa started a few months ago. As of 3 October, 40 468 cases and 1 879 deaths have been reported in four countries (Cameroon, Chad, Niger and Nigeria). Seasonal factors, such as the rainy season with flooding, as well as poor hygiene conditions and population movements in the area contribute to this unusually high incidence of cholera. Nevertheless this area known to be endemic for cholera is regularly affected by small outbreaks.
The ongoing Haiti cholera outbreak is the worst epidemic of cholera in recent history, according to the U.S. Centers for Disease Control and Prevention After the 2010 earthquake, in little over two years, as of January 2013, it has killed more than 7,900 Haitians and hospitalized hundreds of thousands.
Слайд 33DIAGNOSTICUL DE LABORATOR AL HOLEREI
Prelevate: mase vomitive, materii fecale, bilă (purtători), de
la cadavru – 3 fragmente din intestinul subţire şi vezica biliară, prelevate din mediul extern (apa, alimente)
Metode de diagnostic
1. Diagnosticul rapid
Frotiu Gram (bacterii G-, încurbate)
Studierea mobilităţii (preparate native – bacterii mobile, grupate în “bancuri de peşti”)
Imobilizarea şi aglutinarea vibrionilor cu serul anti-O1
Imobilizarea vibrionilor cu bacteriofagi “C” şi “ET”
RIF
Слайд 352. Examenul bacteriologic (de bază)
Prelevatele se însămânţează în AP I (îmbogăţire) şi
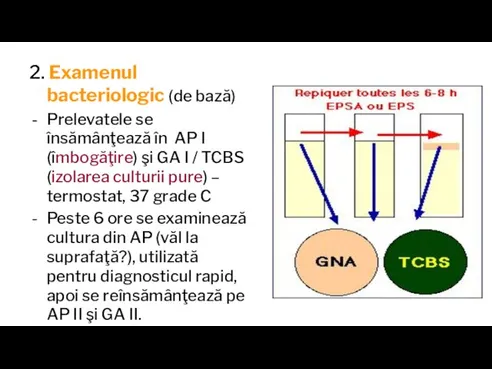
GA I / TCBS (izolarea culturii pure) – termostat, 37 grade C
Peste 6 ore se examinează cultura din AP (văl la suprafaţă?), utilizată pentru diagnosticul rapid, apoi se reînsămânţează pe AP II şi GA II.
Слайд 36Peste 12 ore se examinează coloniile de pe GA I sau TCBS.

Coloniile suspecte (plate şi transparente cu nuanţă albăstruie pe GA, galbene pe TCBS) sunt expuse diagnosticului rapid (5 teste), apoi repicate pe mediul cu lactoză şi zaharoză pentru acumularea culturii pure şi diferenţiere primară. AP II poate fi utilizată pentru efectuarea testelor rapide şi însămânţare pe GA III.
Culturile lactoza-/zaharoza+ sunt identificate morfologic, cultural, biochimic, serologic (cu ser O1 sau RO (colonii atipice), apoi cu seruri monospecifice Ogawa şi Inaba). Se efectuează fagoidentificarea şi diferenţierea biovariantelor.
Слайд 383. Depistarea toxinei
In vivo (ansa ligaturată la iepure, culturi de celule)
In

vitro (ELISA, cu utilizarea gangliozidului GM1; latexaglutinarea)
Tehnici de biologie moleculara (PCR, etc)
4. Serodiagnostic (retrospectiv)
Anticorpii (aglutinine, vibriocine, antitoxine) apar după 10-15 zile de boală
RA (serul bolnavului + diagnostic din V.cholerae O1 (titrul diagnostic 1/80)
RHAI (serul bolnavului + diagnostic eritrocitar)
Dozarea antitoxinelor (ELISA, RHAI)
Слайд 39TRATAMENTUL ŞI PROFILAXIA HOLEREI
Tratament
Rehidratare
Antibiotice (azitromicina, tetraciclină, sulfanilamide, doxiciclină)
Tratament simptomatic
Profilaxie
Igiena

individuală şi colectivă
Vaccinarea (vaccin viu, vaccin inactivat, vaccin subunitar, holeragen-anatoxină)
Слайд 41VIBRIONII HALOFILI
V. parahaemolyticus – toxiinfecţii alimentare, consecutive utilizării fructelor de mare, provoaca

gastro-enterite
V. vulnificus, V. alginolyticus – procese supurative (otite, conjunctivite, infecţii de plagă, celulita, etc), toxi-infecţii alimentare, septicemii
Слайд 42
CAMPYLOBACTER
Familia Campylobacteriaceae
Genul Campylobacter
Caractere morfobiologice
Reprezentanţii genului Campylobacter sunt bastonaşe Gram -, încurbate în

virgula, în S sau “pescăruş in zbor”, mobili monotrichi. Trei specii de Campylobacter sunt patogene pentru om : C. fetus, C. jejuni, C. coli.
Слайд 44Campylobacteriile au metabolism respirator microaerofil.
Pot fi izolate pe medii selective imbogăţite

cu sânge conţinând numeroase antibiotice (bacitracină, novobiocină, vancomicină, polimixină, etc)
Temperatura optima – 37 grade C.
Colonii S, plate, cenuşii, translucide, 1-2 mm diametru, apar peste 2-4 zile de cultivare.
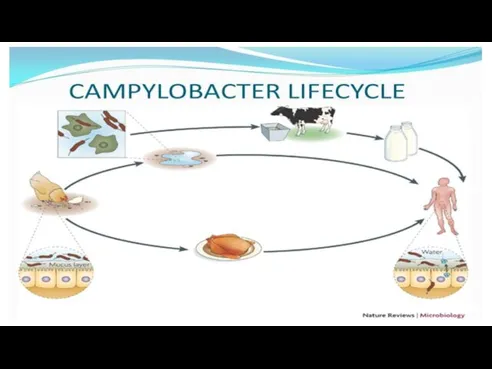
Слайд 46HABITAT
Campylobacteriile se intâlnesc în tubul digestiv al animalelor, în special ovine, porcine

şi la păsări.
Contaminarea omului are loc pe cale alimentară (apă, lapte, carne).
Afecteaza toate vârstele, dar mai frecvent copiii, în condiţii de igienă precară.
Conform OMS campylobacterioza afecteaza anual 500 mln de persoane, inclusiv 200 mln copii sub 5 ani.
C. fetus determină septicemii la persoane fragilizate: cirotici, diabetici, cardiaci, gravide...
Слайд 48PATOGENEZA SI FORME CLINICE
C. jejuni/coli au o putere enteropatogenă importantă, invazive, capabile

să provoace un răspuns inflamator puternic, fiind responsabile de enterite.
Citotoxina de tip A- B (CDT), legată de membrana externa, determină stoparea ciclului celular.
Maladia evoluează cu durere abdominală, diaree apoasă sau cu sânge și puroi, posibil febră, cu vindecare spontană în câteva zile.
Слайд 50SENSIBILITATE LA AB
Eritromicina si azitromicina sunt antibioticele de elecţie în tratamentul campilobacteriozelor

digestive.
Alte antibiotice: tetraciclina, fluorochinolone, aminoside, cloramfenicol, ampicilina
Слайд 51Familia Helicobacteriaceae
Genul Helicobacter
32 specii: H.pylori (gastric), H.cinaedi, H.fennelliae (intestinali)
H. pylori este agentul

cauzal al gastritelor acute si cronice, ulcerului gastric, adenocarcinomei gastrice si a limfomei tesutului limfoid asociat mucoasei
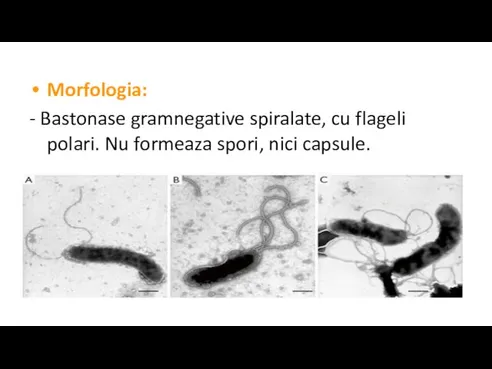
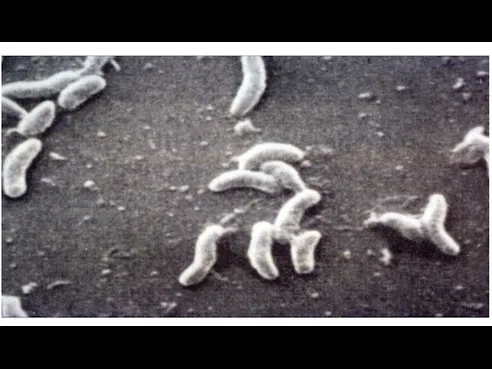
Слайд 52Morfologia:
- Bastonase gramnegative spiralate, cu flageli polari. Nu formeaza spori, nici capsule.
Слайд 53Caractere de cultura si biochimice
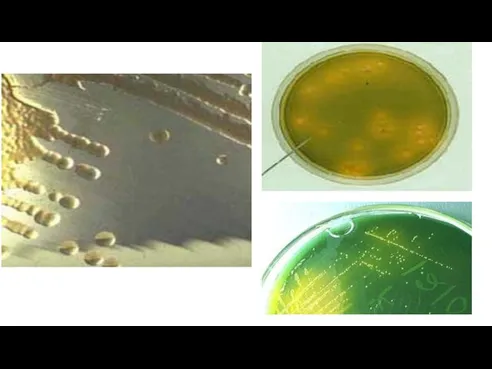
H.pylori poate fi cultivat pe medii speciale, imbogatite

cu sange, ser, galbenus de ou, in conditii de microaerofilie, la temperaturi intre 30 – 37 grade C.
H.pylori produce abundent ureaza, ceea ce-i permite sa supravietuiasca in stomac.
Catalazo si oxidazo-negativ, nu scindeaza carbohidratii
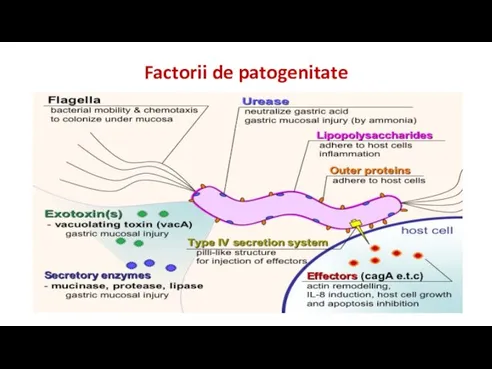
Слайд 54Factori de patogenitate
Adezine (proteine din membrana externa, LPZ)
Enzime: ureaza, mucinaza, fosfolipaze
Toxine:
Toxina VacA

(determina apoptoza celulelor eukariote prin generarea de vacuole citoplasmatice mari)
Toxina CagA (provoaca modificarea proteinelor celulare)
Sisteme de secretie
Слайд 57Epidemiologie
Infectiile sunt comune, in special in tarile in curs de dezvoltare sau

cu nivel socio-economic scazut
Sursa de infectie - omul
Mecanismul de transmitere - fecal-oral
Слайд 58Patogeneza
Colonizarea initiala este facilitata de:
(1) blocarea producerii de acid de catre

o proteina bacteriana
(2) neutralizarea acizilor gastrici prin producerea de amoniac (activitatea ureazei)
Helicobacter ulterior datorita mobilitatii active poate traversa mucusul gastric si adera la celulele gastrice epiteliale prin multiple proteine de adeziune de suprafata. Aceleasi proteine pot de asemenea sa se lege de proteinele gazdei si sa ajute bacteria sa evite detectia imuna.
Leziunea tisulara localizata este mediata de ureaza, mucinaza, fosfolipaze si activitatea citotoxinei A (VacA), o proteina care, in urma endocitozei de catre celulele epiteliale, distruge celulele prin producerea vacuolelor.
Proteina CagA, injectata in celulele epiteliale prin sistemul de secretie IV (tip seringa), interfereaza cu structura normala a citoscheletului celular.
Colonizarea cu H.pylori este insotita de infiltratia celulara a lamina propria cu neutrofile si limfocite, urmata de inflamatie progresiva si formarea abceselor.
Слайд 60Manifestarile clinice
Infectia primara este asimptomatica sau se manifesta prin nausee si dureri

gastrice.
Dupa o perioada de latenta de mai multi ani, simptomele de gastrita sau ulcer peptic includ nausee, anorexie, voma, dureri in epigastru.
Multi pacienti raman asimptomatici decade, chiar pana la perforarea ulcerului
Complicatii – hemoragie si peritonita
Слайд 62Diagnostic de laborator
Microscopic: examinarea histologica a bioptatelor
Testul ureazei - relativ sensibil si

specific
Detectarea antigenului H. pylori in materii fecale (ELISA)
Examenul bacteriologic
Examenul serologic demonstreaza expunerea la H. pylori






















































 Проведение зоогигиенических, профилактических и ветеринарно-санитарных мероприятий
Проведение зоогигиенических, профилактических и ветеринарно-санитарных мероприятий Механизм развития культурного шока. Этапы адаптации
Механизм развития культурного шока. Этапы адаптации Связь между воздействием мобильного телефона и опухолями первичной центральной нервной системы. Глиомы и менингиомы у взрослых
Связь между воздействием мобильного телефона и опухолями первичной центральной нервной системы. Глиомы и менингиомы у взрослых Sotsialnye_posledstvia_pyanstva_VICh
Sotsialnye_posledstvia_pyanstva_VICh Краснуха. Полиомиелит
Краснуха. Полиомиелит Планирование и моделирование костно-реконструктивных операций и зубной имплантации
Планирование и моделирование костно-реконструктивных операций и зубной имплантации Нарушения обмена углеводов
Нарушения обмена углеводов Первая медицинская помощь
Первая медицинская помощь Роль и функции акушерки при оказании первичной реанимационной помощи новорождённому в родильном зале
Роль и функции акушерки при оказании первичной реанимационной помощи новорождённому в родильном зале Лекарство против скуки. Электронная викторина посвященная году медицинского работника
Лекарство против скуки. Электронная викторина посвященная году медицинского работника Хирургиялық аурулар және асқынулардың алдын – алудағы ЖТД рөлі
Хирургиялық аурулар және асқынулардың алдын – алудағы ЖТД рөлі Роль ГБО в лечении и профилактике преэклампсии
Роль ГБО в лечении и профилактике преэклампсии ОФЭКТ/КТ в дифференциальной диагностике узловых образований молочных желез
ОФЭКТ/КТ в дифференциальной диагностике узловых образований молочных желез Псевдобульбарная дизартрия
Псевдобульбарная дизартрия Упаковка и упаковачные средства для лекарств
Упаковка и упаковачные средства для лекарств Недоношенность. Нарушения развития систем органов взрослых, родившихся преждевременно
Недоношенность. Нарушения развития систем органов взрослых, родившихся преждевременно Профилактика акушерского травматизма. Реабилитация родильниц
Профилактика акушерского травматизма. Реабилитация родильниц Патологічна анатомія
Патологічна анатомія Влияние алкоголя на плод
Влияние алкоголя на плод Врачевание в древней Греции
Врачевание в древней Греции Фибромиалгия. Провоцирующие факторы. Лечение
Фибромиалгия. Провоцирующие факторы. Лечение Электр станцияларының тарату құрылғылары
Электр станцияларының тарату құрылғылары Слюна
Слюна Особенности диетотерапии после трансплантации почки Особенности диетотерапии после трансплантации почки
Особенности диетотерапии после трансплантации почки Особенности диетотерапии после трансплантации почки Травматология и ортопедия
Травматология и ортопедия Причины и механизмы пароксизмальной тахикардии и мерцательной аритмии, их электрокардиографические признаки
Причины и механизмы пароксизмальной тахикардии и мерцательной аритмии, их электрокардиографические признаки Шоковые состояния
Шоковые состояния Персонифицированная диагностика в онкологии
Персонифицированная диагностика в онкологии