Слайд 2Хондрокальциноз (псевдоподагра) – хроническое заболевание, обусловленное накоплением кристаллов пирофосфата кальция в суставной жидкости

и в области суставного хряща.
Слайд 3По причинам, спровоцировавшим отложение солей кальция в суставном хряще, хондрокальциноз делится на три основные формы:
Идиопатический:

механизм развития этой формы болезни не известен современной медицине.
Семейный: обусловлен генетическими особенностями обмена веществ, передающимися по наследству.
Вторичный: нарушение образования и распада пирофосфата кальция является следствием нарушения обмена веществ при ряде заболеваний (подагра, гемолитическая анемия, первичный гиперпаратиреоз и др.)
Слайд 4Патогенез
Пирофосфат является промежуточным продуктом, образующимся при синтезе коллагена и протеогликанов. В норме

он быстро продуцируется хондроцитами и так же быстро разрушается ферментом пирофосфатазой. Из нерасщепленного пирофосфата образуются кристаллы, которые сначала откладываются в глубине хряща, затем на его поверхности, а потом в околосуставных тканях и синовиальной оболочке.
При микротравмах, повышенной нагрузке, острых инфекционных заболеваниях, переливании крови, операциях, приеме мочегонных и других состояниях, влияющих на целостность хряща и процессы обмена в хрящевой ткани, кристаллы пирофосфата попадают в синовиальную жидкость. Из-за этого в суставе развивается острое воспаление.
Из-за повторных воспалений и постепенного накопления пирофосфата в тканях, в суставе со временем возникают дегенеративные изменения. Формируется вторичный остеоартроз. В синовиальной оболочке и периартикулярных мягких тканях развивается фиброз.
Слайд 6Симптомы
По своим проявлениям хондрокальциноз имеет 4 клинические формы:
Псевдоподагра. Заболевание начинается остро: в течение 1-2 дней
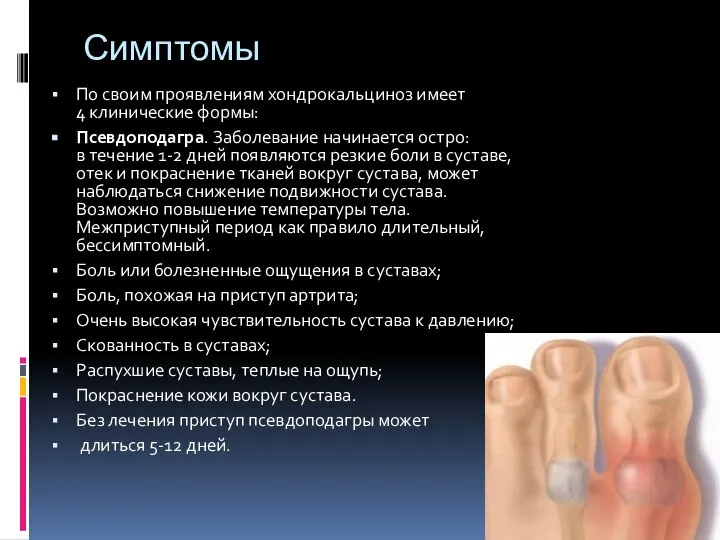
появляются резкие боли в суставе, отек и покраснение тканей вокруг сустава, может наблюдаться снижение подвижности сустава. Возможно повышение температуры тела. Межприступный период как правило длительный, бессимптомный.
Боль или болезненные ощущения в суставах;
Боль, похожая на приступ артрита;
Очень высокая чувствительность сустава к давлению;
Скованность в суставах;
Распухшие суставы, теплые на ощупь;
Покраснение кожи вокруг сустава.
Без лечения приступ псевдоподагры может
длиться 5-12 дней.
Слайд 7Псевдоревматоидный артрит проявляется отложением солей пирофосфата и развитием воспаления в мелких суставах кисти. Как при

истинном ревматоидном артрите у этих больных может отмечаться утренняя скованность, появление деформаций суставов кисти, увеличение СОЭ (скорость оседания эритроцитов).
Деструктивная форма характеризуется поражением сразу нескольких или всех крупных суставов с интенсивными болями и резким нарушением функции суставов.
Латентная форма: никаких симптомов заболевания у пациента нет, хондрокальциноз суставов выявляют при проведении рентгенологического исследования по другим поводам.
Слайд 8Факторы риска псевдоподагры
Возраст:
Риск псевдоподагры увеличивается с возрастом;
Приступы боли могут возникать чаще и

стать более серьезными с возрастом;
Наличие членов семьи с псевдоподагрой;
Гипотиреоз - пониженная активность щитовидной железы;
Гемохроматоз - избыток железа в организме;
Гиперактивность паращитовидной железы - одна из четырех эндокринных желез расположена выше или внутри щитовидной железы, что повышает уровень кальция в крови;
Гиперкальциемия - слишком большое количество кальция в крови;
Почечная недостаточность;
Диабет;
Недавняя операция - псевдоподагра иногда развивается после операции;
Травма - повреждение сустава, особенно у пожилых людей, может вызвать накопление кристаллов кальция.
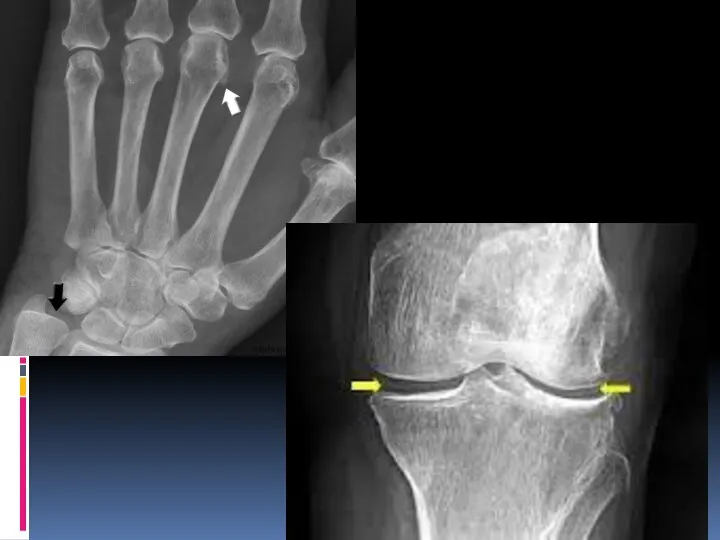
Слайд 9Диагностика
Рентгенографическая картина при хондрокальцинозе неспецифична. На ранних стадиях патологических изменений не выявляется.

При продолжительном течении болезни обнаруживаются признаки вторичного остеоартроза.
Решающим методом исследования становится пункция сустава с последующим исследованием материала. Следует учитывать, что пункцию нужно проводить во время обострения, потому что в этот период кристаллы пирофосфата кальция проникают в синовиальную жидкость из хряща и синовиальной оболочки.
Во время ремиссии кристаллы пирофосфата можно обнаружить в синовиальной оболочке, поэтому в этот период для подтверждения диагноза необходимо выполнять биопсию синовия. Наряду с многочисленными кристаллами при исследовании биоптата в ткани обнаруживаются выраженные дистрофические изменения.
Слайд 11Лечение
Острый приступ купируют эвакуацией синовиальной жидкости, внутрисуставным введением кортикостероидов и НПВС (индометацин — 75-150 мг в сутки);
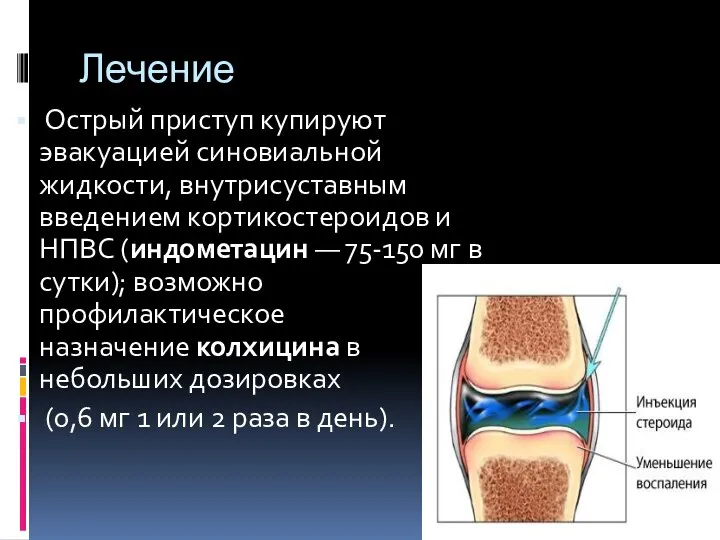
возможно профилактическое назначение колхицина в небольших дозировках
(0,6 мг 1 или 2 раза в день).
Слайд 12Болезнь Тимана
Болезнь Тимана – это наследственное заболевание, которое характеризуется множественной остеохондропатией фаланг

пальцев на кистях и стопах. Это достаточно редкая болезнь, которая встречается у юношей в возрасте от двенадцати до девятнадцати лет. Чаще всего поражаются фаланги пальцев кисти, реже – стоп.
Слайд 13Характеризуется поражением эпифизов фаланг пальцев кистей и стоп, которое чаще проявляется у

юношей. Обычно поражаются эпифизы средних фаланг II - III пальцев кисти, проксимальной фаланги I пальца стопы, I плюсневой кости. Движения в межфаланговых суставах нарушаются. При этом большой палец остается здоровым. Если болезнь Тимана не подвергнуть лечению, через некоторое время у пациента может произойти укорочение фаланг пальцев. В очень редких случаях больной жалуется на болевые ощущения или нарушения подвижности суставов.
Слайд 14Лечение
К сожалению, на данный момент не существует такой методики, которая могла бы

полностью остановить некротическое поражение костной ткани. Существующие методы терапии в первую очередь направлены на замедление развития болезни Тимана и на предупреждение развития такого заболевания, как остеоартроз.
Для этого пациенту рекомендуется обеспечить полный покой пораженным суставам. Нередко на руку накладывается фиксирующая повязка.
Также для лечения и профилактики болезни Тимана применяются различные физиотерапевтические процедуры: лечение грязью, иглоукалывание, магнитотерапия.











 Көкнар мен насыбайдын наркотикалық әскері
Көкнар мен насыбайдын наркотикалық әскері Лечебная физическая культура при повреждениях нижних конечностей
Лечебная физическая культура при повреждениях нижних конечностей Современные методы лечения гемангиом у детей в условиях РДКБ
Современные методы лечения гемангиом у детей в условиях РДКБ Диагностические критерии СД. Формулировка диагноза. Алгоритмы индивидуального выбора целей терапии
Диагностические критерии СД. Формулировка диагноза. Алгоритмы индивидуального выбора целей терапии Подростковый наркотизм и другие аддикции
Подростковый наркотизм и другие аддикции Антисептические и дезинфицирующие средства
Антисептические и дезинфицирующие средства Психолого-педагогическая характеристика глухих детей
Психолого-педагогическая характеристика глухих детей Глаукома. Что такое глаукома?
Глаукома. Что такое глаукома? Основы реанимации новородженных
Основы реанимации новородженных Отравления бытовым газом: клиника, диагностика и первая помощь
Отравления бытовым газом: клиника, диагностика и первая помощь Твое сердце – в твоих руках
Твое сердце – в твоих руках Альвеоларлық өсіндінің семуі
Альвеоларлық өсіндінің семуі Жүректің электрофизиологиялық зерттеу әдісі. Инвазивті және инвазивті емес зерттеулер. Көрсеткіштері. Методикасы. Асқыныстары
Жүректің электрофизиологиялық зерттеу әдісі. Инвазивті және инвазивті емес зерттеулер. Көрсеткіштері. Методикасы. Асқыныстары Організація Cancer Research
Організація Cancer Research Консервативное лечение острых средних отитов у детей
Консервативное лечение острых средних отитов у детей Аллергические заболевания и их профилактика
Аллергические заболевания и их профилактика Пропедевтика внутренних болезней
Пропедевтика внутренних болезней Безопасный отдых на водоемах. Оказание помощи терпящим бедствие на воде
Безопасный отдых на водоемах. Оказание помощи терпящим бедствие на воде DATA Program Diabetes Awareness, Training, and Action
DATA Program Diabetes Awareness, Training, and Action Острая почечная недостаточность
Острая почечная недостаточность Бюгель. Ограниченность базиса протеза
Бюгель. Ограниченность базиса протеза Общая миология
Общая миология Дистрофии. Классификация
Дистрофии. Классификация травматический шок
травматический шок Вибрационная болезнь
Вибрационная болезнь Сердечно-сосудистая недостаточность
Сердечно-сосудистая недостаточность Влияние факторов окружающей среды и социальных условий на здоровье ребенка
Влияние факторов окружающей среды и социальных условий на здоровье ребенка Анализ поставщиков лекарственных препаратов и товаров аптечного ассортимента
Анализ поставщиков лекарственных препаратов и товаров аптечного ассортимента