Слайд 2План
Введение
Периостит
Остеомиелит
Лимфаденит
Абсцессы
Флегмоны
Фурункулы
Заключение
Список использованной литературы

Слайд 3Введение
Одной из актуальнейших проблем стоматологии являются острые одонтогенные воспалительные процессы. Несмотря
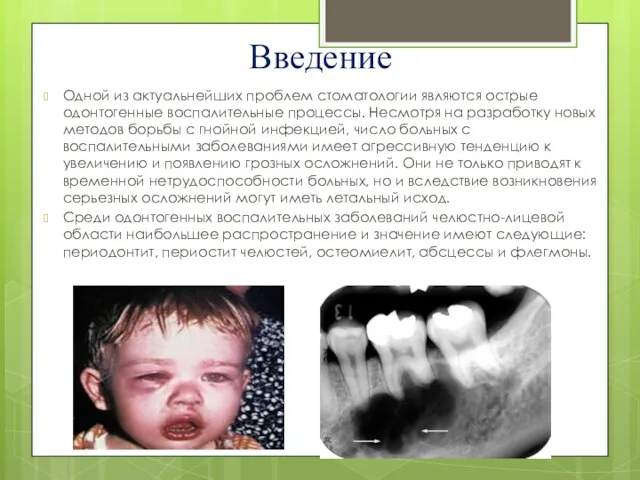
на разработку новых методов борьбы с гнойной инфекцией, число больных с воспалительными заболеваниями имеет агрессивную тенденцию к увеличению и появлению грозных осложнений. Они не только приводят к временной нетрудоспособности больных, но и вследствие возникновения серьезных осложнений могут иметь летальный исход.
Среди одонтогенных воспалительных заболеваний челюстно-лицевой области наибольшее распространение и значение имеют следующие: периодонтит, периостит челюстей, остеомиелит, абсцессы и флегмоны.
Слайд 4Периостит
это воспалительный процесс с фокусом воспаления в надкостнице. Причины заболевания - зубы с хроническими

очагами воспаления в пульпе или периодонте, нагноение одонтогенной воспалительной кисты, затрудненное прорезывание как временных, так и постоянных зубов, травма.
По клиническому течению и патоморфологической картине различают периостит острый (серозный и гнойный) и хронический (простой и оссифицирующий).
Слайд 5Острый серозный периостит
проявляется сглаженностью переходной складки, выраженной болезненностью при пальпации. Слизистая оболочка
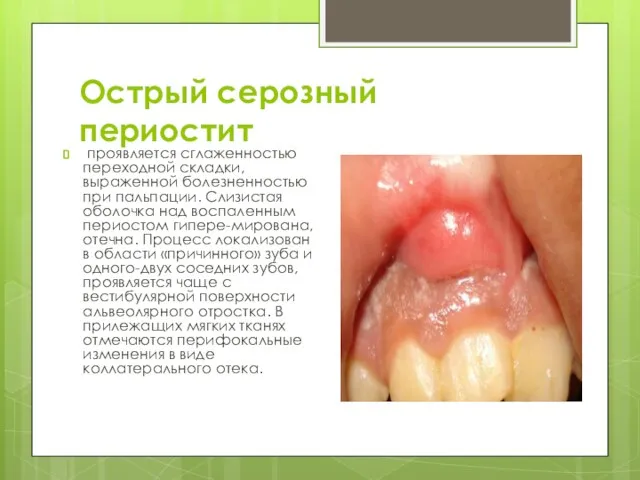
над воспаленным периостом гипере-мирована, отечна. Процесс локализован в области «причинного» зуба и одного-двух соседних зубов, проявляется чаще с вестибулярной поверхности альвеолярного отростка. В прилежащих мягких тканях отмечаются перифокальные изменения в виде коллатерального отека.
Слайд 6При остром гнойном периостите определяется выбухание переходной складки за счет формирования поднадкостничного абсцесса, симптом

флюктуации (при разрушении надкостницы и распространении гноя под слизистую оболочку), патологическая подвижность «причинного» зуба. В окружающих очаг воспаления мягких тканях выражен перифокальный отек, в месте непосредственного контакта с субпериосталь-ным абсцессом наблюдается воспалительная инфильтрация мягких тканей с гиперемией кожи.
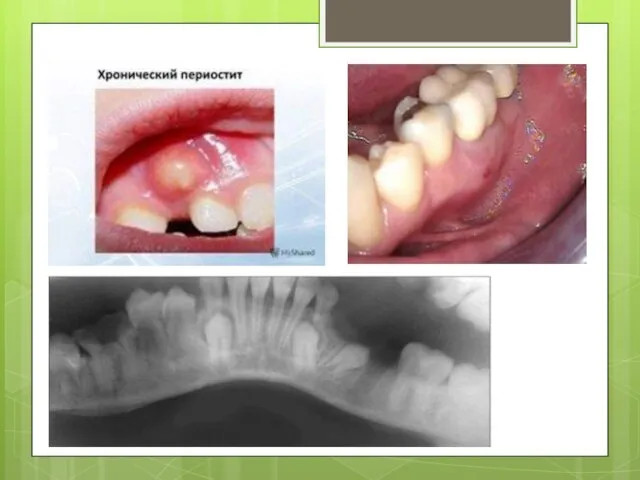
Слайд 8При хроническом периостите наблюдается увеличение объема кости за счет напластования избытка молодой кости на поверхности челюсти в виде

слоев с различной степенью осси-фикации.
Очаг хронической инфекции в кости, травма являются источником дополнительного патологического раздражения надкостницы, которая у детей и так находится в состоянии физиологического раздражения. При простом хроническом периостите вновь образованная кость после адекватного лечения подвергается обратному развитию, при оссифицирующем - оссификация кости развивается на ранних стадиях и заканчивается, как правило, гиперо-стозом.
На рентгенограммах нижней челюсти определяется молодая костная ткань в виде нежной полоски за пределами коркового слоя кости. На поздних стадиях заболевания четко выражена слоистость вновь построенной кости. При рентгенологическом исследовании верхней челюсти редко получают четкую картину, помогающую диагностике.
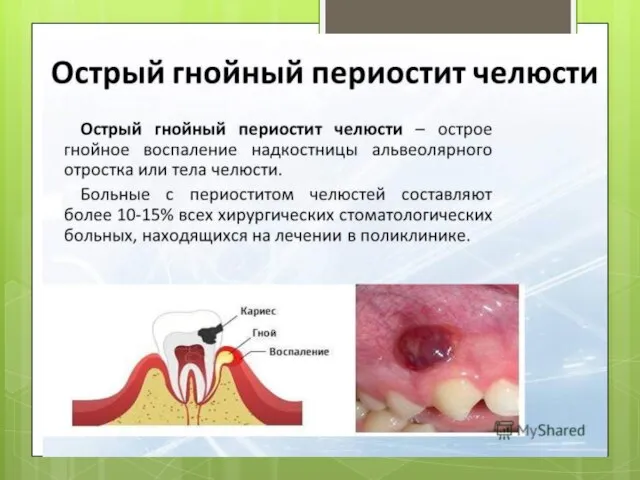
Слайд 10Острый остеомиелит
гнойное инфекционно-воспалительное заболевание челюстной кости(всех ее структурных компонентов), сопровождающееся лизисом кости гнойным экссудатом, нарушением ее

трофики и приводящее к остеонекрозу.
При одонтогенной этиологии заболевание характеризуется разлитым воспалением вокруг причинного зуба, наблюдается патологическая подвижность его и соседних с ним интактных зубов. Из десневых карманов может выделяться гной, формируются субпериостальные абсцессы, которые, как правило, локализуются с обеих сторон альвеолярного отростка и челюстной кости.
Слайд 11Рентгенологическое исследование в первые дни заболевания не выявляет признаков изменения челюстных костей. К
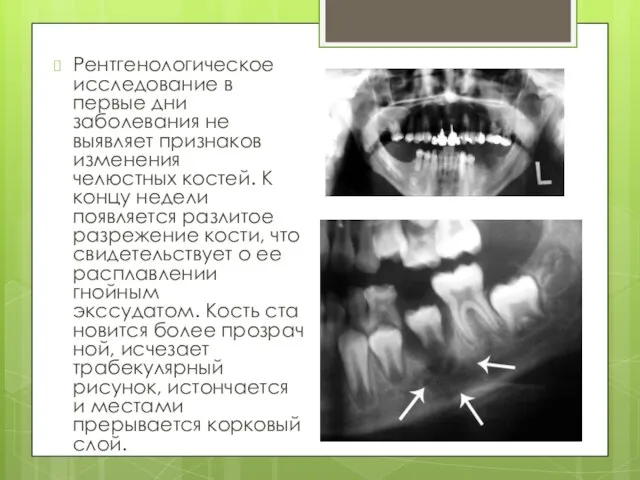
концу недели появляется разлитое разрежение кости, что свидетельствует о ее расплавлении гнойным экссудатом. Кость становится более прозрачной, исчезает трабекулярный рисунок, истончается и местами прерывается корковый слой.
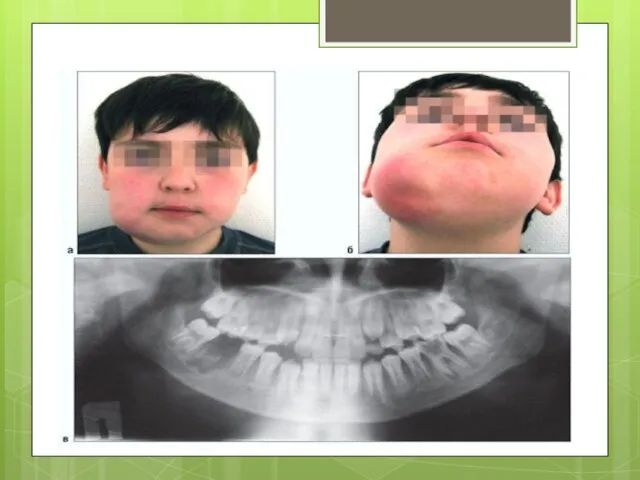
Слайд 12Хронический остеомиелит
гнойное или пролиферативное воспаление костной ткани, характеризующееся образованием секвестров или отсутствием

тенденции к выздоровлениюи нарастанием деструктивных и продуктивных изменений в кости и периосте.
При хроническом одонтогенном остеомиелите челюстных костей в процесс вовлекаются зачатки постоянных зубов, которые «ведут себя» как секвестры и поддерживают воспаление.
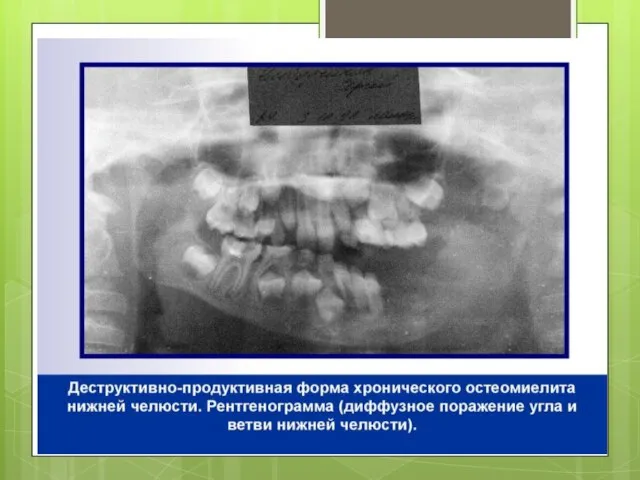
В зависимости от выраженности процессов гибели или построения костного вещества выделены три клинико-рентгенологические формы хронического остеомиелита: деструктивная, деструктивно-продуктивная, продуктивная.
Нижняя челюсть у детей поражается одонтогенным остеомиелитом значительно чаще, чем верхняя.
Слайд 15Продуктивная (первично-хроническая) форма одонтогенного остеомиелита
развивается только в детском и юношеском возрасте, чаще

бывает у детей 12-15 лет. Большое значение в возникновении первично-хронических форм имеют сенсибилизация организма, снижение его защитных свойств. Не последнюю роль играют нерациональное использование антибиотиков(малые дозы, короткие курсы), неправильная тактика лечения пульпитов и периодонтитов и др. Так как от начала заболевания до его проявления проходит длительное время (4-6 мес), диагностика его бывает весьма затруднительна. В полости рта могут отсутствовать «причинные» временные зубы, а пери-корониты (нередкая причина поражения) к началу процесса уже завершаются прорезыванием интактных зубов.
Слайд 16Рентгенологическая картина характеризуется увеличением объема челюсти за счет выраженного эндостального и периостального
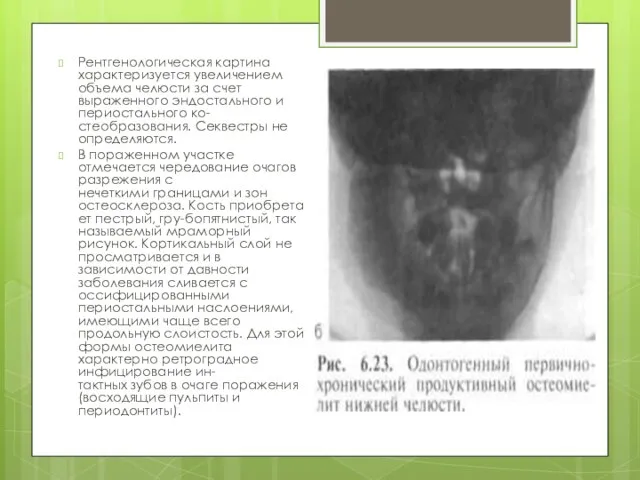
ко-стеобразования. Секвестры не определяются.
В пораженном участке отмечается чередование очагов разрежения с нечеткими границами и зон остеосклероза. Кость приобретает пестрый, гру-бопятнистый, так называемый мраморный рисунок. Кортикальный слой не просматривается и в зависимости от давности заболевания сливается с оссифицированными периостальными наслоениями, имеющими чаще всего продольную слоистость. Для этой формы остеомиелита характерно ретроградное инфицирование ин-тактных зубов в очаге поражения (восходящие пульпиты и периодонтиты).
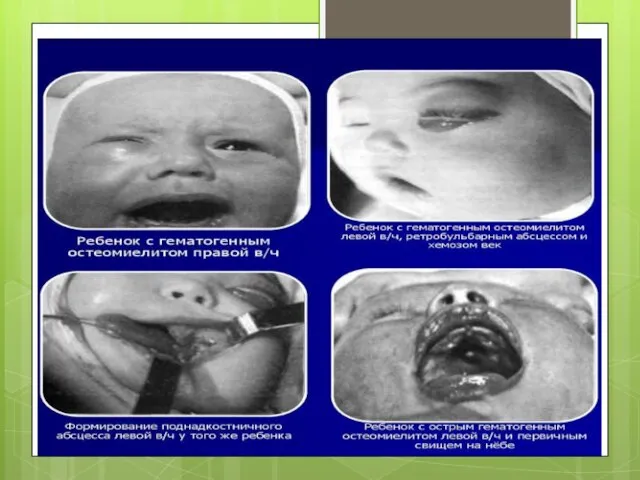
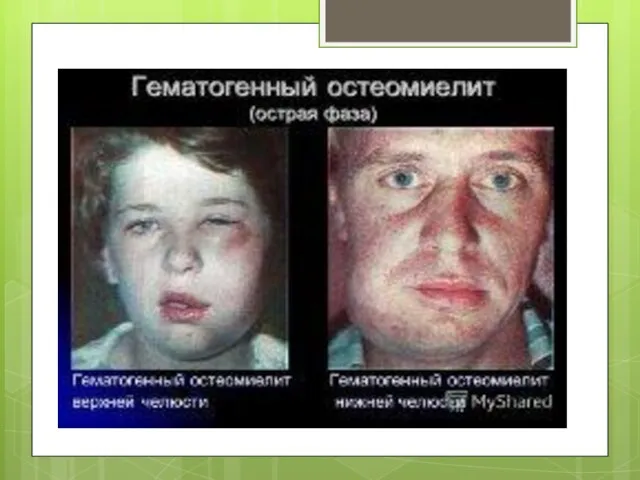
Слайд 17 ГЕМАТОГЕННЫЙ ОСТЕОМИЕЛИТ
ЧЕЛЮСТНЫХ КОСТЕЙ
Гематогенный остеомиелит костей лица у детей развивается на фоне септического состояния организма и является одной из форм

септикопиемии, возникающей на фоне низкой резистентности. Источником инфекции могут быть воспалительные заболевания пуповины, гнойничковые поражения кожи ребенка, воспалительные осложнения послеродового периода у матери (мастит и др.)
В острой фазе заболевания независимо от локализации первичного очага поражения у новорожденных и детей грудного возраста развивается крайне тяжелое общее состояние и наиболее выражена общая интоксикация организма. Несмотря на своевременно начатую и активно проводимую терапию, нередко появляются новые гнойные очаги в различных костях скелета или других органах. При тяжелых формах заболевания поражение костей сопровождается развитием флегмон. У многих детей заболевание сопровождается септической пневмонией. После хирургического вскрытия гнойников или образования свищей общее состояние ребенка улучшается не сразу. При интенсивной терапии угроза для жизни исчезает к концу 3-4-й недели от начала заболевания.
Слайд 20Лимфаденит
Одно из первых мест по частоте среди воспалительных процессов занимает лимфаденит. Лимфадениты в челюстно-лицевой
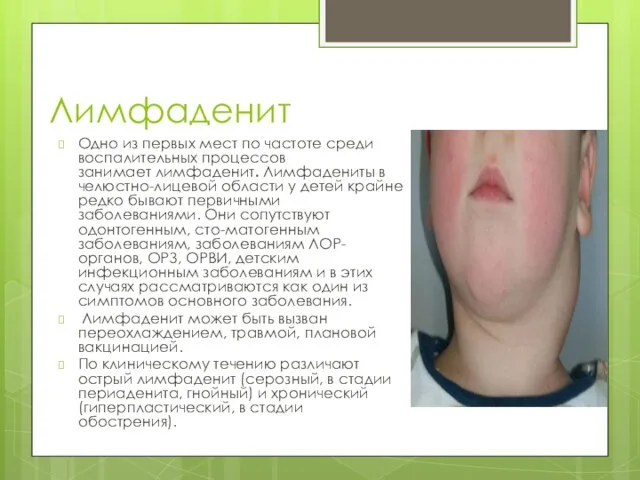
области у детей крайне редко бывают первичными заболеваниями. Они сопутствуют одонтогенным, сто-матогенным заболеваниям, заболеваниям ЛОР-органов, ОРЗ, ОРВИ, детским инфекционным заболеваниям и в этих случаях рассматриваются как один из симптомов основного заболевания.
Лимфаденит может быть вызван переохлаждением, травмой, плановой вакцинацией.
По клиническому течению различают острый лимфаденит (серозный, в стадии периаденита, гнойный) и хронический (гиперпластический, в стадии обострения).
Слайд 21Хронический гиперпластический лимфаденит характеризуется увеличением лимфатического узла - он плотный, подвижный, не спаян
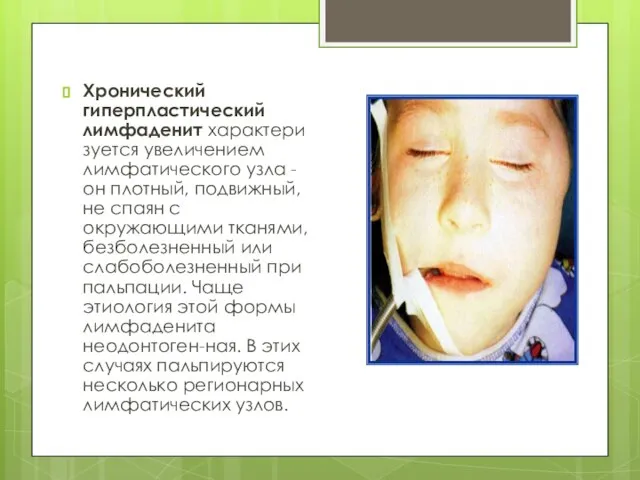
с окружающими тканями, безболезненный или слабоболезненный при пальпации. Чаще этиология этой формы лимфаденита неодонтоген-ная. В этих случаях пальпируются несколько регионарных лимфатических узлов.
Слайд 22Хронический абсцедирующий лимфаденит характеризуется появлением очага гиперемии и истончением кожи над увеличенным лимфатическим узлом, пальпаторно
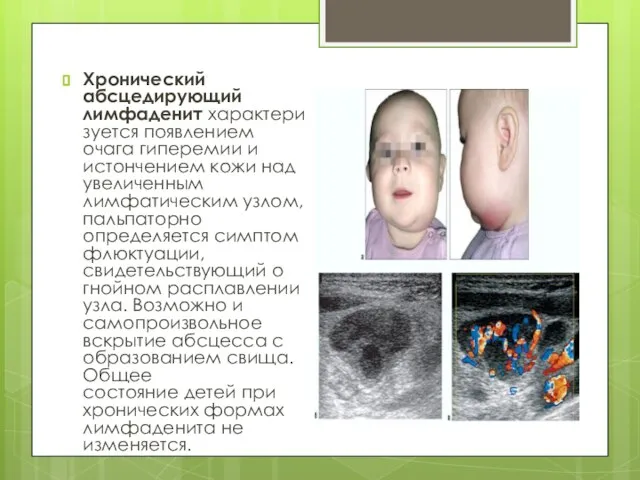
определяется симптом флюктуации, свидетельствующий о гнойном расплавлении узла. Возможно и самопроизвольное вскрытие абсцесса с образованием свища. Общее состояние детей при хронических формах лимфаденита не изменяется.
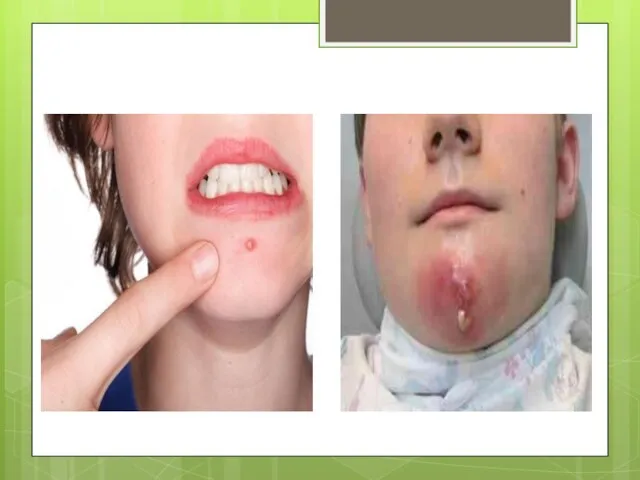
Слайд 23Абсцесс
очаг скопления гноя, возникший в результате расплавления тканей с образованием полости
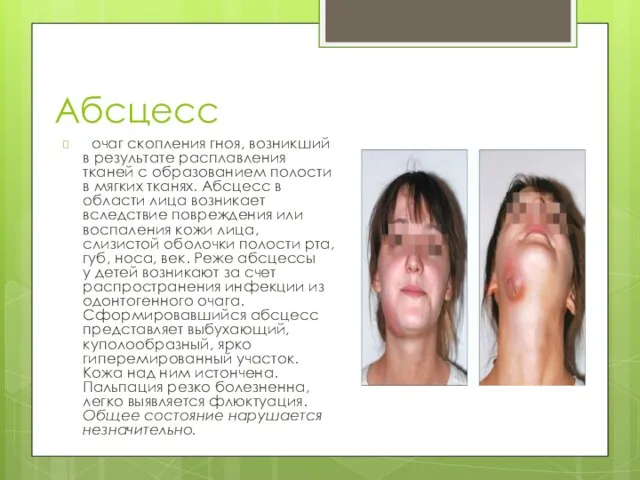
в мягких тканях. Абсцесс в области лица возникает вследствие повреждения или воспаления кожи лица, слизистой оболочки полости рта, губ, носа, век. Реже абсцессы у детей возникают за счет распространения инфекции из одонтогенного очага. Сформировавшийся абсцесс представляет выбухающий, куполообразный, ярко гиперемированный участок. Кожа над ним истончена. Пальпация резко болезненна, легко выявляется флюктуация. Общее состояние нарушается незначительно.
Слайд 24Более тяжело протекают абсцессы, расположенные в глубине тканей, - окологлоточные, паратонзиллярные, подвисочного пространства,
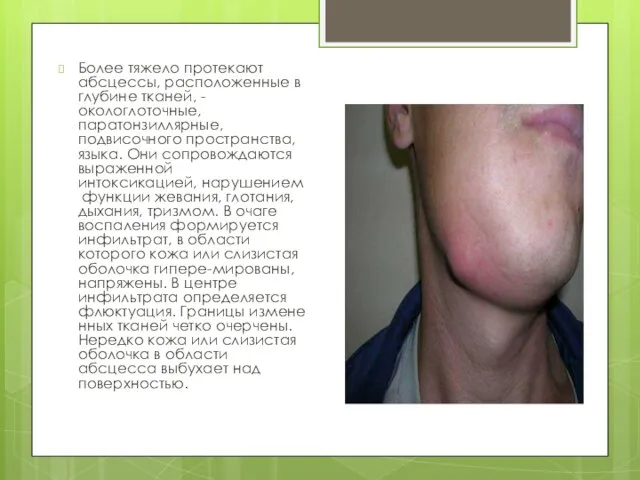
языка. Они сопровождаются выраженной интоксикацией, нарушением функции жевания, глотания, дыхания, тризмом. В очаге воспаления формируется инфильтрат, в области которого кожа или слизистая оболочка гипере-мированы, напряжены. В центре инфильтрата определяется флюктуация. Границы измененных тканей четко очерчены. Нередко кожа или слизистая оболочка в области абсцесса выбухает над поверхностью.
Слайд 25Флегмона
острое гнойное разлитое воспаление подкожной, межмышечной и межфасци-альной рыхлой жировой клетчатки. В

детском возрасте флегмона часто развивается как осложнение острого гнойного лимфаденита (аде-нофлегмона) или сопутствует одонтогенному остеомиелиту (остеофлегмона). Аденофлегмона наблюдается у детей с самого раннего возраста - от 2 месяцев и старше. Наиболее частая локализация аденофлегмон - щечная, над- и под-нижнечелюстная, реже - подподбородочная и околоушно-жевательная области. Источником инфекции могут служить зубы, ЛОР-органы, травматические повреждения, в том числе и постинъекционные, вследствие нарушения правил асептики.
Слайд 27Остеофлегмона
усугубляет течение острого одонтогенного остеомиелита и резко усиливает общую интоксикацию организма. При остео-флегмоне

распространение гнойного воспалительного процесса происходит в результате расплавления надкостницы и прорыва гнойного экссудата в мягкие ткани.
У новорожденных и детей грудного возраста грозным осложнением гематогенного остеомиелита верхней челюсти является образование флегмоны в полости глазницы или ретробульбарном пространстве. При остром одонтогенном остеомиелите развиваются чаще поверхностные флегмоны. Флегмоны глубоких межмышечных пространств в детском возрасте встречаются редко (при длительно нелеченных костных процессах).
Слайд 28Фурункул
острое гнойно-некротическое воспаление волосяного фоликула и связанной с ним сальной железы с

окружающей ее клетчаткой, обусловленное гноеродными микробами - стафилококками. Развитию фурункула способствует травма кожи с последующим инфицированием. Предрасполагающими факторами являются усиленная деятельность потовых и сальных желез кожи, витаминная недостаточность, нарушение обмена веществ, ослабление иммунитета. Фурункул может возникнуть на любом участке кожи, где имеются волосы, чаще в области шеи, губ и крыльев носа.
Слайд 30Заключение
Частота воспалительных заболеваний челюстно-лицевой области составляет до 77% от числа госпитализированных в

челюстно-лицевое отделение, из них 49,0% составляют воспалительные процессы одонтогенной природы. В подавляющем большинстве случаев (в 96%) входными воротами инфекции служили временные и первый постоянный моляры, пораженные кариесом и его осложнениями.
Для повышения качества дифференциальной диагностики, прогноза клинического течения острого одонтогенного остеомиелита нижней челюсти необходимо учитывать совокупность клинических проявлений, пре-морбидного фона, показаний лейкоцитарного индекса интоксикации, данных рентгенологического обследования, показателя абсолютного количества лимфоцитов, биохимических показателей крови.
В таком случае вероятность успешного лечения будет составлять 99%.
Слайд 31Список использованной литературы
1.Виноградова Т.Ф. Педиатру о стоматологических заболеваниях у детей. – М.:

Медицина, 1982.
2.Воспалительные заболевания челюстно-лицевой области и шеи. / Под.ред. Шаргородского А.Г.- М: Медицина, 1985. - С.66-94, 142-154. 3.Воспалительные заболевания слюнных желез у детей. Учебно-методическое пособие. / Трихманенко С.В., Корсак А.К., Кузнецова С.В.- Минск, 2000. -41с.
4.Колесов А.А. Стоматология детского возраста. – М.: Медицина, 1991. – С. 11-45, 170-227, 237-242, 320-345. 5.Корсак А.К. Травма челюстно-лицевой области у детей. - Мн.: БГМУ, 2002.- 91с.























 Восстановительное лечение пациентов травматолого-ортопедического профиля в лечебно-оздоровительном центре экологии человека
Восстановительное лечение пациентов травматолого-ортопедического профиля в лечебно-оздоровительном центре экологии человека Дәнекер тіннің жүйелі ауруларымен ауыратын балаларды диспансеризвациялау (коллагеноздармен)
Дәнекер тіннің жүйелі ауруларымен ауыратын балаларды диспансеризвациялау (коллагеноздармен) Тыныштандырғыш заттар
Тыныштандырғыш заттар Оказание первой помощи при наружных кровотечениях и травмах
Оказание первой помощи при наружных кровотечениях и травмах Нашақорлыққа - жол жоқ
Нашақорлыққа - жол жоқ Узкий таз в современном акушерстве
Узкий таз в современном акушерстве Домашняя аптечка
Домашняя аптечка Острый и хронический миелолейкоз: сходства и различия
Острый и хронический миелолейкоз: сходства и различия Основные психопатологические синдромы
Основные психопатологические синдромы Иммунитет. Береги здоровье
Иммунитет. Береги здоровье Введение в гигиену
Введение в гигиену Законодательная база для проведения вакцинопрофилактики
Законодательная база для проведения вакцинопрофилактики Лекарственные средства
Лекарственные средства Городская детская поликлиника, г. Петрозаводск
Городская детская поликлиника, г. Петрозаводск Оказание первой помощи при ожогах
Оказание первой помощи при ожогах Лучевые поражения животных
Лучевые поражения животных Уход за полостью рта во время беременности
Уход за полостью рта во время беременности Клинический случай: Болезнь Крона с внекишечными аутоиммунными проявлениями
Клинический случай: Болезнь Крона с внекишечными аутоиммунными проявлениями Патологический синдром рабдомиолиз
Патологический синдром рабдомиолиз Поражение ЦНС при сахарном диабете
Поражение ЦНС при сахарном диабете Основы здорового образа жизни
Основы здорового образа жизни Музеи Факультета Ветеринарной медицины и зоотехнии
Музеи Факультета Ветеринарной медицины и зоотехнии Organizarea aprovizionării cu materiale medicale a instituţiilor şi formaţiunilor ocrotirii sănătății în situaţii excepţionale
Organizarea aprovizionării cu materiale medicale a instituţiilor şi formaţiunilor ocrotirii sănătății în situaţii excepţionale Помощь при травме позвоночника
Помощь при травме позвоночника Острые и хронические воспалительные заболевания полости носа (риниты)
Острые и хронические воспалительные заболевания полости носа (риниты) Доказательная медицина в моей специальности
Доказательная медицина в моей специальности Здоровьесберегающие технологии в процессе взаимодействия врача и пациента
Здоровьесберегающие технологии в процессе взаимодействия врача и пациента Сап. Збудник
Сап. Збудник