Слайд 2 ГЕМОБЛАСТОЗАМИ называют группу опухолей, возникших из кроветворных клеток. ОПУХОЛЬЮ называют
плохо

контролируемую организмом
плюс-ткань, которая возникла из одной мутировавшей клетки.
ЛЕЙКОЗЫ - это гемобластозы, при которых костный мозг повсеместно заселен опухолевыми клетками. ЛЕЙКОЗЫ - опухоль, исходящая
из родоначальных (стволовых) кроветворных клеток с первичным поражением костного мозга.
Слайд 3Согласно мировой статистике, 3,3-4,7 детей из 100 тысяч заболевают лейкемией в возрасте

до 15 лет. Около 40-46 % случаев приходится на детей 2-6 лет.
Слайд 4 Кроме лейкозов, в группу гемобластозов входят гематосаркомы, возникшие из кроветворных клеток,

но представляющие собой внекостномозговые разрастания бластных клеток. Несколько реже других
гемобластозов встречаются лимфоцитомы - опухоли, состоящие из зрелых лимфоцитов или образованные разрастаниями, идентичными лимфатическому узлу, но мало или совсем не поражающие костный мозг.
Слайд 5ЭТИОЛОГИЯ ЛЕЙКОЗОВ
По всей вероятности, существует комплекс причин, приводящих к развитию лей

коза. Хромосомные изменения обнаруживают приблизительно у 60-70 % больных. Предполагается, что они возникают под влиянием неблагоприятных факторов внешней среды: ионизирующего излучения, электромагнитного поля, химических веществ, бензола, медикаментов, в состав которых входят алкилирующие соединения.
Особенно чувствительны к воздействию электромагнитного излучения дети школьного возраста, организм которых еще не сформировался: даже всего несколько часов в неделю, проведенных около компьютера, опасны для их здоровья. В 1997 году в США опубликованы данные по увеличению количества заболеваний детей лейкозом, которые более 2 часов в день играли на компьютере и в видео игры.
Слайд 6Широко обсуждается вирусная теория. У некоторых животных вирусная теория лейкозов доказана путем

введения вируса: вирус Гросса мышей, вирус Рауса у кур, которые способны вызывать опухолевый процесс и у обезьян и трансформировать в культуре ткани гемопоэтической клетки человека.
В 1982 был выделен ретро-вирус от больного лейкозом – человеческий Т-клеточный вирус I-HTLV 1. Как и другие ретровирусы (I-HTLV 2 - волосатоклеточный лейкоз, I-HTLV 3 - вирус СПИД) вирус с помощью реверсионной транскриптазы способствует внедрению вирусного гормона в ДНК клетки хозяина, в результате чего клетка получает новую генетическую информацию, непрерывно пролиферирует без дифференцироваки (мутация).
Слайд 7При ОЛ у большинства больных при цитогенетических исследованиях выявляют изменения состояния хромосомного

аппарата, заключающиеся не только в изменении количества хромосом, но и в различных нарушениях целостности хромосом. Эти нарушения специфичны для каждого лейкоза, при нелимфобластном лейкозах аномалии кариотипа наблюдаются чаще в 8,21 паре, при остром лимфобластном лейкозе чаще в 4,11 или 1,19 парах хромосом. В настоящее время нет оснований рассматривать хромосомные аномалии как прямую причину заболевания. Скорее всего речь идет о нестабильности клеточного генетического аппарата при ОЛ.
Слайд 8Таким образом, один из лейкозогенных агентов (вирус, ионизирующая радиация, хим вещество) возможно,

при условии наследственной нестабильности генетического аппарата, вызывает мутацию гемопоэтической клетки 1,2 или 3 класса, родоначальницы опухолевого клона.
Слайд 9Патогенез
Основным звеном в развитии болезни является то, что неблагоприятные факторы приводят к

изменениям (мутациям) в клетках кроветворения. При этом клетки реагируют неудержимым ростом, невозможностью дифференцировки и изменением скорости нормального созревания. Поэтому все клетки, которые составляют лейкемическую опухоль, являются потомком одной стволовой клетки или клетки-предшественницы любого направления кроветворения.
Слайд 10 Цитопатогенез ОЛ-зов:
по законам моноклонального роста одна мутировавшая гемопоэтическая клетка дает начало

образованию опухолевого клона в костном мозге. Лейкозные опухолевые клетки обнаруживают каратогенные свойства: снижение колониеобразующей способности, асинхронизм процессов пролиферации и дифференцировки, при этом чаще блокада дифференцировки. Отмечается удлинение митотического цикла, продолжительности жизни клеток. В лейкозном бластном клоне обнаруживают наличие 2х клеточных популяций «растущих» и «дремлющих» клеток (78-90%). Одна мутировавшая клетка дает после деления огромное количество клеток (за 3 мес 1012 клеток) массой 1 кг и начинаются клинические проявления.
Слайд 11 Процесс этот сложен, в основе его лежат конкурентные взаимоотношения нормальных и

опухолевых клеток. Злокачественные клетки избирательно угнетают нормальные клетки, сами более активно влияют на ростовые факторы. При такой ситуации фракция пролиферирующих нормальных клеток-предшественников постепенно истощается. Торможение нормального гемопоэза усиливается пр принципу обратной связи – из-за нарастающей величины общей клеточной массы. Поэтому внешней особенностью прогрессирования гемобластозов является угнетение нормальных ростков кроветворения. По мере развития ОЛ клетки обретают способность расти вне органов кроветворения: в коже, почках, мозговых оболочках.
Слайд 12Выделяют лейкозы острые и хронические. Форма заболевания определяется не длительностью и остротой

клинических проявлений, а строением опухолевых клеток. Так, к острым отнесены лейкозы, клеточный субстрат которых представлен бластами (незрелыми клетками), а к хроническим - лейкозы, при которых основная масса опухолевых клеток дифференцирована и состоит в основном из зрелых элементов.
Слайд 13КЛАССИФИКАЦИЯ ЛЕЙКОЗОВ
Еще в конце прошлого века все лейкозы по морфологии клеток
были

разделены на две группы: острые и хронические.
Группу острых лейкозов объединяет общий признак: субстрат
опухоли составляют молодые, так называемые бластные клетки. Название форм острого лейкоза происходит от названий нормальных предшественников опухолевых клеток: миелобласты, эритробласты, лимфобласты и др.
Острый лейкоз из морфологически неидентифицируемых бластных клеток получил название недифференцируемого.
В группу хронических лейкозов входят дифференцирующиеся опухоли системы крови. Основной субстрат этих лейкозов составляют морфологически зрелые клетки.
Слайд 14В 1975 г гематологами Франции, США и Англии была создана ФАБ –

классификация ОЛ.
1. Нелимфобластные миелогенные (миелоидные) лейкозы, подразделяющиеся на 6 основных типов
2. лимфобластные – 3 типа.
3. миелопоэтические дисплазии или миелодиспластический синдром (МДС) - 4 Типа.
Слайд 15Нелимфобластные ОЛ включают:
М1 - острый миелобластный лейкоз без признаков созревания клеток (бластные

клетки пероксидазопозитивные).
М2 - острый миелобластный лейкоз с признаками вызревания клеток (морфологические и цитохимические характеристики бластных клеток такие же, имеет место созревание до промиелоцитов и более зрелых форм, типичная цитогенетическая аномалия t (8,21).
М3 - острый промиелоцитарный лейкоз (бластные клетки с обильной базофильной зернистостью, реакция на пероксидазу резко (+), типичная цитогенетическая аномалия t (15,17).
Слайд 16М4 - острый миеломонобластный лейкоз (бластные клетки имеют морфоцитохимические характеристики как миело-

так и монобластов, аберрация inv16.
М5 - острый монобластый лейкоз (бластные клетки беззернисты, имеют моноцитоидные ядра, пероксидаза отсутствует, содержится фторидингибируемая неспецифическая эстераза, различные хромосомные аберрации в II паре).
М6 - острый эритролейкоз (эритромиелоз), бластные клетки представлены молодыми формами эритроидного ряда.
Слайд 17В последние годы авторы ФАБ – классификации выделили еще два варианта ОЛ:
М0

- острый недифференцированный лейкоз
М7 - острый мегакариобластный лейкоз.
Из всех упомянутых подвариантов ОЛ наиболее часто встречается М2 и М4.а
Слайд 18Острые лимфобластные лейкозы делятся на 3 типа в зависимости от цитологической характеристики

бластов:
Л1 - острый микролимфобластный лейкоз, преобладают малые лимфоидные клетки, иногда без ядрышка и без иммунологических маркеров. Эта форма выявляется у 65% детей и у 5-10% взрослых больных.
Л2 - острый лимфобластный лейкоз с типичный лимфобластами, чаще у взрослых.
Слайд 19Л3 - острый макро- или пролимфобластный лейкоз, преобладают весьма крупные клетки.
Кроме цитоморфологической,

существует иммунологическая классификация острого лимфобластного лейкоза:
Т - лимфобластный вариант,
В - лимфобластный вариант
ни Т- ни В- острый лимфобластный лейкоз (нуль- лимфобластный)
Слайд 20 Классификация хронических лейкозов, так же как и острых, подчинена практическим целям.

Все хронические лейкозы отличает одна
особенность: они длительно (за редким исключением) остаются на стадии моноклоновой доброкачественной опухоли.
Будучи зрелоклеточными опухолями, хронические лейкозы обозначаются по названиям зрелых и созревающих клеток, которые составляют субстрат опухоли.
Слайд 21На основании структурных особенностей лейкемических клеток и их микроскопической характеристики острые лейкозы

делят на две большие группы: острый лимфобластный лейкоз (ОЛЛ) и острый нелимофбластный (миелобластный) лейкоз (ОМЛ). Острый лимфобластный лейкоз – самая частая форма острого лейкоза у детей (85 %), рост клеток исходит из клетки-предшественницы лимфоидного направления (лимфобласта). Острый миелобластный лейкоз у детей встречается в 15 % случаев, а у взрослых – более 80 %.
Слайд 22. Выделяют следующие варианты хронических лейкозов:
1. Хронический миелолейкоз (вариант с Ph-хромосомой

взрослых,
стариков и вариант без Ph-хромосомы).
2. Ювенильный хронический миелолейкоз с Ph-хромосомой.
3. Детская форма хронического миелолейкоза с Ph-хромосомой.
4. Сублейкемический миелоз.
5. Эритремия.
6. Хронический мегакариоцитарный.
Слайд 23 7. Хронический эритромиелоз.
8. Хронический моноцитарный.
9. Хронический макрофагальный.
10. Хронический

тучноклеточный.
11. Хронический лимфолейкоз.
12. Волосатоклеточный лейкоз.
13. Парапротеинемические гемобластозы
Слайд 24КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ ОСТРЫХ ЛЕЙКОЗОВ.
Острый лейкоз - заболевание из группы гемобластозов, злока-
чественная опухоль

кроветворной ткани, исходящую из костного мозга, патоморфологическим субстратом которой являются лейкозные бластные клетки,соответствующие родоначальным элементам одного из
ростков кроветворения.
Слайд 25Клинические проявления острого лейкоза являются следствием
пролиферации и накопления злокачественных лейкозных бластных клеток,

количественно превышающих условный пороговый рубеж (около
1000 млрд), за которым истощаются компенсаторные возможности организма.
Слайд 26Диффузная лейкозная инфильтрация печени при остром недифференцированном лейкозе. Балки гепатоцитов дискомплексированы, с
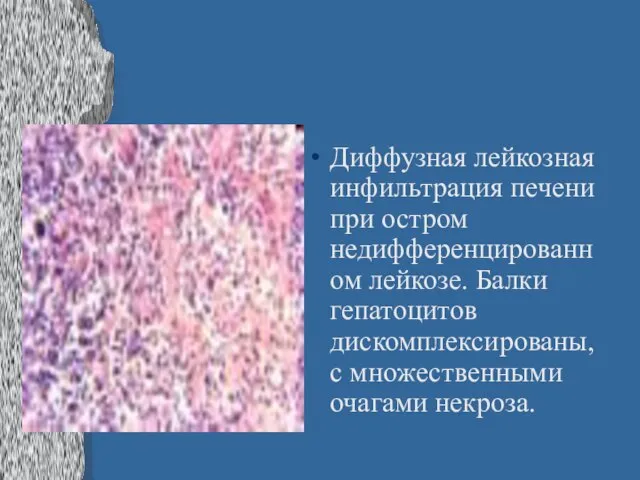
множественными очагами некроза.
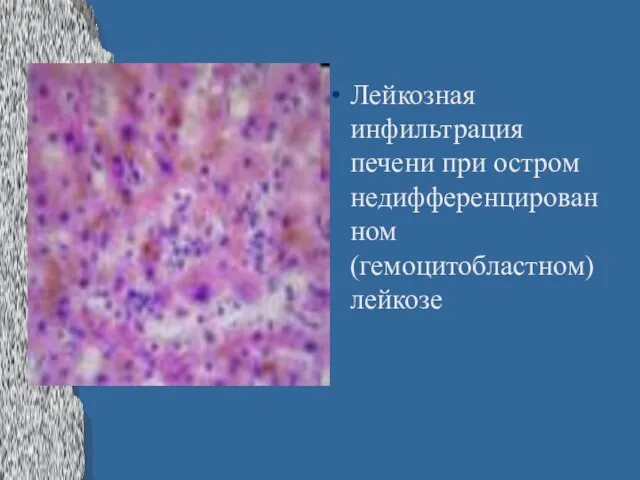
Слайд 27Лейкозная инфильтрация печени при остром недифференцированном (гемоцитобластном) лейкозе
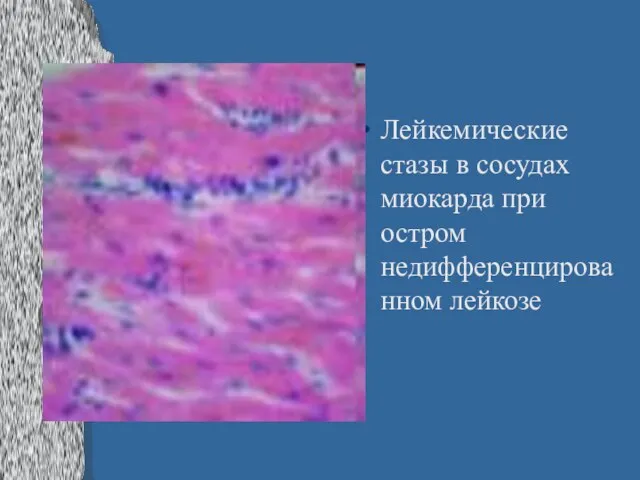
Слайд 28Лейкемические стазы в сосудах миокарда при остром недифференцированном лейкозе
Слайд 29Лейкозная инфильтрация селезенки при остром недифференциро-ванном лейкозе. Вариант без спленомегалии.

Слайд 30Диффузная лейкозная инфильтрация с разрушением клубочков и канальцев почки при остром недифференцированном
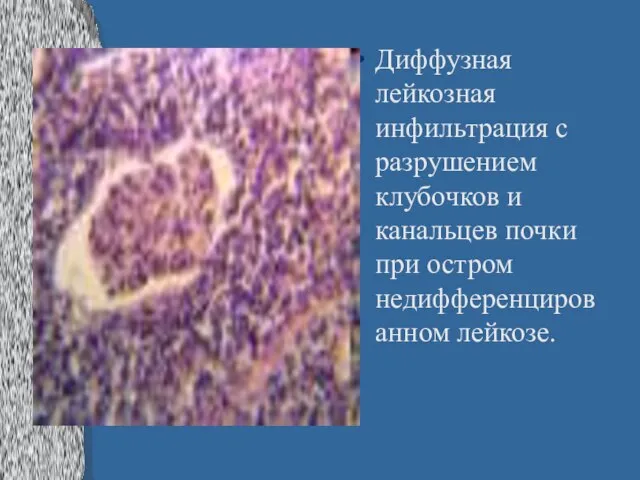
лейкозе.
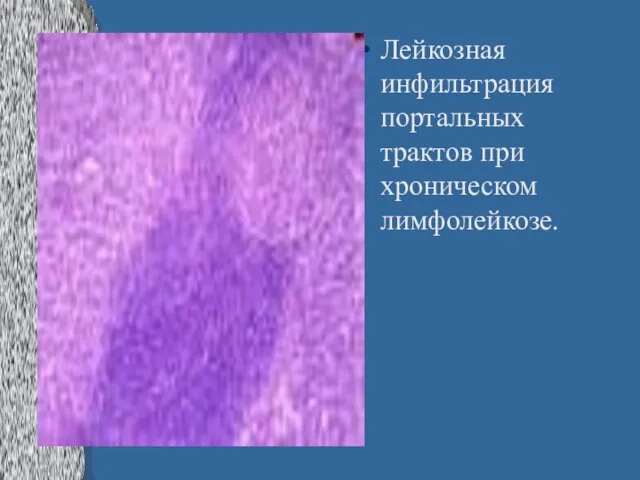
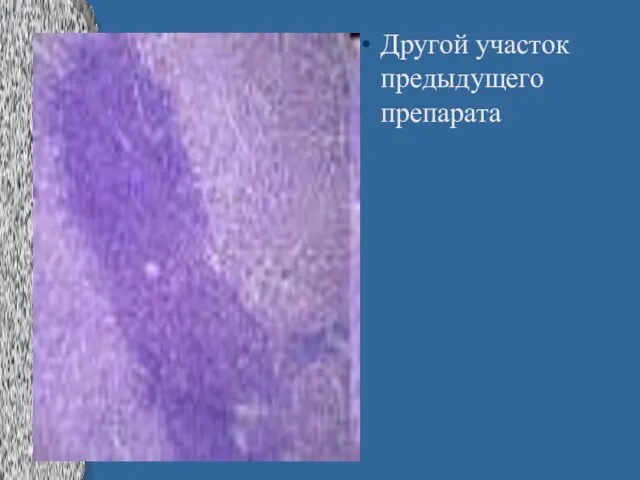
Слайд 31Лейкозная инфильтрация портальных трактов при хроническом лимфолейкозе.
Слайд 32Другой участок предыдущего препарата
Слайд 33Хронический лимфолейкоз. Некроз кровеносных сосудов с выходом лейкозных элементов в ткань головного

мозга
Слайд 35Хронический лимфолейкоз.
Участок крупного узелкового лейкемического инфильтрата в головном мозге

Слайд 36Клиника ОЛ:
Клинические проявления ОЛ являются следствием пролиферации и накопления злокачественных лейкозных бластных

клеток. количественно превышающих условный рубеж (более 1000 млрд) за которым истощаются компенсаторные возможности организма.
Слайд 37 Основной клинической симптоматикой \ОЛ служат процессы гиперплазии опухолевой ткани (бластная трансформация

костного мозга, увеличение лимфатических узлов, органов, появление опухолевых инфильтратов и т.д,) и признаки подавления нормального кроветворения.
Слайд 38Клиническая симптоматика развернутой стадии ОЛ складывается из 5 основных синдромов:
1. гиперпластического
2. геморрагического
3.

анемического
4. интоксикационного
5. инфекционных осложнений
Слайд 39 Гиперпластический синдром проявляется умеренным и безболезненным увеличением лимфоузлов, печени, селезенки (30-50%),

у 1\4 больных — увеличение миндалин, лимфоузлов средостения с симптомами сдавления. появляются кожные лейкозные инфильтраты (лейкемиды) в виде красновато-синеватых бляшек.
Слайд 40Лейкозная гиперплазия и инфильтрация костного мозга приводят к угнетению нормального кроветворения, в

результате чего развивается анемия и тромбоцитопения. тяжелая анемия с гемоглобином ниже 60 г\л, эритроциты менее 1-1,3х1012 отмечается у 30%. Глубокая тромбоцитопения (ниже 50х109\л) служит основной причиной одного из самых коварных клинических синдромов — геморрагического, который наблюдается у 50-60% больных. Геморрагические проявления весьма вариабельны: от мелкоточечных и мелкопятнистых единичных высыпаний на коже и слизистых оболочках до обширных кровоизлияний и профузных кровотечений — носовых, маточных, желудочно-кишечных и др.
Слайд 41Кровоизлияния очень часто сопровождаются неврологическими нарушениями, острыми расстройствами мозгового кровообращения.
Инфекционные процессы.,

наблюдаемые у 80-85% больных ОЛ, являются грозным, труднокупируемым осложнением. Наиболее многочисленная группа инфекционных осложнений бактериального происхождения 70-80%, включающая пневмонии, сепсис, гнойные процессы. Тяжелые инфекционные осложнения вирусного и грибкового генеза наблюдаются реже у 4-18 и 18-30% больных. В последнее время уменьшилась роль стафилококковой инфекции и возросло значение грамотрицательной флоры. количество грибковых инфекций обнаруживает тенденцию к увеличению До20%. Вирусные инфекции стали протекать тяжелее, участились случаи цитомегаловирусной инфекции, герпеса.
Слайд 42Клиническим проявлением локализации лейкозного процесса в оболочках и веществе головного мозга является

синдром нейролейкоза. Клиническая симптоматика нейролейкоза развивается постепенно и складывается из симптомов повышения внутричерепного давления и локальной симптоматики: менингоэнцефалический синдром, псевдотуморозный, расстройства функций черепно-мозговых нервов, поражение периферических нервов.
Слайд 43Картина крови в развернутой стадии острого лейкоза весьма характерна. Помимо анемии и

тромбоцитопении отмечается изменение числа лейкоцитов в довольно широких пределах: от 0,1х109\л До 100х109\л с преобладанием форм с нормальным и сниженным лейкопеническим (38%) или сублейкимическим (44%) числом лейкоцитов. Лишь у 18% больных количество лейкоцитов превышает 50х109\л.
Слайд 44У 30% больных бластные клетки в гемограмме отсутствуют. У большинства больных количество

бластных форм составляет от нескольких процентов до 80-90%. Клеточный состав гемограммы часто бывает мономорфным, представленный в основном бластными клетками. Зрелые гранулоциты выявляются в виде единичных палочкоядерных и сегментоядерных нейтрофилов.
Слайд 45Между бластными клетками и зрелыми гранулоцитами почти нет промежуточных форм, что отражает

провал в кроветворении — лейкемическое зияние (hiatus leukemicus). При нелимфобластных острых лейкозах в гемограмме могут обнаруживаться незрелые гранулоциты: промиелоциты, миелоциты, метамиелоциты, однако их количество невелико (Не более 10%).
Слайд 46 Основное диагностическое значение имеет исследование костного мозга. Основу диагностики ОЛ составляет

обнаружение в пунктате костного мозга более 30% бластных клеток. В отличии от четких критериев ОЛ в миелограмме, изменения в анализах периферической крови (наличие бластных клеток, лейкоцитов или лейкопения, анемия, тромбоцитопения) являются частой абсолютно обязательной и в разной степени выраженной лабораторной находкой.
Слайд 47 Стадии ОЛ:
1 стадия. Первая атака заболевания – это стадия развернутых клинических

проявлений, первый острый период, охватывающий время от первых клинических симптомов, установления диагноза, начала лечения до получения эффекта от лечения. Начальная стадия при ОЛ не очерчена. Небольшие симптомы интоксикации – повышенная утомляемость, слабость - неопределенны, наблюдаются не у всех больных.
Слайд 482 стадия. Ремиссия. Полной клинико-гематологической ремиссией называется состояние, характеризующиеся полной нормализацией, клинической

симптоматики (не менее 1 мес), анализов крови и костного мозга с наличием в миелограмме не более 5% бластных клеток и не более 30% лимфоцитов, м.б. незначительная анемия (не ниже 100г\л), небольшая тромбоцитопения (не менее 100х109\л).
Не полная клинико-гематологическая ремиссия - это состояние, при котором нормализуется клиническое показатели и гематограмма, но в пунктате костного мозга сохраняется не более 20% бластных клеток.
Слайд 493 стадия. Рецидив заболевания . обусловлен реверсией лейкозного процесса к прежним показателям

в результате выхода остаточной лейкозной клеточной популяцией из-под контролирующего действия цитостатической терапии. Клиника более выражена, чем в 1 стадии и труднее поддается терапии. В костном мозге нарастает бластоз, в периферическом крови - цитопения.
В соответствии с числом ремиссий м.б несколько рецидивов.
Слайд 50Полные клинико-гемотологические ремиссии более 5 лет (4 стадия) многие авторы расценивают как

выздоровление однако рецидивы лейкоза отмечены и после 5, 7 и даже 10 лет ремиссии.
Терминальная стадия лейкоза может выделяться как завершающий этап опухолевой прогрессии при полном истощении нормального кроветворения, резистентности к цитостатической терапии.
Слайд 51ЛЕЧЕНИЕ ОЛ.
Современный этап химиотерапии отличается применением программ, составленных в зависимости от патоморфологических

форм, особенностей течения заболевания. Эти программы позволили добиться ремиссии у 80-95% детей и 60-80% взрослых. Основное в лечении – цитостатическая терапия, направленная на максимальное уничтожение опухолевых клеток.
Слайд 52Разработка программ цитостатической терапии согласуется с данными клеточной кинетики при ОЛ. Известно,

что пролиферирующие клетки проходят фазы митотического цикла: фаза митоза М, самая короткая, характеризуется образованием 2 дочерних клеток, постмитотиче㗳кая фаза G1 - отражает период стабилизации, отдыха, фаза синтеза S - характеризуется синтезом, удвоением ДНК, премитотическая фаза G2, когда клетка готова к делению.
Слайд 53С позиций клеточной кинетики все химиопрепараты делятся на 2 группы.
Первая группа –

это химические агенты, специфически действующие на клеточный цикл.
Вторая - вещества действие которых проявляется независимо от цикла (циклонеспецифические).
Слайд 54Основные группы противолейкозных препаратов.
1. глюкокортикостероиды - нециклоспецифические, блок g1,s
2. антиметаболиты: 6-меркаптопурин, 6-тиогуанин,

метотрексат - циклоспецифические, вступают в конкурентные отношения с метаболитами, с предшествниками нуклеиновых кислот.
Цитозин - арабинозид (цитозар) - антикистаболит, блокирует синтез ДНК - циклоспецифичен.
Слайд 553.растительные алкалоиды, атимитотические средства - винкристин, винбластин - нециклоспецифичены, в больших дозах

блок g2\т.
4.алкилирующие средства - циклофосфан - нециклоспецифичен, блок G фазы.
5. производные нитромочевины – циклоспецифичны, лигибируют рост лейкозных клеток.
Слайд 566. противоопухолевые антибиотики (даунорубицин, рубиномицин, адренамицин) - ингибируют рост лейкозных клеток, подавляя

синтез ДНК, РНК
7. ферменты (L-аспирагиназа, этапозид), L-аспирагиназа нециклоспецифична, блок в G1, S фазе (разлагает аспирин). Этапозид действует в G2 фазе.
8. анракиноины (митоксантрон, амсакрин) - фазовонеспецифичны.
Слайд 57Необходимо учитывать следующие принципиальные положения:
· сочетание цитостатических препаратов оказывает большее цитостатическое действие,

причем комбинировать необходимо препараты различной фазово- и циклоспецифичности с нециклоспецифическими препаратами, чтобы охватить большее количество лейкозных клеток.
· соблюдение цикличности и прерывистости в применении препаратов
· длительность , упорность , достаточная активность терапии
Слайд 58В комбинированной цитостатической терапии различают следующие этапы:
1. индукция ремиссии
2. консолидация ремиссии
3. профилактика

нейролейкемии
4. лечение в ремиссию
5. постиндукционная терапии
Слайд 59индукция ремиссии заключается в проведении курсовой цитостатической терапии по эффективным программам при

условии развития ремиссии следующим этапом является консолидация (закрепление) ремиссии. Допустимо повторное проведение индукционной терапии или проведение более агрессивных схем.
Задачей лечения в период ремиссии является дальнейшая максимальная редукция бластных клеток. В этот период осуществляют непрерывную низкодозную поддерживающую терапию и\или периодические курсы реиндукции.
Слайд 60Лечение нелимфобластных (острых миелоидных) лейкозов:
современная терапия острых миелодных лейкозов (ОМЛ) включает как

химиотерапию так и трансплантацию костного мозга.
Первичная доза лечения называется индукционной химиотерапией. Наиболее эффективными препаратами являются цитарабин (ара-Д.) и антрациклин (даунорубицин). Базисная программа «7+3» заключается в использовании ара-Д. В дозе 100 мг\м2\сутки в течении 7 дней и даунорубицина в дозе 45 мг\м2\сутки в течении 3 дней при непрерывной инфузии.
Слайд 61В последние 15 лет с целью повышения эффективности производилась многочисленные попытки модификации

основной программы терапии острых нелимфобластных лейкозов. Однако увеличение доз продолжительности курса, добавление препаратов других групп не привели к существенному улучшению результатов индукционной терапии.
Слайд 62Схема лечения «5+2» дает на 10% ремиссий меньше (цитозар 100мг\м2 5 дней,

рубомицин 60мг\м2 2 дня.
Схема ОАН - онковин 2мг\день в\в, цитозар 100 мг\м2 7дней, преднизолон 100 мг внутрь 5 дней.
Схема ДАТ ( схема 7+3+ тиогуанин) 100мг\м2 внутрь ежедневно
Слайд 63сразу после констатации полной ремиссии проводят несколько (обычно 3) курсов консолидации по

программе индукции или близкой к ней. Но наиболее современным подходом к проблеме постиндукционной терапии является проведение нескольких курсов терапии, интенсивность которых превышает индукционную, для этой цели используется программы терапии, включающие так называемые высокие дозы цитозара (до 3 г\м2 каждые 12 часов)
Слайд 64При сохранении полной ремиссии переходят к следующему этапу – поддерживающей терапии в

ремиссии: курсы «5+2» проводят с интервалом 2,5-3 недели в течении 5 лет. Другой вариант терапии в ремиссию: ежемесячные введения Ара с 200мг\м2 5 дней в сочетании с другими противоопухолевыми препаратами: 1 мес 6-меркаптопурин 75 мг\м2 каждые 12 часов 5 дней, 2 мес - циклофосфан 1000 мг\м2 1 день курса, 3 мес - производные нитромочевины 75 мг\м2 1 день, 4 мес - рубомицин 45 мг\м2 1,2 день курса, 5 мес - винкристин 2 мг 1 день курса. Затем препараты меняются в отраженном порядке.
Слайд 65По данным многих авторов, риск рецидива после химиотерапии от 60-90%, а пятилетняя

выживаемость 10-50% больных острыми нелимфобластными лейкозами. Проведение трансплантации костного мозга (ТКМ), особенно у молодых лиц (моложе 20) дает пятилетнюю выживаемость после ТКМ наблюдается в 40-60% случаев. У больных старше 30 лет строгих преимуществ ТКМ не существует : длительная выживаемость достигается в 30-40% случаев после ТКМ и в 20-40% случаев после химиотерапии. Для подготовки больных к ТКМ применяют высокие дозы циклофосфана или цитозара и тотальное терапевтическое облучение тела. Нормальные костномозговые клетки должны быть получены от HLA- идентичного донора - сиблинга. Для ТКМ требуется несколько игл большого диаметра для аспирации костного мозга. Донору дают наркоз и помещают в положение на животе.
Слайд 66 Из обеих задних подвздошных остей делают примерно 200 аспираций. Набирают примерно

1 литр костного мозга, который затем фильтруют и вводят в\в реципиенту. Инфузированные клетки находят дорогу в костный мозг и в течении 3-4 недель, восстанавливают кроветворение. После трансплантации костного мозга рецидивы наступают у немногих больных, а основной причиной смерти являются осложнения трансплантации: отторжение трансплантата, реакция трансплантат против хозяина, иммунодефицит.
Слайд 67Химиотерапия больных острыми лимфобластными лейкозами (ОЛЛ):
прогресс в развитии противолейкозной терапии особенно демонстративен

при ОЛЛ. Количество полных ремиссии достигается до 90% детей и 70-80% у взрослых.
Для индукции ремиссии используется следующие программы:
ВПР
винкристин 1.5 мг\м2 1 и 3-й дни
рубомицин 60 мг\м2 3-4-5-й дни
преднизолон 40 мг\м2 ежедневно 8 дней
Слайд 68А-ВРП
L-аспарагиназа 15000 ЕД\м2 1-5
8-12
15-19
22-26 дни
VcR 2 мг в\в 8,15,22

дни
RmC 30-60 мг\м2 8,15.22 дни
преднизолон 40 мг\м2 8-12
15-19
22-26 дни
Слайд 69АЦОП (СНОР)
адриабластин 50 мг\м2 1 день
циклофосфан 750 мг\м2 1 день
онковин 2 мг

1 день
преднизолон 100 мг\м2 1 5 день
Этап консолидации ремиссии осуществляется построением индукционных программ или интенсификация их.
(СНОР, РОМР, СОАР)
Слайд 70СОАР
циклофосфан 50 мг\м2 каждые 8 часов 4 дня
винкристин 2 мг 1 день

в\в
(онковир)
цитозар 50 мг\м2 каждые 8 часов
преднизолон 60 мг\м2 внутрь 4 дня.
Слайд 71Поддерживающая терапия в ремиссии ОЛЛ - признанный и необходимый этап терапии (начинается

через 7-10 дней после консолидации)
6-меркаптопурин 75 мг\м2 внутрь ежедневно 5 дней в неделю
метотрексат 20 мг\м2 1 раз в неделю на 6 дней
циклофосфан 200 мг\м2 1 раз в неделю 7 дней.
Каждые 2-3 мес проводят курсы усиления (СОАР, РОМР, СНОР).
Слайд 72Профилактика и лечение нейролейкемии:
Профилактика нейролейкоза должна начинаться рано - в периоде индукционной

терапии. Многие зарубежные гематологи предпочитают комбинированный метод, включающий облучение головы в суммарной дозе 18-24 Гр и эндолюбальное введение метотрексата 12,5 мг\м2 4-6 раз интервалом 3-5 дней, возможно сочетание метотрексата и цитозара (30 мг\м2 ). Тестом, подтверждающим диагноз, является исследование ликвора, глазного дна, ЭЭГ, присоединение неврологической симптоматики, для лечения - наиболее универсальным средством является интратекальное введение метотрексата в дозе 12,5 мг\м2 каждые 5 дней.
Слайд 73Помимо метотрексата, можно вводить и другие цитостатические препараты: цитозар (30 мг\м2 ),

циклофосфан (80-100 мг\м2 ). В случае недостаточного эффекта целесообразно использовать лучевую терапию в локальной разовой дозе 50-200 Гр через 1-2 дня, курс продолжают до клинического эффекта. Лечение нейролейкоза следует продолжать до полной санации ликвора.
Слайд 74Симптоматическая (вспомогательная) терапия ОЛ:
наличие прогрессирующего злокачественного лейкозного процесса, проведение цитостатической терапии, сопровождающейся

тяжелым токсическим действием, глубокое нарушение и депрессия нормального гемопоэза на фоне самого процесса, усиливаемые цитостатической терапией, ведут к различной степени декомпенсации клинического состояния больных. Это определяет необходимый объем лечебных мероприятий , называемых зарубежными гематологами поддерживающей (вспомогательной) терапией, терапией прикрытия.
Слайд 75Вспомогательная терапия включает трансфузионную заместительную терапию, дезинтаксикационное лечение, иммунотерапию, лечение инфекционных осложнений,

профилактика и лечение нейролейкемии.
Трансфузионная терапия предполагает заместительное лечение переливаниями недостающих компонентов крови? При прогрессирующем снижении содержания гемоглобина ( 60 г\л и менее) показаны переливания эритроцитарной массы, трансфузии концентрата тромбоцитов показаны больным при снижении тромбоцитов ниже 20х109 или при развитии геморрагического синдрома. Трансфузия тромбоцитов обеспечивают остановку кровотечений и понижение тромбоцитов над критическим уровнем, летальность от геморрагического синдрома снижается почти в 3 раза. В борьбе с геморрагическим синдромом используется Е-аминокапроновая кислота, дицинон, адроксон, плазма.
Слайд 76Причиной геморрагического синдрома может быть не только тромбоцитопения, но и развитие ДВС-синдрома,

который чаще развивается при остром промиелоцитарном лейкозе (М3). Наличие в клетках М3 большого количества гранул, содержащих кислые мукополисахариды, обуславливает развитие ДВС-синдрома, клинически выражающегося в тяжелой кровоточивости. До разработки современных методов лечения М3 основной причиной смерти являлись кровоизлияния в мозг. В настоящее время для купирования геморрагических осложнений при М3 одновременно с химиотерапией применяется гепарин 1,503,0 мг\кг м.т.\сут , большие дозы тромбоцитов (1-2 Ед\10 кг м.т.) и свежезамороженная плазма.
Слайд 77Наиболее эффективными дезинтаксикационными средствами являются гемодез, растворы альбумина, реополиглюкин, солевые растворы, 20%

раствор сорбита или 15% раствор маннита.
Управляемая гемодилюция снижает концентрацию токсических веществ в плазме, а последующий форсированный диурез обеспечивает их удаление их организма. Эффективны экстракорпоральные методы: гемосорбция, плазмаферез, плазмосорбция, бластаферез.
Цель иммунотерапии - снятие иммунологической противоопухолевой толерантности , организация активного иммунологического ответа.
Слайд 78Существует активная иммунотерапия, пассивная и адоптивная. Активная иммунотерапия может быть специфической и

не специфической. Специфическая - заключается в иммунизации аутологичными или аллогенными клетками другого больного с аналогичным заболеванием . с целью неспецифической активной иммунологической применяется вакцина БЦЖ и др. Пассивная иммунотерапия состоит в введении сывороток, иммуноглобулинов. Адаптивная терапия - это пересадка костного мозга, лимфоидных органов, введение лейкоцитов.
Слайд 79Более перспективным направлением в иммуномодулирующей терапии является применение препаратов интерферона. И лейкоцитарный

интерферон и рекомбинантный реаферон характеризуются большим диапазоном терапевтического действия. На фоне введения реаферона уменьшаются симптомы интоксикации, сокращаются размеры лимфоузлов, печени и селезенки, снижается количество лейкозных клеток в крови.
Наиболее перспективным направлением иммунологического плана, можно считать использование моноклональных антител (МА) в соответствии с фенотипом при различных формах ОЛ.
Слайд 80ЛЕЧЕНИЕ инфекционных осложнений:
основным методом их лечения является своевременная и адекватная антибактериальная терапия.

Необходимо применять антибиотики широкого спектра действия, целесообразнее комбинировать антибиотики различных классов: пенициллины, аминогликозиды, цефалоспорины (с учетом чувствительности микрофлоры). В тех случаях, когда лихорадка продолжается более 48 часов, схему антибиотикотерапии меняют.
Слайд 81Для восстановления иммунологической защиты применяются стимуляторы естественного иммунитета: продигиозан, -глобулин, лизоцим, интерферон.

В результате появления антибиотиков нового поколения их группы пенициллинов, аминогликазидов и цефалоспоринов, а так же нового антибиотика бетта-лактама, эффективность лечения бактериальных инфекций заметно повысилась.
Слайд 82Лечение вирусных осложнений соответствует общим принципам лечения инфекций, существенной антивирусной активностью особенно

в отношении герпетических вирусных инфекций обладают ацикловир (зовиракс) и видарабин.
Грибковое поражение слизистых оболочек поддаются лечению нистатином и леворином, противогрибковым действием обладает и 5-НОК. ПРИ ТЯЖЕЛЫХ ГРИБКОВЫХ ГЕНЕРАЛИЗОВАННЫХ ПРОЦЕССАХ С РАЗВИТИЕМ сепсиса, показано лечение амфотерицином при глубокой миелодепрессии со снижением числа гранулоцитов ниже 0.2х109\л , когда резко возрастает опасность инфицирования, целесообразно изоляция и полуизоляция больных в стерильных блоках, асептических палатах, с целью профилактики эндогенного инфицирования применяется стерилизация кишечника (антибиотиками, бактериофагами).
Слайд 83ПРОГНОЗ ЗАБОЛЕВАНИЯ :
одним из самых главных прогностических критериев является ВОЗРАСТ больного. У

взрослых моложе 30 лет удается индуцировать ремиссии. Критическим возрастом для прогноза является 30-60 лет. Значимость пола для прогноза меньшая, чем возраста. Однако, у женщин ремиссии и индуцируются достоверно чаще ,чем у мужчин.
Слайд 84Неблагоприятными прогностическими факторами являются: высокая лихорадка, инфекции, кровотечения, большие экстрамедуллярные разрастания, нейролейкоз.
Некоторые

гематологические данные: лейкоз более 20х109\л, бластоз более 50х109\л, анемия менее 90 г\л, тромбоцитопения менее 30х1012\л,- считаются прогностически плохими.
Слайд 85Имеет плохое прогностическое значение тип лейкоза М3,М4,Л3. Цитогенетические исследования показали, что нормальный

кариотип коррелирует с более высокой частотой ремиссий и выживаемостью больных. Изучение функционального состояния лейкозных клеток позволило выявить дополнительные прогностические факторы, сохранение колониеобразующей способности, кинетические параметры. Наличие многих неблагоприятных факторов приводит к резистентности к проводимой цитостатической терапии.




















































































 Команды алгоритмического языка Цикл n раз
Команды алгоритмического языка Цикл n раз Оформление выписки листка нетрудоспособности
Оформление выписки листка нетрудоспособности Гармония пространства
Гармония пространства Стилевые особенности индивидуальности
Стилевые особенности индивидуальности Презентация на тему ПРОБЛЕМНО – ПОИСКОВЫЕ ТЕХНОЛОГИИ НА УРОКАХ РУССКОГО ЯЗЫКА
Презентация на тему ПРОБЛЕМНО – ПОИСКОВЫЕ ТЕХНОЛОГИИ НА УРОКАХ РУССКОГО ЯЗЫКА  Мордовская народная вышивка
Мордовская народная вышивка Мифы Древней Греции
Мифы Древней Греции Домашний арест в системе мер пресечения
Домашний арест в системе мер пресечения Фаст фуд
Фаст фуд Классификация и система обозначения автомобилей и автобусов
Классификация и система обозначения автомобилей и автобусов  імунна регуляція -1
імунна регуляція -1 Мой любимый вид спорта фигурное катание
Мой любимый вид спорта фигурное катание Учебные материалы к уроку русского языка в 6 классе по теме:
Учебные материалы к уроку русского языка в 6 классе по теме: Программа транснационального сотрудничества ЕС «Регион Балтийского моря» на 2007-2013 годы
Программа транснационального сотрудничества ЕС «Регион Балтийского моря» на 2007-2013 годы Закон всемирного тяготения. Движение планет
Закон всемирного тяготения. Движение планет Происхождение и развитие личности (персоногенез)
Происхождение и развитие личности (персоногенез) Преодоление последствий рисковых ситуаций
Преодоление последствий рисковых ситуаций ЭСТАФЕТА ПИОНЕРСКИХ ПОКОЛЕНИЙ
ЭСТАФЕТА ПИОНЕРСКИХ ПОКОЛЕНИЙ Ганодерма Люцидум - вечный источник здоровья
Ганодерма Люцидум - вечный источник здоровья PIETER BRUEGHEL the Elder (1525-1569)
PIETER BRUEGHEL the Elder (1525-1569) Специальное аварийно-спасательное оборудование и инструменты
Специальное аварийно-спасательное оборудование и инструменты  Презентация на тему Город-герой Новороссийск
Презентация на тему Город-герой Новороссийск  Компетентностный подход – это как приведение: все о нем говорят, но мало кто видел
Компетентностный подход – это как приведение: все о нем говорят, но мало кто видел Интерактивное AR-приложение
Интерактивное AR-приложение Портал тестирования НГУ
Портал тестирования НГУ Введение рынка мощности и перспективы либерализации оптового рынка электроэнергии.
Введение рынка мощности и перспективы либерализации оптового рынка электроэнергии. Тянем заказчика за уши
Тянем заказчика за уши Овсяное печенье
Овсяное печенье