Слайд 2Absolutní indikace jednostranné ventilace
Nebezpečí kontaminace zdravé plíce patologickým sekretem.
Velká bronchopleurální píštěl.
Chirurgické otevření

dýchacích cest.
Ruptůra tracheobronchiální.
Transplantace plic.
VTS.
Слайд 3Relativní indikace jednostranné ventilace
Slouží k usnadnění práce operatéra tak, aby byla plíce

klidná, nevzdušná a kolabovaná k hilu.
Menší traumatizace plíce.
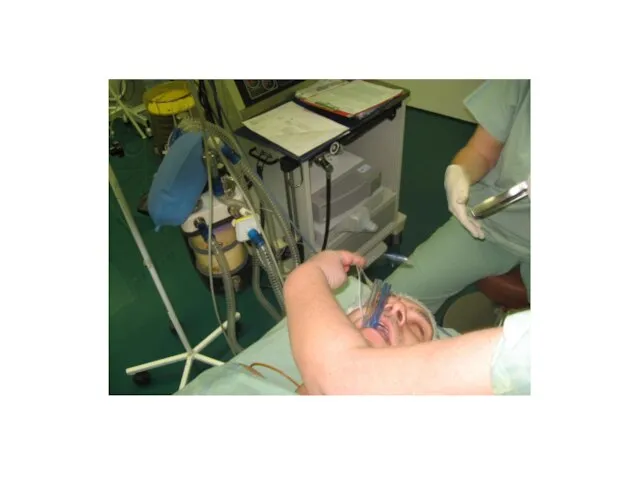
Слайд 4Technika zajištění dýchacích cest pro jednostrannou ventilaci
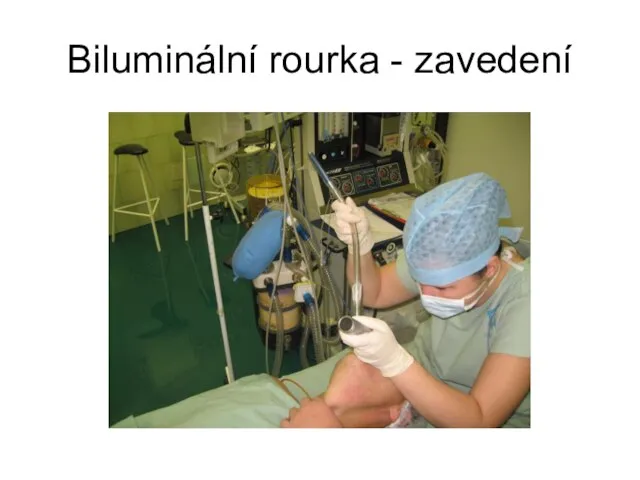
Biluminální rourka.
Jednoluminová rourka s bronchiálním blokátorem

/ Fogartyho katétr /.
Rourka Univent (TM).
Standardní tracheální rourka.
Слайд 5Standardní tracheální rourka
Historicky nejstarší, dříve jedině dostupná.
Zavedena distálně do hlavního bronchu.
Nevýhody –

neumožňuje přístup do operované plíce / odsátí sekretu, reexpanze plíce dle přání chirurga nebo při řešení komplikací /, toto je možné pouze po jejím stažení do trachey.
Výhody – dostupnost, jednoduchost a rychlost zavedení, při nezkušenosti s jinými technikami, nebo když není vybavení.
Слайд 6Tracheální rourka s bronchiálním blokátorem
Používá se málo.
Indikace – děti, stenóza v DC,

antepozice a deformity vstupu do DC.
Nevýhody – problematický přístup do operované plíce.
Výhody – jednoduchost zavedení, pacient se nemusí po výkonu přeintubovávat.
Kontrola uložení fibroskopem.
Слайд 7Univent ( TM )
Umožňuje použití u dospělých i dětí.
Rourka standardně tvarovaná, část

lumen tvoří kanál pro blokátor.
Blokátor je dutý s těsnícím balónkem.
Umožňuje odsátí a reexpanzi plíce, aplikaci kyslíku. Tenký průsvit – dlouhá časová konstanta, častá obstrukce.
Kontrola zavedení fibroskopem.
Peroperačně častá dislokace.
Malé riziko tracheobronchiálního poranění.
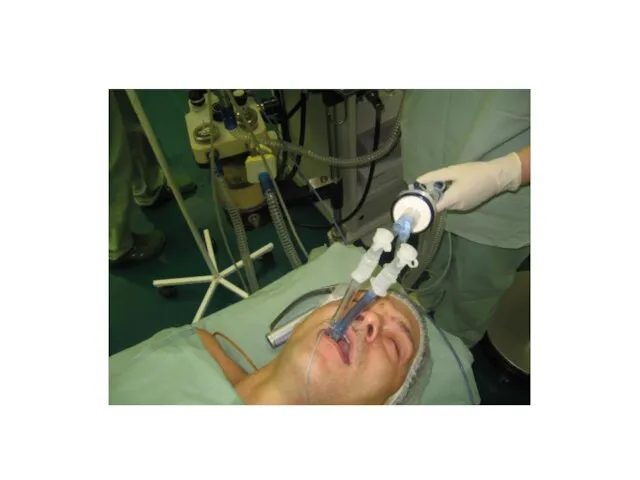
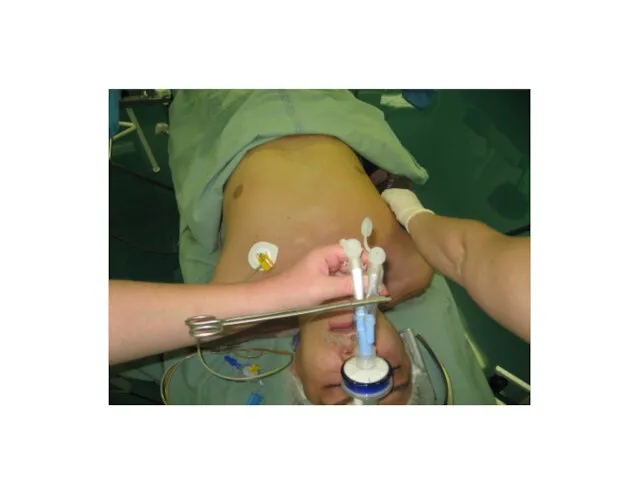
Слайд 10Biluminální tracheální rourka
Standard současné doby u dospělých.
Odděluje obě plicní křídla, umožňuje nezávislou

ventilaci, kolabování, přístupná fibroskopicky, možnost odsávání, reexpanzi kolabované plíce.
K dispozici v pravostranném a levostranném provedení.
Слайд 12Biluminál dle Robertshawa
Bez karinálního háku, levo i pravostranná.
Velikost 28 / jen levá

/, 35, 37, 39, 41 Ch odpovídá vnitřní průměr 4,5, 5, 5,5, 6, 6,5.
D tvar průřezu.
P a L se liší zakřivením, perforací v místě bronchiální těsnící manžety / P /,která slouží k ventilaci pravého horního bronchu.
Relativně snadno se zavádějí, obtížnější odhad hloubky zavedení a fixace.
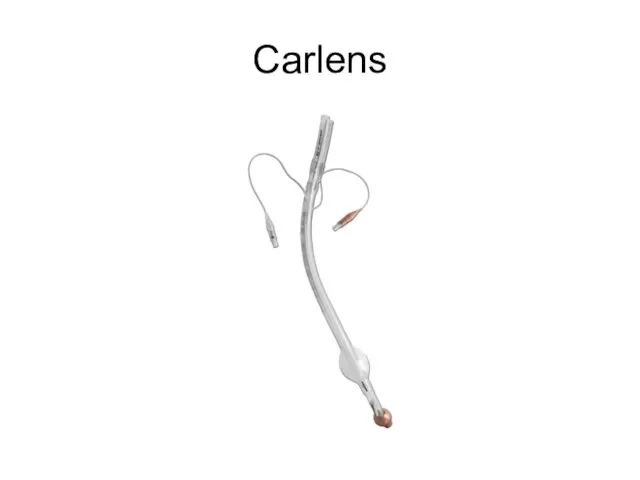
Слайд 15Carlens L a White P
Karinální hák. Větší riziko traumatizace.
Velikost 35, 37, 39,

41 odpovídá vnitřní průměr 5, 5,5 , 6, 6,5. O tvar.
Obtížněji se zavádí, lépe fixují.
Perforace v místě bronchiální manžety.
Слайд 18Vzdálenost odstupu bronchu pro levý horní lalok :
muži 5,4 +/-

0,7 cm
ženy 5 +/- 0,7 cm
Vzdálenost odstupu bronchu pro pravý horní lalok :
muži 2,3 +/- 0,7 cm
ženy 2,1 +/- 0,7 cm
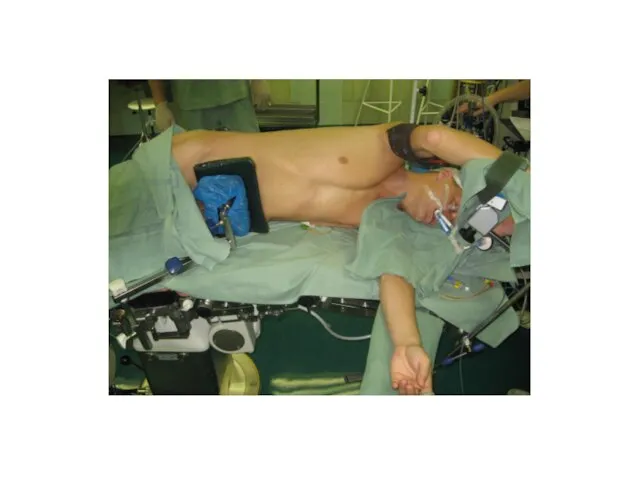
Слайд 29Ventilace při nitrohrudním výkonu
Poloha obvykle na boku.
Otevřený hrudník.
Řízená ventilace – UPV IPPV

– zabraňuje posunu mediastina a paradoxnímu dýchání.
Před kolapsem je horní plíce dobře ventilovaná / při otevřeném hrudníku hyperventilovaná / a hypoperfundovaná.
Dolní plíce je hypoventilovaná a hyperperfundovaná.
Слайд 30Obě plíce funkčně odděleny, operovaná nedýchá, nehybná, kolabovaná.
Mizí alveolární plocha pro výměnu

plynů, zvýší se P – L zkrat. Důsledkem je pokles paO2, vzniká hypoxemie / míra rozdílná /.
Výměna CO2 není obvykle významněji ovlivněna.
Слайд 31Ovlivnění oxygenace
Hypoxická plicní vasokonstrikce – sníží zkrat na 20 – 30 %

oproti výchozím 40 – 50 %.
Cave faktory zvyšující HPV v dolní plíci : nízké FiO2, podchlazení.
Cave faktory snižující HPV v horní plíci : vasodilatační látky / NTG, nitroprussid, aminophyllin, isoprenalin, dobutamin, Ca blok./, hypokapnie. Inhalační anestetika HPV mírně snižují, i.v. anestetika jsou neutrální.
Слайд 32Ovlivnění oxygenace
Selektivní PEEP dolní plíce – zlepší ventilaci a V/Q, ale může

zde zvýšit cévní resistenci, pak zhorší zkrat. Efektivní cca 25 %.
Gravitace – sníží perfůzi horní plíce.
Chirurgická manipulace s horní plící – mechanická komprese, ale uvolnění PG.
Funkční stav dolní plíce.
Слайд 33Pokles saturace
Úprava ventilačního režimu. Vt 8 – 10 ml / kg, DF

10 / min, Ti : Te 1 : 1,5.
FiO2 1,0
Intermitentně ventilovat horní plíci.
Insuflace 02 do horní plíce.
JET do horní plíce.
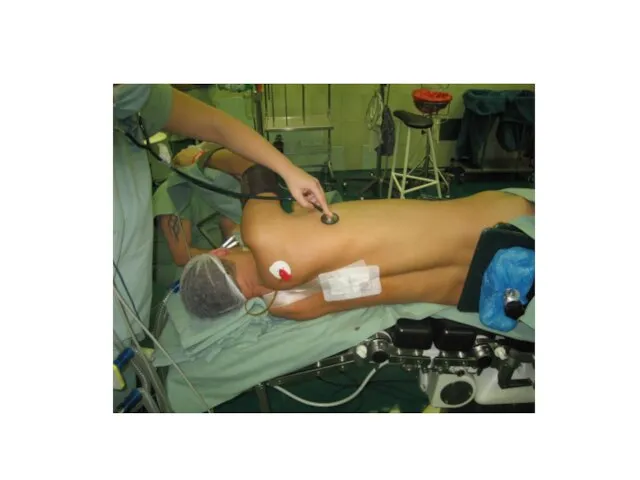
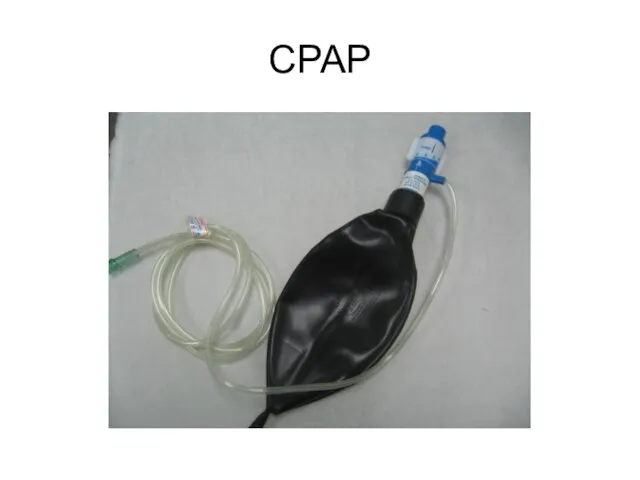
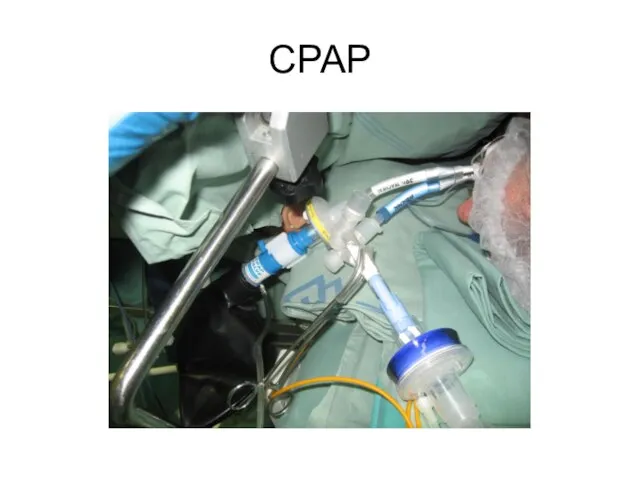
CPAP do horní plíce.
Zaklemování a. pulmonalis.
Слайд 37Doba jednostranné ventilace má být co nejkratší.
Míru poklesu paO2 a saturace nelze

předem odhadnout.
Spirometrie : FVC – forsírovaná vitální kapacita, FEV1 – forsírovaný expirační vteřinový objem. Pro pneumonektomii přes 65 % n.h., pro lobektomii přes 50 % n.h..
Слайд 38Ukončení výkonu
Zkouška těsnosti sutůry.
Před uzavřením hrudníku přetlak cca 30 cm H20 –

provzdušnění atelektáz.
Je – li pooperačně potřeba UPV u biluminálu nutno přeintubovat.
Pooperační drenáž nezbytná – CAVE PNEUMONEKTOMIE x LOBEKTOMIE.
Слайд 39Videothorakoskopie
Jednostranná ventilace naprosto nutná.
Miniinvazivní.
Podstupují i pacienti k otevřenému výkonu neindikovaní.

Слайд 40Hrudní fáze operace jícnu
Hrudní fáze - nutná separace plic – kolabovaná plíce

umožňuje operatérovi přístup k jícnu, plíce není traumatizovaná, není redukován plicní parenchym.
Слайд 41Ostatní hrudní výkony
Mediastinoskopie, mediastinální tumory včetně thymektomie, operace na hrudní stěně –

obvykle standardní tracheální rourka.
Слайд 42Operace na dýchacích cestách
Resekce stenotické trachey – nejčastěji po tracheostomii, méně pointubační,

vyjímečně tumor.
Dle zvyklostí pracoviště – lze LM, resp. OTI v kombinaci s JET nebo intubací distálního pahýlu tenkou tracheální rourkou.






























 Анализ работы ШМО учителей начальных классов
Анализ работы ШМО учителей начальных классов Урок - путешествие в зимний лес
Урок - путешествие в зимний лес Афанасий Афанасьевич Фет
Афанасий Афанасьевич Фет Уроки доброты
Уроки доброты Nature Rep и BERRISOM
Nature Rep и BERRISOM Подготовка космонавтов к полёту в космос
Подготовка космонавтов к полёту в космос Колорит. Колірний контраст
Колорит. Колірний контраст Колебания Солнца и звезд и температурные волны в фотосфере
Колебания Солнца и звезд и температурные волны в фотосфере АФЕРА 2007 ГОДА.СПЕЦОПЕРАЦИЯ «ВЫБОРЫ 2 ДЕКАБРЯ 2007 г.»
АФЕРА 2007 ГОДА.СПЕЦОПЕРАЦИЯ «ВЫБОРЫ 2 ДЕКАБРЯ 2007 г.» Духовно-нравственное воспитание младших школьниковБолотова Зоя владимировна
Духовно-нравственное воспитание младших школьниковБолотова Зоя владимировна Влияние глобализации на образование и науку
Влияние глобализации на образование и науку Тактические схемы для урочных и внеурочных занятиях по теме: Нападение через центрового
Тактические схемы для урочных и внеурочных занятиях по теме: Нападение через центрового Современные художники города Омска
Современные художники города Омска Клубный час Как вести себя за столом? Основы столового этикета
Клубный час Как вести себя за столом? Основы столового этикета Чудо-магнит
Чудо-магнит Деньги
Деньги Презентация на тему Обособленные члены
Презентация на тему Обособленные члены Революционное народничество второй половины 60 – начала 80-х гг
Революционное народничество второй половины 60 – начала 80-х гг Вредные привычки и их влияние на здоровье человека
Вредные привычки и их влияние на здоровье человека Древнегреческий театр рождение трагедия и комедия архитектура театра
Древнегреческий театр рождение трагедия и комедия архитектура театра Презентация на тему Конкурс эрудитов (9 класс)
Презентация на тему Конкурс эрудитов (9 класс) Налогообложение
Налогообложение Сельская школа в современных условиях.
Сельская школа в современных условиях. Презентация на тему Герои России
Презентация на тему Герои России «О реализации Программы антикризисных мер Правительства РФ на 2009 год»
«О реализации Программы антикризисных мер Правительства РФ на 2009 год» Presentation Title
Presentation Title  «ПУТЬ К УСПЕХУ» ПРОГРАММА Профилактической антинаркотичекой работы с родителями по уровням образования (ДОУ, начальная школа, ср
«ПУТЬ К УСПЕХУ» ПРОГРАММА Профилактической антинаркотичекой работы с родителями по уровням образования (ДОУ, начальная школа, ср Презентация на тему Нефтяная и газовая промышленность Украины
Презентация на тему Нефтяная и газовая промышленность Украины