Содержание
- 2. Особенности воспалительных заболеваний ЧЛО в детском возрасте развитие острых и обострение хр.воспалительных процессов, как правило, протекают
- 3. Критические периоды развития ИС у детей I период - Период новорожденности: Иммунная система новорожденного находится в
- 4. продолжение III период – 2-3 года жизни ребенка. У малыша значительно расширяются контакты с окружающим миром.
- 5. продолжение V период -– подростковый возраст (12-13 лет у девочек; 14-15 лет – у мальчиков). Период
- 6. Критические периоды иммунобиологической реактивности
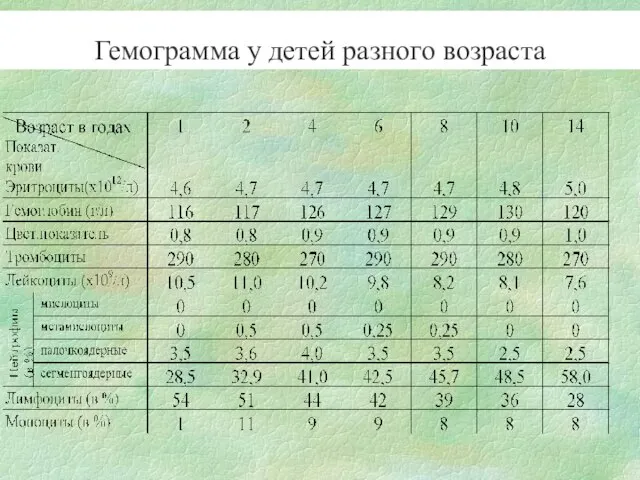
- 7. Гемограмма у детей разного возраста
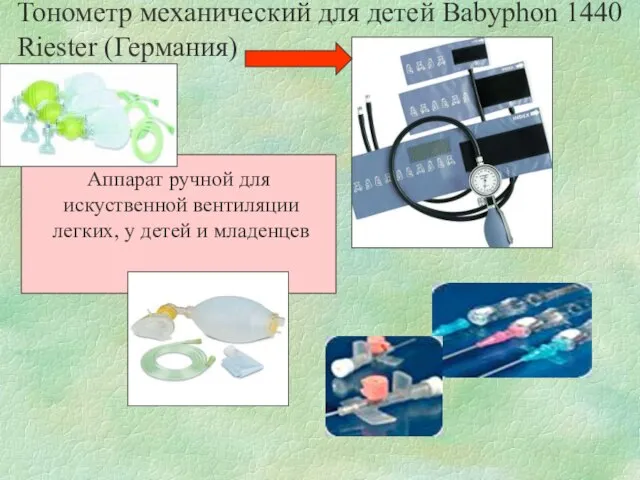
- 8. Тонометр механический для детей Babyphon 1440 Riester (Германия) Аппарат ручной для искуственной вентиляции легких, у детей
- 9. Инструменты и оборудование, необходимое для оказания неотложной медицинской помощи на приеме в амбулаторных условиях 1 Тонометр
- 10. Параметры и область применения различных видов периферических венозных катетеров
- 11. Перечень лекарственных препаратов, необходимых для оказания неотложной медицинской помощи на приеме в амбулаторных условиях 1 Адреналин
- 12. продолжение 16 Нитроглицерин в табл. 0.0005 № 40 17 Аммиак во флаконе 10% - 40 мл
- 13. Небулайзер
- 14. ВОЗРАСТНЫЕ ПЕРИОДЫ ЖИЗНИ РЕБЕНКА
- 15. Схема возрастной периодизации у детей
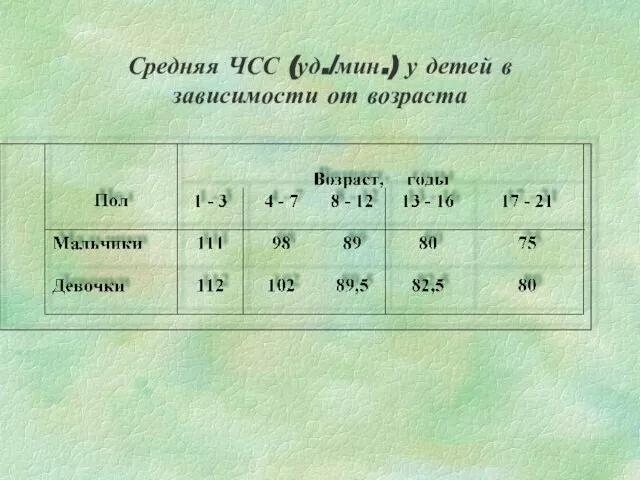
- 16. Средняя ЧСС (уд./мин.) у детей в зависимости от возраста
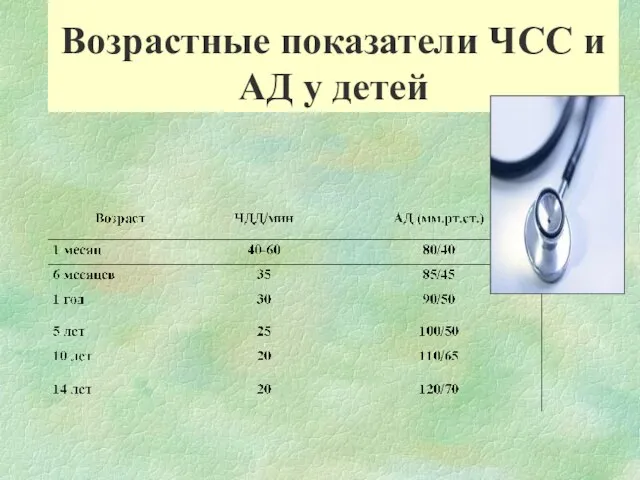
- 17. Возрастные показатели ЧСС и АД у детей
- 18. Эмпирический расчет массы (М) тела у детей
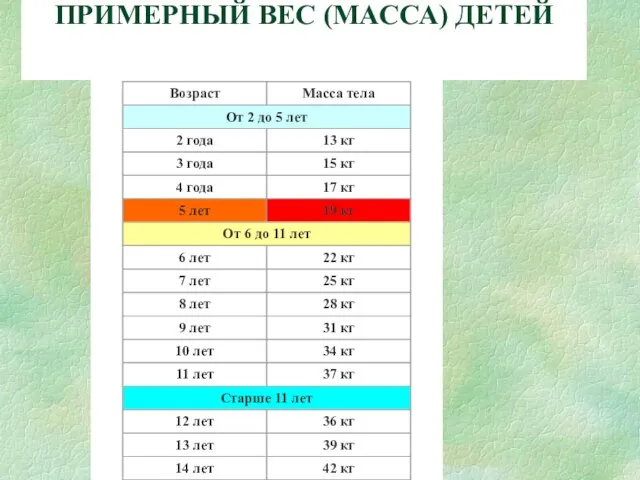
- 19. ПРИМЕРНЫЙ ВЕС (МАССА) ДЕТЕЙ
- 20. Единицы измерения в дозах препаратов
- 21. Пути введения лекарственных средств По скорости достижения пиковой концентрации лекарств в кровяном русле различают следующие пути
- 22. Подкожный путь - не удовлетворяет требованию срочной доставки лекарственного средства в кровяное русло при экстренной ситуации.
- 23. продолжение ИНТРАТРАХЕАЛЬНОЕ ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ В интубационную трубку, если была выполнена интубация, или через lig. conica
- 24. продолжение Подъязычный путь введения (в мышцы полости рта)- для обеспечения срочной доставки препарата в кровь в
- 25. продолжение Внутримышечный путь введения применяется тогда, когда требуется среднесрочное (в пределах 15-20 мин.) воздействие лекарственного средства.
- 26. Развитие психосоматических нарушений в зависимости от пола и возраста детей в стоматологической практике (В.В.Миленин, 2012) Тревожно-фобические
- 27. Клинические проявления фобического синдрома на поведенческом уровне Общие страхи разделение/расставание 63,9% депрессия/агрессия засыпание/сон интерес к новому
- 28. Выводы Возраст ребенка имеет определенное влияние на развитие психосоматических нарушений. Чем меньше по возрасту ребенок, тем
- 29. ИСТЕРИЧЕСКИЙ СИНДРОМ В случаях истерического невроза подразумевается конфликт между субъективно завышенными желаниями и возможностями их реального
- 30. Клинические проявления истерического синдрома (ИС) .Начало – ощущение подкатывания клубка к горлу. . Плач с выкриками,
- 31. Аффективно-респираторные судороги - приступы апноетических судорог, возникающих при плаче ребенка. Характерны для детей с повышенной нервно-рефлекторной
- 32. Неотложная помощь Аффективно-респираторные судороги можно предупредить переключением внимания ребенка в момент крика. Во время судорожного припадка
- 33. Неотложная помощь: необходимо удалить из помещения посторонних людей, создать спокойную обстановку. Медицинскому персоналу следует вести себя
- 34. ОБМОРОК (syncope; син. синкопе, синкопальное состояние) - внезапная кратковременная потеря сознания с утратой мышечного тонуса вследствие
- 35. Классификация обмороков
- 36. Наиболее частые причины обморока у детей I-болезни неврологического профиля: эпилепсия, вегето-сосудистая дистония, истерия, аффективно-респираторный. II- болезни
- 37. Клиническая картина обморока .Пресинкопальное состояние (липотимия): .Состояние общего дискомфорта, .Зевота, .Потемнение в глазах и/или мелькание “мушек”
- 38. продолжение .Синкопальное состояние: .Потеря сознания, .Мышечный тонус резко снижен, .Кожные покровы (лицо) бледные, .Зрачки широкие, .Пульс
- 39. продолжение .Постсинкопальный период: .Общая слабость, .Головная боль, .Артериальная гипотония, .Головокружения, .Бледность кожных покровов.
- 40. Неотложная терапия I Организационные .прекратить манипуляции; .уложить ребенка горизонтально, приподняв ножной конец на 40-50°; .ослабить пояс
- 41. Медикаментозная терапия обморока III Медикаментозная терапия при затянувшемся обмороке: 10% раствор кофеина-бензрата натрия из расчета 0,1
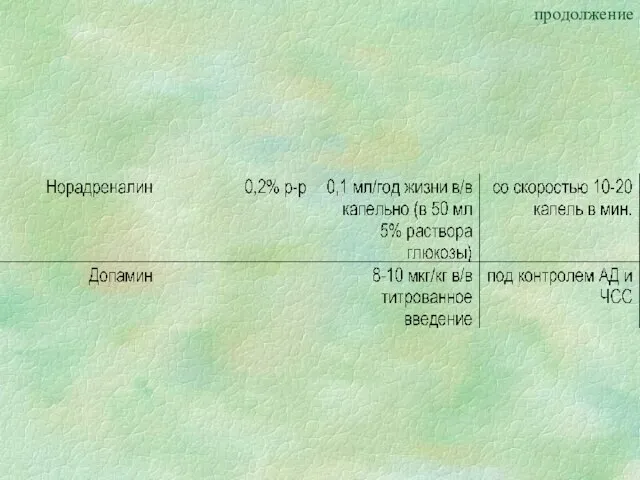
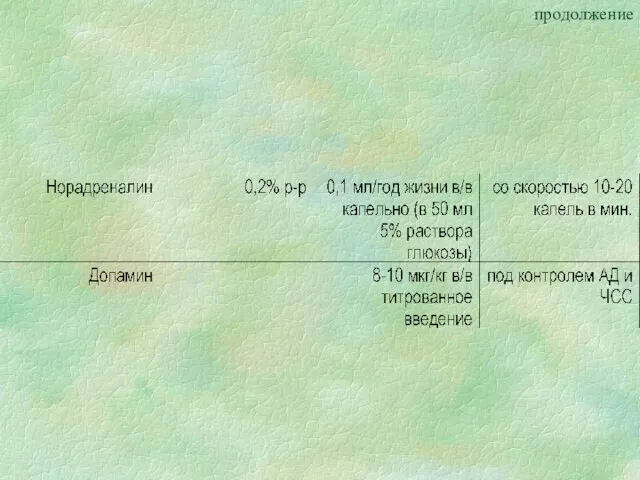
- 42. Дозы лекарственных препаратов, используемых при неотложной терапии обморока и/или коллапса у детей
- 43. продолжение продолжение
- 44. продолжение
- 45. Примечание 1). Использование дыхательных аналептиков не показано из-за отсутствия длительного расстройства дыхания при синкопах. 2).Применение прессорных
- 46. КОЛЛАПС КОЛЛАПС (collapsus; лат. сollabor, collapsus внезапно падать, падать в обморок) – угрожающая жизни острая сосудистая
- 47. В зависимости от клинических проявлений условно принято выделять три фазы (варианта) коллапса: симпатотоническая, ваготоническая и паралитическая.
- 48. продолжение II Ваготоническая фаза обусловлена значительным расширением артериол и артериовенозных анастомозов, что сопровождается депонированием крови в
- 49. продолжение
- 50. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ КОЛЛАПСЕ I Организационные мероприятия .Прекратить манипуляции; .Уложить ребенка горизонтально на спину со слегка
- 51. продолжение II Медикаментозная терапия 1).Симпатотоническая фаза .2% раствор папаверина гидрохлорида из расчета 0,1 мл/год жизни или
- 52. 2) Ваготоническая и / или паралитическая фазы коллапса Обеспечив доступ к периферической вене, начать инфузионную терапию
- 53. продолжение .при некупирующейся артериальной гипотензии: повторно ввести в/в капельно 0,9% раствор натрия хлорида или раствор Рингера
- 54. Дозы лекарственных препаратов, используемых при неотложной терапии обморока и/или коллапса у детей
- 55. продолжение продолжение
- 56. продолжение
- 57. АНАФИЛАКТИЧЕСКИЙ ШОК Анафилактический шок (АШ) - остро развивающийся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного
- 58. продолжение В стоматологической практике аллергическая реакция может быть на метилбисульфит, находящийся в карпуле анестетика, содержащего вазоконстриктор,
- 59. ДИАГНОЗ Диагноз основан на совокупности анамнестических и клинических данных. Дифференциальный диагноз проводят с вазовагальным коллапсом. Для
- 60. Клинические варианты течения анафилактического шока
- 61. Разделение шоков по скорости наступления клинической картины и прогнозу
- 62. Клинические проявления АШ .Беспокойство, чувство страха, .Ощущение жара .Головокружение .Шум в ушах .Бледность кожных покровов, их
- 63. Неотложная терапия АШ I Организационные мероприятия: .Прекратить манипуляции .Дополнительному персоналу вызвать скорую медицинскую помощь Ребенка уложить
- 64. продолжение .Провести ревизию и туалет ротовой полости, чтобы убедиться в проходимости дыхательных путей, нужно следить за
- 65. Обеспечить доступ к вене!!! Катетеризация периферической вены Ничто не бывает столь важным для пациента в критическом
- 66. Параметры и область применения различных видов периферических венозных катетеров
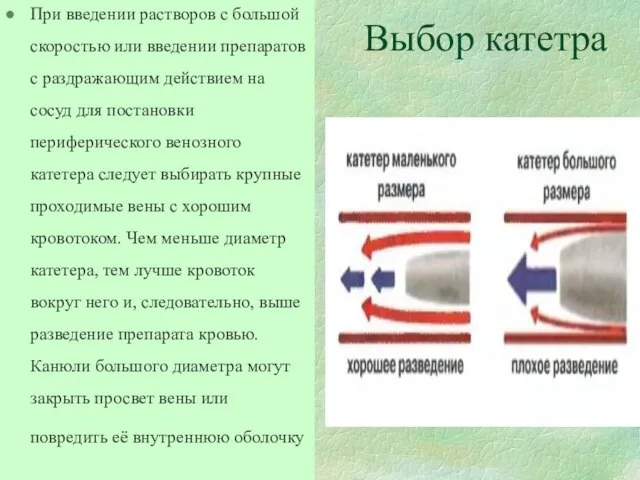
- 67. Выбор катетра При введении растворов с большой скоростью или введении препаратов с раздражающим действием на сосуд
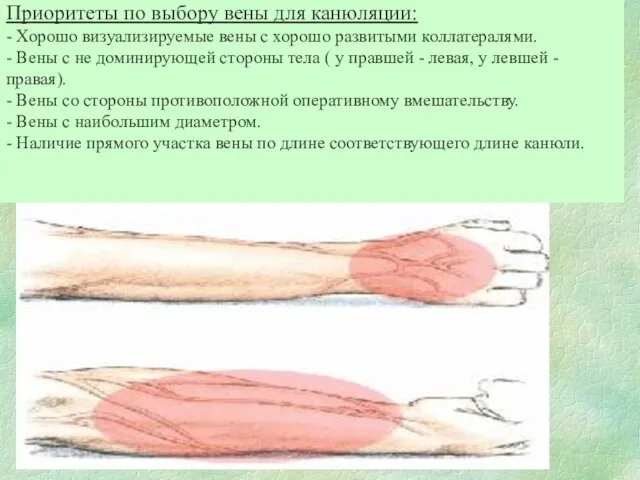
- 68. Приоритеты по выбору вены для канюляции: - Хорошо визуализируемые вены с хорошо развитыми коллатералями. - Вены
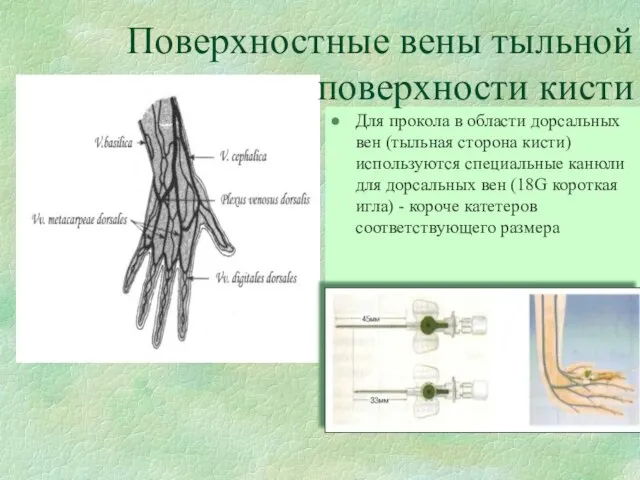
- 69. Для прокола в области дорсальных вен (тыльная сторона кисти) используются специальные канюли для дорсальных вен (18G
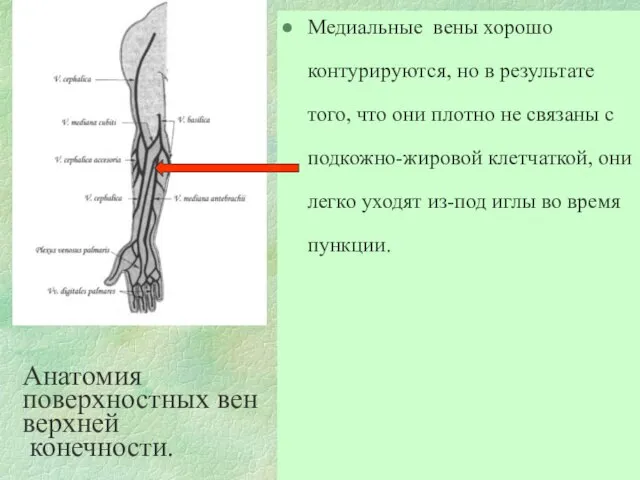
- 70. Анатомия поверхностных вен верхней конечности. Медиальные вены хорошо контурируются, но в результате того, что они плотно
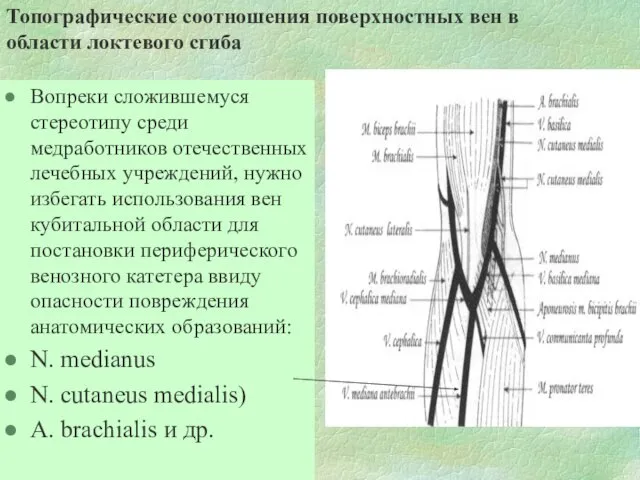
- 71. Топографические соотношения поверхностных вен в области локтевого сгиба Вопреки сложившемуся стереотипу среди медработников отечественных лечебных учреждений,
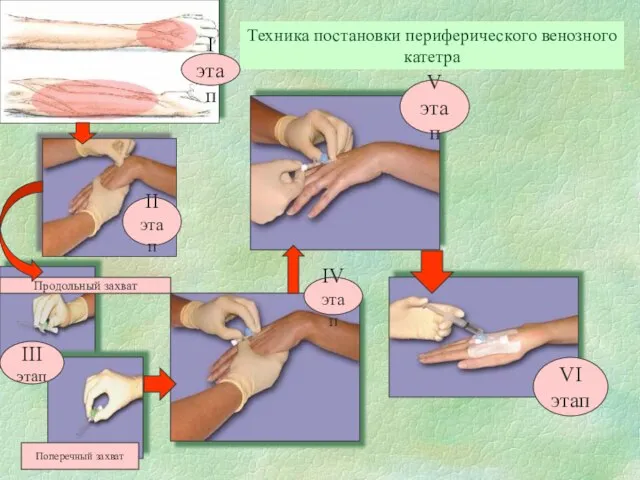
- 72. Техника постановки периферического венозного катетра Поперечный захват Продольный захват III этап I этап II этап IVэтап
- 73. Лечение АШ II Медикаментозная терапия 1. 0,1% раствор адреналина ввести подкожно* из расчета 0,1 мл на
- 74. продолжение При отсутствии значимого эффекта (артериальное давление не поднимается, сохраняется общая слабость) приступают к внутривенному введению
- 75. продолжение
- 76. продолжение .Внутривенное введение 3 % р-ра преднизолона* в дозе 10 мг/кг болюсно, или 3% раствора преднизолона
- 77. продолжение .При бронхоспазме ввести внутривенно 2,4% раствор эуфиллина (5-7 мг/ кг в 20 мл изотонического раствора
- 78. Профилактика Перед парентеральным введением лекарств, проведением местной анестезии , включая аппликационные формы, необходимо выяснить, как ребенок
- 79. Крапивница Крапивница — гетерогенная группа заболеваний, для которых характерна диффузная или ограниченная сыпь в виде зудящих
- 80. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОЙ КРАПИВНИЦЕ I Организационные мероприятия .Прекратить вмешательство, .Обеспечить удобный доступ к ребенку ,
- 81. продолжение II Медикаментозная терапия .Ввести антигистаминные препараты в возрастной дозировке , например, Димедрол (Внутрь в таблетке
- 82. ОТЕК КВИНКЕ Отек Квинке – аллергическая реакция немедленного типа, проявляющаяся ангионевротическм отеком с распространением на кожу,
- 83. Клиническая картина чаще ассиметричный отек бледно-розового или телесного цвета редко сопровождается зудом, гораздо чаще – жжением
- 84. продолжение Наиболее угрожающим состоянием является развитие отека гортани с нарастающей клиникой острой дыхательной недостаточности. На его
- 85. .Прекратить вмешательство, .Обеспечить удобный доступ к ребенку , .Придать ему горизонтальное положение, .Ввести антигистаминные препараты в
- 86. Профилактика развития лекарственной аллергии включает в себя соблюдение следующих правил: тщательно собирать и анализировать фармакологический анамнез;
- 87. продолжение избегать назначения одновременно многих медикаментов; строго соблюдать инструкцию по методике введения лекарственного средства; назначать дозы
- 88. продолжение при необходимости экстренного оперативного вмешательства, экстракции зубов, введении рентгеноконтрастных веществ лицам с лекарственной аллергией в
- 89. Дозы препаратов, используемых в неотложной терапии аллергических состояний у детей
- 90. Судорожный синдром (эписиндром) Эпилепсия представляет собой хроническое заболевание головного мозга, характеризующееся повторными непровоцируемыми приступами нарушений двигательных,
- 91. Большой судорожный припадок включает: продром, тоническую и клоническую фазы, постприступный период. Продром - различные клинические симптомы,
- 92. продолжение Тоническая фаза судорог длится 10-20 сек и характеризуется тоническим напряжением мышц лица, разгибателей конечностей, мышц
- 93. продолжение Клоническая фаза длится от 30 сек до нескольких минут и проявляется короткими флексорными сокращениями различных
- 94. продолжение Постприступный период: через 15-30 мин наступает сон или ребенок приходит в сознание, полностью амнезируя припадок.
- 95. Так как никакая базисная противосудорожная терапия не может дать 100% гарантии отсутствия приступов, родители и персонал
- 96. 1. При наличии ауры (предвестников приступа) необходимо: положить ребенка на твердую поверхность (кушетка, диван или на
- 97. продолжение Изолировать ребенка от любых повреждающих предметов (острые углы и края, вода). Убрать по возможности яркие
- 98. Синдром бронхиальной обструкции (СОБ) ПРИЧИНЫ: у детей до 3 лет- инспирация инородного тела; после 3-х лет
- 99. Бронхиальная астма (от греч. asthma - удушье) - заболевание, в основе которого лежит хроническое воспаление дыхательных
- 100. Небулайзер
- 101. Причины развития приступа БА у детей в стоматологии
- 102. При сборе анамнеза ребенка следует уточнить: .на какие аллергены или ситуации у ребенка,как правило, развивается приступ
- 103. продолжение .какие варианты премедикации может посоветовать лечащий пульмонолог (аллерголог); .имеются ли в наличии у сопровождающего ребенка
- 104. НЕОТЛОЖНАЯ ТЕРАПИЯ ПРИСТУПА БА I Организационные мероприятия .Прекратить стоматологическое вмешательство, обеспечить удобный доступ к ребенку; .Пригласить
- 105. продолжение II Медикаментозное лечение .Использовать те лекарственные препараты или способы, которыми обычно снимается приступ удушья (со
- 106. продолжение .При отсутствии эффекта и утяжелении общего состояния и нарастании дыхательной недостаточности, что может быть обусловлено
- 107. продолжение В случаях, когда имеются указания на то, что при обострении заболевания ранее использовались глюкокортикоиды, равно
- 108. Заболевания сердечно-сосудистой системы у детей Гипертонический криз — это внезапное ухудшение состояния, обусловленное резким повышением АД.
- 109. Клинические варианты гипертонических кризов у детей ∙ первый тип гипертонического криза характеризуется возникновением симптомов со стороны
- 110. продолжение ГК требует оказания немедленной помощи, при этом абсолютная величина систолического и диастолического АД не имеет
- 111. Клиническая картина ГК
- 112. Основные задачи неотложной терапии ГК Важно добиться существенного снижения АД в течение 1 часа, чтобы уменьшить
- 113. НТ гипертонического криза I организационные мероприятия .Прекратить вмешательство .Обеспечить удобный подход к пациенту .Создать спокойную обстановку
- 114. продолжение II Медикаментозная терапия .Нифедипин внутрь в возрастной дозировке; .Папаверин 2% -2 мл в амп. в
- 115. Сахарный диабет Гипергликемическая кома (при недостаточности инсулина) Симптоматические средства- при низком АД кордиамина 25% р-р в/м
- 116. Купирование гипогликемического состояния (ГС) На стадии предвестников - прием быстроусвояемых углеводов через рот. На стадии развернутого
- 117. Инородные тела в дыхательных путях (ИТДП) Основные симптомы ИТДП: 1).Внезапная асфиксия 2). «Беспричинный», внезапный кашель, часто
- 118. ВНИМАНИЕ!!! Попытки извлечения инородных тел из дыхательных путей предпринимаются только у пациентов с прогрессирующей ОДН, представляющей
- 119. Всех детей с ИТДП обязательно госпитализируют в стационар, где есть реанимационное отделение и отделение торакальной хирургии
- 120. Неотложная помощь при аспирации инородного тела .прекратить манипуляции; .дополнительно привлеченному персоналу вызвать Скорую помощь Недопустимо обследование
- 121. Профилактика аспирации на стоматологическом приеме: .Не оставлять детей без присмотра взрослых; Следить за их действиями, особенно
- 122. Сердечно-легочная реанимация у детей в условиях амбулаторной стоматологии Неотложность проведения мероприятий является залогом их эффективности. Время
- 123. Признаки внезапной остановки кровообращения Отсутствие сознания; Отсутствие дыхательных движений; Бледность кожных покровов с мраморностью и нарастающим
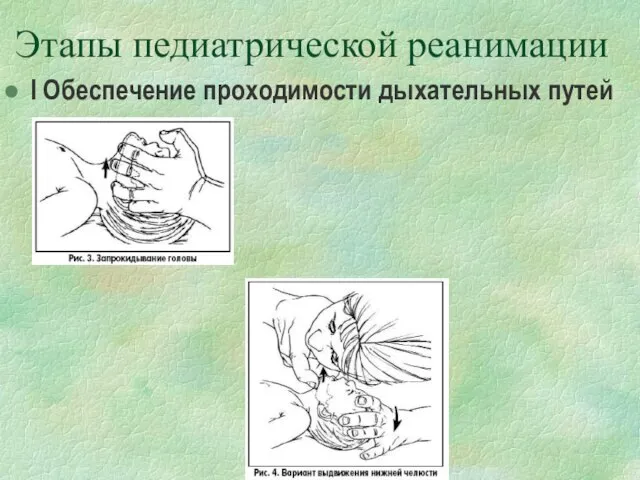
- 124. Этапы педиатрической реанимации I Обеспечение проходимости дыхательных путей
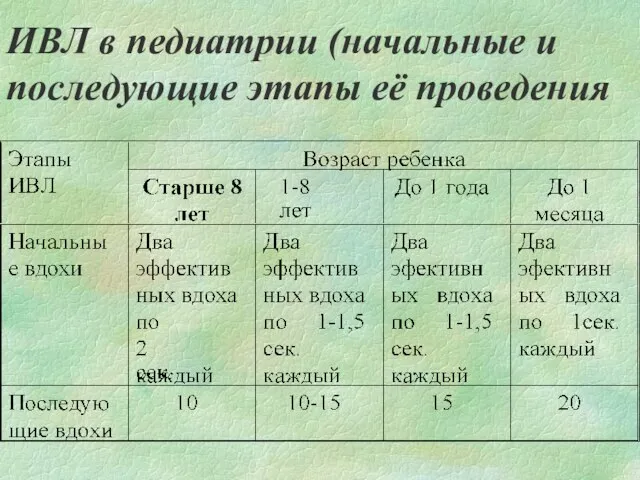
- 125. ИВЛ в педиатрии (начальные и последующие этапы её проведения
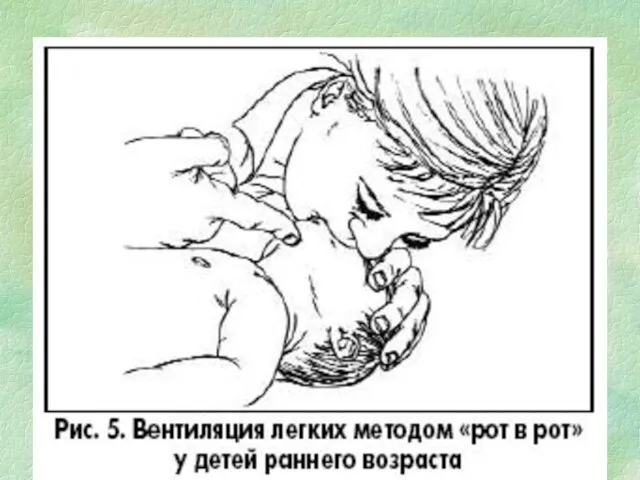
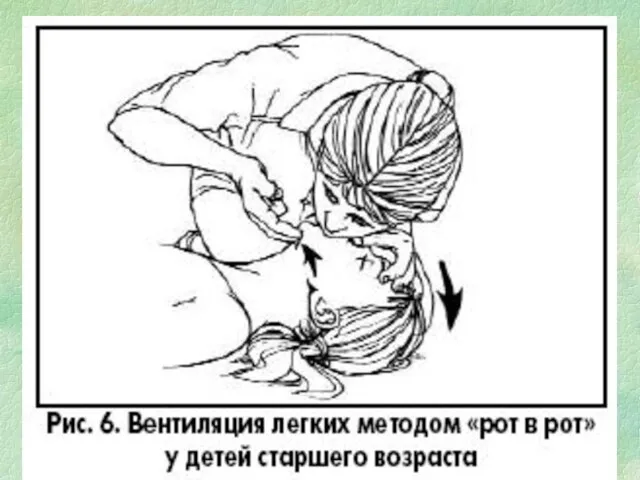
- 126. Частота вдуваний в зависимости от возраста
- 130. продолжение Не забывать, что после остановки дыхания только через минуту происходит остановка сердца. Быстро начатая ИВЛ
- 131. Определение пульса на крупных артериях у ребенка У детей до года пульс определяется на плечевой артерии,
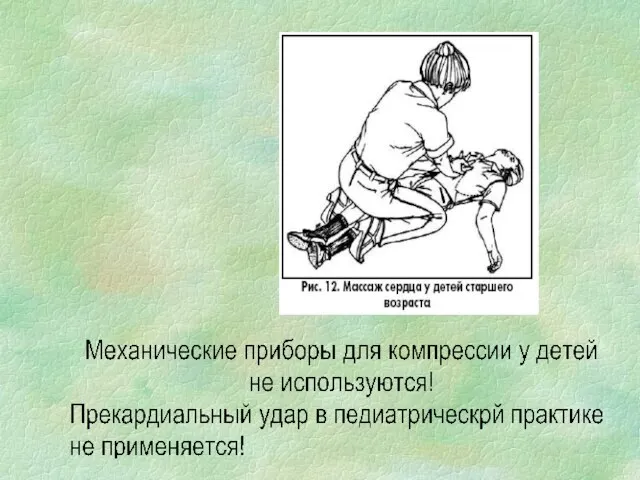
- 132. продолжение У детей старшего возраста, как и у взрослых ,– на сонных артериях (рис. 10)
- 134. Этап IV: искусственное кровообращение, осуществляемое способом закрытого (наружного) массажа сердца. Правила компрессии у новорожденных и грудных
- 135. продолжение Если ребенок большой и 3 пальца не создают адекватной компрессии, то используется проксимальная часть ладонной
- 137. продолжение
- 138. ПОСЛЕДОВАТЕЛЬНОСТЬ действий реаниматоров и их взаимоотношения .Уложить ребенка горизонтально, .Запрокинуть его голову назад, проверить, дышит ли
- 139. продолжение
- 140. II - два реаниматора Мероприятия те же, но меняется ритм СЛР: один реаниматор проводит искусственное дыхание,
- 141. ПРАВИЛА медикаментозной терапии во время СЛР у детей Врач должен быть абсолютно уверен в том, что
- 142. Пути введения медикаментов при СЛР Оптимальными являются 2 пути: 1). Внутривенный, 2). Внутритрахеальный* (через эндотрахеальную трубку
- 143. ПРАВИЛА эндотрахеального введения лекарственных средств Все препараты, включая лидокаин, адреналин, атропин, налоксон, могут быть введены в
- 144. Критерии эффективности СЛР - проверять каждые 2 мин. Появление пульса на сонной артерии Сужение зрачков Подъем
- 145. Показания к прекращению реанимационных мероприятий .Проводить искусственное дыхание и наружный массаж сердца нужно до восстановления самостоятельного
- 146. Если через 30-40 мин. сердечная деятельность не восстановилась, констатируют биологическую смерть
- 148. Скачать презентацию




























































































































 Украина
Украина  Buckingham Palace
Buckingham Palace Бизнес-планированиеЗанятие 4
Бизнес-планированиеЗанятие 4 Интеллектуальная электроэнергетика
Интеллектуальная электроэнергетика Поработайте над содержанием презентации:
Поработайте над содержанием презентации: Санкт-Петербургский технический колледж управления и коммерции СПб ТКУиК
Санкт-Петербургский технический колледж управления и коммерции СПб ТКУиК Культура Византии
Культура Византии Презентация на тему Обоняние и вкус
Презентация на тему Обоняние и вкус История создания романа Ф.М. Достоевского «Преступление и наказание»
История создания романа Ф.М. Достоевского «Преступление и наказание» Повторение пунктуации сложного предложения. Знаки препинания в БСП
Повторение пунктуации сложного предложения. Знаки препинания в БСП Представление
Представление Вступительный экзамен в СНК “Эскулап”
Вступительный экзамен в СНК “Эскулап” Цветок — Нарцисс
Цветок — Нарцисс Охрана здоровья и безопасностьИТОГИ 2008 годаОАО «АрселорМиттал Кривой Рог», Украина
Охрана здоровья и безопасностьИТОГИ 2008 годаОАО «АрселорМиттал Кривой Рог», Украина Фотоматериалы с мастер – класса по теме «Урок-соревнование, как тип урока с использованием игровых технологий при проведении тема
Фотоматериалы с мастер – класса по теме «Урок-соревнование, как тип урока с использованием игровых технологий при проведении тема 1254663
1254663 Теория и история религий
Теория и история религий 4. СОУЭ 2020
4. СОУЭ 2020 Загадки и чудеса Рафаэля
Загадки и чудеса Рафаэля Системы счисления
Системы счисления Второй год обучения. Весенний семестр.Тема: «Организация витрины и входа в магазин»
Второй год обучения. Весенний семестр.Тема: «Организация витрины и входа в магазин» Порядок осуществления эмиссии и обращения государственных и муниципальных ценных бумаг
Порядок осуществления эмиссии и обращения государственных и муниципальных ценных бумаг Семейный ужин
Семейный ужин Выносливость и её развитие
Выносливость и её развитие Общие должностные и специальные обязанности военнослужащих
Общие должностные и специальные обязанности военнослужащих Дворовый спорт в Заречье
Дворовый спорт в Заречье Раневые инфекции
Раневые инфекции Эволюция телефонной связи
Эволюция телефонной связи