Слайд 2 Различают кифозы
-Приобретённый
-Врождённый
-Неврогенного происхождения
-Особую и наиболее многочисленную группу

составляют кифозы на почве остеохондропатии
Слайд 3Болезнь Шейермана-Мау
Обычно случается у тех молодых людей, которые в какой-то момент очень

быстро, например, в течение нескольких месяцев, вытянулись в росте. В этом случае наблюдается рост костей, а мышцы с такой скоростью расти не успевают. И, из-за того, что мышцы не держат выросший позвоночник как следует, все нагрузки в этот момент начинают ложиться на кости позвонков.
То есть при болезни страдают не диски, а непосредственно кости позвоночника – они продавливаются, изменяют свою форму, приплющиваются с одного конца, даже есть термин «клиновидные позвонки».
Причин много:
генетика,
травмы позвоночника,
гормональная перестройка, сбои в иммунитете,
недостаток минералов, витаминов во время роста.
Слайд 4Вершина сколиоза может находиться от верхнего грудного отдела до средне-поясничного.
Течение

заболевания можно разделить на 3 стадии.
1 стадия- латентная стадия, наблюдается у детей 7 – 12 лет;-неправильность контуров позвонков и соответствующих апофизарных колец
2 стадия- стадия формирования, кифоза (от 13 до 18-20 лет);-нарастающий остеопороз и начальная фрагментация
3 стадия- поздняя стадия, возникает после 20 лет, когда кифоз уже сформирован, и повлиять на него практически невозможно-клиновидная деформация
Слайд 5
Симптомы болезни Шейермана-Мау
Вначале почти бессимптомно, лишь в конце дня подросток ощущает чувство усталости

в спине.
В дальнейшем формируется кифоз, усиливший лордоз в шейном и поясничном отделах.
-тугоподвижность сочленений позвоночника;
боли в межлопаточной области, особенно после нагрузок с наклоненной спиной, поднятия тяжестей, часто путают с развитием раннего остеохондроза грудного отдела позвоночника;
в запущенных случаях влияет на работу сердечно-сосудистой и дыхательной систем;
впалая грудь;
трудно максимально разогнуться в грудном отделе, все равно будет оставаться сутулость;
как осложнение, последствие болезни Шейермана Мау в более взрослом возрасте наблюдается развитие межпозвонковых грыж.
Слайд 6Лечение-функциональное, в зависимости от стадии
1-2 стадии-стационар
Основная задача-укрепление мышечного корсета

И.П. лёжа животе
-упражнения для мышц спины, в основном-на разгибание
-упражнения для укрепления нижних конечностей
И.П.-лёжа на спине
-изометрические напряжения мышц спины
Прогибания на мяче, на валике
Упражнения для укрепления мышц брюшного пресса
На координацию
Дыхательные
Упражнения для укрепления мышц нижних и верхних конечностей
И.П. стоя на четвереньках
Слайд 7 Продолжение
И.П.-стоя на четвереньках
Глубокое положение(руки широко расставлны и согнуты в локтевых

суставах
под прямым углом)-ползание с вытягиванием руки-
скольжение
Полуглубокое положение ( руки широко расставлены, предплечья перендикулярно к полу,согнуты в локтевых суставах под тупым углом)
Подготовка к вставанию
Противопоказаны
-Упражнения с наклоном вперёд
-И.П.-на животе-одновременный подъём головы, плечевого пояса, рук и ног
Слайд 8 В дальнейшем при лечении внимание уделяется
четырем позициям:
стопы-ортопедические стельки ( д.б.

индивидуальные).
2) тазовый комплекс-мобилизация тазовых костей
с помощью корректора осанки
3) функциональные блоки позвоночника-мобилизация блокированных сегментов
4) сочленение атланто-аксиальное
Слайд 9
Коррекция кифотической деформации при болезни Шейермана – Мау
имеет свои особенности по

сравнению с простыми нарушениями осанки (сутуловатой и круглой спиной).
Пациентам противопоказаны
любые осевые нагрузки на позвоночник – бег, прыжки, игровые виды спорта
поднятие тяжестей.
Напротив, хороший эффект дают плавание, езда на велосипеде, ходьба.
Слайд 10
Тазовый комплекс.
Если выявляется скрученный таз или косой таз,
то обязательно делается

выравнивание
крестцово-подвздошного сочленения
при помощи корректоров осанки,
при помощи упражнений, массажей,
физиолечения — магнитотерапии,
электрофореза и т. д.
Слайд 11 Мобилизация блокированных
сегментов
С помощью корректора осанки делается мобилизация блокированных сегментов. Это

или неподвижный сегмент,
или малоподвижный. Все индивидуально у каждого
пациента. Затем делается мобилизация атланто-аксиального сочленения.
в ряде случаев необходим полужесткий с фиксирующими пластинами. Пластины выбирать лучше из термопласта,
которые могут изгибаться. Нельзя формировать пластину
по форме спины, это не должно быть комфортно,
должны быть зоны дискомфорта, которые будут давить,
давать свою направленность, корректировать.
Слайд 12
Растяжка для мышц шеи — голову вниз к грудине, потом поворот вправо

и мягко вверх и вбок, 6-8 повторений.
Слайд 13Повороты корпуса вправо, влево с отведением руки из сидячего положения. По 6

повторов в каждую сторону, без резких движений.
Слайд 14
Из положения сидя локти вперед, кисти сцеплены за головой, максимально развести их

с напряжением лопаток.
Слайд 15Из положения на четвереньках ползти на коленках и на всю длину предплечий

пару метров.
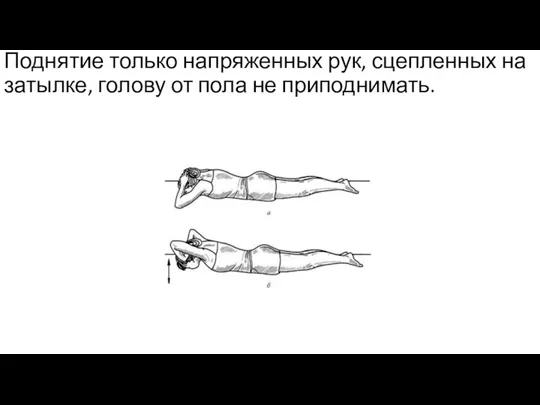
Слайд 16
Поднятие только напряженных рук, сцепленных на
затылке, голову от пола не приподнимать.
Слайд 17Между руками и спиной расположить гимнастическую палку, поднимать верхнюю часть тела, делая

опору на руки.
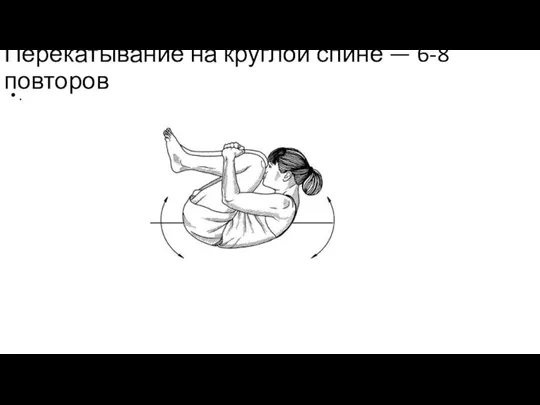
Слайд 18Перекатывание на круглой спине — 6-8 повторов
.
Слайд 19Отжимание с максимальным прогибом спины.

Слайд 20Приподнимать руки с гантелями, максимально сводя лопатки.

Слайд 21Приподнимать ноги вместе под углом 90 градусов.

Слайд 23 Болезнь Кальве-асептический некроз тела позвонка
Болезнь Кальве наблюдается среди детей и подростков

в возрасте от 2 до 17 лет, но наиболее часто у мальчиков в период от 4 до 7 лет.
В наибольшем числе случаев протекает с поражением грудного позвонка, находящегося в самой высокой точке грудного кифоза и несущего самую большую нагрузку. Гораздо реже встречается асептический некроз позвонка в поясничном отделе.
В отдельных случаях болезнь Кальве сопровождается некрозом сразу двух позвонков, как правило, расположенных рядом или через один здоровый позвонок.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease
Слайд 24 Причины
-наследственную предрасположенность, в результате которой в «слабом» от рождения позвонке под

воздействием физических нагрузок начинают происходить патологические изменения.
Ряд авторов считает, что болезнь Кальве развивается как следствие локального нарушения кровоснабжения костной ткани отдельного взятого позвонка.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease#h2_3
Слайд 25 Патогенез
Некротические процессы, происходящие в теле позвонка, приводят к нарушению его прочной

костной структуры.
В результате под воздействием давления со стороны смежных позвонков он уплощается, а примыкающие к нему межпозвоночные диски утолщаются.
Со временем в некротизирующемся позвонке происходит глубокая перестройка и начинается процесс восстановления костной структуры.
Болезнь Кальве длится несколько лет.
У перенесших ее пациентов наблюдается остаточные явления в виде незначительного снижения высоты позвонка и его легкой клиновидной деформации.
В зрелом возрасте у них происходит ранее развитие остеохондроза в смежных с измененным позвонком межпозвоночных дисках.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease#h2_3
Слайд 26 Клиника
Патология обычно имеет малозаметное начало, которое в отдельных случаях может сопровождаться

подъемом температуры от 37,2 до 38 °С.
Основной жалобой пациентов, имеющих болезнь Кальве, является боль в спине. Болевой синдром может носить периодический характер. Зачастую он сопровождается иррадиацией боли в нижние конечности. Как правило, боль уменьшается и даже полностью исчезает в положении лежа и увеличивает свою интенсивность при физической нагрузке.
Локализация боли соответствует области расположения пораженного позвонка., который выступает в области поражения
Усиление боли при физической активности приводит к тому, что имеющие болезнь Кальве дети избегают игр и прогулок, становятся малоподвижными и предпочитают лежать.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease#h2_3
Слайд 27 Общепринято консервативное лечение
, которое заключается в общеукрепляющих мероприятиях,
разгрузочном режиме для

позвоночника (постоянное горизонтальное положение пациента),
проведении массажа, физиотерапии (магнитотерапия, рефлексотерапия) и лечебной физкультуры.
Осуществляют реклинацию позвонка при помощи гипсовой кроватки. Контроль за результатами лечения производят каждые полгода путем рентгенологического исследования.
После восстановления позвонка до 2/3 его высоты пациенту разрешают принимать вертикальное положение, но при этом он должен находиться в реклинирующем корсете.
Консервативное лечение пациентов, имеющих болезнь Кальве, может занимать от 2 до 5 лет.
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease#h2_3
Слайд 28В случаях, когда болезнь Кальве прогрессирует, несмотря на проводимые консервативные мероприятия, показано хирургическое

лечение. Его целью является остановка прогрессирующей деформации позвонка путем фиксации позвоночника. Однако следует учитывать, что проводимое хирургическое лечение не в состоянии полностью скорректировать имеющуюся деформацию позвонка и на 100% восстановить его функцию. Лечить болезнь Кальве можно при помощи нескольких хирургических методик: межтелового спондилодеза, фиксации пластинами или скобами и т. п. Через 3-4 недели после проведенного хирургического вмешательства пациенту разрешают понемногу находиться в вертикальном положении с обязательным ношением корсета
Источник: https://www.krasotaimedicina.ru/diseases/traumatology/calve-disease#h2_3



























 Фармакокинетика лекарственных веществ
Фармакокинетика лекарственных веществ Шизофрения. Введение
Шизофрения. Введение Эпителиалды құйымшақты жол
Эпителиалды құйымшақты жол Полиомиелит у детей
Полиомиелит у детей Потребности человека в разные возрастные периоды. Рост и развитие
Потребности человека в разные возрастные периоды. Рост и развитие Сепкович Артур Эдуардович_ортодонтическая диагностика
Сепкович Артур Эдуардович_ортодонтическая диагностика Памятки. Если вас укусил клещ
Памятки. Если вас укусил клещ Рак лёгких от курения
Рак лёгких от курения Тамақтандыру бағдарламасы. Бжаыж бағдарламасы бойынша 1ден 5жасқа дейінгі балалардың тамақтану рационын құру бойынша ұсыныстар
Тамақтандыру бағдарламасы. Бжаыж бағдарламасы бойынша 1ден 5жасқа дейінгі балалардың тамақтану рационын құру бойынша ұсыныстар Кровоснабжение щитовидной железы
Кровоснабжение щитовидной железы ЛП, регулирующие секреторную функцию поджелудочной железы. Тема 5
ЛП, регулирующие секреторную функцию поджелудочной железы. Тема 5 Понятие пограничной интеллектуальной недостаточности
Понятие пограничной интеллектуальной недостаточности Основные ликворологические синдромы
Основные ликворологические синдромы Маркеры миомы матки
Маркеры миомы матки Факторы окклюзии
Факторы окклюзии Th-2 путь при бронхиальной астме. Ключевые цитокины и их роль
Th-2 путь при бронхиальной астме. Ключевые цитокины и их роль Первая помощь при закрытом переломе
Первая помощь при закрытом переломе Особенности речи лиц с нарушениями опорно-двигательного аппарата
Особенности речи лиц с нарушениями опорно-двигательного аппарата Нейропатическая боль, ассоциированная с раком
Нейропатическая боль, ассоциированная с раком Помповая инсулинотерапия. Технические аспекты
Помповая инсулинотерапия. Технические аспекты Токсический, алкогольный и лекарственный гепатиты
Токсический, алкогольный и лекарственный гепатиты Ожоги, виды ожогов. Солнечные ожоги. Тепловой удар
Ожоги, виды ожогов. Солнечные ожоги. Тепловой удар Медицина и философия
Медицина и философия Нанобиотехнологии: Полимерные мицеллы
Нанобиотехнологии: Полимерные мицеллы Медиация в нашей жизни
Медиация в нашей жизни Внебольничный аборт
Внебольничный аборт Врожденные и наследственные заболевания легких у детей
Врожденные и наследственные заболевания легких у детей Место тромболитиков при терапии ИМпST
Место тромболитиков при терапии ИМпST