Содержание
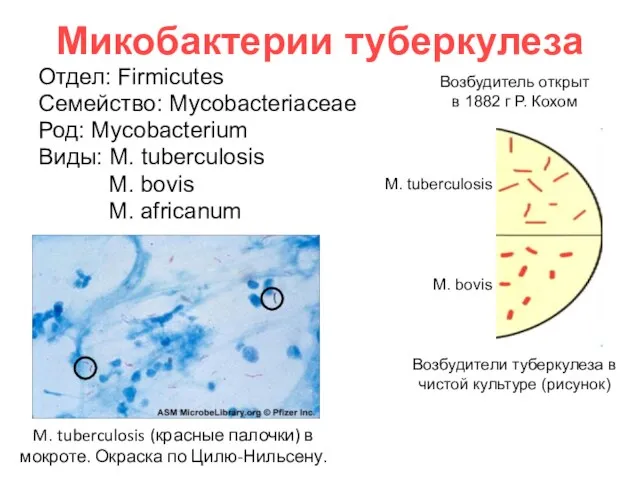
- 2. Микобактерии Отдел: Firmicutes Порядок: Actinomycetales Семейство: Mycobacteriaceae Род: Mycobacterium Виды: M. tuberculosis M. bovis M. africanum
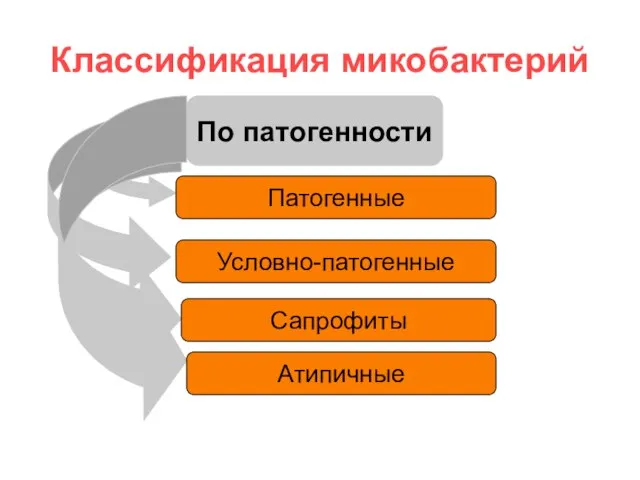
- 3. Классификация микобактерий По патогенности Патогенные Условно-патогенные Сапрофиты Атипичные
- 4. Классификация микобактерий По скорости роста Быстрорастущие Медленнорастущие Не растущие на искусственных средах
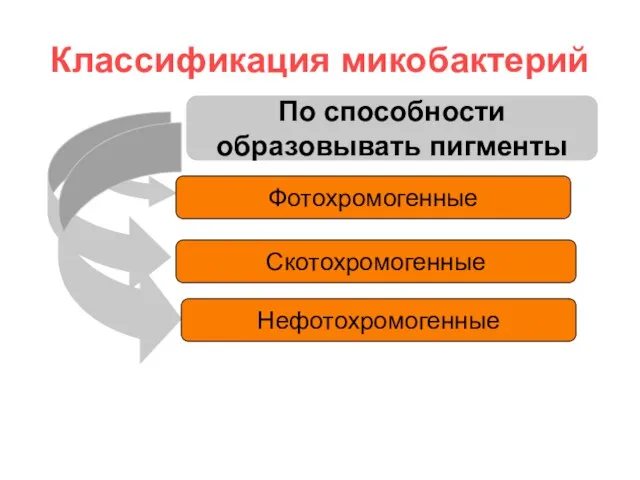
- 5. Классификация микобактерий По способности образовывать пигменты Фотохромогенные Скотохромогенные Нефотохромогенные
- 6. Отличия микобактерий от других прокариот Кислото-, спирто- и щелочеустойчивость Высокое (до 60% от сух.массы) содержание в
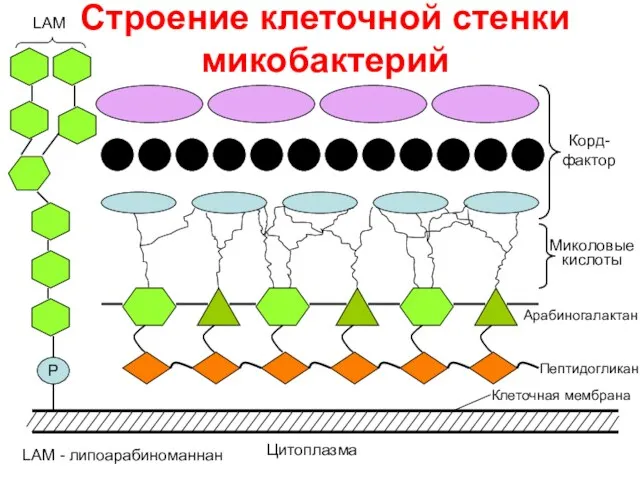
- 7. Строение клеточной стенки микобактерий Р LAM - липоарабиноманнан LAM Миколовые кислоты Пептидогликан Арабиногалактан Корд-фактор Клеточная мембрана
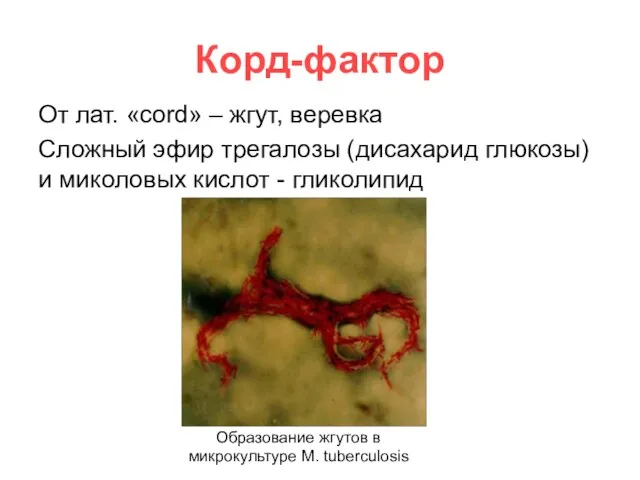
- 8. Корд-фактор От лат. «сord» – жгут, веревка Сложный эфир трегалозы (дисахарид глюкозы) и миколовых кислот -
- 9. Микобактерии туберкулеза Отдел: Firmicutes Семейство: Mycobacteriaceae Род: Mycobacterium Виды: M. tuberculosis M. bovis M. africanum Возбудитель
- 10. Туберкулез Туберкулез (от лат. «tuberculum» - бугорок) – это инфекционное заболевание человека и животных с наклонностью
- 11. Культуральные свойства Аэробы!!!; Растут на средах, содержащих яйца, глицерин, картофель, аспарагин, витамины, ионы металлов; Чаще всего
- 12. Антигенная структура микобактерий Группоспецифический антиген - белковый Видоспецифический – полисахаридный Главный антиген, на который развивается иммунный
- 13. Факторы патогенности Факторы адгезии и колонизации 1. Корд-фактор Факторы вирулентности и персистенции 1. Корд-фактор поражает мембраны
- 14. Факторы патогенности Факторы вирулентности и персистенции 2. Сульфатиды снижают активность фагоцитов усиливают действие корд-фактора ингибируют фагосомо-лизосомальное
- 15. Факторы патогенности Факторы вирулентности и персистенции 4. Ацетон-растворимые липиды усиливают иммуносупрессивные свойства микобактерий модифицируют мембраны клеток
- 16. Факторы патогенности Факторы вирулентности и персистенции 6. Туберкулин повреждающее действие на ткани обладает аллергическими свойствами 7.
- 17. Эпидемиология ИСТОЧНИК – больной человек или бактерионоситель, реже – животные ПУТЬ ПЕРЕДАЧИ – аэрогенный (основной), алиментраный
- 18. Эпидемиология ИСТОЧНИК – больной человек или бактерионоситель, реже – животные ПУТЬ ПЕРЕДАЧИ – аэрогенный (основной), алиментраный
- 19. У кого выше риск заболеть туберкулезом ? 1. Алкоголики 2. Наркоманы 3. Лица, отбывающие наказание в
- 20. 5. Бомжи 6. Беженцы 7. Лица, контактируемые с больными туберкулезом (семейный, квартирный, производственный контакт)
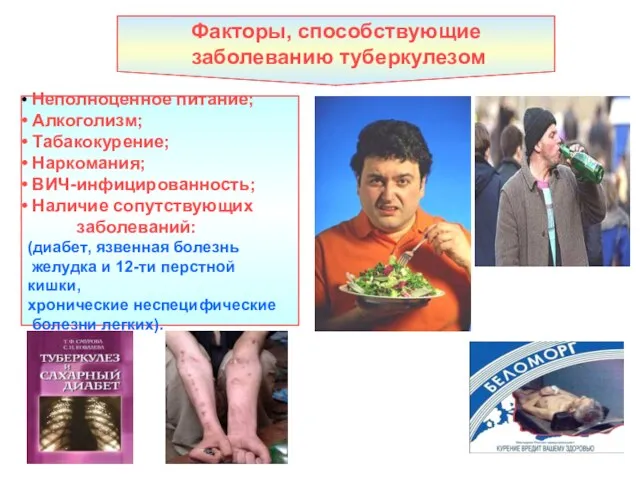
- 21. Факторы, способствующие заболеванию туберкулезом Неполноценное питание; Алкоголизм; Табакокурение; Наркомания; ВИЧ-инфицированность; Наличие сопутствующих заболеваний: (диабет, язвенная болезнь
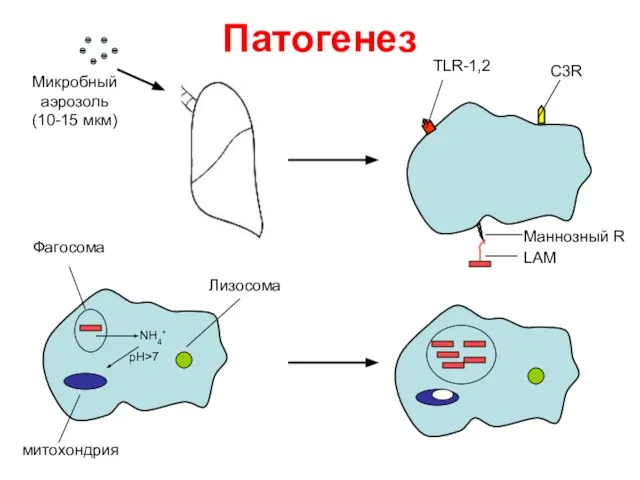
- 22. Патогенез Микробный аэрозоль (10-15 мкм) С3R TLR-1,2 Маннозный R LAM NH4+ рН>7 митохондрия Лизосома Фагосома
- 23. Патогенез Способы и механизмы персистирования микобактерий внутри макрофагов 1. Проникновение в клетку без активации макрофагов 2.
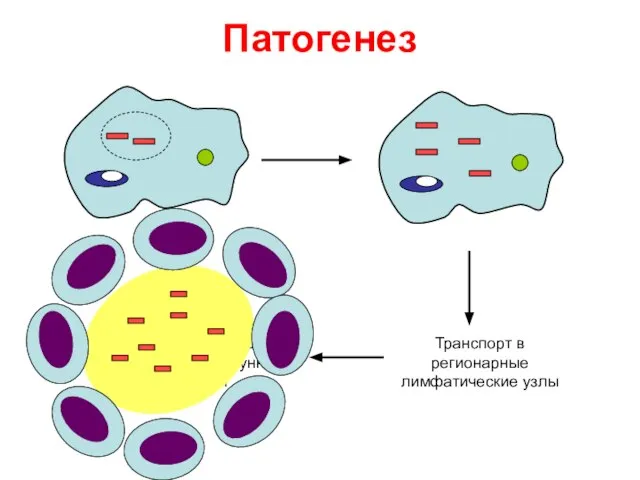
- 24. Патогенез Транспорт в регионарные лимфатические узлы Повреждение макрофага, образование доиммунной гранулемы
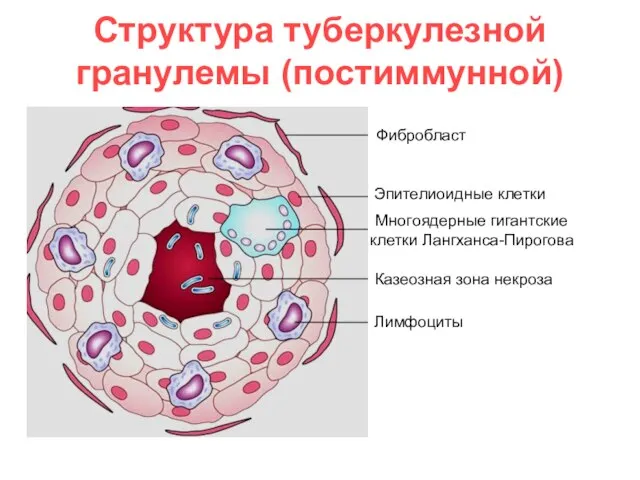
- 25. Структура туберкулезной гранулемы (постиммунной) Фибробласт Многоядерные гигантские клетки Лангханса-Пирогова Эпителиоидные клетки Лимфоциты Казеозная зона некроза
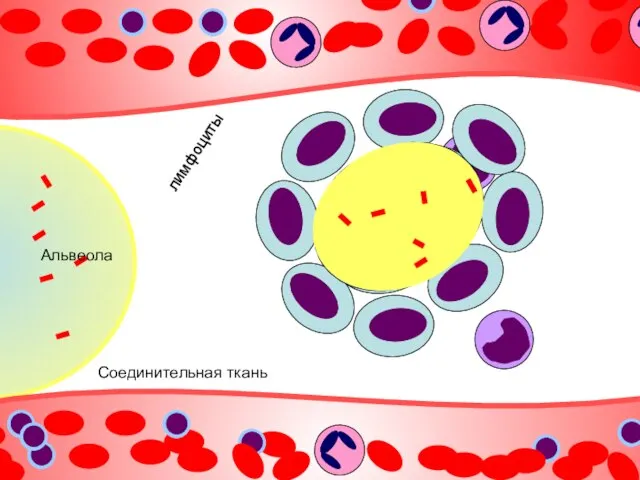
- 26. Альвеола Соединительная ткань лимфоциты
- 27. Патогенез Входные ворота инфекции: дыхательные пути - чаще всего любые слизистые оболочки любой поврежденный участок кожи
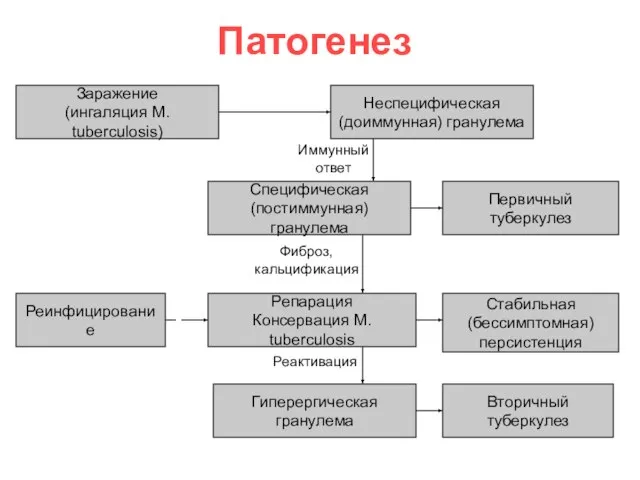
- 28. Патогенез Заражение (ингаляция M. tuberculosis) Неспецифическая (доиммунная) гранулема Специфическая (постиммунная) гранулема Репарация Консервация M. tuberculosis Гиперергическая
- 29. Клинические проявления Туберкулез органов дыхания Первичная туберкулезная интоксикация у детей и подростков Туберкулез других органов и
- 30. Первичный туберкулез либо вовсе не сопровождается выраженной симптоматикой, либо напоминает собой гриппоподобный синдром. При реактивации инфекции
- 31. Иммунитет Противотуберкулезный иммунитет формируется в ответ на проникновение в организм микобактерий в процессе инфекции или после
- 32. Лечение В настоящее время по степени эффективности противотуберкулезные препараты делятся на 3 группы: Группа А –
- 33. Вакцина БЦЖ (BCG – бацилла Кальметта и Герена) – содержит живые авирулентные микобактерии, полученные из M.bovis
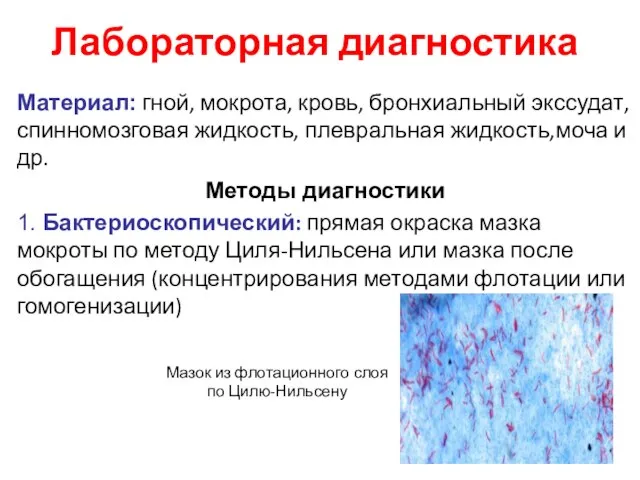
- 34. Лабораторная диагностика Материал: гной, мокрота, кровь, бронхиальный экссудат, спинномозговая жидкость, плевральная жидкость,моча и др. Методы диагностики
- 35. Лабораторная диагностика 2. Люминесцентный метод (окраска родамин-ауромином); 3. Метод микрокультур Прайса (густой мазок мокроты на стекле
- 36. Лабораторная диагностика Бактериологический (культуральный) метод используется для проверки эффективности лечения (2-8 недель необходимы для роста колоний
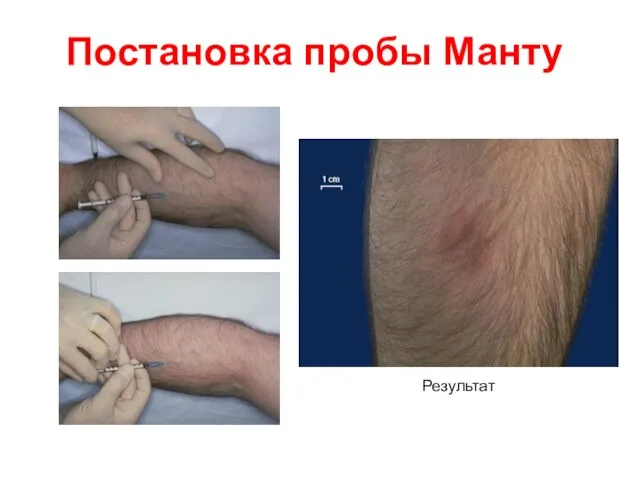
- 37. Кожно-аллергическая проба Манту Внутрикожное введение высокоочищенного туберкулина (PPD= Purified Protein Derivative) вызывает у инфицированных микобактериями людей
- 38. Постановка пробы Манту Результат
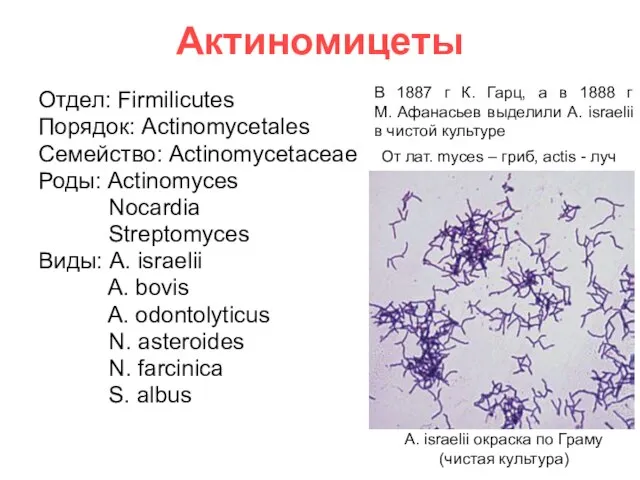
- 39. Актиномицеты Отдел: Firmilicutes Порядок: Actinomycetales Семейство: Actinomycetaceae Роды: Actinomyces Nocardia Streptomyces Виды: A. israelii A. bovis
- 40. Культуральные свойства Факультативные анаэробы Растут медленно (7-14 суток) Форма, цвет и размеры колоний варьируют Через 24
- 41. Факторы патогенности Факторы адгезии и колонизации Белки клеточной стенки Тейхоевые кислоты Капсула Факторы вирулентности Гемолизины Протеазы
- 42. Актиномикоз Это хроническое гранулематозное гнойное поражение различных систем и органов с характерной инфильтрацией тканей, абсцессами и
- 43. ЭПИДЕМИОЛОГИЯ В природе актиномицеты чрезвычайно широко распространены, особенно их много в богатой перегноем почве. Актиномицеты –
- 44. ПАТОГЕНЕЗ
- 45. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Актиномикоз лица, точнее – шейно-лицевой (60% всех случаев актиномикоза у человека). Торакальный актиномикоз. Абдоминальный
- 46. ИММУНИТЕТ Постинфекционный иммунитет не формируется (образующиеся антитела не обладают защитным действием) Формируется ГЗТ ПРОФИЛАКТИКА Неспецифическая: личная
- 47. Лабораторная диагностика Материал: гной, мокрота, кровь, бронхиальный экссудат, спинномозговая жидкость, плевральная жидкость, моча и др. Методы
- 49. Скачать презентацию































 Сестринский уход при заболеваниях сердечнососудистой системы
Сестринский уход при заболеваниях сердечнососудистой системы Семиотика заболеваний органов кроветворения
Семиотика заболеваний органов кроветворения Электронейромиография
Электронейромиография Проблемы с кожей? Проверьте кишечник
Проблемы с кожей? Проверьте кишечник Аминогликозиды. Описание
Аминогликозиды. Описание Что делать в условиях пандемии коронавируса?
Что делать в условиях пандемии коронавируса? Дородовый разрыв плодных оболочек
Дородовый разрыв плодных оболочек Хирургический инструментарий
Хирургический инструментарий Коронавирус
Коронавирус Полезные продукты
Полезные продукты Влияние наркотических веществ на здоровье человека
Влияние наркотических веществ на здоровье человека Жиры как питательные вещества
Жиры как питательные вещества ВЗК: диалог терапевта и морфолога
ВЗК: диалог терапевта и морфолога Оценка эффективности индивидуальных программ физической реабилитации детей с переломом грудного отдела позвоночника
Оценка эффективности индивидуальных программ физической реабилитации детей с переломом грудного отдела позвоночника Аутичный ребенок: пути помощи
Аутичный ребенок: пути помощи Метод визначення зміщень P, Q, R, S, T піків електрокардіограми на основі вейвлет-перетворення
Метод визначення зміщень P, Q, R, S, T піків електрокардіограми на основі вейвлет-перетворення Вірогідність розвитку деструктивних змін в паренхімі підшлункової залози при виявленні мутації в гені катіонного трипсиногену
Вірогідність розвитку деструктивних змін в паренхімі підшлункової залози при виявленні мутації в гені катіонного трипсиногену Бронхолегочная дисплазия
Бронхолегочная дисплазия Инфекцияға қарсы (вирусқа және бактерияға қарсы) иммунитет механизмдері
Инфекцияға қарсы (вирусқа және бактерияға қарсы) иммунитет механизмдері Хирургиялық науқастың локальды статусын мінездеу
Хирургиялық науқастың локальды статусын мінездеу Ольха (Alnus)
Ольха (Alnus) Факторы риска развития цервикальной неоплазии и рака шейки матки у жительниц Ивановской области
Факторы риска развития цервикальной неоплазии и рака шейки матки у жительниц Ивановской области ХОБЛ. Задача
ХОБЛ. Задача Гиперфункция нижних косых мышц: клиника, диагностика, лечение
Гиперфункция нижних косых мышц: клиника, диагностика, лечение Сәби бақыты
Сәби бақыты Дифтерия. Источники дифтерии
Дифтерия. Источники дифтерии Болезнь Рандю-Ослера-Вебера (Наследственная геморрагическая телеангиоэктазия)
Болезнь Рандю-Ослера-Вебера (Наследственная геморрагическая телеангиоэктазия)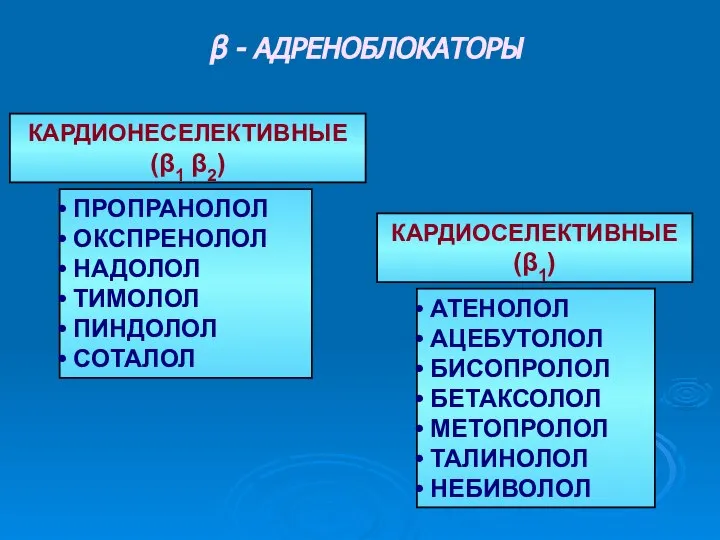 β - адреноблокаторы
β - адреноблокаторы