Содержание
- 2. ПЛАН 1. Визначення та етіологія пептичної виразки. 2. Сприятливі чинники розвитку захворювання. 3. Основні клінічні ознаки
- 3. ЗАТВЕРДЖЕНО Наказ Міністерства охорони здоров’я України 03.09.2014 № 613 УНІФІКОВАНИЙ КЛІНІЧНИЙ ПРОТОКОЛ ПЕРВИННОЇ, ВТОРИННОЇ (СПЕЦІАЛІЗОВАНОЇ) МЕДИЧНОЇ
- 4. Виразкова хвороба – це хронічне рецидивуюче захворювання, яке має схильність до прогресування і втягнення в патологічний
- 5. У світі хворіє ≈ 20% населення (кожен п’ятий). В Україні – понад 5 млн. хворих Серед
- 6. Після 45 років кількість хворих 1 : 1 У віці до 45 років хворіють 7 :
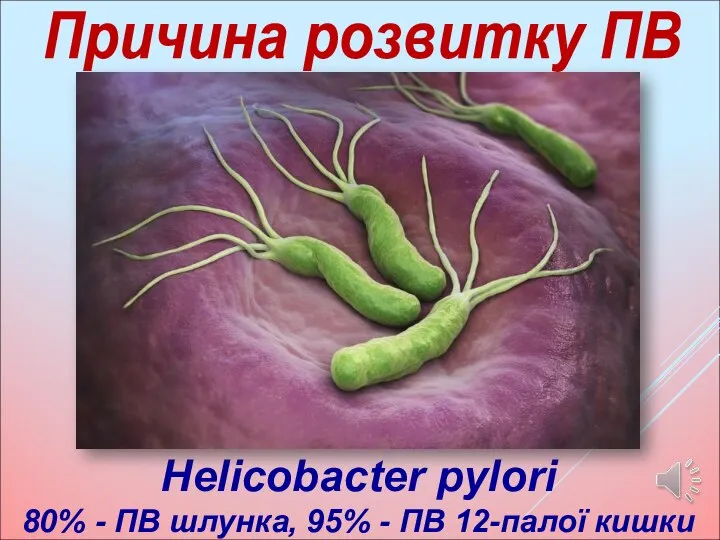
- 7. Причина розвитку ПВ Helicobacter pylori 80% - ПВ шлунка, 95% - ПВ 12-палої кишки
- 8. Чинники розвитку ПВ Куріння Зловживання алкоголем Тривале вживання НПЗС та аспірину Контакт з інфікованою людиною Імунофіцит
- 9. Клініка пептичної виразки (виразкової хвороби)
- 10. Больовий синдром Виникає в епігастії. Спочатку як відчуття голоду, дискомфорту або повноти Згодом біль набуває пекучого,
- 11. Больовий синдром Ранній біль з’являється через 0,5-1,0 год після їжі, поступово зростає за інтенсивністю, триває 1-2
- 12. Диспептичний синдром Печія Відрижка (кислим, рідше тухлим) Нудота Блювання Метеоризм Закрепи
- 13. Астено-невротичний синдром Дратівливість Емоційна лабільність Підвищена тривожність Демонстративність Високий рівень запитів Постійне незадоволення
- 14. Об′єктивно: Положення пацієнта при нападі болю На боці або напівсидячи з підведеними до живота ногами Огляд
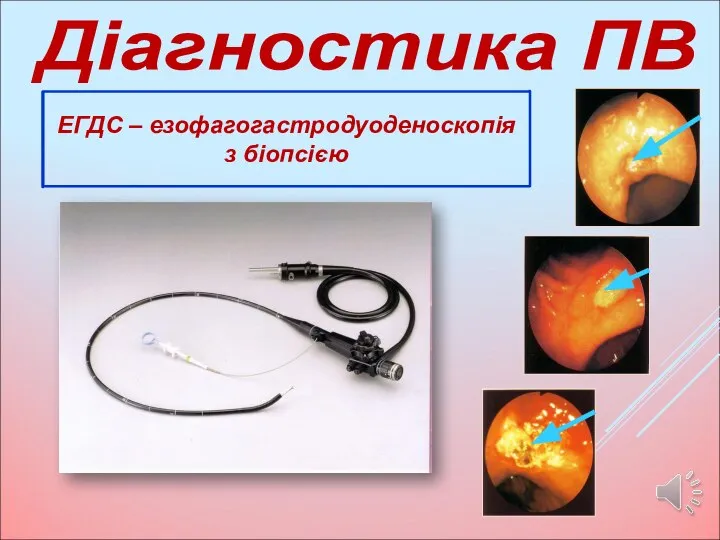
- 15. Діагностика ПВ ЕГДС – езофагогастродуоденоскопія з біопсією
- 16. Діагностика ПВ Виявлення Hb. Pylori Антиген-тест випорожнень Серологічний тест
- 17. Діагностика ПВ Виявлення Hb. Pylori Дихальний тест на сечовину (виявлення двоокису вуглецю) Діагностика за допомогою дихального
- 18. Лікування ПВ Трикомпонентна терапія: ІПП в стандартній дозі 2 рази на добу + амоксицилін 1000 мг
- 19. Лікування ПВ Трикомпонентна ерадикаційна анти-хелікобактерна терапія Амоксицилін Кларитроміцин Лансопразол Hb. pylori
- 20. Ускладнення виразкової хвороби
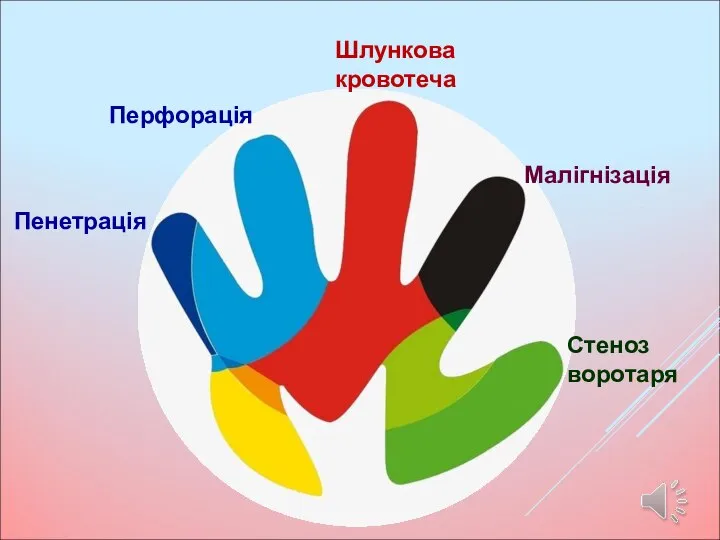
- 21. Шлункова кровотеча Перфорація Пенетрація Малігнізація Стеноз воротаря
- 22. раптове виникнення блювання з домішками темної крові (у вигляді “кавової гущі”); пацієнт раптово блідне, шкіра волога;
- 23. Негайно викликати лікаря! Покласти пацієнта у ліжко, голову повернути на бік, під голову підкласти клейонку і
- 24. Промити шлунок 1л холодної води, потім увести амінокапронову кислоту 5% - 100 мл і перетиснути зонд
- 25. в/в введення ІПП (лансопразол, ЕЗОМЕПРАЗОЛ) 20-40 мг 1 р/д. 200мл свіжозамороженої одногрупної плазми крові; внутрішньовенне введення
- 26. Це прорив виразки та надходження шлунково-дуоденального вмісту і повітря у вільну черевну порожнину. Перфорації передують: загострення
- 27. різкий “кинджальний” біль у надчерев’ї; дошкоподібне напруження м'язів передньої черевної стінки ( в епігастрії); позитивний симптом
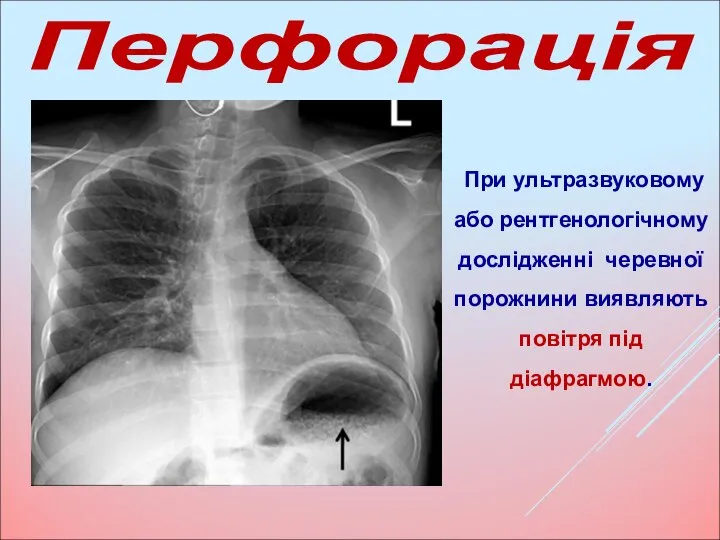
- 28. При ультразвуковому або рентгенологічному дослідженні черевної порожнини виявляють повітря під діафрагмою. Перфорація
- 29. Негайно викликати лікаря! госпіталізація в хірургічне відділення оперативне лікування. Перфорація. Невідкладна допомога.
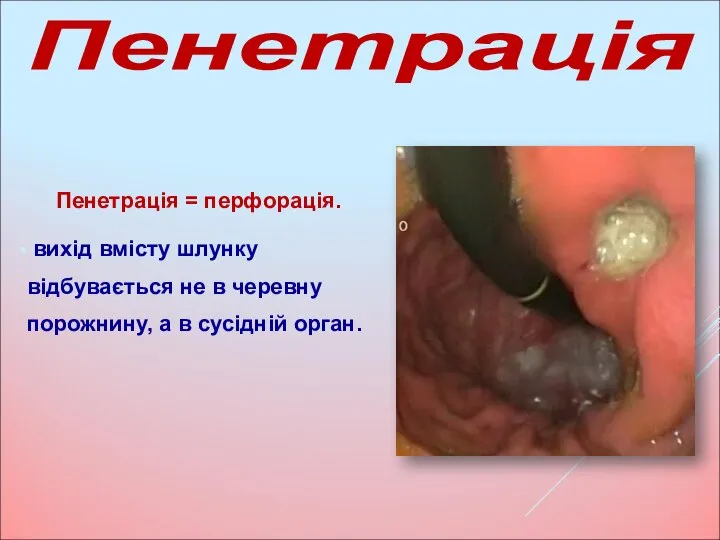
- 30. Пенетрація = перфорація. вихід вмісту шлунку відбувається не в черевну порожнину, а в сусідній орган. Пенетрація
- 31. Рак шлунка – це пухлина, яка займає перше місце серед злоякісних захворювань у чоловіків та друге
- 32. Основний метод діагностики раку шлунка – езофагогастродуоденоскопія з біопсією Малігнізація Лікування раку шлунка: Хірургічне – субтотальна
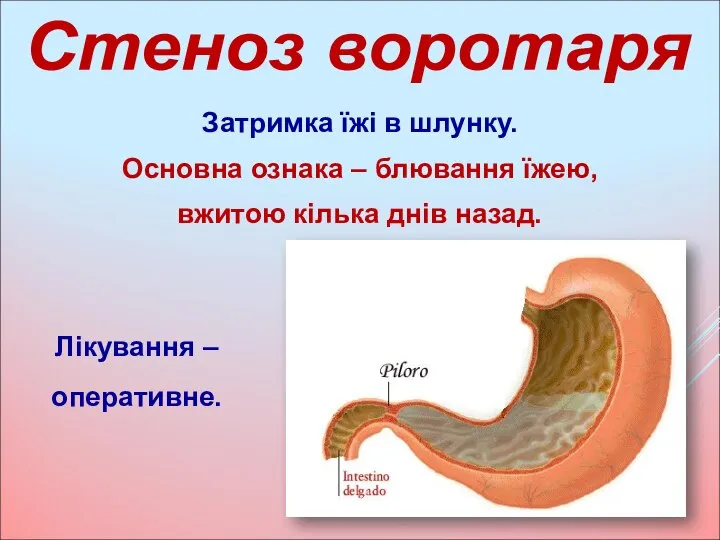
- 33. Затримка їжі в шлунку. Основна ознака – блювання їжею, вжитою кілька днів назад. Стеноз воротаря Лікування
- 35. Скачать презентацию


























 Методы лучевой диагностики
Методы лучевой диагностики Пластическая и реконструктивная хирургия
Пластическая и реконструктивная хирургия Факторы риска профессионального инфицирования акушерки
Факторы риска профессионального инфицирования акушерки Алкоголь и его влияние на организм человека
Алкоголь и его влияние на организм человека Презентация к выступлению Плюснина
Презентация к выступлению Плюснина Кисты и опухоли слюнных желез
Кисты и опухоли слюнных желез 10 секретов по уходу за кожей рук, ног и ногтей
10 секретов по уходу за кожей рук, ног и ногтей Итоги деятельности ГБУЗ РБ Стерлибашевская ЦРБ за 2020 год
Итоги деятельности ГБУЗ РБ Стерлибашевская ЦРБ за 2020 год Девочки - такие девочки
Девочки - такие девочки Классификация хирургических инструментов
Классификация хирургических инструментов Цитолиз при беременности: дифференциальная диагностика и лечение, основанное на доказательствах
Цитолиз при беременности: дифференциальная диагностика и лечение, основанное на доказательствах Патофизиология воспаления
Патофизиология воспаления Дивертикулез ободочной кишки
Дивертикулез ободочной кишки Кариес. Кариесогенные факторы в полости рта. Способы их выявления и устранения. Зубные отложения и методы их выявления
Кариес. Кариесогенные факторы в полости рта. Способы их выявления и устранения. Зубные отложения и методы их выявления С-реактивный белок
С-реактивный белок Роль медсестры в проведении профилактических мероприятий при недостаточности
Роль медсестры в проведении профилактических мероприятий при недостаточности Синдром тестикулярной феминизации
Синдром тестикулярной феминизации Практика - неврология
Практика - неврология Рассеянный склероз. Что нового за 2016 год?
Рассеянный склероз. Что нового за 2016 год? ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары
ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары Классификация психопатических характеров по П.Б. Ганнушкину
Классификация психопатических характеров по П.Б. Ганнушкину Общие принципы интенсивной терапии острых отравлений
Общие принципы интенсивной терапии острых отравлений Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы
Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы Лекарственные средства, влияющие на функцию матки
Лекарственные средства, влияющие на функцию матки Эндокринные расстройства на стоматологическом приеме
Эндокринные расстройства на стоматологическом приеме Группы здоровья
Группы здоровья Физиология крови
Физиология крови Национальный медицинский исследовательский центр профилактической медицины. Сохраняя здоровье, продлеваем жизнь
Национальный медицинский исследовательский центр профилактической медицины. Сохраняя здоровье, продлеваем жизнь