Содержание
- 2. “Мнения или утверждения, содержащиеся в настоящем документе, являются частными взглядами авторов и не должны рассматриваться как
- 3. Цель обучения Цель обучения Научиться выполнению действий по управлению дыханием и помощи при травме груди в
- 4. Цели обучения Описать стратегию лечения напряженного пневмоторакса, когда начальная декомпрессия при помощи иглы (NDC) не удалась.
- 5. Цели обучения Определить признаки, симптомы и начальноую помощь при открытом пневмотораксе («сосущая» грудная рана) Определить важность
- 6. Руководство 5. Дыхание/пневмоторакс a. Оцените наличие напряженного пневмоторакса и оказывайте помощь по необходимости 1. Подозрение на
- 7. Руководство 5. Дыхание/пневмоторакс a. Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 2. Первоначальная помощь при
- 8. Руководство 5. Дыхание/пневмоторакс a. Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 2. Первоначальная помощь при
- 9. Руководство 5. Дыхание/пневмоторакс а. Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 2. Первоначальная помощь при
- 10. 5. Дыхание/пневмоторакс а. Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 3. NDC следует считать успешным,
- 11. 5. Дыхание/пневмоторакс Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 4. Если первоначальный NDC не может
- 12. 5. Дыхание/пневмоторакс Оцените напряженный пневмоторакс и оказывайте помощь по необходимости 5. Если первоначальный NDC прошел успешно,
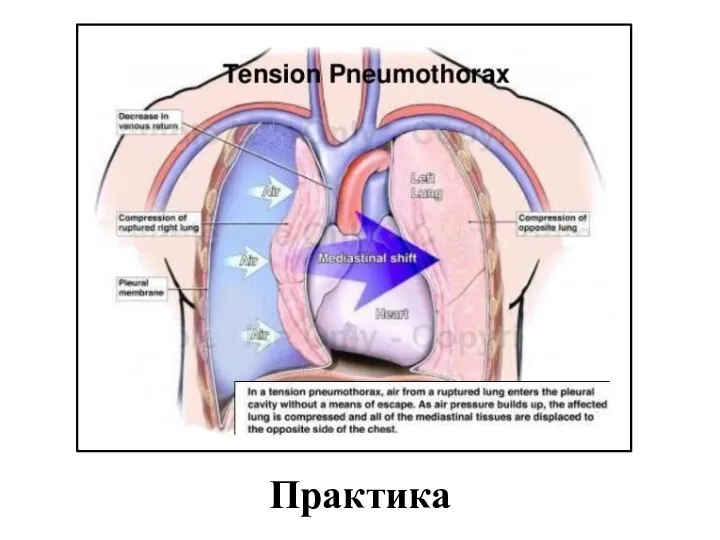
- 13. Напряженный пневмоторакс Напряженный пневмоторакс - еще одна распространенная причина смерти на поле боя. Оказать помощь легко.
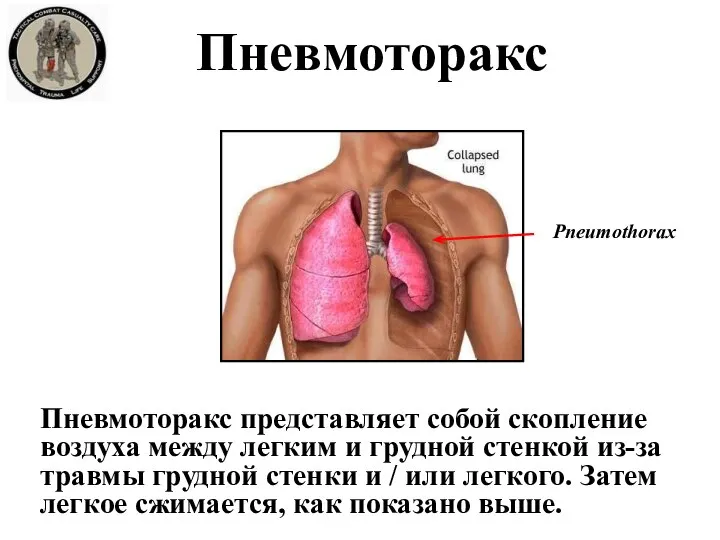
- 14. Пневмоторакс Пневмоторакс представляет собой скопление воздуха между легким и грудной стенкой из-за травмы грудной стенки и
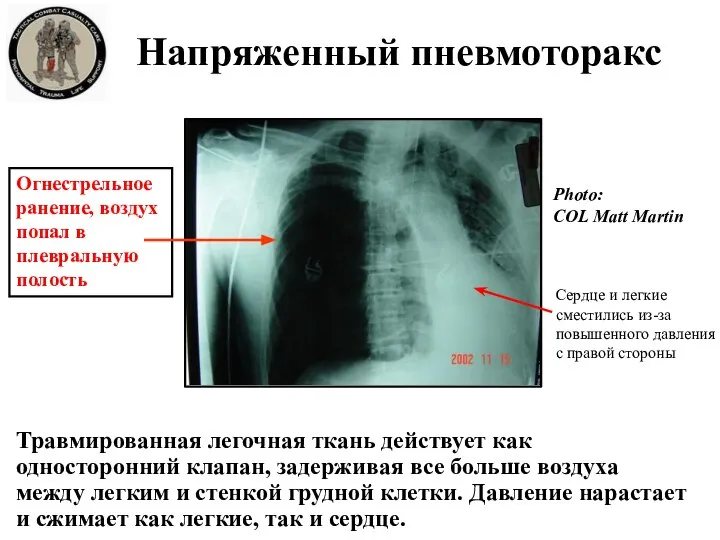
- 15. Огнестрельное ранение, воздух попал в плевральную полость Травмированная легочная ткань действует как односторонний клапан, задерживая все
- 16. Когда можно заподозрить напряженный пневмоторакс? Подозрение на напряженный пневмоторакс и помощь, если у пострадавшего имеется значительная
- 17. Пульсоксиметрия Пульсоксиметрия показывает , сколько кислорода содержится в крови. Она отображает частоту сердечных сокращений и процент
- 18. Пульсоксиметрия Рассмотрите возможность использования пульсоксиметра для этих типов пострадавших: пострадавший с сильным проникающим ранением, тупым ударом
- 19. Пульсоксиметрия Значения насыщения кислородом, указанные на пульсоксиметре, могут быть неточными при наличии: Гипотермии Отравлении угарным газом
- 20. При пневмотораксе может быть нарушена как функция легких, так и функция сердца, что может вызвать респираторное
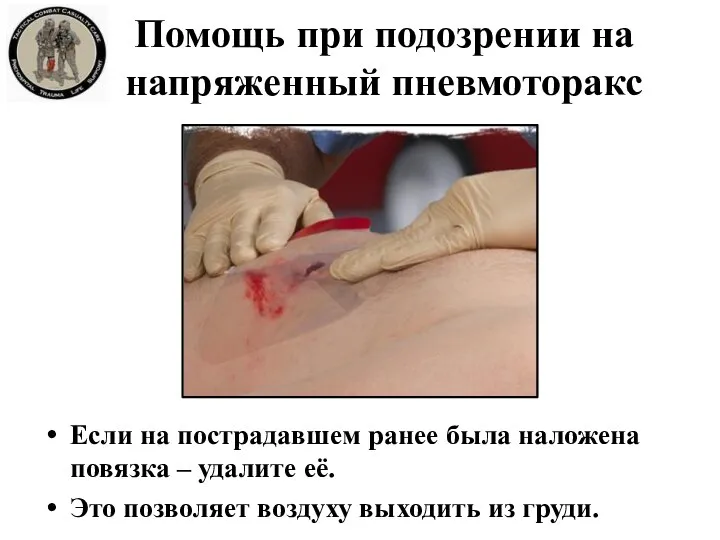
- 21. Помощь при подозрении на напряженный пневмоторакс Если на пострадавшем ранее была наложена повязка – удалите её.
- 22. Если есть подозрение на напряженный пневмоторакс и отсутствует уплотнение грудной клетки, помощь заключается в том, чтобы
- 23. Декомпрессионная игла Video courtesy of Dr. Oleksandr Linchevskyy Medical Director, Patriot Defence Ukraine
- 24. Вопрос: «Что делать, если у пострадавшего отсутствует напряженный пневмоторакс, но использована декомпрессионная игла?» Ответ: Если у
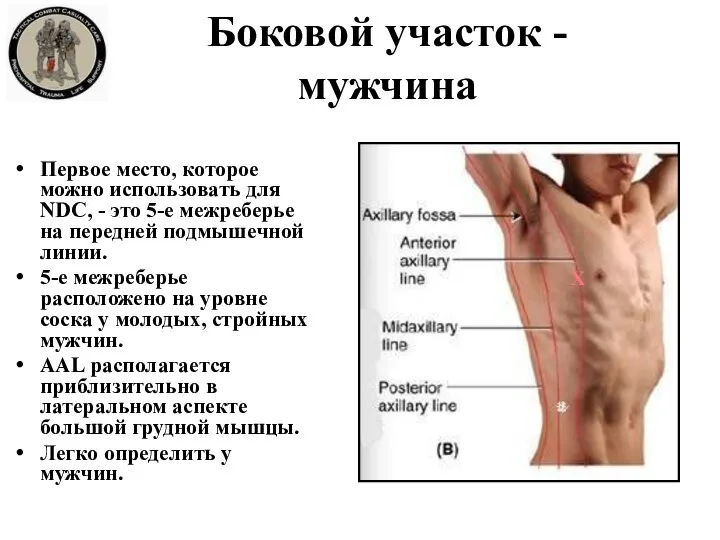
- 25. Два рекомендованных места постановки: 1. Сбоку 5-ое межреберье (ICS) в передней подмышечной линии (AAL) 2. Спереди
- 26. Боковой участок - мужчина Первое место, которое можно использовать для NDC, - это 5-е межреберье на
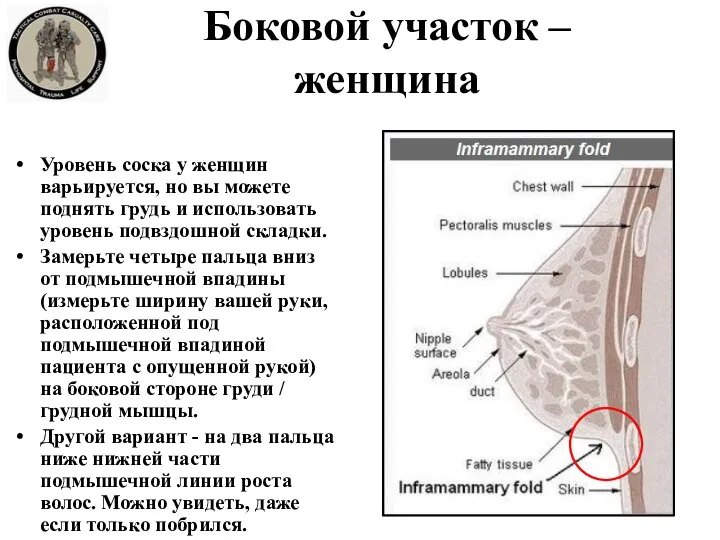
- 27. Боковой участок – женщина Уровень соска у женщин варьируется, но вы можете поднять грудь и использовать
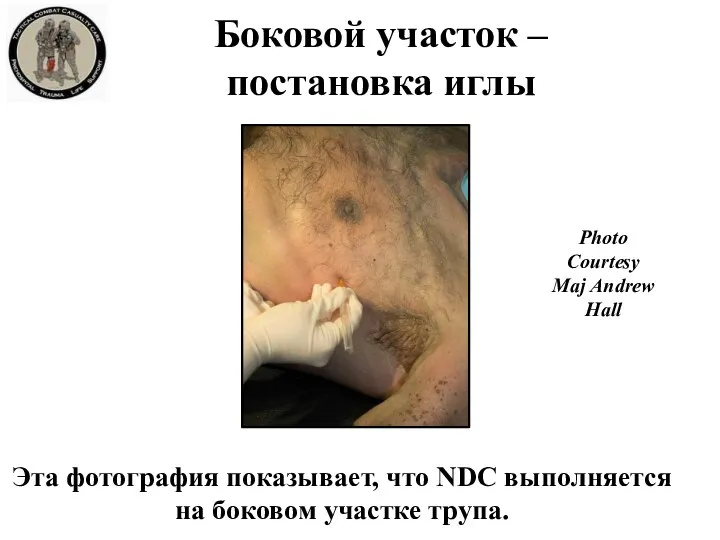
- 28. Боковой участок – постановка иглы Эта фотография показывает, что NDC выполняется на боковом участке трупа. Photo
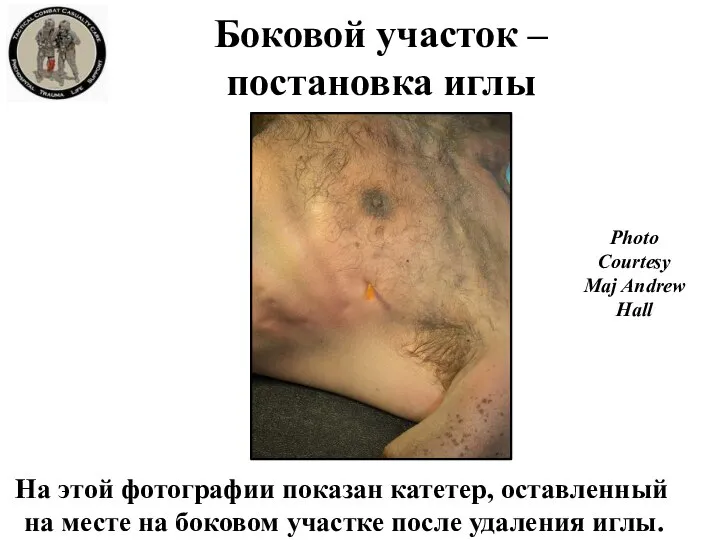
- 29. Боковой участок – постановка иглы На этой фотографии показан катетер, оставленный на месте на боковом участке
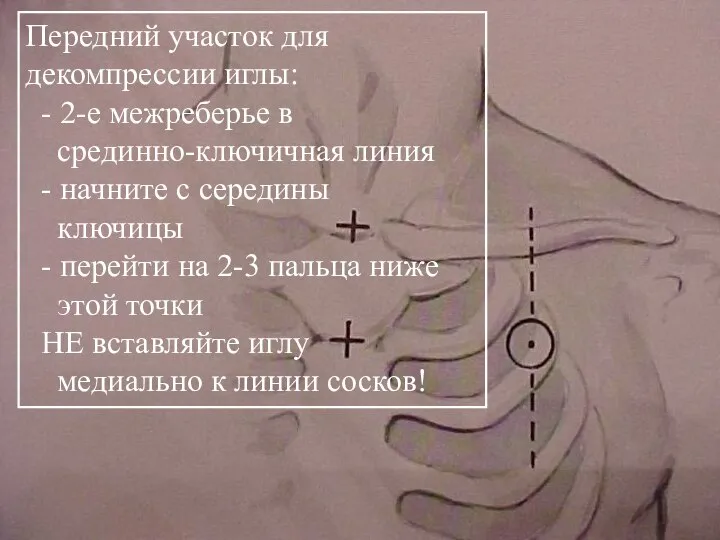
- 30. Picture of general location for needle insertion Передний участок для декомпрессии иглы: - 2-е межреберье в
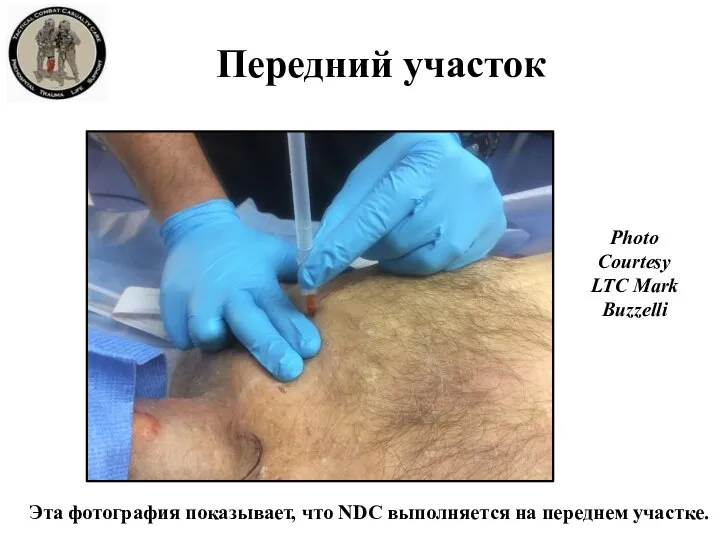
- 31. Передний участок Эта фотография показывает, что NDC выполняется на переднем участке. Photo Courtesy LTC Mark Buzzelli
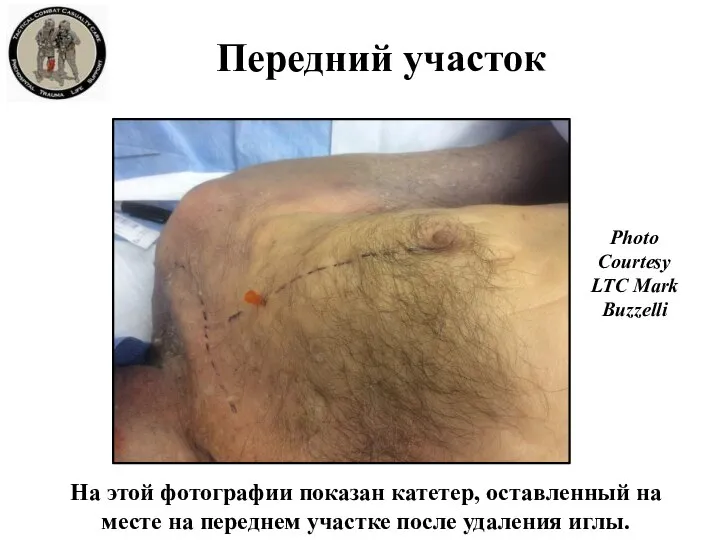
- 32. Передний участок На этой фотографии показан катетер, оставленный на месте на переднем участке после удаления иглы.
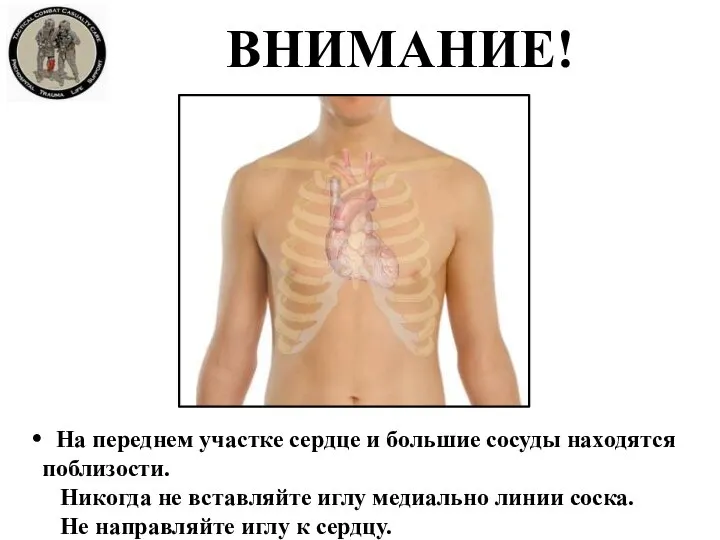
- 33. ВНИМАНИЕ! На переднем участке сердце и большие сосуды находятся поблизости. Никогда не вставляйте иглу медиально линии
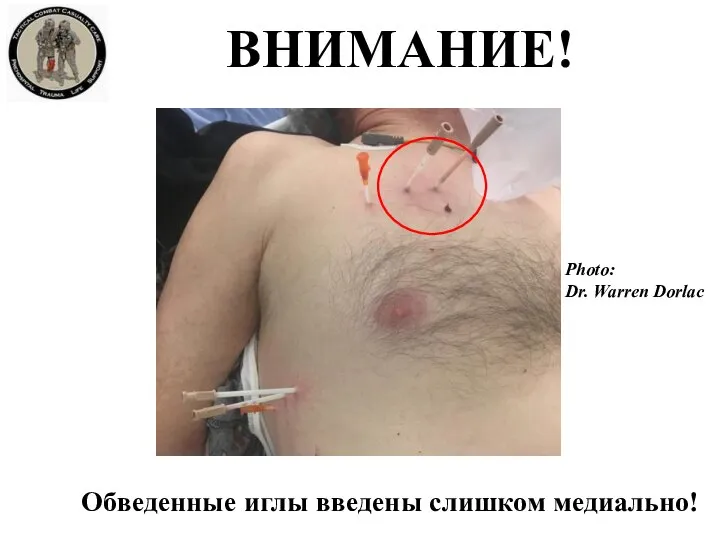
- 34. ВНИМАНИЕ! Обведенные иглы введены слишком медиально! Photo: Dr. Warren Dorlac
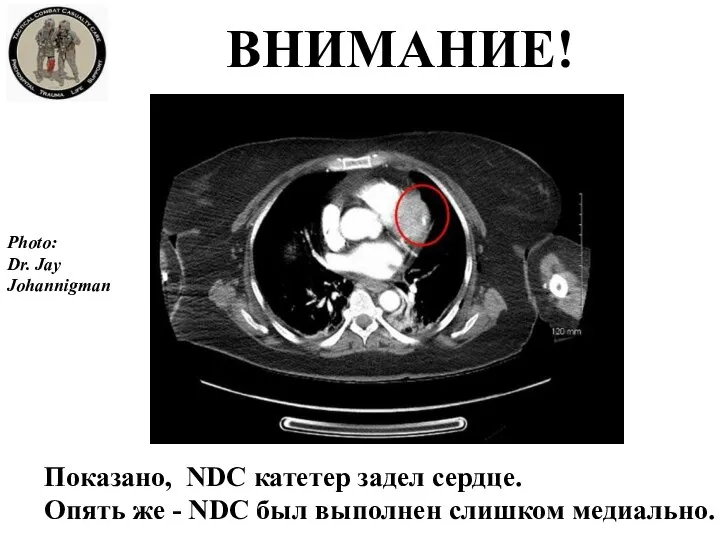
- 35. ВНИМАНИЕ! Показано, NDC катетер задел сердце. Опять же - NDC был выполнен слишком медиально. Photo: Dr.
- 36. Вставьте блок иглы с катетером перпендикулярно (угол 90 градусов) к стенке грудной клетки и вставьте его
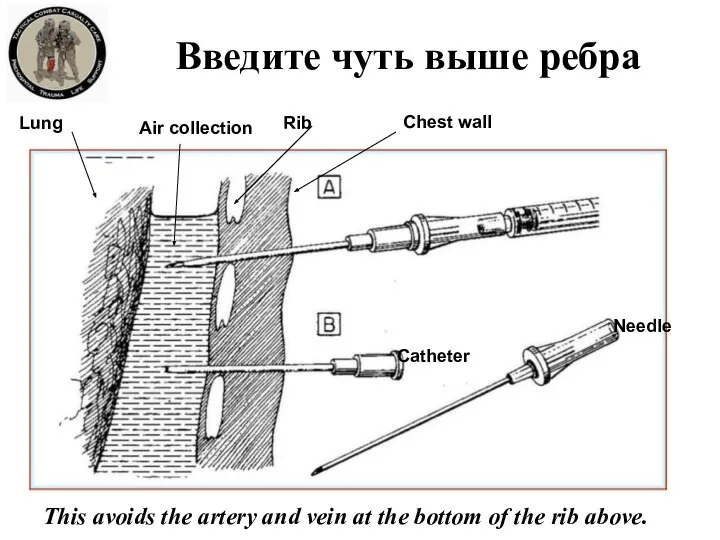
- 37. Введите чуть выше ребра Chest wall Rib Air collection Lung Catheter Needle This avoids the artery
- 38. Успешная декомпрессия NDC следует считать успешным, если: - респираторный дистресс улучшается, или - есть явный шипящий
- 39. Неудачная декомпрессия – следующий шаг Если первоначальный NDC не может улучшить состояние/ симптомы пострадавшего при подозрении
- 40. Повторение симптомов Если первоначальный NDC прошел успешно, но симптомы повторяются: - Выполните еще один NDC на
- 41. Две декомпрессии не улучшают состояние Если второй NDC также не успешен: Перейдите к разделу «Циркуляция» протокола
- 42. ПОМНИТЕ!!! Напряженный пневмоторакс является распространенной, но легко поддающейся лечению причиной смерти на поле боя. Диагностируйте и
- 43. Практика
- 44. 5. Дыхание/пневмоторакс b. Все проникающие и / или сосущие раны грудной клетки следует лечить, немедленно применяя
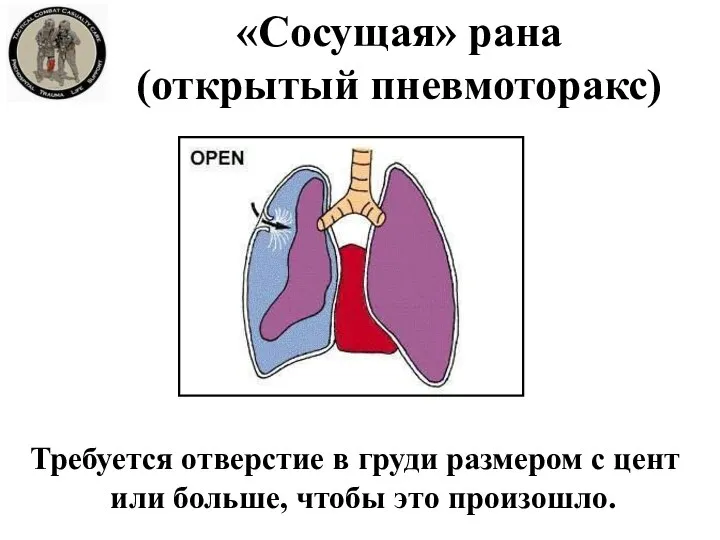
- 45. «Сосущая» рана (открытый пневмоторакс) Требуется отверстие в груди размером с цент или больше, чтобы это произошло.
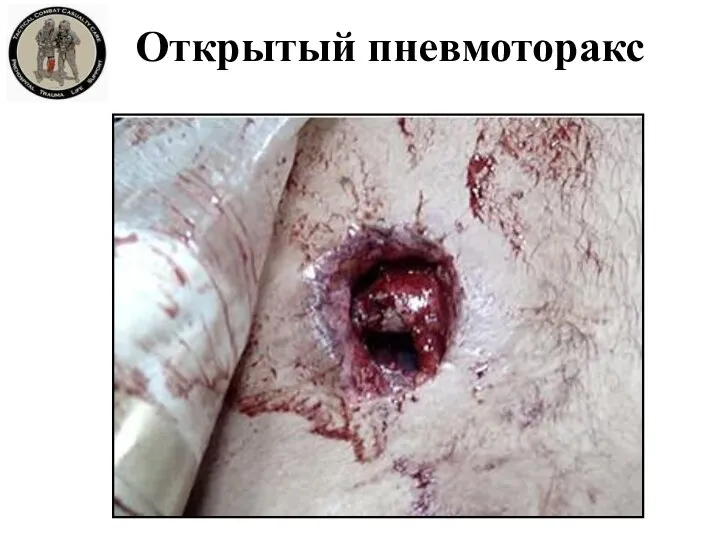
- 46. Открытый пневмоторакс
- 47. Помощь при открытом пневмотораксе Исходя из оценки USCENTCOM / JTS по оценке первой помощи в Афганистане,
- 48. Открытый пневмоторакс Может возникнуть в результате крупных дефектов стенки грудной клетки и может помешать дыханию Лечите
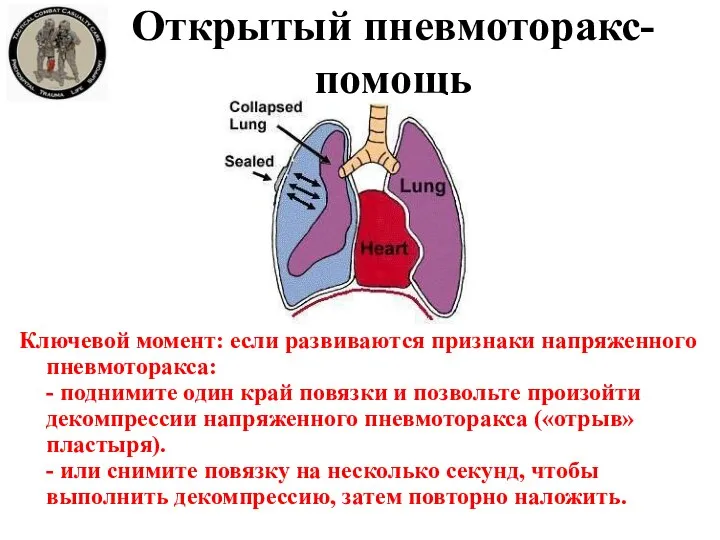
- 49. Открытый пневмоторакс- помощь Ключевой момент: если развиваются признаки напряженного пневмоторакса: - поднимите один край повязки и
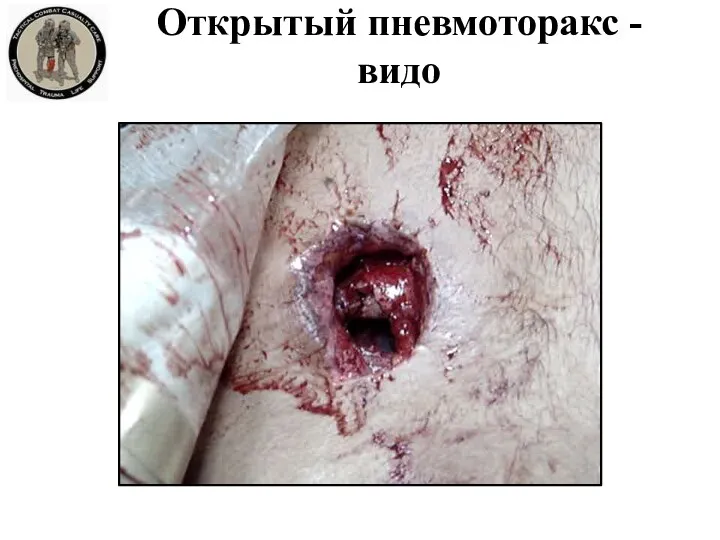
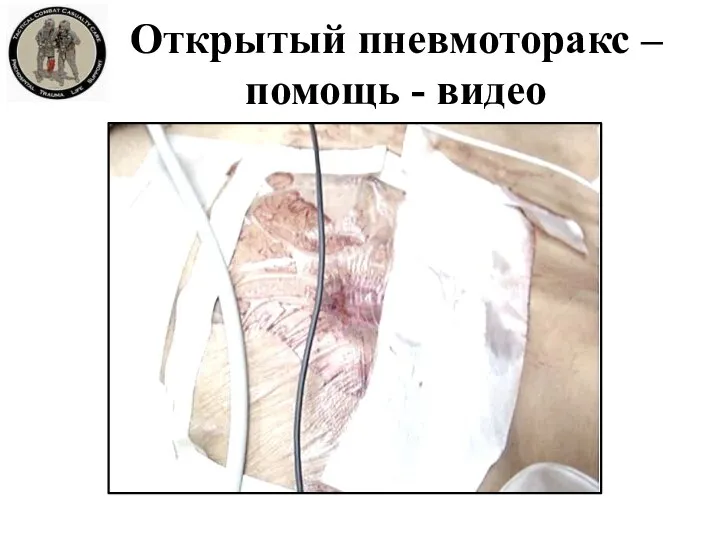
- 50. Открытый пневмоторакс - видо
- 51. Открытый пневмоторакс – помощь - видео
- 52. Открытый пневмоторакс – помощь - видео Примечание: вентилируемый пластырь является окклюзионной повязкой.
- 54. Скачать презентацию






























 Для добра нет границ. Благотворительная акция школы №1394 в пользу детей с ограниченными физическими возможностями
Для добра нет границ. Благотворительная акция школы №1394 в пользу детей с ограниченными физическими возможностями Элективный курс Основы гигиены и санитарии
Элективный курс Основы гигиены и санитарии Балалар туа біткен ақаулардың дамуындағы тератогендік, химиялық, физикалық және биохимиялық факторлардың әсері
Балалар туа біткен ақаулардың дамуындағы тератогендік, химиялық, физикалық және биохимиялық факторлардың әсері Синдром Лёша-Найхана
Синдром Лёша-Найхана Понятия Кахексия и Истощение
Понятия Кахексия и Истощение 16092022metodi-issledovaniya-v-endokrinologii
16092022metodi-issledovaniya-v-endokrinologii Коронавирус
Коронавирус Период новорождённости
Период новорождённости piramidka_seminar_2
piramidka_seminar_2 Ритм сердца. Программа для поддержания сердечно-сосудистой системы
Ритм сердца. Программа для поддержания сердечно-сосудистой системы Общепатологические процессы
Общепатологические процессы Факторы риска ВБИ в ОРИТ и основные направления работы по обеспечению эпидемиологической безопасности пациентов
Факторы риска ВБИ в ОРИТ и основные направления работы по обеспечению эпидемиологической безопасности пациентов Прямые антикоагулянты. Гепарин. Фармакокинетика. Механизм противосвертывающего действия. Особенности низкомолекулярных гепаринов
Прямые антикоагулянты. Гепарин. Фармакокинетика. Механизм противосвертывающего действия. Особенности низкомолекулярных гепаринов Абсцесс височной доли головного мозга
Абсцесс височной доли головного мозга Նորք-մարաշ բժշկական կենտրոն ռիսկի գործոնները բուժքրոջ աշխատանքում
Նորք-մարաշ բժշկական կենտրոն ռիսկի գործոնները բուժքրոջ աշխատանքում Көмей обыры
Көмей обыры Әлеуметтік міндетті медициналық сақтандыруды енгізу кезінде өндірістерде жұмыс атқаратын репродуктивті жастағы әйелдер
Әлеуметтік міндетті медициналық сақтандыруды енгізу кезінде өндірістерде жұмыс атқаратын репродуктивті жастағы әйелдер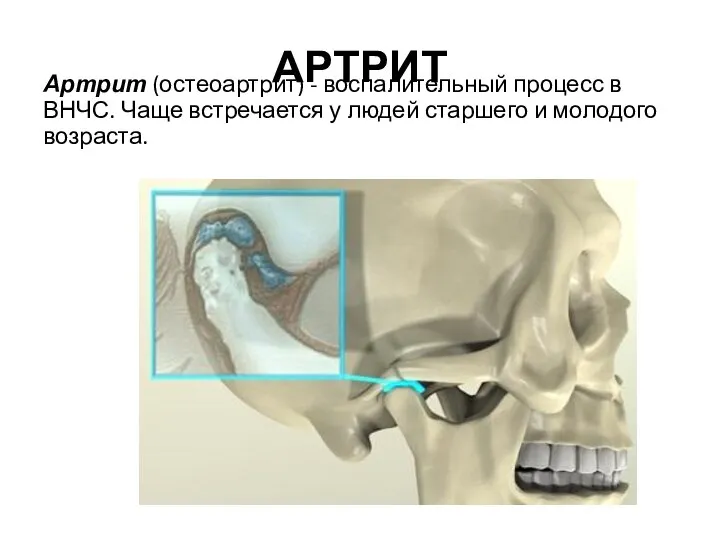 Артрит (остеоартрит) височно-нижнечелюстного сустава
Артрит (остеоартрит) височно-нижнечелюстного сустава ВИЧ - инфекции
ВИЧ - инфекции Определение лихорадки. Уход за лихорадочным пациентом. Борьба с гипертермией
Определение лихорадки. Уход за лихорадочным пациентом. Борьба с гипертермией Боли в позвоночнике
Боли в позвоночнике Алгоритм по применению грелки
Алгоритм по применению грелки Болезнь Альцгеймера . Что же это ?
Болезнь Альцгеймера . Что же это ? Синегнойная палочка оконч
Синегнойная палочка оконч Временное пломбирование корневых каналов
Временное пломбирование корневых каналов Лекция 5
Лекция 5 Реанимация щенков и котят
Реанимация щенков и котят Современные подходы к медикаментозному токолизу и профилактике РДС синдрома
Современные подходы к медикаментозному токолизу и профилактике РДС синдрома