Слайд 2Синдром постназального затека – это сочетание клинических симптомов, вызванных раздражением слизистых оболочек задней
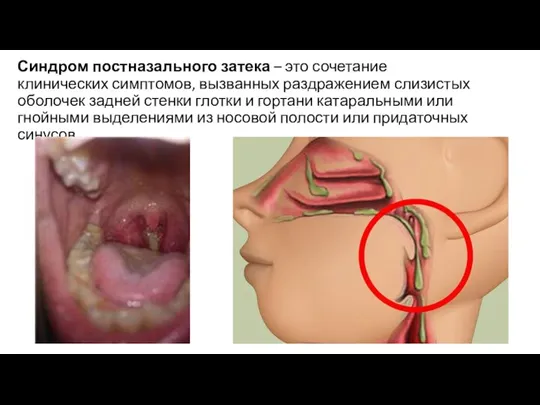
стенки глотки и гортани катаральными или гнойными выделениями из носовой полости или придаточных синусов.
Слайд 3Классификация:
Первичный (идиопатический) – причина синдрома не установлена
Вторичный – вызванный наличием у пациента
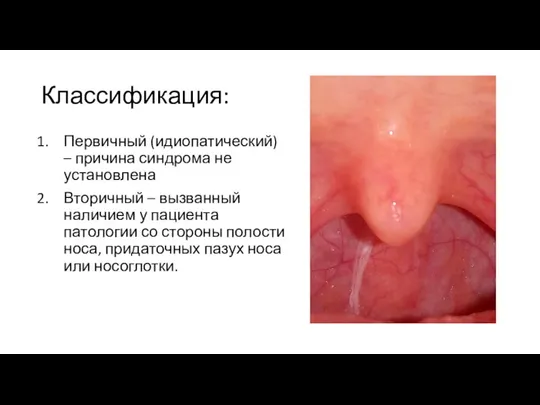
патологии со стороны полости носа, придаточных пазух носа или носоглотки.
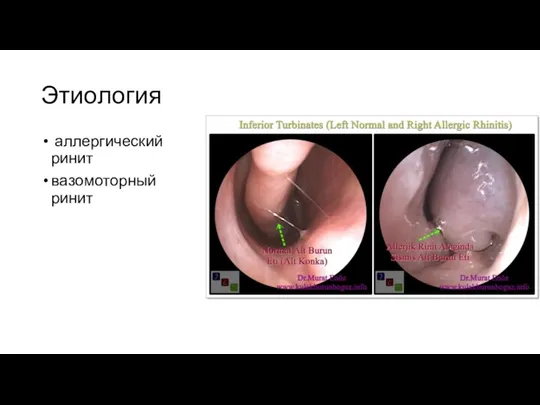
Слайд 4Этиология
аллергический ринит
вазомоторный ринит
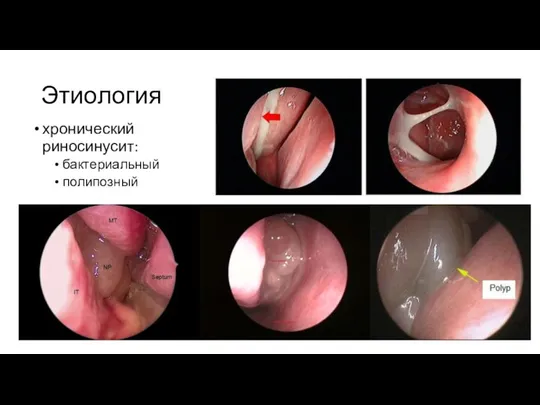
Слайд 5Этиология
хронический риносинусит:
бактериальный
полипозный
Слайд 6Этиология
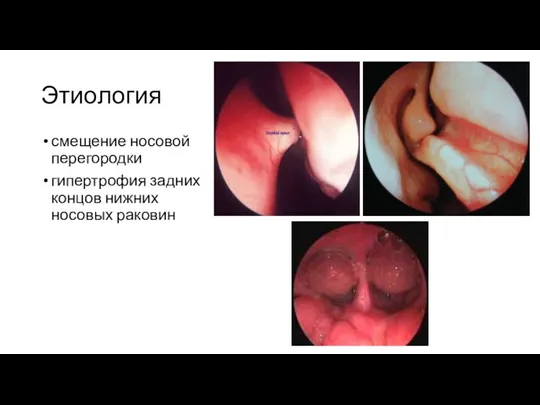
смещение носовой перегородки
гипертрофия задних концов нижних носовых раковин
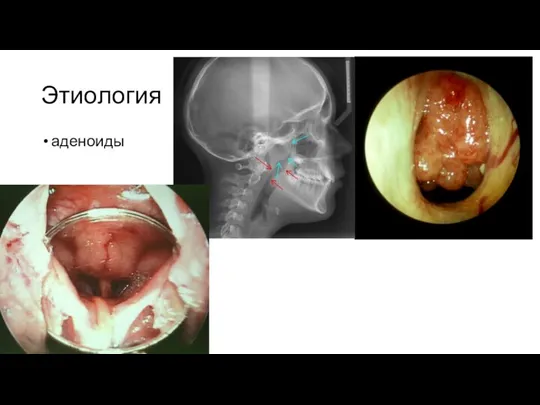
Слайд 8Этиология
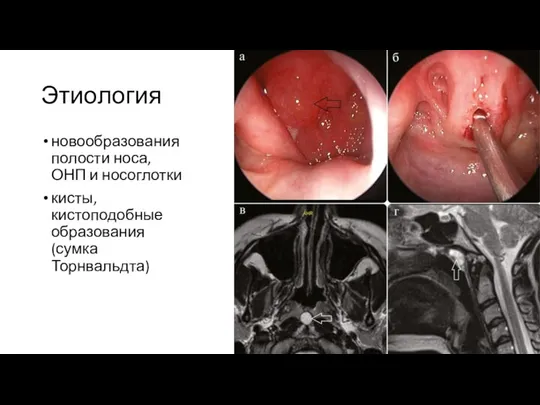
новообразования полости носа, ОНП и носоглотки
кисты, кистоподобные образования (сумка Торнвальдта)
Слайд 9Этиология
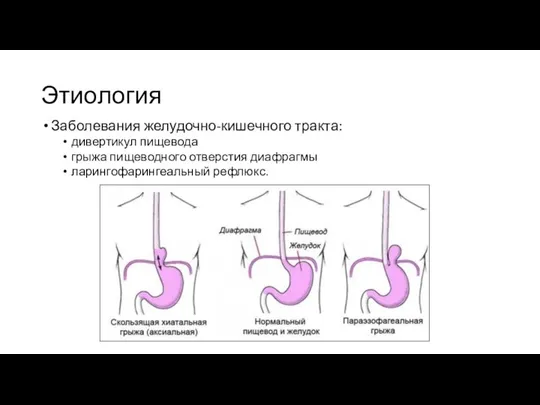
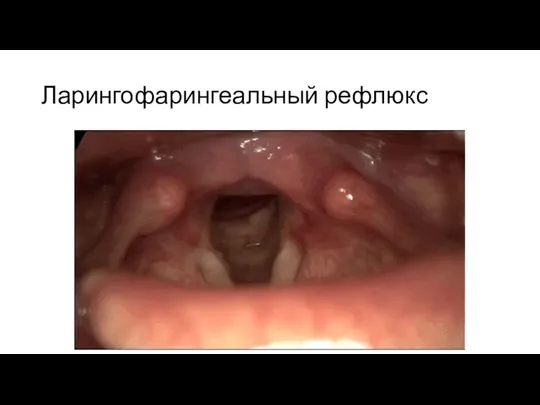
Заболевания желудочно-кишечного тракта:
дивертикул пищевода
грыжа пищеводного отверстия диафрагмы
ларингофарингеальный рефлюкс.
Слайд 11Патогенез
Заболевание развивается на фоне воспалительного поражения верхних дыхательных путей. В результате местного
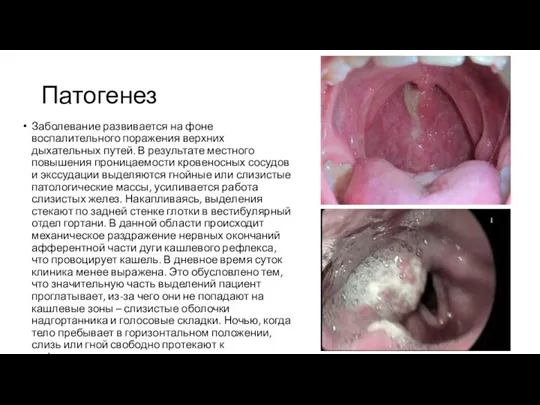
повышения проницаемости кровеносных сосудов и экссудации выделяются гнойные или слизистые патологические массы, усиливается работа слизистых желез. Накапливаясь, выделения стекают по задней стенке глотки в вестибулярный отдел гортани. В данной области происходит механическое раздражение нервных окончаний афферентной части дуги кашлевого рефлекса, что провоцирует кашель. В дневное время суток клиника менее выражена. Это обусловлено тем, что значительную часть выделений пациент проглатывает, из-за чего они не попадают на кашлевые зоны – слизистые оболочки надгортанника и голосовые складки. Ночью, когда тело пребывает в горизонтальном положении, слизь или гной свободно протекают к рефлексогенным участкам гортаноглотки, стимулируя кашель.
Слайд 12Клинические проявления
Жалобы пациента:
Чувство кома, «пробки» в горле
Утренний кашель (сухой с отхождением слизи)
Ночной

храп, возможно удушье
Боль в горле (реже)
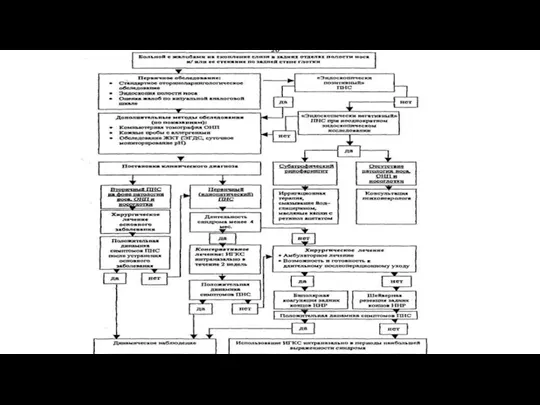
Слайд 14Диагностика
Риноскопия
отмечается отечность и гиперемия слизистых оболочек, наличие сгустков, особенно – на дне
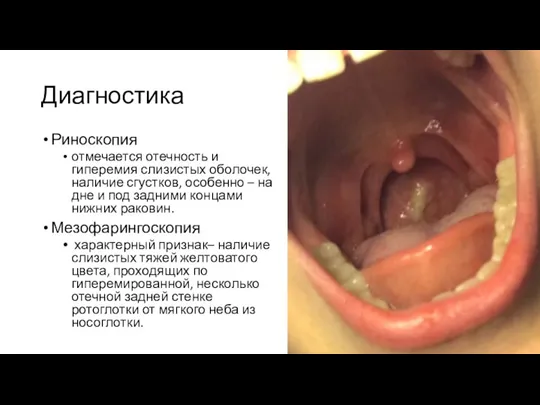
и под задними концами нижних раковин.
Мезофарингоскопия
характерный признак– наличие слизистых тяжей желтоватого цвета, проходящих по гиперемированной, несколько отечной задней стенке ротоглотки от мягкого неба из носоглотки.
Слайд 15Диагностика
Общий анализ крови.
Изменения в ОАК в начале заболевания зависят от ведущего этиологического
фактора. При вирусных патологиях определяется нейтропения и лимфоцитоз, при аллергических – эозинофилия. При бактериальной этиологии и на фоне выраженной клинической картины в анализе крови обнаруживается лейкоцитоз с нейтрофилезом и характерное для всех вариантов повышение СОЭ.
Лучевые методы исследования.
Используются при эндоскопически негативном варианте для выявления поражений придаточных пазух. Базовый метод – рентгенография околоносовых синусов, реже применяют компьютерную томографию этой области. О наличии синусита свидетельствует утолщение слизистой оболочки той или иной пазухи, полное или частичное затемнение ее просвета.
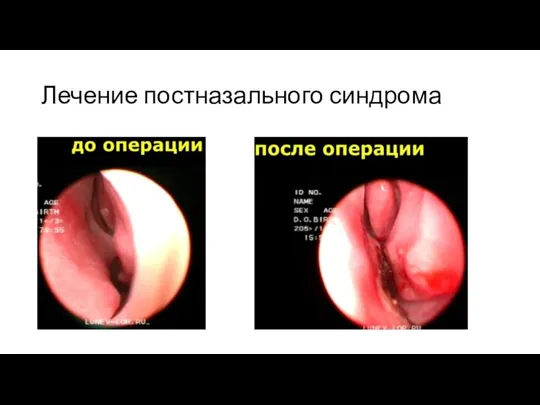
Слайд 16Лечение постназального синдрома
Терапевтическая тактика зависит от характера и этиологии заболевания. В большинстве

случаев достаточно консервативной терапии. К оперативным вмешательствам прибегают только при невозможности ликвидировать очаг воспаления медикаментозными средствами.
Этиотропная терапия. При бактериальной инфекции препаратами выбора являются антибиотики, подобранные с учетом предварительного бактериологического исследования. При грибковых поражениях назначают антимикотические препараты. При вирусной и аллергической этиологии зачастую используют только симптоматическое лечение.
Патогенетические и симптоматические средства. Снятие отечности слизистых оболочек и подавление секреции возможно при применении топических кортикостероидов, антигистаминных препаратов. При необходимости программу терапии дополняют антипиретиками, витаминными комплексами. Противокашлевые средства показаны только при сильных приступах кашля.
Хирургическое лечение. Обычно прибегают к эндоскопическим операциям на внутриносовых структурах и околоносовых пазухах. При необходимости выполняют коррекцию искривленной носовой перегородки (септопластику), резекцию буллезных раковин носа или удаление кисты Торнвальдта. Положительные результаты дает шейная резекция задних концов нижних носовых раковин или их биполярная коагуляция.
Слайд 18Лечение постназального синдрома
https://journalotohns.biomedcentral.com/articles/10.1186/s40463-019-0350-y
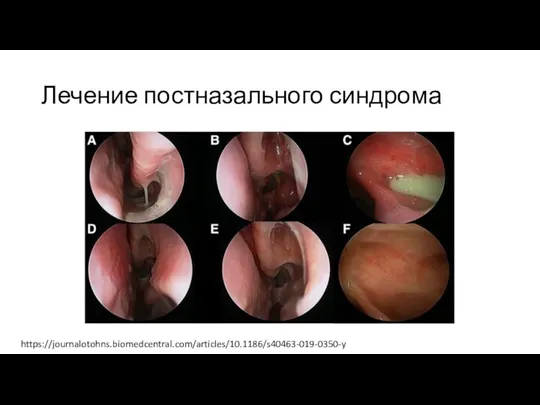
Слайд 19Лечение постназального синдрома
https://journalotohns.biomedcentral.com/articles/10.1186/s40463-019-0350-y
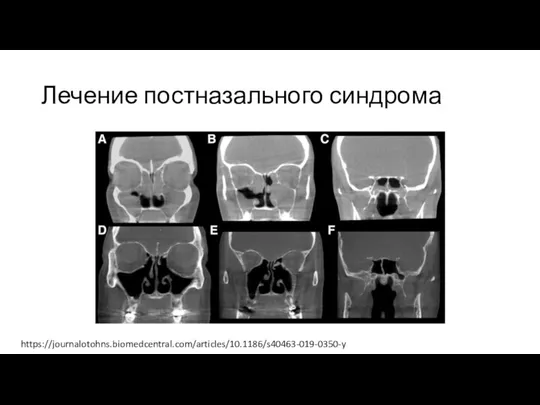
Слайд 20Лечение постназального синдрома
https://www.rhinologyonline.org/Rhinology_online_issues/manuscript_71.pdf
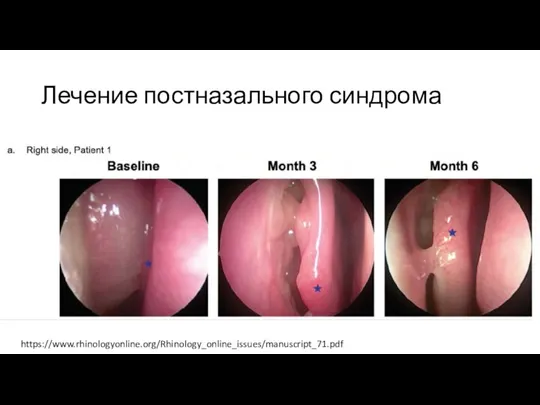
Слайд 21Лечение постназального синдрома
https://www.rhinologyonline.org/Rhinology_online_issues/manuscript_71.pdf
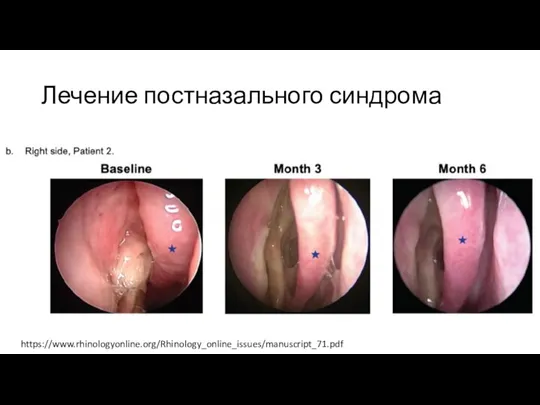
Слайд 22Лечение постназального синдрома
https://www.rhinologyonline.org/Rhinology_online_issues/manuscript_71.pdf
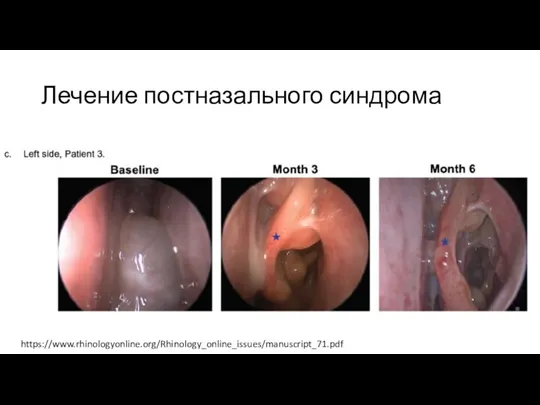
Слайд 23Лечение постназального синдрома
https://journalotohns.biomedcentral.com/articles/10.1186/s40463-019-0350-y
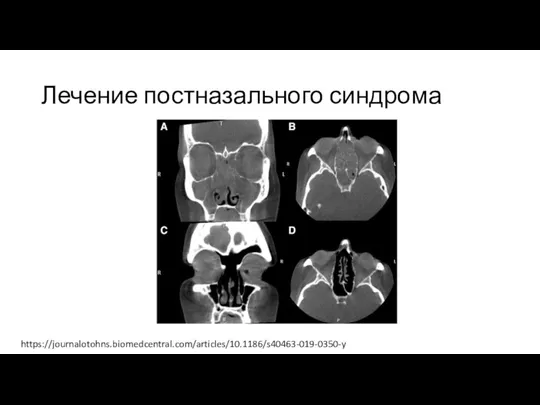
Слайд 25Общий анализ крови. Изменения в ОАК в начале заболевания зависят от ведущего этиологического
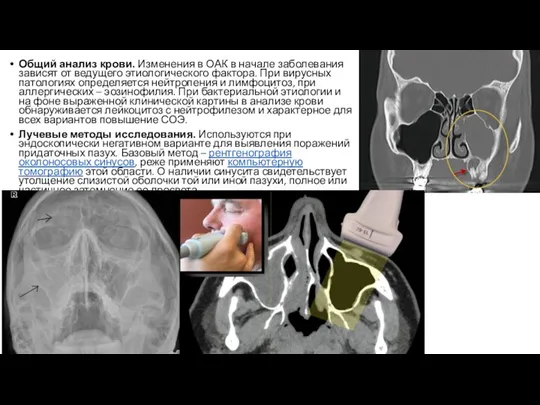
фактора. При вирусных патологиях определяется нейтропения и лимфоцитоз, при аллергических – эозинофилия. При бактериальной этиологии и на фоне выраженной клинической картины в анализе крови обнаруживается лейкоцитоз с нейтрофилезом и характерное для всех вариантов повышение СОЭ.
Лучевые методы исследования. Используются при эндоскопически негативном варианте для выявления поражений придаточных пазух. Базовый метод – рентгенография околоносовых синусов, реже применяют компьютерную томографию этой области. О наличии синусита свидетельствует утолщение слизистой оболочки той или иной пазухи, полное или частичное затемнение ее просвета.




















 Болезни, связанные с нехваткой химических элементов
Болезни, связанные с нехваткой химических элементов Мемристорный протез функционального отдела спинного мозга. Исследовательский проект
Мемристорный протез функционального отдела спинного мозга. Исследовательский проект Квест – игра, посвящённая всемирному дню борьбы со спидом Предупреждён - вооружён
Квест – игра, посвящённая всемирному дню борьбы со спидом Предупреждён - вооружён Оценка эффективности применения шелка по сравнению с викрилом для закрытия срединных брюшных разрезов
Оценка эффективности применения шелка по сравнению с викрилом для закрытия срединных брюшных разрезов ІХС: Інфаркт міокарда
ІХС: Інфаркт міокарда Доврачебная помощь при клинической смерти
Доврачебная помощь при клинической смерти Medical concern of a shoulder pain
Medical concern of a shoulder pain Гнойный бурсит
Гнойный бурсит Школа здоровья для беременных. Что произошло в моём организме? Лекция 2
Школа здоровья для беременных. Что произошло в моём организме? Лекция 2 Известные дерматологические школы мира и их вклад в развитие дисциплины
Известные дерматологические школы мира и их вклад в развитие дисциплины Высокомощностная брахитерапия в комплексном лечении раннего рака молочной железы
Высокомощностная брахитерапия в комплексном лечении раннего рака молочной железы Хирургическая обработка гнойного очага при оказании специализированной помощи в условиях мирного времени
Хирургическая обработка гнойного очага при оказании специализированной помощи в условиях мирного времени Мифы о здоровом образе жизни
Мифы о здоровом образе жизни Язва желудка. Язва двенадцатиперстной кишки
Язва желудка. Язва двенадцатиперстной кишки Лучевые поражения животных
Лучевые поражения животных Аллергические заболевания и их профилактика
Аллергические заболевания и их профилактика Сахарный диабет
Сахарный диабет Корь. Эпидемиология
Корь. Эпидемиология Перемещение больного
Перемещение больного Хвороби кролів
Хвороби кролів Методы исследования восприятия
Методы исследования восприятия Профилактика коронавируса
Профилактика коронавируса Умей предупреждать болезни
Умей предупреждать болезни Стоматологический препарат Сафорайд. Занятие 2
Стоматологический препарат Сафорайд. Занятие 2 ЗОЖ. Проблема здоровья дошкольников
ЗОЖ. Проблема здоровья дошкольников Проект памяти врачей-героев, погибших от коронавируса
Проект памяти врачей-героев, погибших от коронавируса Анатомия и физиология сердца (лекция 4)
Анатомия и физиология сердца (лекция 4) Организация обучения курсу БЖД на время карантина
Организация обучения курсу БЖД на время карантина