Содержание
- 2. Содержание Классификация микобактерий Строение микобактерий Свойства микобактерий туберкулеза Источники заражения туберкулезом Пути передачи туберкулеза и проникновение
- 3. Классификация микобактерий Домен – бактерии Тип – актинобактерии Класс – актинобактерии Подкласс – актинобактерии Порядок –
- 4. Классификация микобактерий Вид Mycobacterium tuberculosis (наиболее опасен для человека, как возбудитель туберкулёза – более чем в
- 5. Классификация микобактерий Вид - Mycobacterium Leprae – вызывает лепру - M. avium, M.intracellulare, M. kanssasii, M.
- 6. Строение микобактерий Клеточная стенка – имеет сложное трехслойное строение (два слоя липидов и пептидогликаны), в составе
- 7. Свойства микобактерий Высокая устойчивость во внешней среде. Сроки выживания во внешней среде от нескольких месяцев –
- 8. Источники заражения туберкулезом Человек, больной туберкулезом, выделяющий микобактерии в окружающую среду. Микобактерии в большом количестве находятся
- 9. Проникновение микобактерий туберкулеза в организм Аэрогенный путь – воздушно-капельный и воздушно-пылевой. Наиболее частый путь проникновения микобактерий
- 10. Патогенез туберкулеза При попадании Микобактерий в организм, для того, чтобы они размножились и начался иммунный ответ
- 11. Патогенез туберкулеза Таким образом, процесс ИНФИЦИРОВАНИЯ Микобактериями может начаться только если имеется тесный, неоднократный контакт с
- 12. Инфицирование Микобактериями туберкулеза 1 этап – предаллергический 1,5 – 2 месяца
- 13. Инфицирование Микобактериями туберкулеза 2 этап – аллергический 6 – 18 месяцев
- 15. ИНФИЦИРОВАНИЕ МБТ Формирование противотуберкулезного иммунитета, который защищает организм от заболевания при попадании новых Микобактерий туберкулеза, т.к.
- 16. ИНФИЦИРОВАНИЕ МБТ Это инфекционно-биологический процесс, который не является заболеванием, если благополучно завершается и человек остается здоровым,
- 17. ИНФИЦИРОВАНИЕ МБТ Создает потенциал заболевания туберкулезом на всю жизнь, т.к. в организме остаются гранулемы с живыми
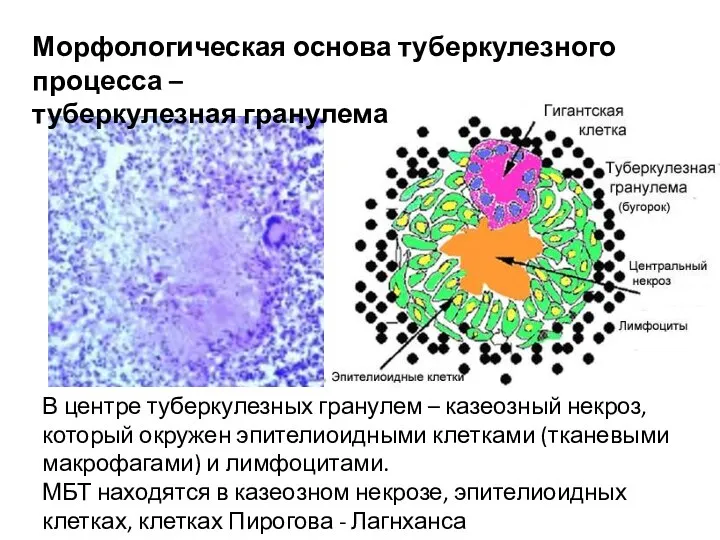
- 18. В центре туберкулезных гранулем – казеозный некроз, который окружен эпителиоидными клетками (тканевыми макрофагами) и лимфоцитами. МБТ
- 19. Патогенез туберкулеза у инфицированных МБТ
- 20. Факторы, снижающие резистентность, способствующие эндогенной реактивации туберкулеза у взрослых Заболевания ВИЧ – инфекция с максимальным риском
- 21. Факторы, снижающие резистентность, способствующие эндогенной реактивации туберкулеза у взрослых Особые состояния Стрессы длительные, острые, выраженные Беременность,
- 22. Факторы, снижающие резистентность, способствующие эндогенной реактивации туберкулеза у взрослых Специфические факторы Контакты с больными туберкулезом –
- 23. Факторы, снижающие резистентность, способствующие эндогенной реактивации туберкулеза у взрослых Реакция иммунной системы на указанные факторы индивидуальна,
- 24. Классификация туберкулеза Современная отечественная классификация туберкулеза принята на VII Российском съезде фтизиатров, изложена в приказе МЗ
- 25. Классификация туберкулеза Принципы отечественной классификации: В основе - патогенетические, морфологические и клинико-рентгенологические особенности туберкулезного процесса с
- 26. Классификация туберкулеза 1.1. Клинические формы туберкулеза 1.1.1. Туберкулезная интоксикация у детей и подростков. 1.1.2. Туберкулез органов
- 27. Классификация туберкулеза 1.1.3. Туберкулез других органов и систем: Туберкулез мозговых оболочек и центральной нервной системы. Туберкулез
- 28. Классификация туберкулеза 1.2. Характеристика туберкулезного процесса дается по локализации процесса, по клинико-рентгенологическим признакам и по наличию
- 29. Классификация туберкулеза 1.3. Осложнения туберкулеза: Кровохарканье и легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, свищи
- 30. Классификация туберкулеза МКБ-10 туберкулез обозначен шифром А15-А19. Каждый шифр МКБ-10 имеет определенное значение: А15 — туберкулез
- 32. Скачать презентацию




























 Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4)
Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4) Методы исследования органов дыхания
Методы исследования органов дыхания Синдром Повреждения
Синдром Повреждения Препарирование твердых тканей зуба
Препарирование твердых тканей зуба Зачетная работа. МРТ органов средостения
Зачетная работа. МРТ органов средостения Нервная система
Нервная система АГ
АГ Медицинская гельминтология. Тип Плоские черви (Plathelmintes)
Медицинская гельминтология. Тип Плоские черви (Plathelmintes) Хирургическая система SmithNephew Werewolf
Хирургическая система SmithNephew Werewolf Профилактика онкологических заболеваний
Профилактика онкологических заболеваний Климактерический синдром
Климактерический синдром Болезнь Кавасаки
Болезнь Кавасаки Реконструктивные операции на желчных путях
Реконструктивные операции на желчных путях Cерия инъекционных препаратов Mezoarm
Cерия инъекционных препаратов Mezoarm Оборудование для слабослышащих
Оборудование для слабослышащих Компьютерные технологии в косметологии
Компьютерные технологии в косметологии Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы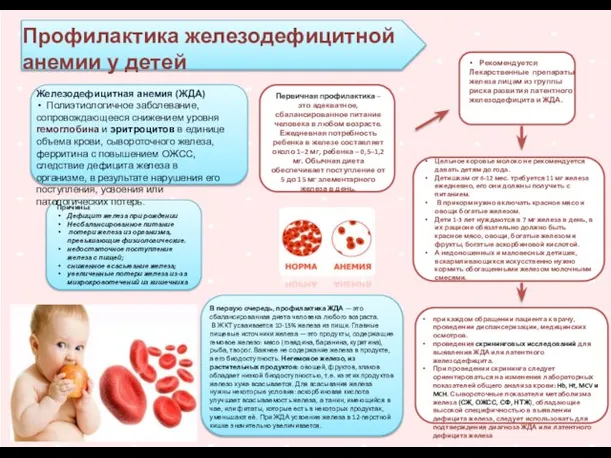 Профилактика железодефицитной анемии у детей
Профилактика железодефицитной анемии у детей Гипотермия. Способы потери тепла
Гипотермия. Способы потери тепла История развития машин скорой помощи в г. Тула
История развития машин скорой помощи в г. Тула Малярийный плазмодий
Малярийный плазмодий Шайнау бұлшықеттері
Шайнау бұлшықеттері Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska
Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska Острые пневмонии у детей в Липецкой области
Острые пневмонии у детей в Липецкой области СД Дезинфекция. Виды и методы
СД Дезинфекция. Виды и методы План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии
План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии Генетические аспекты кариеса
Генетические аспекты кариеса Туберкулёз верхней челюсти
Туберкулёз верхней челюсти