Содержание
- 2. ВИЧ - это заболевание вызванное вирусом иммунодефицита человека, характеризующееся специфическим поражением иммунной системы, приводящим к ее
- 3. СПИД СПИД (синдром приобретенного иммунодефицита) — позднее проявление инфицирования организма вирусом иммунодефицита человека (ВИЧ). СПИД –
- 4. Эпидемиология По данным на 2018 год, в мире за всё время ВИЧ-инфекцией заболели 60 миллионов человек,
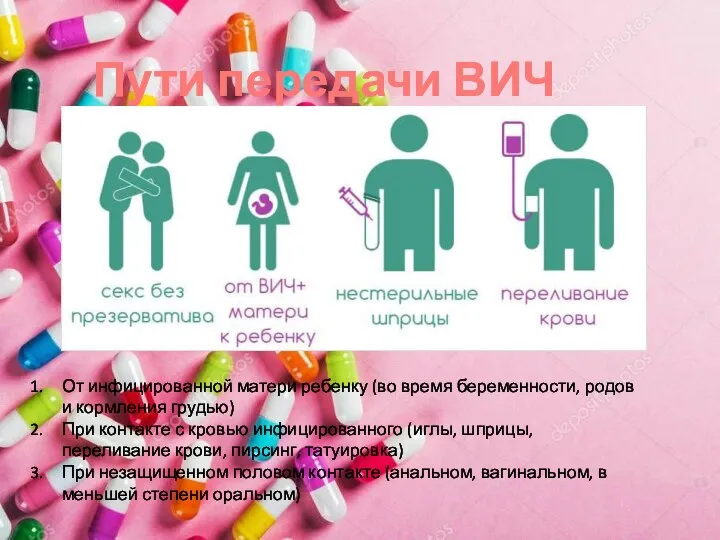
- 5. Пути передачи ВИЧ От инфицированной матери ребенку (во время беременности, родов и кормления грудью) При контакте
- 6. Особенности обследования беременных с ВИЧ-инфекцией: Преимущественно неинвазивные методы исследования (эхография, непрямая КТГ, доплерография). Избегать амниоцентез, кордоцентез,и
- 7. Количество лимфоцитов CD4 определят для: Уточнения состояния иммунной системы Выбора схемы АРВ-профилактики и АРВ-терапии Оценки эффективности
- 8. Регулярность: В 26 недель-CD4-лимфоциты, вирусная нагрузка, общий и бх анализ крови, выбор схемы АРВ-профилактики; В 28
- 9. Как и когда проводить обследование беременной на ВИЧ? Главная цель обследований, которые рекомендуют пройти всем беременным,
- 10. Первое обследование на ВИЧ необходимо проходить в 6–10 недель беременности. Положительные результаты обследования (в крови обнаруживаются
- 11. Обычно обследование на ВИЧ повторяют и в более поздние сроки беременности (на 28–30-й неделе). Повторный анализ
- 12. Какими методами обнаруживается инфицирование ВИЧ? В настоящее время стандартным лабораторным исследованием на ВИЧ-инфекцию является обнаружение антител
- 13. Реакция иммунного блоттинга является более специфичным ИФА с определением антител к определенным антигенам ВИЧ. Положительный результат
- 14. Проведение консультирования, связанного с тестированием на ВИЧ-инфекцию Дотестовое консультирование проводится врачом после ознакомления беременной с буклетом,
- 15. Послетестовое консультирование проводится после получения результатов анализа на ВИЧ-инфекцию. Если результат обследования на ВИЧ при первом
- 16. Стратегии предотвращение передачи ВИЧ от матери ребенку
- 17. Показания к антиретровирусной терапии определяют с учетом: стадии ВИЧ-инфекции; уровня CD4-лимфоцитов; количества вирусных копий; срока беременности.
- 18. При сроке беременности до 10 нед лечение следует начинать: в стадии IIА, IIБ и IIВ при
- 19. Схемы химиопрофилактики передачи ВИЧ от матери ребенку в РФ 1. Схема с зидовудином: Зидовудин внутрь по
- 20. Резервные схемы 1. Схема с пероральным введением зидовудина: 0,3 г при начале родовой деятельности, затем по
- 21. Химиопрофилактика ВИЧ новорожденному Первый прием препарата проводится через 8 часов после рождения! Схема №1: Азидотимидин в
- 22. Выбор способа родоразрешения при ВИЧ-инфекции
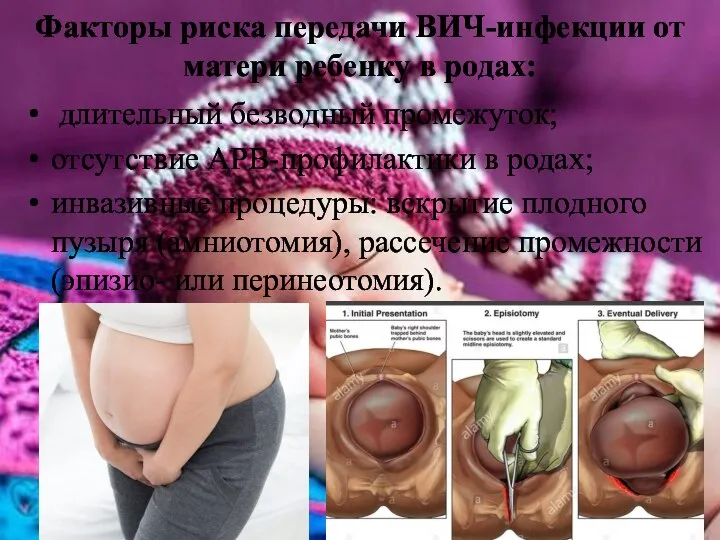
- 23. Факторы риска передачи ВИЧ-инфекции от матери ребенку в родах: длительный безводный промежуток; отсутствие АРВ-профилактики в родах;
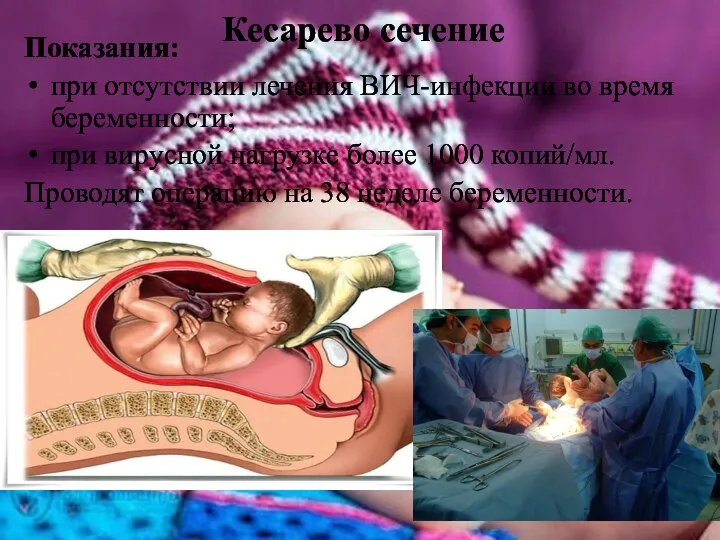
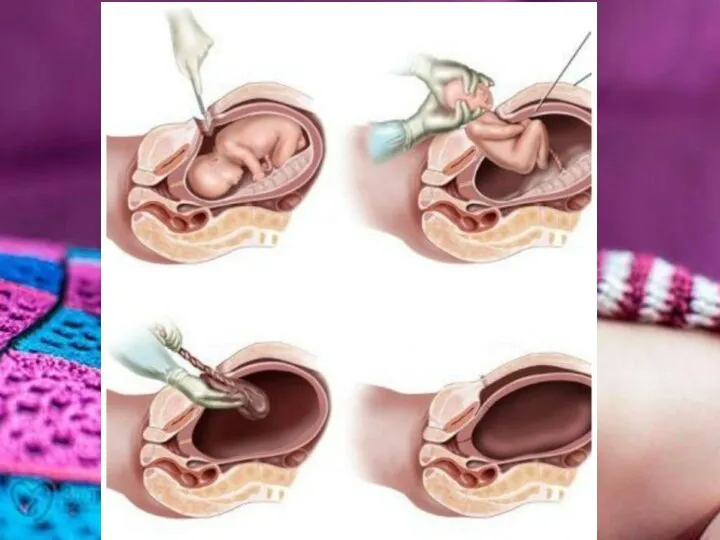
- 24. Кесарево сечение Показания: при отсутствии лечения ВИЧ-инфекции во время беременности; при вирусной нагрузке более 1000 копий/мл.
- 25. Особенности проведения гемостатического кесарева сечения: предпочтительно выполнять продольный разрез передней брюшной стенки; использовать зажимы для сосудов;
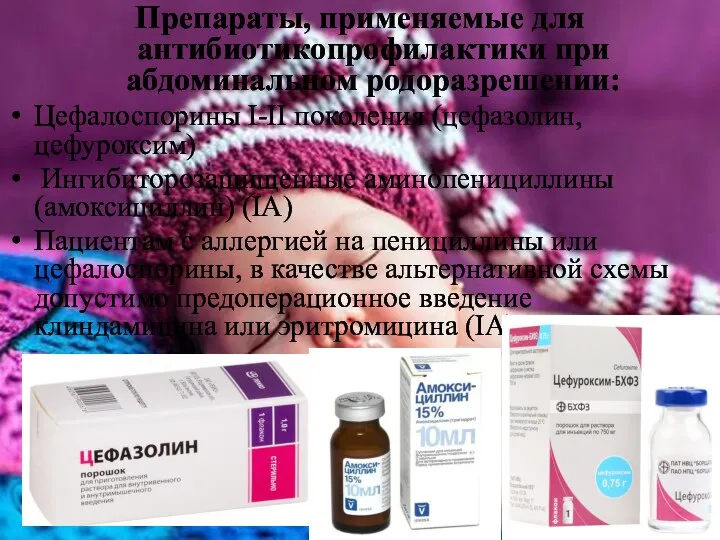
- 27. Препараты, применяемые для антибиотикопрофилактики при абдоминальном родоразрешении: Цефалоспорины I-II поколения (цефазолин, цефуроксим) Ингибиторозащищенные аминопенициллины (амоксициллин) (IA)
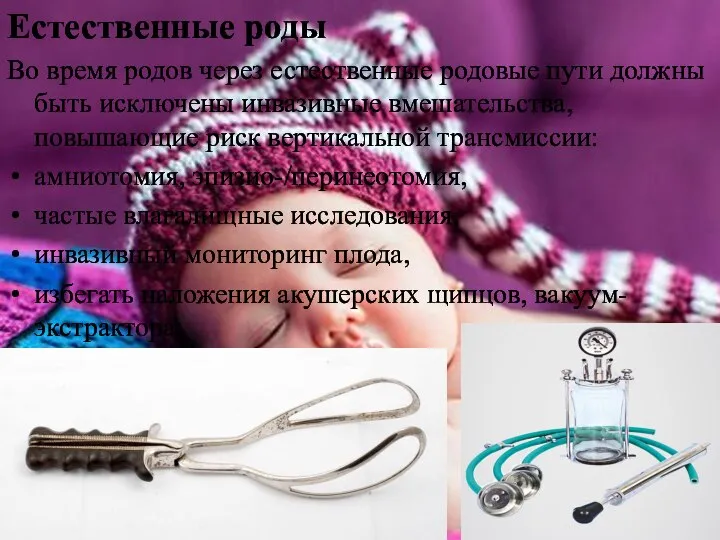
- 28. Естественные роды Во время родов через естественные родовые пути должны быть исключены инвазивные вмешательства, повышающие риск
- 29. нежелательно проводить индукцию родов и родоактивацию; необходимо проводить санацию родовых путей на протяжении всего родового акта
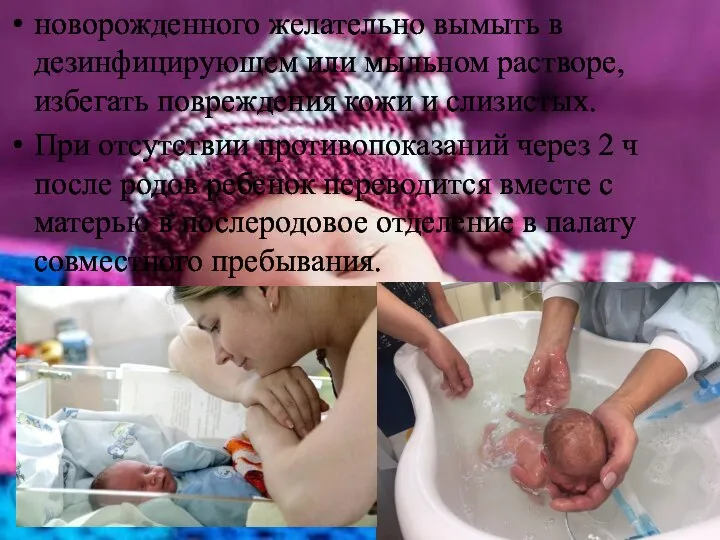
- 30. новорожденного желательно вымыть в дезинфицирующем или мыльном растворе, избегать повреждения кожи и слизистых. При отсутствии противопоказаний
- 31. Кормление новорожденного Грудное молоко – один из путей передачи ВИЧ-инфекции. Каждый седьмой ребенок, родившийся от ВИЧ-положительной
- 32. Современные адаптированные смеси максимально приближены к составу женского молока и обеспечивают ребёнка всеми необходимыми питательными веществами
- 33. Матерям с выявленной ВИЧ-инфекцией необходимо предоставлять пожизненную антиретровирусную терапию для снижения риска передачи ВИЧ при грудном
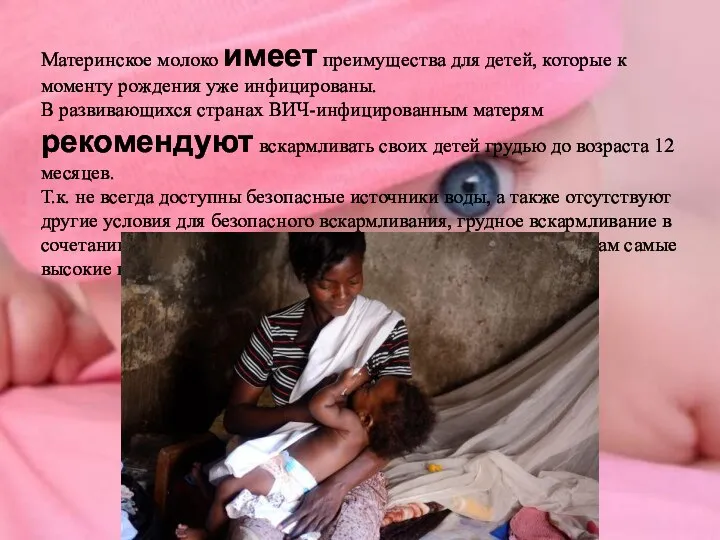
- 34. Материнское молоко имеет преимущества для детей, которые к моменту рождения уже инфицированы. В развивающихся странах ВИЧ-инфицированным
- 35. Послеродовой уход
- 36. ВИЧ-инфицированные женщины более подвержены послеродовым инфекционным осложнениям - включая мочевые пути, грудную клетку, эпизиотомию и инфекции
- 37. Матери должны получить информацию о том, как ухаживать за младенцами, не подвергая их риску инфекции, а
- 39. Скачать презентацию


























 Моя профессия не терпит табака
Моя профессия не терпит табака Начальные проявления нарушений мозгового кровообращения
Начальные проявления нарушений мозгового кровообращения Основы эпидемиологии при ботулизме
Основы эпидемиологии при ботулизме Симптомы при заболеваниях желудочно-кишечного тракта
Симптомы при заболеваниях желудочно-кишечного тракта Вариации п-образных швов для сшивания кожи и сосудов
Вариации п-образных швов для сшивания кожи и сосудов Плюсы и минусы перевода питания в медицинских организациях на систему аутсорсинга
Плюсы и минусы перевода питания в медицинских организациях на систему аутсорсинга Сальмонеллезы
Сальмонеллезы Заболевания кожи. Акне. Угри. Экзема. Герпес
Заболевания кожи. Акне. Угри. Экзема. Герпес Анестезиология и реанимация (АиР) на догоспитальном этапе
Анестезиология и реанимация (АиР) на догоспитальном этапе Хроническая венозная недостаточность
Хроническая венозная недостаточность Құрсақ қуысының қуысты мүшелеріне жасалатын шұғыл операциялар
Құрсақ қуысының қуысты мүшелеріне жасалатын шұғыл операциялар О концепции медицинского обеспечения населения Российской Федерации в военное время
О концепции медицинского обеспечения населения Российской Федерации в военное время Гигиена кожных покровов
Гигиена кожных покровов Местная анестезия
Местная анестезия Ишемическая болезнь сердца (ИБС). Стенокардия
Ишемическая болезнь сердца (ИБС). Стенокардия Профилактика, диагностика и лечение туберкулеза
Профилактика, диагностика и лечение туберкулеза Хламидиялық инфекция
Хламидиялық инфекция Стоматология и Психология
Стоматология и Психология Судебно-медицинская травматология. Повреждения твердыми тупыми предметами
Судебно-медицинская травматология. Повреждения твердыми тупыми предметами uporotaya_versia(1)
uporotaya_versia(1) Возрастные особенности, миелинизация. Основные пороки развития
Возрастные особенности, миелинизация. Основные пороки развития Оптимизация профилактики синдрома сухого глаза у лиц подросткового возраста
Оптимизация профилактики синдрома сухого глаза у лиц подросткового возраста Применение и эффективность использования циклоферона и цитофлавина при лечении больных острыми кишечными инфекциями
Применение и эффективность использования циклоферона и цитофлавина при лечении больных острыми кишечными инфекциями Медицинское обеспечение ночных и трансмеридианных полетов
Медицинское обеспечение ночных и трансмеридианных полетов Глаукома. Виды глаукомы
Глаукома. Виды глаукомы Акушерские кровотечения
Акушерские кровотечения Online конкурс анатомическая модель
Online конкурс анатомическая модель Добро пожаловать в ООО ГСП-2!
Добро пожаловать в ООО ГСП-2!