Содержание
- 2. Дифтерия Род Corynebacterium Вид Corynebacterium diphtheriae Дифтерия (от греч. diphtera — пленка) — острое инфекционное заболевание,
- 3. Возбудитель дифтерии открыт в 1884 г. Имеет характерную морфологию. Относится к семейству коринебактерий, выделяет экзотоксин, который
- 4. Морфология C.diphtheriae окраска по Леффлеру Грамположительные палочки с утолщениями на концах, - располагаются в виде V
- 5. Культуральные свойства Факультативные анаэробы Растут на средах с кровью и сывороткой, на кровяном теллуритовом агаре образуют
- 6. Антигены С. diphtheriae содержат в микрокапсуле К-антиген, позволяющий дифференцировать их на серовары и группоспецифический полисахаридный антиген
- 7. Факторы патогенности Пили и микрокапсула обеспечивают адгезию к эпителиоцитам миндалин, реже гортани, трахеи, полости носа, конъюнктивы
- 8. Дифтерийный гистотоксин Гистотоксин состоит из двух субъединиц: токсического полипептида (А) и транспортного полипептида (В), ответственного за
- 9. Патогенез дифтерии
- 10. Патогенез дифтерии После адгезии на клетках слизистой начинается колонизация Под действием гиалуронидазы, нейраминидазы осуществляется разрушение межклеточного
- 11. Местные изменения локализуются в слизистой оболочке зева (дифтерия зева 80 %), гортани, трахеи и бронхов (20
- 12. Клинические проявления А. Дифтерия зева Клинические проявления А. Дифтерия зева Б. Дифтерия кожи
- 13. Эпидемиология Источник – больной или бактерионоситель Путь передачи – воздушно-капельный, входные ворота – носоглотка; Существенно меньшее
- 14. Иммунитет Иммунитет после перенесенного заболевания нестойкий, возможно повторное заболевание; Основная роль в профилактике дифтерии принадлежит формированию
- 15. Действующее начало всех вакцин – дифтерийный анатоксин (дифтерийный гистотоксин, утративший токсичность,но сохранивший антигенные свойства в результате
- 16. Специфическая профилактика ТетрАкт-ХИБ Адсорбированная вакцина против дифтерии, столбняка, коклюша и гемофильной инфекции типа b (Франция) Тританрикс
- 17. Лечение Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной) Антибиотикотерапия: пенициллины, цефалоспорины, хинолоны и
- 18. Лечение Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной) Антибиотикотерапия: пенициллины, цефалоспорины, хинолоны и
- 19. Лабораторная диагностика дифтерии Клинический материал: мазок из зева, слизь из носоглотки и др. Методы: Бактериоскопический (окраска
- 20. Бактериологический метод 1 этап: посев клинического материала на кровяной теллуритовый агар (среда Клауберга). 2 этап: Макроскопическое
- 21. Проба Шика проводится для оценки состояния антитоксического иммунитета; внутрикожно вводят минимальное количество токсина: При наличии антител
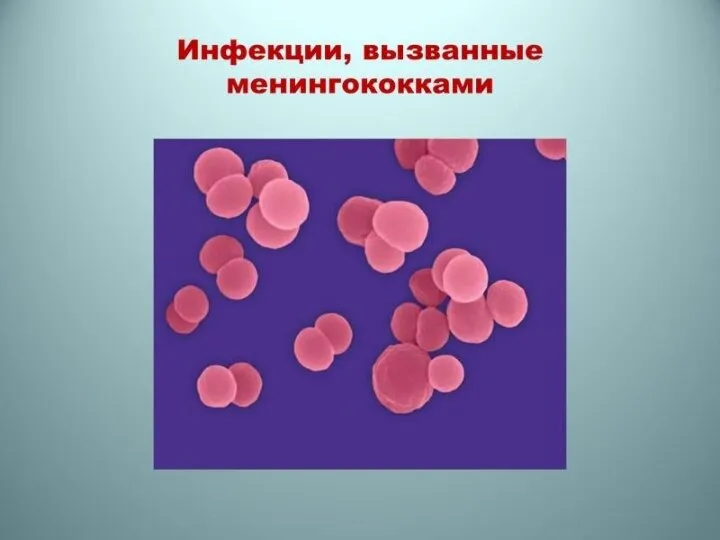
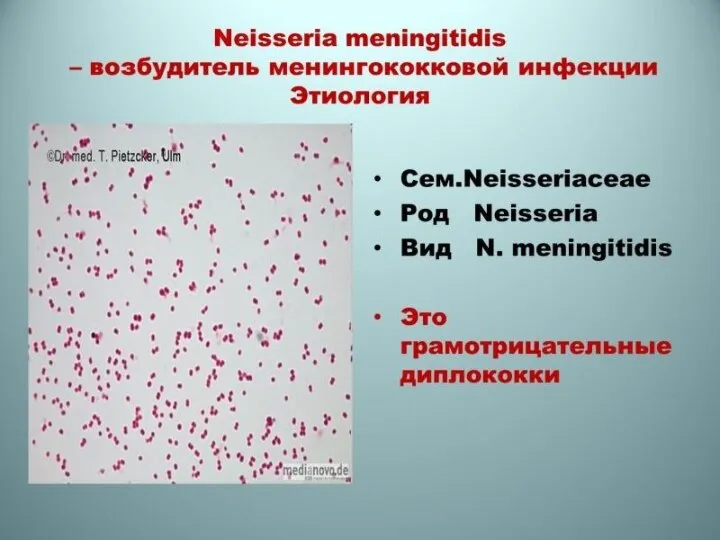
- 38. • Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и проявляющееся в следующих основных формах: назофарингит,
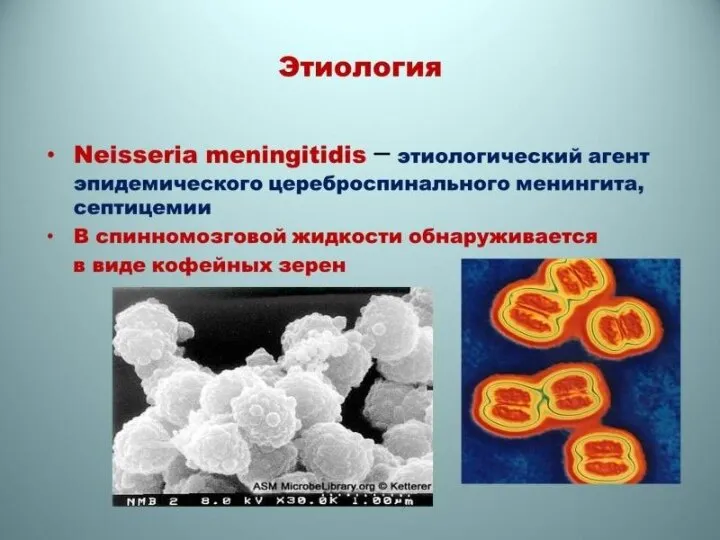
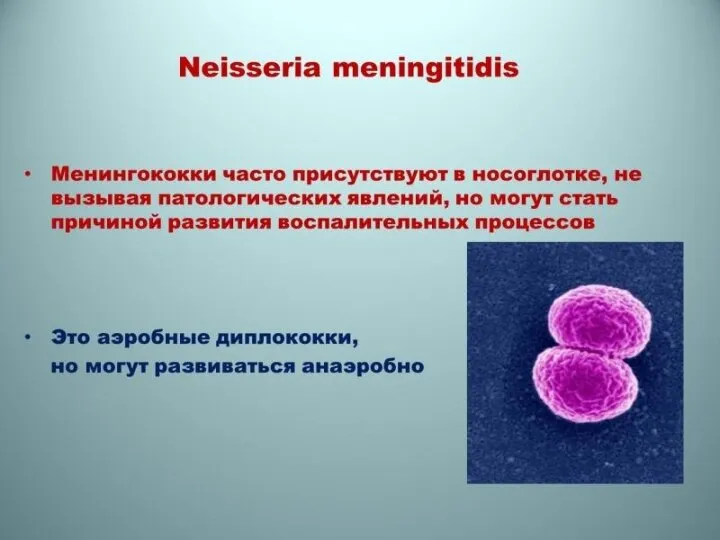
- 40. Этиология и патогенез. Возбудитель открыт в 1887 г. Имеет характерный вид: диплококк в форме кофейного зерна.
- 41. В настоящее время выделяют следующие клинико-морфоло-гические формыменингококковой инфекции: локализованные — острый назофарингит, менингококковая пневмония, генерализованные —
- 42. Патологическая анатомия. Острый назофарингит характеризуется катаральным воспалением глотки и слизистых оболочек носа, проявляющимся отеком и гиперемией,
- 43. Менингоэнцефалит проявляется гнойным воспалением мягких мозговых оболочек и периваскулярным гнойным воспалением ткани мозга. Дистрофические изменения сопровождаются
- 53. Симптомы менингококкового менингита При менингите с большим постоянством обнаруживается следующая триада симптомов: 1) лихорадка, 2) головная
- 54. Как правило, у больных менингитом наблюдаются асимметрия и повышение сухожильных периостальных и кожных рефлексов, которые в
- 62. II. Патогенетическая терапия Исключительное значение в системе терапевтических мероприятий при менингококковой инфекции имеют средства патогенетического лечения.
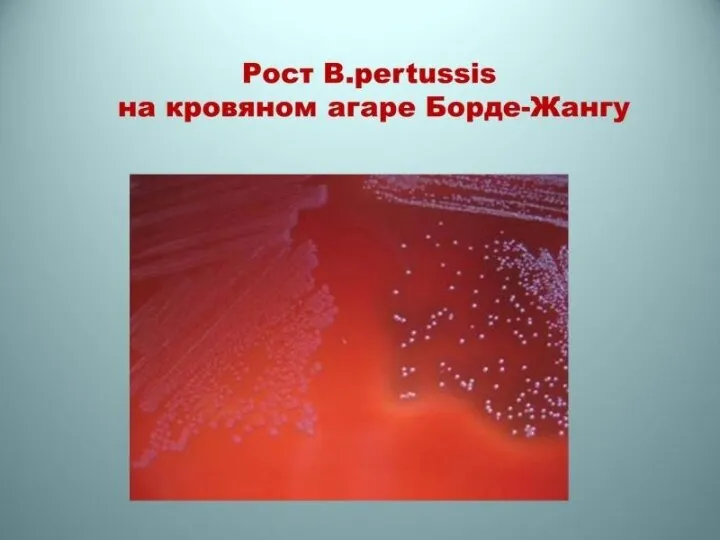
- 81. Mycoplasma pneumoniae является частым возбудителем инфекций респираторного тракта. В 1930 г. M.pneumoniae была впервые выделена при
- 82. Микоплазменная инфекция имеет инкубационный период, который в среднем составляет 3 недели. Развитию пневмонии предшествует клиника поражения
- 90. Лечение. Микоплазма высокочувствительна к эритромицину и новым макролидам (азитромицину, кларитромицину и др.), причем новые макролиды более
- 91. СКАРЛАТИНА • Скарлатина (от итал. scarlatuin — багровый) — острое инфекционное заболевание стрептококковой природы с местными
- 93. Этиология и патогенез. Возбудителем является гемолитический стрептококк группы А, обладающий специфическим эритрогенным токсином. Серологически различают типы
- 94. Патологическая анатомия. Первый период. Этот период заболевания начинается с местных изменений: в зеве и на миндалинах
- 95. (межуточное) воспаление. В селезенке, лимфоидных фолликулах кишечника определяются острая гиперплазия лимфоидной ткани и миелоидная метаплазия. В
- 96. Этиотропным препаратом выбора для лечения скарлатины у взрослых остаётся пенициллин. Данные антибиотики при скарлатине назначаются курсом
- 97. Гемофильная инфекция Гемофильная инфекция является актуальной медицинской проблемой из-за значительной распространенности, частой генерализации и тяжелого течения
- 98. Этиология. Возбудитель инфекции, Haemophilus influenzae, впервые описан в1892 г. Р. Пфейфером. Haemophilus influenzae - грамотрицательная, мелкая
- 99. Период, в течение которого источник инфекции является заразным, не представляется возможным определить, т.к. возбудитель является компонентом
- 100. Наибольшее влияние на восприимчивость к Hib-инфекции оказывает возраст. Во всех регионах, где проводились целенаправленные исследования, было
- 101. Сопутствующая патология так же оказывает влияние на более высокую восприимчивость к гемофильной инфекции, особенно, к Hib.
- 103. Скачать презентацию
Слайд 2Дифтерия
Род Corynebacterium
Вид Corynebacterium diphtheriae
Дифтерия (от греч. diphtera — пленка) —
Дифтерия
Род Corynebacterium
Вид Corynebacterium diphtheriae
Дифтерия (от греч. diphtera — пленка) —

Болеют дифтерией чаще дети в возрасте до 5 лет. В последние годы благодаря массовой противодифтерийной иммунизации детей заболевание среди них стало редким. Однако в настоящее время резко возросла заболеваемость дифтерией среди взрослых, в Москве она составляет в ноябре—декабре 78 наблюдений в неделю, что обусловлено отсутствием специфической профилактики во взрослых коллективах.
Источником инфекции является больной человек или бактерионоситель. Дифтерия — типичный антропоноз. Заболевание возникает в виде небольших вспышек или спорадических случаев. Основным путем передачи является воздушно-капельный, однако известна также передача инфекции контактным путем.
Слайд 3Возбудитель дифтерии открыт в 1884 г. Имеет характерную морфологию. Относится к семейству
Возбудитель дифтерии открыт в 1884 г. Имеет характерную морфологию. Относится к семейству

Слайд 4Морфология
C.diphtheriae окраска по Леффлеру
Грамположительные палочки с утолщениями на концах,
- располагаются в
Морфология
C.diphtheriae окраска по Леффлеру
Грамположительные палочки с утолщениями на концах, - располагаются в
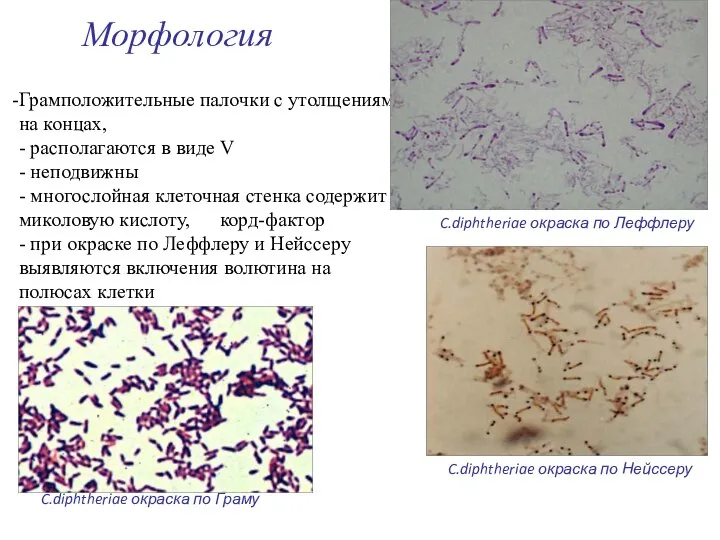
C.diphtheriae окраска по Нейссеру
C.diphtheriae окраска по Граму
Слайд 5Культуральные свойства
Факультативные анаэробы
Растут на средах с кровью и сывороткой,
на кровяном теллуритовом агаре
Культуральные свойства
Факультативные анаэробы
Растут на средах с кровью и сывороткой,
на кровяном теллуритовом агаре

По характеру колоний, биохимическим свойствам и способности продуцировать гемолизин выделяют три биовара: gravis, mitis, intermedius
Слайд 6Антигены
С. diphtheriae содержат в микрокапсуле К-антиген, позволяющий дифференцировать их на серовары и
Антигены
С. diphtheriae содержат в микрокапсуле К-антиген, позволяющий дифференцировать их на серовары и

Слайд 7Факторы патогенности
Пили и микрокапсула обеспечивают адгезию к эпителиоцитам миндалин, реже гортани, трахеи,
Факторы патогенности
Пили и микрокапсула обеспечивают адгезию к эпителиоцитам миндалин, реже гортани, трахеи,

колонизация эпителиоцитов сопровождается развитием воспалительного процесса;
Гиалуронидаза, нейраминидаза,гемолизин – факторы инвазии;
микрокапсула – антифагоцитарный фактор;
Корд-фактор – нарушает дыхание в митохондриях и обладает антфагоцитарной активностью;
Дифтерийный гистотоксин – главный фактор патогенности
Слайд 8Дифтерийный гистотоксин
Гистотоксин состоит из двух субъединиц: токсического полипептида (А) и транспортного полипептида
Дифтерийный гистотоксин
Гистотоксин состоит из двух субъединиц: токсического полипептида (А) и транспортного полипептида

Образование первого контролируется бактериальными генами, второго - генами фага, лизогенизировавшего бактериальную клетку;
Только лизогенные бактерии, содержащие tox-ген, полученный в результате фаговой конверсии патогенны
Фиксация гистотоксина происходит на рецепторах мембран мышечных клеток сердца, паренхимы сердца, почек, надпочечников, нервных ганглиев.
После проникновения в клетку субъединица А взаимодействует фактором элонгации ЕF-2 и осуществляет его АДФ-рибозилирование. При этом блокируется синтез белка на рибосомах, что, в конечном итоге, приводит к гибели клеток.
Слайд 9Патогенез дифтерии
Патогенез дифтерии
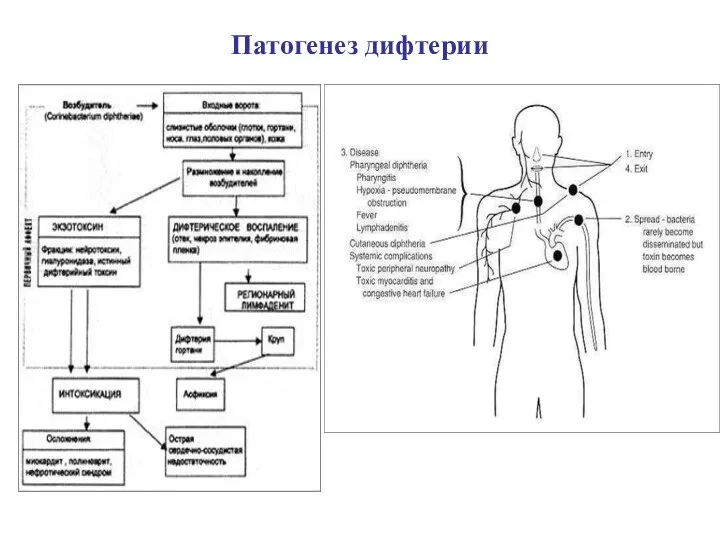
Слайд 10Патогенез дифтерии
После адгезии на клетках слизистой начинается колонизация
Под действием гиалуронидазы, нейраминидазы осуществляется
Патогенез дифтерии
После адгезии на клетках слизистой начинается колонизация
Под действием гиалуронидазы, нейраминидазы осуществляется

В результате действия гемолизина, корд-фактора и гистотоксина возникают некроз поверхностного эпителия, в результате развития воспалительного процесса повышается проницаемость сосудов, замедляется кровоток, сосуды становятся ломкими. Жидкая часть крови выходит в окружающие ткани. Фибриноген, содержащийся в плазме,при контакте с тромбопластином некротизированного эпителия переходит в фибрин, который выпадает в виде фибринозной пленки. В области многослойного плоского эпителия , развивается дифтеритическое воспаление, при котором фибринозный выпот, пронизывая всю слизистую оболочку, плотно спаян с подлежащей тканью. На слизистых оболочках с однослойным эпителием (гортань, трахея, бронхи) развивается крупозное воспаление, при котором пленка легко отделяется.
Возбудитель остается в месте входных ворот, а в кровь поступает токсин -токсинемия
Наиболее чувствительными к действию токсина являются миокард, капилляры и нервные клетки. В кардиомиоцитах развиваются явления миокардиодистрофии с последующим их некрозом, миолизом и развитием инфекционно-токсического миокардита. Поражение капилляров при дифтерии сопровождается инфекционно-токсическим шоком. Повреждение нервных клеток сопровождается дистрофическими изменениями швановских клеток и демиэлинизацией нервных волокон. Наряду с отмеченным, общее действие дифтерийного токсина проявляется явлениями общей интоксикации.
Таким образом,дифтерийный гистотоксин оказывает местное и общее воздействие на организм
Слайд 11Местные изменения локализуются в слизистой оболочке зева (дифтерия зева 80 %), гортани,
Местные изменения локализуются в слизистой оболочке зева (дифтерия зева 80 %), гортани,

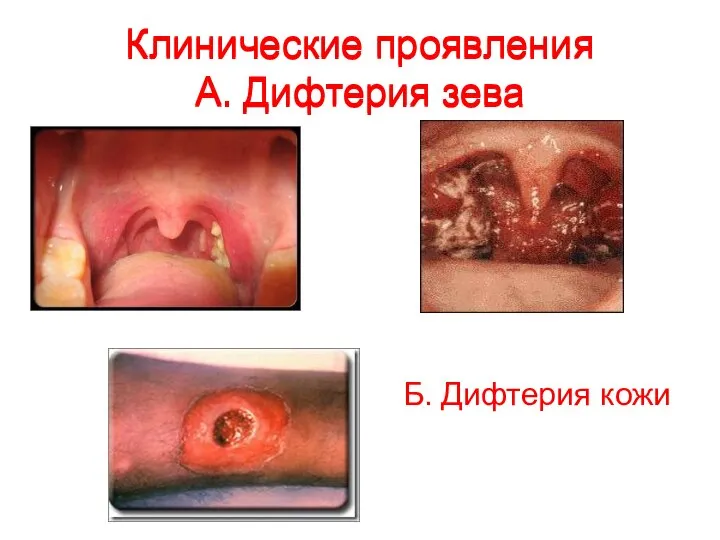
Дифтерия зева. Дифтерию зева называют также дифтерией глотки. Она характеризуется сочетанием выраженных местных и общих изменений. М е с т н о на некротизированной слизистой оболочке миндалин образуются плотные желтовато-белые пленки, толщиной около 1 мм. В прилежащих участках слизистая оболочка полнокровная, с мелкими кровоизлияниями. Мягкие ткани шеи отечные, иногда отек распространяется на переднюю стенку грудной клетки. Воспаление имеет характер диф-теритического: глубокий некроз тканей миндалин и наличие плоского эпителия, выстилающего слизистую оболочку. Пленка долго не отторгается, что создает условия для всасывания экзотоксина, продуцируемого дифтерийными бактериями, который и вызывает тяжелую общую интоксикацию организма больного.
Общие изменения наиболее выражены в сердечнососудистой системе, периферической нервной системе, надпочечниках, почках. Развивается токсический миокардит: в кардиоми-оцитах выражены жировая дистрофия и очаги миолиза, в стро-ме — отек, полнокровие сосудов, иногда инфильтрация лимфо-идными и гистиоцитарными клетками. При этом различают альтернативную иинтерстициальную формы миокардита. Если миокардит приводит к смерти на 2-й неделе, то говорят о раннем параличе сердца при дифтерии. В исходе миокардита развивается диффузный мелкоочаговый кардиосклероз, который может быть причиной внезапной острой сердечно-сосудистой недостаточности при физической нагрузке у реконвалесцентов.
Слайд 12Клинические проявления
А. Дифтерия зева
Клинические проявления
А. Дифтерия зева
Б. Дифтерия кожи
Клинические проявления
А. Дифтерия зева
Клинические проявления
А. Дифтерия зева
Б. Дифтерия кожи
Слайд 13Эпидемиология
Источник – больной или бактерионоситель
Путь передачи – воздушно-капельный, входные ворота – носоглотка;
Существенно
Эпидемиология
Источник – больной или бактерионоситель
Путь передачи – воздушно-капельный, входные ворота – носоглотка;
Существенно

Дифтерийные бактерии значительно устойчивы во внешней среде. В дифтерийной пленке, в капельках слюны, на ручках дверей, детских игрушках сохраняются до 15 дней. В пыли, на полу, на предметах в окружении больного дифтерийная палочка сохраняет жизнеспособность до 18-40 дней В воде и молоке выживают в течение 6-20 дней. Хорошо переносят высушивание.
Неблагоприятно на них действуют прямые солнечные лучи, высокая температура. При кипячении погибают в течение 1 мин, очень чувствительна ко всем дезинфицирующим средствам
Коринебактерии дифтерии чувствительны к действию многих антибиотиков: пенициллина, эритромицина, тетрациклина, рифампицина. Однако в носоглотке больных и носителей, несмотря на лечение антибиотиками, бактерии дифтерии могут сохраняться длительное время.
Слайд 14Иммунитет
Иммунитет после перенесенного заболевания нестойкий, возможно повторное заболевание;
Основная роль в профилактике дифтерии
Иммунитет
Иммунитет после перенесенного заболевания нестойкий, возможно повторное заболевание;
Основная роль в профилактике дифтерии

Слайд 15 Действующее начало всех вакцин – дифтерийный анатоксин (дифтерийный гистотоксин, утративший токсичность,но
Действующее начало всех вакцин – дифтерийный анатоксин (дифтерийный гистотоксин, утративший токсичность,но

АД – адсорбированный дифтерийный анатоксин
АДС – адсорбированный дифтерийно-столбнячный анатоксин
АДС-М анатоксин -вакцина для профилактики дифтерии и столбняка с уменьшенным содержанием антигенов
АД-М анатоксин вакцина для профилактики дифтерии с уменьшенным содержанием антигенов
Имовакс Д.Т. Адюльт вакцина для профилактики дифтерии и столбняка, аналог АДС-М (Aventis Pasteur, Франция)
ДТ Вакс вакцина для профилактики дифтерии и столбняка, аналог АДС (Aventis Pasteur, Франция)
Специфическая профилактика
Слайд 16Специфическая профилактика
ТетрАкт-ХИБ
Адсорбированная вакцина против дифтерии, столбняка, коклюша и гемофильной инфекции типа b
Специфическая профилактика
ТетрАкт-ХИБ Адсорбированная вакцина против дифтерии, столбняка, коклюша и гемофильной инфекции типа b

Тританрикс вакцина для профилактики коклюша, дифтерии, столбняка и гепатита В ( СмитКляйн Бичем, Бельгия)
Тетракок 05 вакцина для профилактики коклюша, дифтерии, столбняка и полиомиелита (Aventis Pasteur, Франция)
Инфанрикс бесклеточная вакцина для профилактики коклюша, дифтерии и столбняка (Бельгия)
Пентаксим Вакцина для профилактики дифтерии и столбняка адсорбированная, коклюша ацеллюлярная, полиомиелита инактивированная, инфекции, вызываемой Haemophilus influenzae тип b конъюгированная.
АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина
Слайд 17Лечение
Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной)
Антибиотикотерапия: пенициллины, цефалоспорины,
Лечение
Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной)
Антибиотикотерапия: пенициллины, цефалоспорины,

Слайд 18Лечение
Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной)
Антибиотикотерапия: пенициллины, цефалоспорины,
Лечение
Нейтрализация токсина путем введения противодифтерийной сыворотки антитоксической (донорской или лошадиной)
Антибиотикотерапия: пенициллины, цефалоспорины,

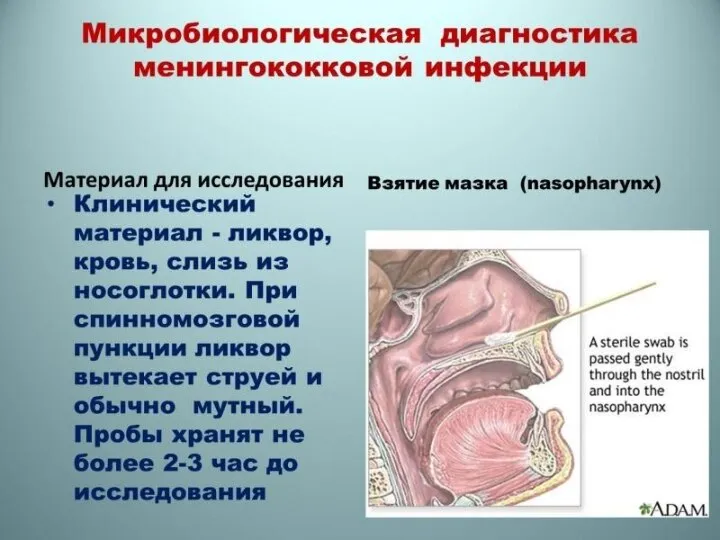
Слайд 19Лабораторная диагностика дифтерии
Клинический материал: мазок из зева, слизь из носоглотки и др.
Методы:
Бактериоскопический
Лабораторная диагностика дифтерии
Клинический материал: мазок из зева, слизь из носоглотки и др.
Методы:
Бактериоскопический

Бактериологический (культуральный) - основной
Серологический (ИФА, латексагглютинация, реакция нейтрализации антител,РНГА) для обнаружения антител и/или токсина в сывороткекрови
Проба Шика – реакция нейтрализации токсина in vivo
Слайд 20Бактериологический метод
1 этап: посев клинического материала на кровяной теллуритовый агар (среда Клауберга).
Бактериологический метод
1 этап: посев клинического материала на кровяной теллуритовый агар (среда Клауберга).

2 этап: Макроскопическое изучение колоний, мазок по Леффлеру или Неййсеру; отсев типичной колонии на среды Ру или Леффоера
3 этап: Идентификация по совокупности свойств: культуральных, морфологических, тинкториальных, биохимических, обязательно определение токсигенности методом Оухтерлони; чувствительности к антибиотикам.
Слайд 21 Проба Шика проводится для оценки состояния антитоксического иммунитета;
внутрикожно вводят минимальное
Проба Шика проводится для оценки состояния антитоксического иммунитета;
внутрикожно вводят минимальное

При наличии антител против дифтерийного токсина видимых изменений не будет
При отсутствии антитоксического имммунитета наблюдается воспалительная реакция
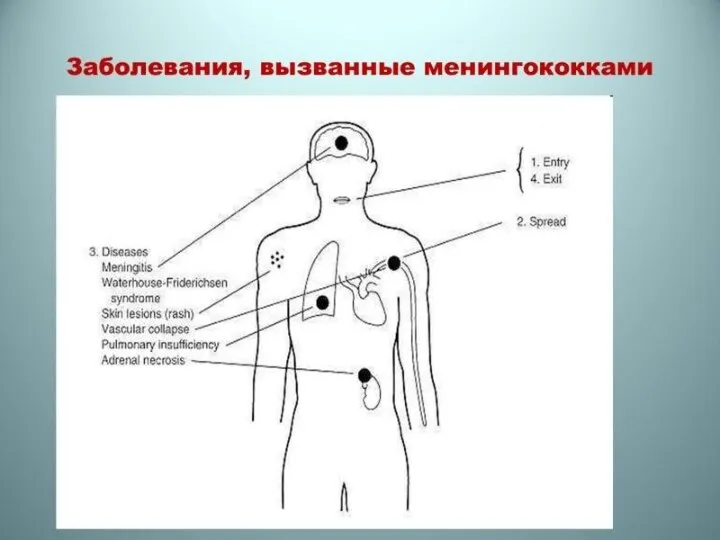
Слайд 38• Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и проявляющееся в следующих основных
• Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и проявляющееся в следующих основных

Заболевание наблюдается преимущественно у детей, однако болеют и взрослые. Путь распространения воздушно-капельный. Восприимчивость населения к инфекции 1 %. Эпидемические вспышки наблюдаются с периодичностью 10—20—30 лет, начинаются обычно в осенне-зимнем периоде. Это заболевание — типичный антропоноз, источником инфекции является больной или бактерионоситель.
Слайд 40Этиология и патогенез. Возбудитель открыт в 1887 г. Имеет характерный вид: диплококк в
Этиология и патогенез. Возбудитель открыт в 1887 г. Имеет характерный вид: диплококк в

Слайд 41В настоящее время выделяют следующие клинико-морфоло-гические формыменингококковой инфекции: локализованные — острый назофарингит, менингококковая
В настоящее время выделяют следующие клинико-морфоло-гические формыменингококковой инфекции: локализованные — острый назофарингит, менингококковая

Слайд 42Патологическая анатомия. Острый назофарингит характеризуется катаральным воспалением глотки и слизистых оболочек носа, проявляющимся
Патологическая анатомия. Острый назофарингит характеризуется катаральным воспалением глотки и слизистых оболочек носа, проявляющимся

Менингококковая пневмония — острая бронхопневмония, характеризующаяся эндобронхитами, полнокровием сосудов стенки бронхов и межальвеолярных перегородок, в просвете бронхов образуется серозно-сосудистый экссудат с примесью нейтрофильных лейкоцитов, а в просвете альвеол — серозный экссудат с большим количеством нейтрофильных лейкоцитов. Диагноз уточняется только при бактериологическом исследовании. Обе эти формы имеют большое эпидемическое значение, так как они чаще всего являются началом эпидемических вспышек заболевания у населения.
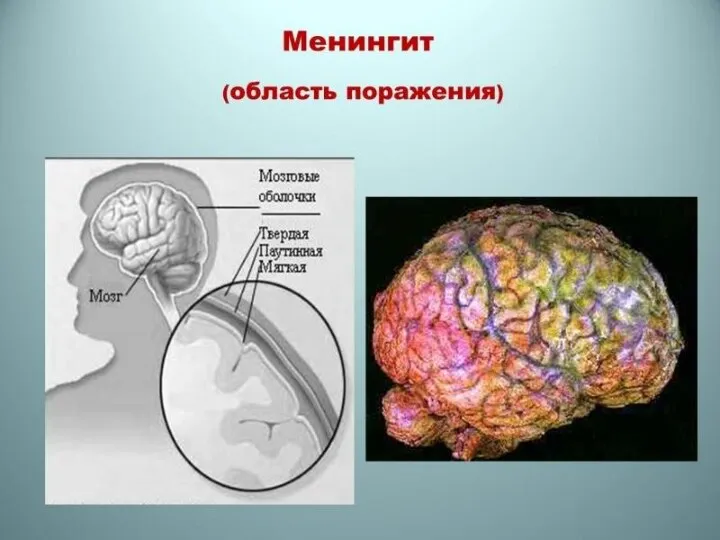
Гнойный менингит поражает мягкие мозговые оболочки, которые с первых суток становятся резко полнокровными, пронизаны серозным экссудатом. К началу 3-х суток в экссудате появляется большое количество нейтрофильных лейкоцитов и экссудат приобретает гнойный вид. В дальнейшем вследствие высокой проницаемости стенок сосудов образуется фибринозный экссудат. Гнойный процесс захватывает лобные, височные, теменные доли головного мозга в виде "чепчика". В дальнейшем гнойный процесс переходит на оболочки спинного мозга. Характерно развитие в сосудистых сплетениях мозга и эпендиме гнойного эпендимита и пиоцефалита. Сосуды мягкой мозговой оболочки полнокровные, имеется множество мелких кровоизлияний. Осложнением гнойного менингита является гидроцефалия, которая возникает при организации экссудата и облитерации срединного и бокового отверстий IV желудочка и затруднении циркуляции жидкости.
Слайд 43Менингоэнцефалит проявляется гнойным воспалением мягких мозговых оболочек и периваскулярным гнойным воспалением ткани
Менингоэнцефалит проявляется гнойным воспалением мягких мозговых оболочек и периваскулярным гнойным воспалением ткани

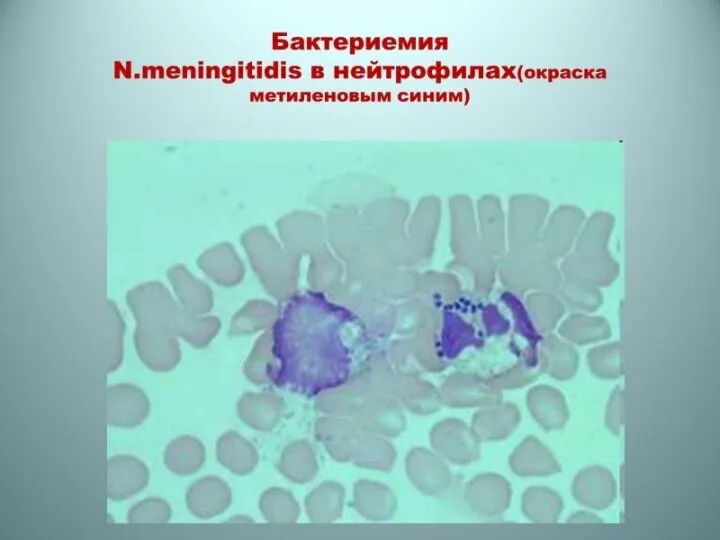
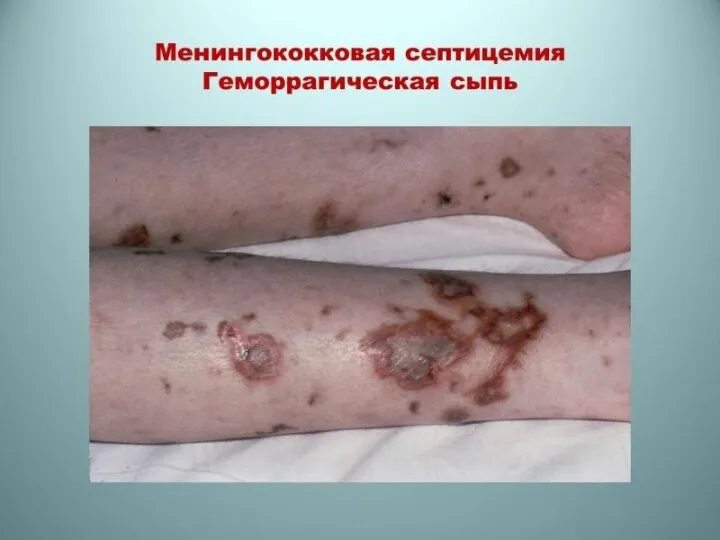
Менингококкемия представляет собой вариант сепсиса — септицемии или септикопиемии, вызванного менингококком. Характеризуется генерализованным поражением сосудов, суставов, паренхиматозных органов, надпочечников и почек. На коже характерны геморрагическая сыпь, множественные кровоизлияния на слизистых и серозных оболочках. В суставах — серозные артриты, при затянувшемся течении возможно их нагноение. В мягкой мозговой оболочке — серозный менингит. В надпочечниках развиваются массивные кровоизлияния и очаги некроза, вызывающие острую надпочечниковую недостаточность — синдром Уотерхауса—Фридериксена. В почках возможен некротический нефроз. Иридоциклит и увеит имеют обычно гнойный характер. Длительность заболевания 24—48 ч. Как правило, болезнь заканчивается летально.
Слайд 53Симптомы менингококкового менингита
При менингите с большим постоянством обнаруживается следующая триада симптомов:
1) лихорадка,
Симптомы менингококкового менингита
При менингите с большим постоянством обнаруживается следующая триада симптомов:
1) лихорадка,

Температура тела обычно повышается быстро, с сильнейшим ознобом и может достигать 40–42 °С в течение нескольких часов. Температурная кривая характерных черт не имеет, встречаются интермиттирующий, ремиттирующий, постоянный, двухволновой типы кривых.
Головные боли при менингите исключительно сильные, мучительные, чаще без определенной локализации, диффузные, в большинстве своем имеют пульсирующий характер. Особой интенсивности они достигают по ночам, усиливаются при перемене положения тела, резком звуке, ярком свете. Нередко больные стонут от болей.
Рвота при менингите возникает без предшествующей тошноты, вне связи с приемом пищи, внезапно, не приносит облегчения больному.
Весьма часто при менингите встречаются резкая кожная гиперестезия и повышение чувствительности к слуховым (гиперакузия), световым (фотофобия), болевым (гипералгезия) раздражителям, запахам (гиперосмия). У многих больных уже в первые часы болезни возникают тяжелые судороги: клонические, тонические или смешанные.
Большое место в клинической картине менингококкового менингита занимают расстройства сознания вплоть до его потери (от сопора до комы). Нередко потеря сознания следует за психомоторным возбуждением. Выключение сознания в первые часы болезни является прогностически неблагоприятным признаком. Возможно течение менингита при ясном сознании.
При объективном обследовании на первое место выступают менингеальные симптомы. Они появляются уже в 1 –е сутки болезни, в дальнейшем быстро прогрессируют. Описано около 30 менингеальных знаков. В практической деятельности используются некоторые из них, наиболее постоянные: ригидность затылочных мышц, симптомы Кернига, Брудзинского (нижний, средний, верхний), а также Гийона, Бехтерева, Мейтуса и др.
Выраженность менингеального синдрома может не соответствовать тяжести заболевания, а выраженность различных симптомов не всегда одинакова у одного и того же больного.
В самых тяжелых запущенных случаях больной принимает характерную вынужденную позу – лежит на боку с запрокинутой головой, ноги согнуты в коленных и тазобедренных суставах, притянуты к животу (положение взведенного курка – «chien en fusil» .
Слайд 54Как правило, у больных менингитом наблюдаются асимметрия и повышение сухожильных периостальных и
Как правило, у больных менингитом наблюдаются асимметрия и повышение сухожильных периостальных и

Многочисленные симптомы поражения других органов и систем обусловлены интоксикацией. В первые часы развивается тахикардия, затем появляется относительная брадикардия. Артериальное давление снижается. Тоны сердца приглушены, нередко аритмичны. Может быть умеренно выраженное тахипноэ. Язык обложен грязно‑коричневым налетом, сухой. Живот втянут, мышцы брюшного пресса у некоторых больных напряжены.
У большинства заболевших развиваются запор, иногда рефлекторная задержка мочеиспускания.
Весьма характерен внешний вид больных менингитом. В первые дни лицо и шея гиперемированы, сосуды склер инъецированы. Как и при некоторых других тяжелых заболеваниях, при менингите оживляется латентная герпетическая инфекция и появляются пузырьковые высыпания на губах, крыльях носа, слизистых оболочках рта.
В гемограмме – высокий нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. В моче – небольшая протеинурия, микрогематурия, цилиндрурия. [divider top=»1″]
Слайд 62II. Патогенетическая терапия
Исключительное значение в системе терапевтических мероприятий при менингококковой инфекции имеют
II. Патогенетическая терапия
Исключительное значение в системе терапевтических мероприятий при менингококковой инфекции имеют

Патогенетическая терапия проводится одновременно с этиотропной. Ее основой является борьба с токсикозом.
Используют кристаллоидные растворы (Рингера, 5 % раствор глюкозы и др.), макромолекулярные коллоидные растворы (препараты поливинилалкоголя, поливинилпирролидона, декстрана, желатиноль), плазму, альбумин и др. Обычно вводят 40–50 мл жидкости на 1 кг массы тела в сутки под контролем диуреза. При сохраненном сознании часть кристаллоидных растворов можно вводить перорально.
Одновременно проводят профилактику гипергидратации головного мозгапутем введения мочегонных средств (фуросемид, или лазикс, этакриновая кислота, или урегит), маннитола. Мочевина применяется с осторожностью из‑за вероятности развития «феномена отдачи» (усиление отека после прекращения действия препарата).
Вместе с инфузионными растворами вводят витамины С, В1, В2, В6 глутаминовую кислоту, кокарбоксилазу, АТФ.
В тяжелых случаях менингококковой инфекции показаныглюкокортикостероидные гормоны. Полная доза устанавливается индивидуально, она зависит от динамики основных симптомов и наличия осложнений. Обычно применяют гидрокортизон в дозе 3–7 мг/кг в сутки, преднизолон в дозе 1–2 мг/кг в сутки или другие кортикостероиды в соответствующей дозировке.
Большое значение в лечении больных имеют оксигенотерапия, ультрафиолетовое облучение крови.
В случае возникновения острой почечной недостаточности в результате токсемии и шока показан ранний гемодиализ.
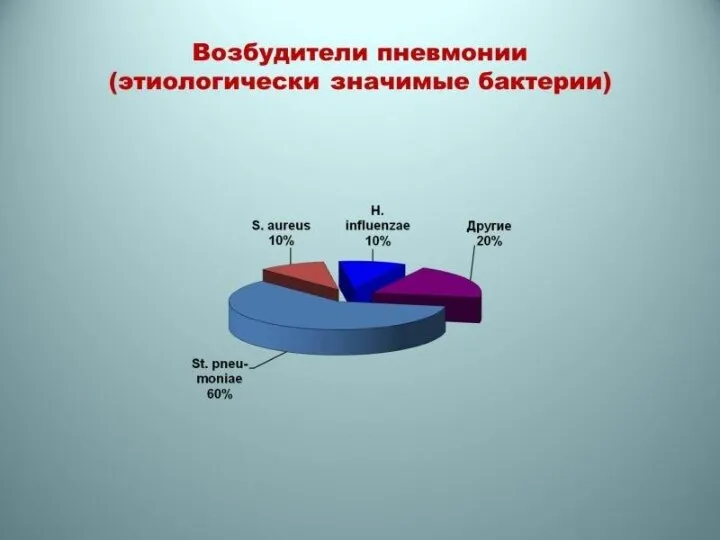
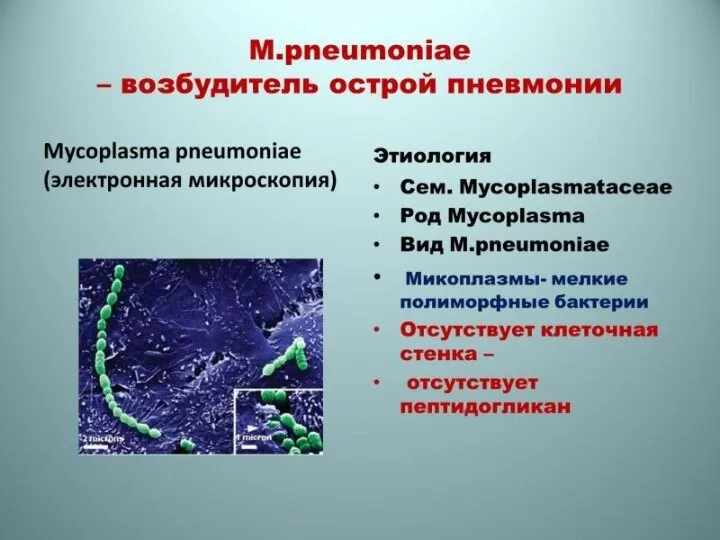
Слайд 81Mycoplasma pneumoniae является частым возбудителем инфекций респираторного тракта. В 1930 г. M.pneumoniae
Mycoplasma pneumoniae является частым возбудителем инфекций респираторного тракта. В 1930 г. M.pneumoniae

Микоплазменная пневмония наиболее часто встречается среди детей и лиц молодого возраста (от 5 до 35 лет). Есть указания о большой частоте микоплазменной пневмонии и у детей в возрасте до 5 лет и среднего школьного возраста.
Заболевание передается воздушно-капельным путем.
Согласно В. И. Покровскому (1995), все клинические проявления микоплазменной пневмонии группируются следующим образом.
Респираторные
верхние дыхательные пути (фарингит, трахеит, бронхит);
легочные (пневмония, плевральный выпот, образование абсцесса).
Нереспираторные
гематологические (гемолитическая анемия, тромбоцитопеническая пурпура);
желудочно-кишечные (гастроэнтерит, гепатит, панкреатит);
мышечно-скелетные(миалгия, артралгия, полиартрит);
сердечно-сосудистые (миокардит, перикардит);
дерматологические (полиморфная эритема, другие сыпи);
неврологические (менингит, менингоэнцефалит, периферические и черепно-мозговые невриты, мозжечковая атаксия);
генерализованные инфекции (полилимфоаденопатия, септикопиемия).
Слайд 82Микоплазменная инфекция имеет инкубационный период, который в среднем составляет 3 недели. Развитию
Микоплазменная инфекция имеет инкубационный период, который в среднем составляет 3 недели. Развитию

Указанные симптомы микоплазменной инфекции нарастают к 5-7 дню, температура тела повышается до 39-40°С и может держаться на этих цифрах в течение 5-7 дней, в дальнейшем она снижается до субфебрильной и держится в течение 7-12 дней, иногда и дольше. Характерным признаком микоплазменной пневмонии является продолжительный и сильный кашель с отделением небольшого количества вязкой и слизистой мокроты. Кашель продолжается не менее 10-15 дней. У подавляющего большинства больных наблюдается также и боль в грудной клетке, усиливающаяся при дыхании.
Физикальные признаки пневмонии появляются обычно на 4-6 день болезни и характеризуются очаговым ослаблением везикулярного дыхания, крепитацией, мелкопузырчатыми хрипами, укорочением перкуторного звука, но это нечастый признак. Приблизительно у 20% больных физикальных признаков пневмонии не выявляется, поражение легких диагностируется только при рентгенологическом исследовании.
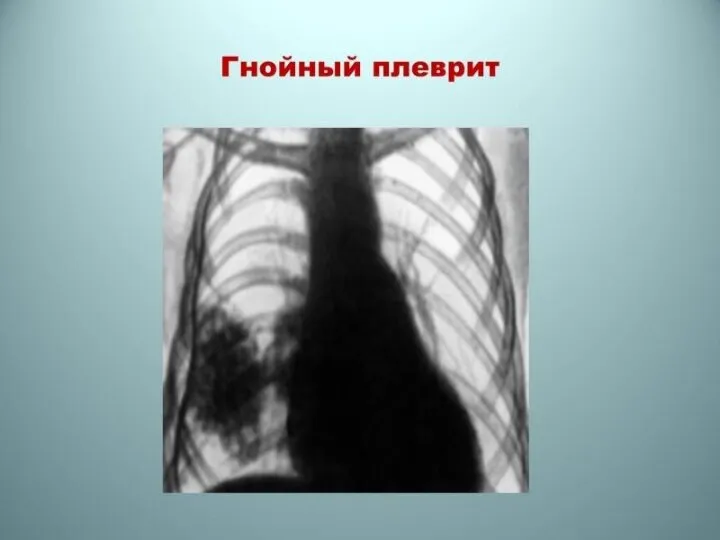
У некоторых больных может развиваться фибринозный или умеренно выраженный экссудативный плеврит.
Слайд 90Лечение.
Микоплазма высокочувствительна к эритромицину и новым макролидам (азитромицину, кларитромицину и др.),
Лечение.
Микоплазма высокочувствительна к эритромицину и новым макролидам (азитромицину, кларитромицину и др.),

Слайд 91СКАРЛАТИНА
• Скарлатина (от итал. scarlatuin — багровый) — острое инфекционное заболевание стрептококковой природы с
СКАРЛАТИНА
• Скарлатина (от итал. scarlatuin — багровый) — острое инфекционное заболевание стрептококковой природы с

Скарлатиной в основном болеют дети в возрасте 3—12 лет. Заражение происходит воздушно-капельным путем, хотя возможно также заражение через различные предметы и продукты питания. Типичный антропоноз. Заболевание отмечается в виде спорадических случаев и небольших эпидемических вспышек преимущественно в детских коллективах. Для скарлатины характерна периодичность эпидемических вспышек среди населения, которая составляет 5—6 лет.
Слайд 93Этиология и патогенез. Возбудителем является гемолитический стрептококк группы А, обладающий специфическим эритрогенным токсином.
Этиология и патогенез. Возбудителем является гемолитический стрептококк группы А, обладающий специфическим эритрогенным токсином.

На слизистой оболочке зева возникает воспаление, присоединяется регионарный лимфаденит. Формируются первичный скарлатинозный аффект и первичный скарлатинозный комплекс. Локализация первичного аффекта вне миндалин получила название экстрабуккальной скарлатины. Циркуляция в крови эндотоксина и стрептококка определяет появление антител и общие изменения: экзантему, температуру, интоксикацию. В начале 2-й недели болезни (первый период) происходит сенсибилизация организма к стрептококку и, начиная со 2—3-й недели, развивается инфекционно-аллергический период (второй период). Аллергические реакции представлены в суставах, сосудах, сердце и коже.
Слайд 94Патологическая анатомия. Первый период. Этот период заболевания начинается с местных изменений: в зеве
Патологическая анатомия. Первый период. Этот период заболевания начинается с местных изменений: в зеве

цвета - катаральная ангина. В дальнейшем в ткани миндалин
возникают очаги некроза и развивается характерная для скарлатины некротическая ангина.
Очаги коагуляционного некроза в миндалинах окружены небольшой клеточной реакцией на фоне резкого полнокровия сосудов, кровоизлияний. При тяжелом течении некроз распространяется на мягкое небо, глотку, слуховую (евстахиеву) трубу, среднее ухо, лимфатические узлы и клетчатку шеи. Отторжение некротических масс сопровождается образованием язв на миндалинах. В шейных лимфатических узлах выражено резкое полнокровие, встречаются небольшие очаги некроза и миелоидная инфильтрация (лимфаденит).
Общие изменения обусловлены выраженной интоксикацией, которая проявляется прежде всего экзантемой (сыпью). Сыпь появляется со 2-го дня болезни, имеет мелкоточечный характер, ярко-красный цвет, покрывает всю поверхность тела, за исключением носогубного треугольника. В коже отмечаются полнокровие, отек, периваскулярные лимфогистиоцитарные инфильтраты. В поверхностных слоях эпидермиса имеются вакуолизация клеток, паракератоз с последующим некрозом. В дальнейшем участки некроза отторгаются и возникает характерное пластинчатое шелушение кожи на 2—3-й неделе заболевания.
Слайд 95(межуточное) воспаление. В селезенке, лимфоидных фолликулах кишечника определяются острая гиперплазия лимфоидной ткани и миелоидная
(межуточное) воспаление. В селезенке, лимфоидных фолликулах кишечника определяются острая гиперплазия лимфоидной ткани и миелоидная

Тяжелая септическая форма скарлатины характеризуется выраженными гнойно-некротическими изменениями в области зева с развитием заглоточного абсцесса, гнойного отита, гнойного остеомиелита височной кости, гнойного этмоидита (интраканали-кулярное распространение инфекции), гнойно-некротического лимфаденита, флегмоны (мягкой или твердой) шеи. Флегмона может в некоторых случаях привести к аррозии крупных сосудов на шее и смертельному кровотечению. Переход гнойных процессов с височной кости или околоносовых пазух обусловливает развитие абсцесса мозга или гнойного менингита. Иногда эта форма скарлатины заканчивается септикопиемией.
Тяжелая токсическая форма скарлатины проявляется выраженной общей интоксикацией. В зеве отмечается резкая гиперемия, захватывающая даже пищевод, выражены гиперплазия лимфоидной ткани и дистрофия в различных органах, резкое расстройство кровообращения. Больные при этой форме погибают на 2—3-й день заболевания.
Второй период. Развивается на 3—5-й неделе заболевания. Этот период называется аллергическим. Он бывает не у всех больных. Основными проявлениями данного периода служат острый или хронический гломерулонефрит, серозные артриты, бородавчатый эндокардит, различные васкулиты.
Слайд 96Этиотропным препаратом выбора для лечения скарлатины у взрослых остаётся пенициллин. Данные антибиотики
Этиотропным препаратом выбора для лечения скарлатины у взрослых остаётся пенициллин. Данные антибиотики

Слайд 97Гемофильная инфекция
Гемофильная инфекция является актуальной медицинской проблемой из-за значительной распространенности, частой генерализации
Гемофильная инфекция
Гемофильная инфекция является актуальной медицинской проблемой из-за значительной распространенности, частой генерализации

Слайд 98Этиология. Возбудитель инфекции, Haemophilus influenzae, впервые описан в1892 г. Р. Пфейфером. Haemophilus
Этиология. Возбудитель инфекции, Haemophilus influenzae, впервые описан в1892 г. Р. Пфейфером. Haemophilus

Слайд 99Период, в течение которого источник инфекции является заразным, не представляется возможным определить,
Период, в течение которого источник инфекции является заразным, не представляется возможным определить,

Вопрос о продолжительности бактерионосительства H. influenzae до настоящего времени остается предметом дискуссии. Для Hib, по мнению большинства исследователей, носительство может продолжаться на протяжении нескольких недель и прекращается после формирования специфического иммунитета
Слайд 100Наибольшее влияние на восприимчивость к Hib-инфекции оказывает возраст. Во всех регионах, где
Наибольшее влияние на восприимчивость к Hib-инфекции оказывает возраст. Во всех регионах, где

Слайд 101Сопутствующая патология так же оказывает влияние на более высокую восприимчивость к гемофильной
Сопутствующая патология так же оказывает влияние на более высокую восприимчивость к гемофильной

Наряду с общими возрастными закономерностями, Hib-инфекция имеет различные клинические проявления в различных возрастных группах. В большинстве случаев дети первого года жизни болеют гемофильным менингитом или другими генерализованными формами, а эпиглотит наиболее часто встречается в возрасте от 2 до 4 лет. У новорожденных и детей первых месяцев жизни чаще всего отмечают септическое течение инфекции.






































 Клинические исследования и доказательная медицина
Клинические исследования и доказательная медицина Трекер привычек от @monalizona. Без сладкого, прогулка, чтение, тренировка
Трекер привычек от @monalizona. Без сладкого, прогулка, чтение, тренировка L4_Osn_uchenia_ob_epid_protsesse
L4_Osn_uchenia_ob_epid_protsesse Психопатии
Психопатии Помощь медицинскому персоналу в больницах. Памятка волонтеру
Помощь медицинскому персоналу в больницах. Памятка волонтеру Работа больничных аптек в условиях пандемии COVID-19
Работа больничных аптек в условиях пандемии COVID-19 Сепсис
Сепсис Неречевая симптоматика
Неречевая симптоматика Психотропные средства: определение, классификация по показаниям к клиническому применению
Психотропные средства: определение, классификация по показаниям к клиническому применению Механизм образования билирубина
Механизм образования билирубина Ненаркотические анальгетики
Ненаркотические анальгетики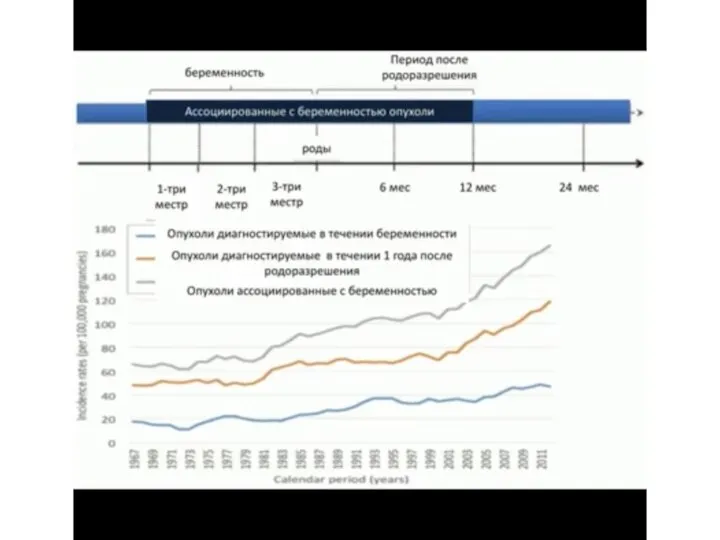 ХТ и беременность
ХТ и беременность Общая структурно-функциональная модель мозга
Общая структурно-функциональная модель мозга Экзаменационный билет. Препараты
Экзаменационный билет. Препараты Трансплантация конечности
Трансплантация конечности Классификация переломов
Классификация переломов Память
Память ЭМЛ при критических состояниях
ЭМЛ при критических состояниях Клещевые инфекции
Клещевые инфекции Тест-блиц
Тест-блиц Повреждения мелких суставов кисти
Повреждения мелких суставов кисти Профилактика развития и профилактика осложнений основных стоматологических заболеваний у беременных женщин
Профилактика развития и профилактика осложнений основных стоматологических заболеваний у беременных женщин Болезнь Фара
Болезнь Фара Рентгеноскопия (рентгеновское просвечивание)
Рентгеноскопия (рентгеновское просвечивание) Внутрибольничная профилактика эндогенных инфекций
Внутрибольничная профилактика эндогенных инфекций Бронхиальная астма у детей
Бронхиальная астма у детей Туляремия, как причина лимфаденопатий у взрослых и детей
Туляремия, как причина лимфаденопатий у взрослых и детей Взаимосвязь возникновения пародонтоза и атеросклеротических заболеваний
Взаимосвязь возникновения пародонтоза и атеросклеротических заболеваний