Содержание
- 2. Определение Врожденные пороки сердца - это аномалии морфологического развития сердца, его клапанного аппарата и магистральных сосудов,
- 3. Этиология Генетические факторы Тератогенные факторы внешней среды: - внутриутробные инфекции (вирус краснухи, Коксаки, цитомегаловирус, вирусные инфекции
- 4. Этиология 3. материнские факторы: - предшествующие данной беременности репродуктивные проблемы (выкидыши, мертворождения и т.д.); - токсикоз
- 5. Патогенез 1 фаза - первичной адаптации характеризуется приспособлением организма к нарушениям гемодинамики, вызванным пороком. Это фаза
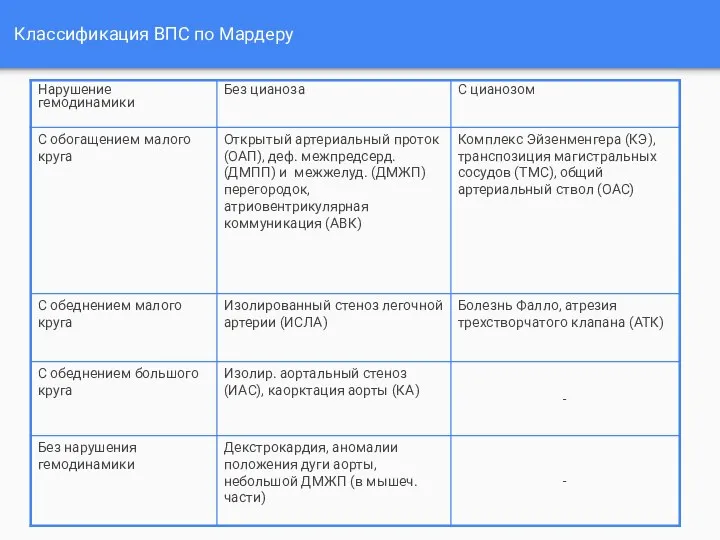
- 6. Классификация ВПС по Мардеру
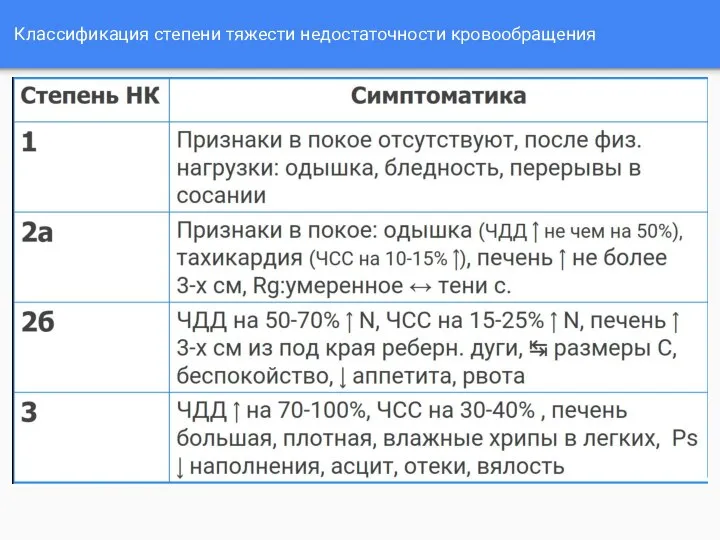
- 7. Классификация степени тяжести недостаточности кровообращения
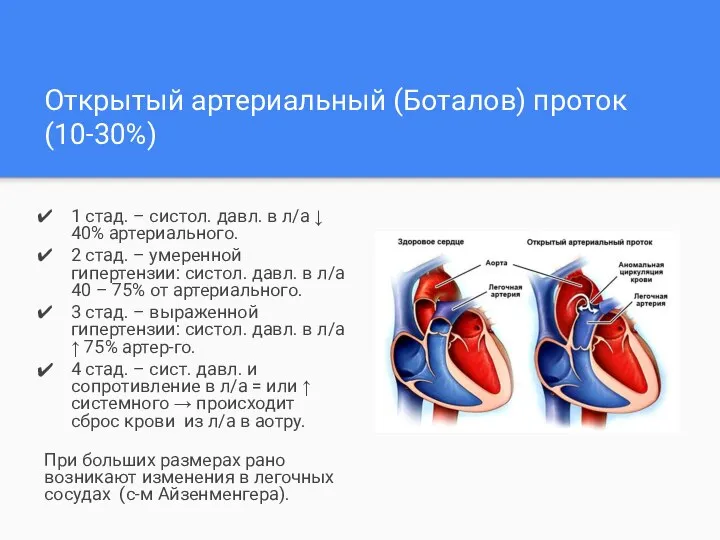
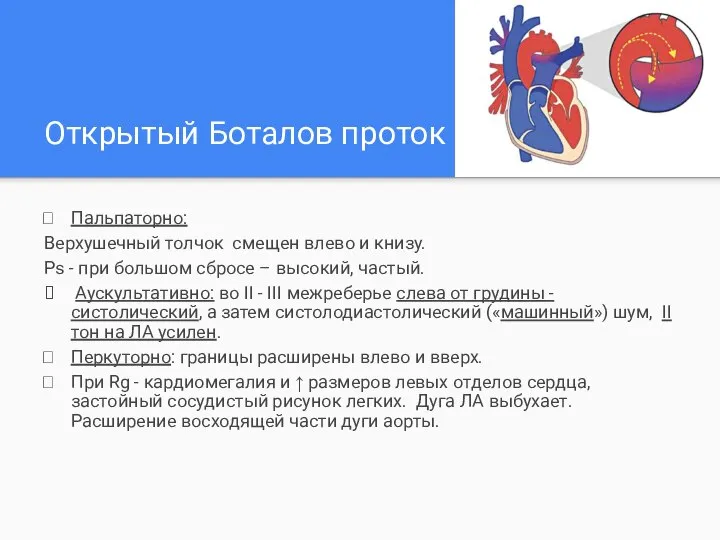
- 8. Открытый артериальный (Боталов) проток (10-30%) 1 стад. – систол. давл. в л/а ↓ 40% артериального. 2
- 9. Открытый Боталов проток Пальпаторно: Верхушечный толчок смещен влево и книзу. Ps - при большом сбросе –
- 10. Открытый Боталов проток На ЭКГ - гипертрофия левого или обоих желудочков. Самым ранним с-мом является увеличение
- 11. Дефект межпредсердной перегородки (8-25%) Анатомически различают: 1. дефекты вторичной перегородки – расположены центрально или в области
- 12. ДМПП Пальпаторно: верхушечный толчок ↓, иногда систолическое дрожание. Границы сердца ↹. ↹ сосудистого пучка влево за
- 13. ДМПП Rg: Поперечник тени сердца увеличен за счет правых отделов и легочной артерии. ЭКГ: Имеются признаки
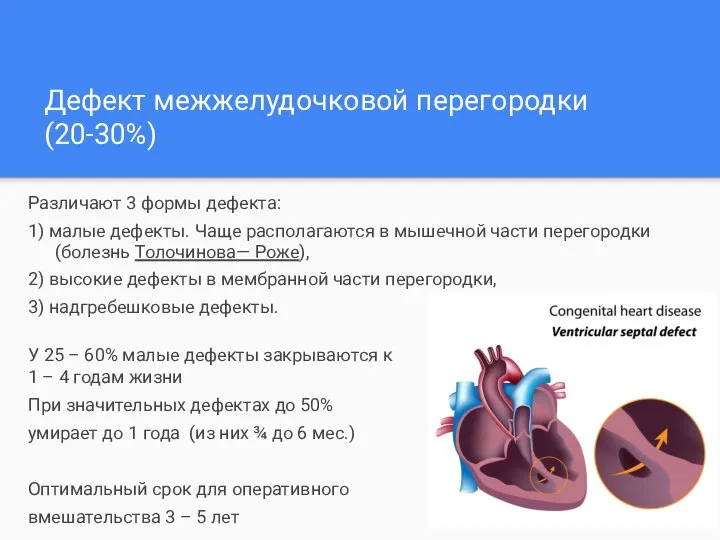
- 14. Дефект межжелудочковой перегородки (20-30%) Различают 3 формы дефекта: 1) малые дефекты. Чаще располагаются в мышечной части
- 15. ДМЖП Пальпаторно: верх. толчок смещен влево и книзу – разлитой, усиленный, приподнимающийся. В III — IV
- 16. ДМЖП Rg исследование выявляет: усиление сосудистого рисунка легких. размеры сердца могут быть увеличены, с преобладанием левых
- 17. Открытый атриовентрикулярный канал Нарушается развитие нижнего отдела межпредсердной перегородки, мембранозной части межжелудочковой перегородки и медиальных створок
- 18. ОАВК Аускультат. - 2 эпицентра сист. шума: в III — IV межр. слева от грудины и
- 19. ОАВК ЭКГ показывает выраженное смещение электрической оси сердца влево, высокий вольтаж комплексов QRS, признаки перегрузки обоих
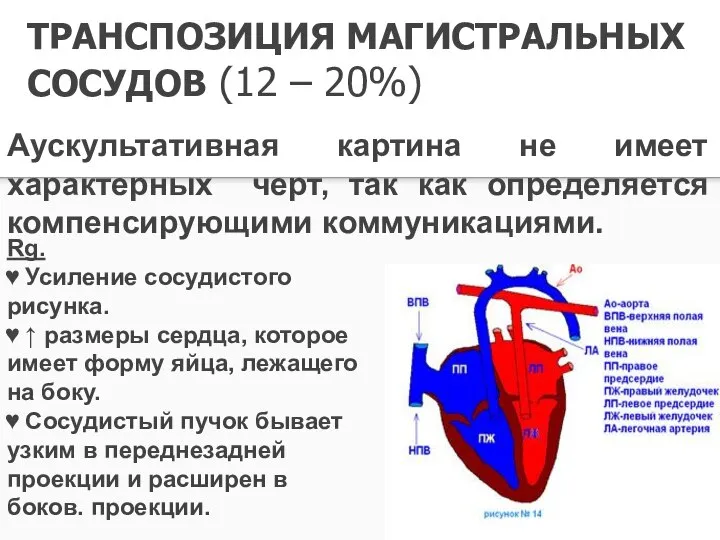
- 20. ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ (12 – 20%) Аускультативная картина не имеет характерных черт, так как определяется компенсирующими
- 21. ТМС ЭКГ Ось сердца смещена вправо, признаки гипертрофии правых отделов сердца. Реже гипертрофия обоих желудочков. Возможно
- 22. ТМС При естественном течении 89,3% детей погибает в 3 – 6мес. В первые недели – до
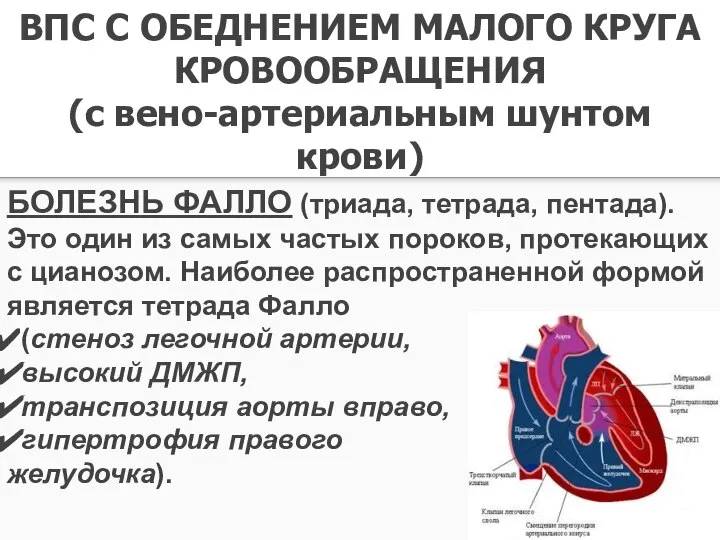
- 23. ВПС С ОБЕДНЕНИЕМ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ (с вено-артериальным шунтом крови) БОЛЕЗНЬ ФАЛЛО (триада, тетрада, пентада). Это
- 24. Аускультация: Слева от грудины во 2 - 3 межреберье грубый систолический шум. При атрезии ЛА шума
- 25. Болезнь ФАЛЛО Рентгенография грудной клетки. Размеры сердца нормальные. Верхушка приподнята, имеется западение дуги ЛА, что придает
- 26. Болезнь ФАЛЛО При естественном течении средняя продолжительность жизни 12 – 15 лет. Оперативное лечение При крайних
- 27. ИЗОЛИРОВАННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ (2 -10%) Аускультативно: во II межреберье слева выслушивается грубый систолический шум. II
- 28. ИСЛА Rg - определяется увеличение правых отделов сердца и, обычно, легочной артерии (постстенотическое расширение) с обеднением
- 29. ИСЛА Средняя продолжительность жизни при естественном течении 25 лет Оптимальный возраст для операции младший школьный возраст
- 30. СТЕНОЗ АОРТЫ (3-5,5% ) Аускультативно: грубый систолический шум во II межреберье справа, здесь же систолическое дрожание.
- 31. При Rg исследовании размеры сердца увеличены влево, талия резко выражена, верхушка приподнята и закруглена. Восходящая аорта
- 32. СТЕНОЗ АОРТЫ В грудном возрасте от «критического стеноза» погибает 8,5 – 25% детей, а до 7
- 33. КОАРКТАЦИЯ АОРТЫ (10-15%) Сужение аорты ниже устья левой подключичной артерии. Аускультативная картина неопределенна: может выслушиваться систолический
- 34. Подозрение на КА возникает при выявлении ↑ АД на верхних конечностях и ↓ или N —
- 35. КОАРКТАЦИЯ АОРТЫ Средняя продолжительность жизни при естественном течении 30 – 35 лет. При «инфантильном типе» не
- 37. Скачать презентацию
























 История развития психопатологии в зарубежный странах
История развития психопатологии в зарубежный странах Антропометрические индексы для взрослых
Антропометрические индексы для взрослых Факторы патогенности с функцией защиты от иммунных сил макроорганизма
Факторы патогенности с функцией защиты от иммунных сил макроорганизма Гипопластическая анемия
Гипопластическая анемия Фізіологія системи кровообігу. Фізіологічні властивості серцевого м’язу (лекцiя 3)
Фізіологія системи кровообігу. Фізіологічні властивості серцевого м’язу (лекцiя 3) Врожденные пороки развития. Лекция 4
Врожденные пороки развития. Лекция 4 Гемолитическая болезнь
Гемолитическая болезнь Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру
Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру Кишечная непроходимость
Кишечная непроходимость Види мутацій. Комбінативна та мутаційна мінливість. Мутагени
Види мутацій. Комбінативна та мутаційна мінливість. Мутагени Ожоги. Виды ожогов. Солнечные ожоги. Тепловой удар
Ожоги. Виды ожогов. Солнечные ожоги. Тепловой удар Я то, что я ем
Я то, что я ем Вирусная пневмония
Вирусная пневмония Сестринский уход после оперативного лечения нарушений ритма сердца
Сестринский уход после оперативного лечения нарушений ритма сердца Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть
Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть Сердечно-лёгочная реанимация вне медицинского отделения
Сердечно-лёгочная реанимация вне медицинского отделения Генетические аспекты кариеса
Генетические аспекты кариеса Емдік массаж және дене шынықтыру
Емдік массаж және дене шынықтыру Сокращения: КФ – клиническая фармакология, ЛС – лекарственное средство, ЛП – лекарственный препарат
Сокращения: КФ – клиническая фармакология, ЛС – лекарственное средство, ЛП – лекарственный препарат Коронарное кровообращение и его регуляция
Коронарное кровообращение и его регуляция Баспа ауруының жұғу жолдары
Баспа ауруының жұғу жолдары Аяқ астынан өлім: клиникасы, себебі, диагностикасы, жедел жәрдем беру алгоритмі
Аяқ астынан өлім: клиникасы, себебі, диагностикасы, жедел жәрдем беру алгоритмі Понятие о ране. Предупреждение осложнений при ранениях
Понятие о ране. Предупреждение осложнений при ранениях Анатомо-физиологические особенности крови детей и подростков
Анатомо-физиологические особенности крови детей и подростков Биоэтика. Основы биомедицинской этики во врачебной деятельности
Биоэтика. Основы биомедицинской этики во врачебной деятельности Частная психопатология
Частная психопатология Нарушения опорно-двигательного аппарата человека
Нарушения опорно-двигательного аппарата человека Профилактика алкоголизма
Профилактика алкоголизма