Слайд 8Клиника
У детей, родившихся в удовлетворительном состоянии после непродолжительного «светлого промежутка», появляются дыхательные

расстройства, двигательное беспокойство, повышение возбудимости, тремор, постанывание, судороги, угнетение физиологических рефлексов.
Одним из первых проявлений МИ у части детей является острая гидроцефалия, развивающаяся на первой неделе жизни. У недоношенных детей кроме синдрома дыхательных расстройств регистрируются склерема, геморрагический синдром, желтуха, гепато- и спленомегалия. В 25-50% случаев МИ выявляются пороки развития ЦНС, формирование которых происходит на 3-6-й неделе внутриутробного развития. Возможно появление окклюзионной гидроцефалии, с гипоплазией височных долей обоих полушарий.
При интранатальном инфицировании в первые дни жизни может развиться менингеальная симптоматика. В некоторых случаях имеет место латентное течение с манифестацией клинических проявлений менингита или энцефалита спустя несколько недель с развитием в дальнейшем гидроцефалии, абсцессов мозга с задержкой нервнопсихического развития ребенка. Возможно развитие полирадикулоневрита, энцефалопатии, поражение глаз, почек, перикарда, плевры, лимфатических узлов, костей (остеомиелит), гепатомегалии, реже спленомегалии.












 О доступности медицинских услуг пациентам с ограниченными возможностями здоровья
О доступности медицинских услуг пациентам с ограниченными возможностями здоровья Общая патология инфекционных болезней
Общая патология инфекционных болезней Хирургическое лечение патологии ветвей дуги аорты
Хирургическое лечение патологии ветвей дуги аорты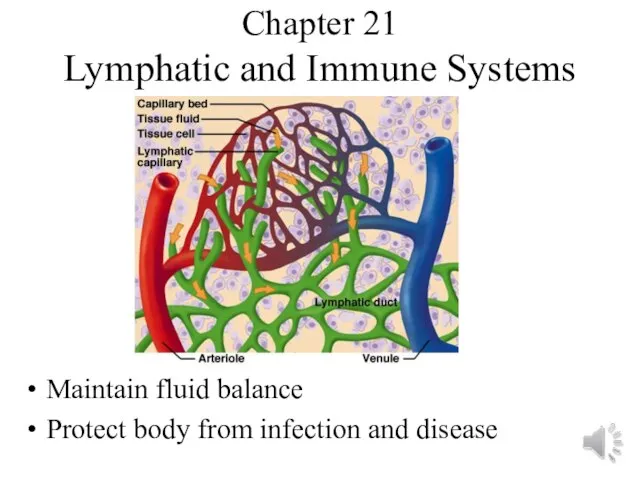 Lymphatic and Immune Systems
Lymphatic and Immune Systems Эндопротезирование ТБС
Эндопротезирование ТБС Неотложные состояния в педиатрии
Неотложные состояния в педиатрии Технология, делающая реабилитацию доступной
Технология, делающая реабилитацию доступной Питание пловца
Питание пловца Кейбір тағамдық заттектердің жақпауы
Кейбір тағамдық заттектердің жақпауы Возникновение онкологических новообразований
Возникновение онкологических новообразований Осанка - стройная спина
Осанка - стройная спина Закаливание организма. Гигиена одежды. 8 класс
Закаливание организма. Гигиена одежды. 8 класс Всемирный День Сердца
Всемирный День Сердца Сестринская помощь при одышке
Сестринская помощь при одышке Лечение премоляра НЧ
Лечение премоляра НЧ Гестоз. Патогенез, классификация и клиническое течение гестоза
Гестоз. Патогенез, классификация и клиническое течение гестоза Зондовые процедуры
Зондовые процедуры Менструация циклі
Менструация циклі Клиникалық электрокардиография
Клиникалық электрокардиография Псевдомиксома брюшины
Псевдомиксома брюшины Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру
Қазақстанда еңбек төлемдерінің жаңа жүйесін ендіру Що таке дискордантна пара
Що таке дискордантна пара Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана
Экспериментальная апробация отечественного перфторорганического соединения на основе перфтор-1,3-диметилциклогексана Лихорадоподобные состояния
Лихорадоподобные состояния Анаболики
Анаболики Covid-19: диагностика, инновационные методы лечения, клеточная терапия
Covid-19: диагностика, инновационные методы лечения, клеточная терапия Считаем ЧСС (пульс)
Считаем ЧСС (пульс) Основы иммуногематологии: группы крови системы Резус
Основы иммуногематологии: группы крови системы Резус