Содержание
- 2. Возбудителем амебиаза является дизентерийная амеба — Entamoeba histolytica. Ее впервые обнаружил в 1875 г. военный врач,
- 5. Жизненный цикл Entamoeba histolytica включает две стадии: вегетативную (трофозоит), обитающую в кишечнике человека, и цисту (стадию
- 6. По мере продвижения амеб с содержимым толстого кишечника в дистальные его отделы вегетативные формы уменьшаются в
- 11. эпидемиология Источник инвазии - человек, выделяющий зрелые цисты амеб. В 1 г кала каждого носителя может
- 12. Механизм передачи амеб фекально-оральный. Пути передачи — водный, алиментарный и контактно-бытовой. Важными факторами передачи служат вода
- 13. Заболевания амебной дизентерией регистрируются повсеместно, однако в тропической и субтропической зонах они встречаются значительно чаще, чем
- 15. патогенез Внедрение амеб в слизистую кишечной стенки Лизис при помощи своих цистеин-протеиназ вплоть до серозной оболочки.
- 16. Язвы могут распространяться не только по периферии, но и в глубь слизистой. Глубокий некротический процесс иногда
- 17. клиника Инкубационный период при амебиазе составляет от 1 – 3 недель до 3 месяцев. По клиническому
- 18. Манифестный кишечный амебиаз может протекать в острой и хронической формах. При остром кишечном амебиазе продолжительность инкубационного
- 21. Внекишечный амебиаз Наиболее часто проявляется развитием амебных абсцессов. Их развитие обусловлено попаданием амеб в кровяное русло
- 23. при формировании печеночного абсцесса клиническая симптоматика нарастает постепенно. У больных появляются слабость, боль в эпигастральной области
- 27. При прорыве абсцесса печени через диафрагму в легкие, а также вследствие гематогенной диссеминации амеб, могут возникать
- 28. диагностика Ректороманоскопия. Фиброколоноскопия. Диагностическое значение имеет обнаружение характерных язв слизистой оболочки с подрытыми краями, окруженных зоной
- 29. Высокочувствительна реакция непрямой иммунофлюоресценции (РНИФ), которая ставится с диагностикумом из культуры дизентерийной амебы. У больных кишечным
- 30. Лечение Лечение больных амебиазом следует проводить в стационаре Для лечения больных амебной дизентерией используют: – метронидазол
- 31. Для лечения больных с внекишечным амебиазом – метронидазол по 750 мг в/венно или перорально 3 раза
- 32. Для санации паразитоносителей – дилоксанида фуроат перорально по 500 мг 3 раза в сутки на протяжении
- 34. Скачать презентацию
Слайд 2Возбудителем амебиаза является дизентерийная амеба — Entamoeba histolytica.
Ее впервые обнаружил в
Возбудителем амебиаза является дизентерийная амеба — Entamoeba histolytica.
Ее впервые обнаружил в

Coch в 1883 г. впервые обнаружил амеб в тканях кишечника и в абсцессах печени человека. Заболевания, вызываемые дизентерийными амебами, стали называть амебной дизентерией (Councilman a Lafleur, 1891), или амебиазом (Musgrave, 1906).
В настоящее время амебной дизентерией называют амебные поражения кишечника, а термин амебиаз используется как более широкое понятие, обозначающее любые поражения организма амебами.
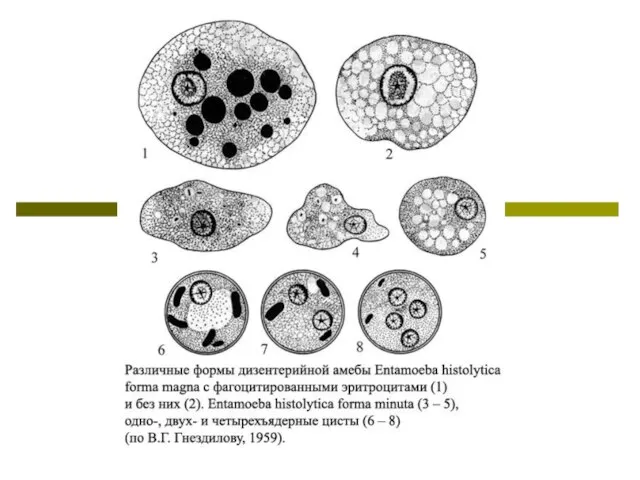
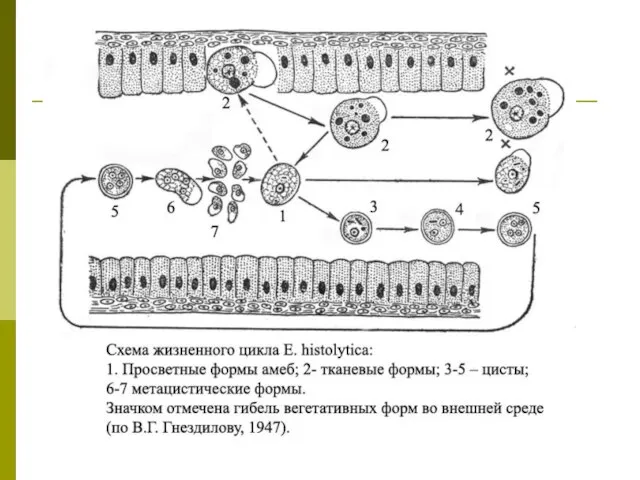
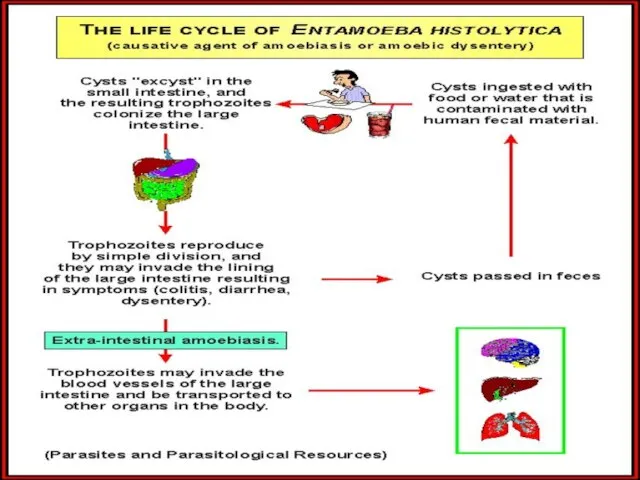
Слайд 5Жизненный цикл Entamoeba histolytica включает две стадии: вегетативную (трофозоит), обитающую в кишечнике
Жизненный цикл Entamoeba histolytica включает две стадии: вегетативную (трофозоит), обитающую в кишечнике

Цисты амеб с водой или пищей попадают в желудочно-кишечный тракт человека. В дистальных отделах тонкого кишечника под влиянием пищеварительных ферментов они эксцистируются и из каждой зрелой четырехъядерной цисты в результате деления ядер и цитоплазмы образуются восемь одноядерных амеб.
В процессе последующих делений в жидком содержимом начального отдела толстой кишки очень быстро образуется большое количество постоянно размножающихся мелких вегетативных форм амеб. Значительная их часть располагается пристеночно в слепой кишке.
Мелкую форму амеб называют просветной, так как она обитает только в просвете кишечника и никогда не внедряется в ткани. Именно она является основной формой существования вида.
Слайд 6По мере продвижения амеб с содержимым толстого кишечника в дистальные его отделы
По мере продвижения амеб с содержимым толстого кишечника в дистальные его отделы

Просветная форма дизентерийной амебы может длительное время обитать в кишечнике человека как комменсал, питаясь его содержимым и не вызывая никаких патологических изменений. В этом случае инвазированный амебами человек является здоровым носителем, выделяющим цисты и служащим источником заражения окружающих.
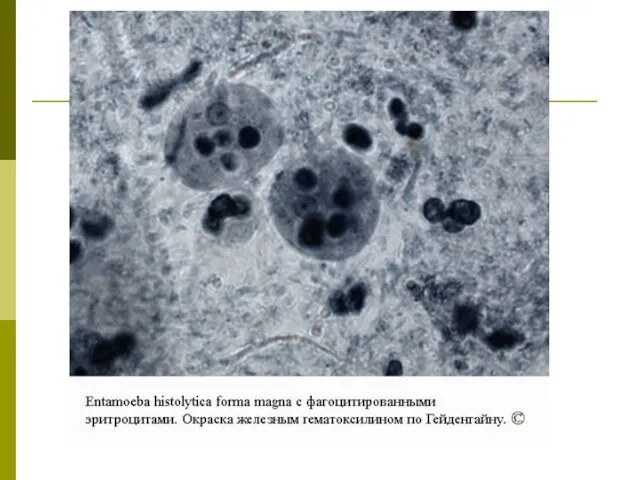
Однако у части носителей малые просветные формы амеб могут превращаться в большие вегетативные (тканевые) формы, внедряющиеся в стенку кишки и вызывающие ее язвенные поражения. При этом они приобретают способность заглатывать эритроциты, превращаясь в гематофагов.
Большие вегетативные формы могут проникать в ткани многих органов (печени, легких, головного мозга и др.).
При затухании воспалительного процесса, обусловленного заживлением язв в проксимальных отделах толстого кишечника, и нормализации стула большие вегетативные формы амеб способны превращаться в просветные, а затем в предцистные формы и цисты.
Слайд 11эпидемиология
Источник инвазии - человек, выделяющий зрелые цисты амеб.
В 1 г кала
эпидемиология
Источник инвазии - человек, выделяющий зрелые цисты амеб.
В 1 г кала

Цисты устойчивы во внешней среде. При температуре 15 – 20°С они сохраняются в кале в течение двух недель, а в зимних условиях при температуре -21°С — до 100 дней. В чистой воде отмытые цисты сохраняют жизнеспособность до 7 месяцев. При высушивании и нагревании до 55°С они быстро погибают.
Большинство дезинфицирующих веществ оказывают на цисты такое же губительное действие, как и на кишечные бактерии, однако к действию хлора и марганцовокислого калия цисты амеб гораздо более устойчивы. В связи с этим они сохраняют жизнеспособность при действии дезинфектантов (хлор, озон) в концентрациях, обычно применяемых на водоочистных станциях. Поэтому распространение цист может происходить через питьевую воду, удовлетворяющую стандартам по колиформным бактериям.
Слайд 12Механизм передачи амеб фекально-оральный.
Пути передачи — водный, алиментарный и контактно-бытовой.
Важными факторами
Механизм передачи амеб фекально-оральный.
Пути передачи — водный, алиментарный и контактно-бытовой.
Важными факторами

Амебиазом можно заразиться при непосредственном контакте с носителем через грязные руки и предметы обихода.
Известную роль в распространении цист играют тараканы и мухи, в кишечнике которых цисты сохраняют свою жизнеспособность в течение суток.
Носительство Entamoeba histolytica широко распространено среди населения всех стран, независимо от их географического расположения.
Число носителей дизентерийных амеб в разных странах мира составляет от долей процента до 15 – 50%.
Количество инвазированных среди разных групп населения зависит, главным образом, от санитарного состояния населенных пунктов, степени совершенства систем водоснабжения, особенностей питания и уровня санитарной культуры.
Слайд 13Заболевания амебной дизентерией регистрируются повсеместно, однако в тропической и субтропической зонах они
Заболевания амебной дизентерией регистрируются повсеместно, однако в тропической и субтропической зонах они

Заболеваемость кишечным амебиазом носит, как правило, спорадический характер, однако могут наблюдаться и вспышки заболеваемости, в основном при водном пути передачи.
Медицинское и социальное значение амебиаза весьма велико. Ориентировочно около 500 млн. человек в мире являются носителями E. hisolytica; у 50 млн. из них развиваются амебная дизентерия, а у 5 млн. она сопровождается внекишечными абсцессами; ежегодно около 100 тыс. больных умирают.
В России встречаются спорадические случаи амебной дизентерии, которые отмечаются преимущественно в южных районах. Из стран СНГ к наиболее неблагополучным относятся республики Средней Азии и Закавказья, в которых носителями являются 15 – 35% жителей.
Слайд 15патогенез
Внедрение амеб в слизистую кишечной стенки
Лизис при помощи своих цистеин-протеиназ вплоть до
патогенез
Внедрение амеб в слизистую кишечной стенки
Лизис при помощи своих цистеин-протеиназ вплоть до

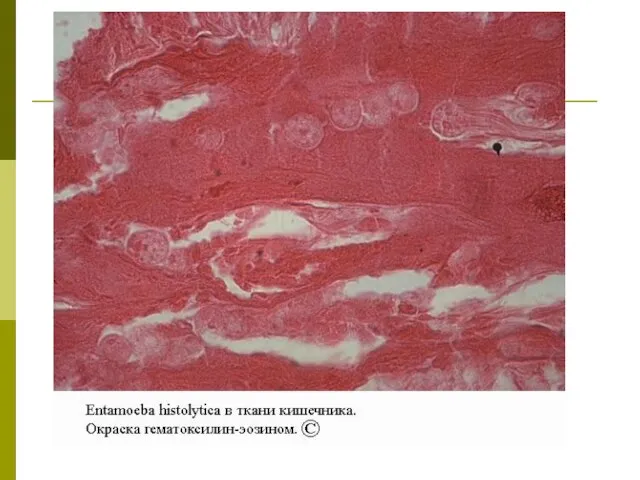
Происходит гистолиз тканей (отсюда название амебы — histolytica).
Повреждение стенки кишки сопровождается кровоизлиянием. Амебы переходят к питанию эритроцитами излившейся крови и становятся эритрофагами.
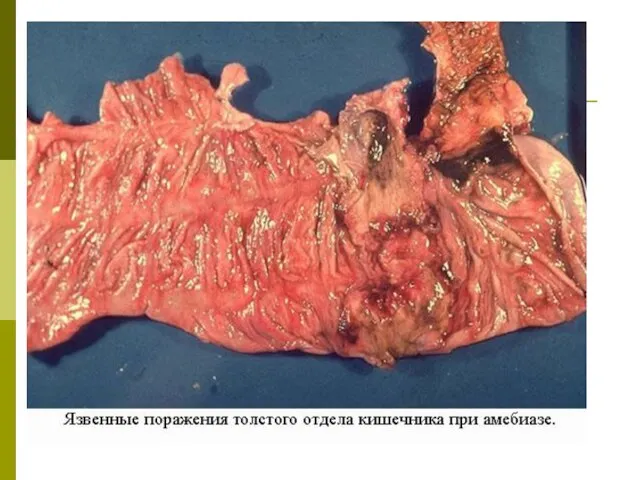
В результате коагуляционного некроза поврежденных тканей образуются узелки желтоватого цвета, слабо возвышающиеся над поверхностью слизистой оболочки. Они заполнены серовато-желтоватой массой, состоящей из детрита, в котором находятся амебы. Вследствие прорыва содержания узелков в просвет кишечника образуются язвы.
Форма язв неправильная или округлая, часто с изрезанными, подрытыми краями, которые резко отграничены от окружающей ткани, утолщены и приподняты над поверхностью слизистой оболочки кишечника. Дно язвы выстлано детритом или же гладкое и блестящее. Чаще всего амеб можно обнаружить под краями язвы.
Слизистая оболочка между язвами, как правило, не изменена, так как для кишечного амебиаза характерна локальная воспалительная реакция.
Кишечный экссудат беден клеточными элементами. Он состоит из слизи и эритроцитов. Часто встречаются эозинофилы, макрофаги и кристаллы Шарко – Лейдена.
Слайд 16Язвы могут распространяться не только по периферии, но и в глубь слизистой.
Язвы могут распространяться не только по периферии, но и в глубь слизистой.

Рубцевание язв происходит путем разрастания фиброзной ткани. Регенеративные процессы могут привести к образованию стриктур и стенозу кишечника.
При хроническом течении амебиаза в стенке толстой кишки иногда развиваются амебомы — опухолевидные разрастания, гистологически представляющие собой грануляционную ткань с обилием фибробластов и эозинофилов. Они могут стимулировать образование злокачественных новообразований.
Чаще всего амебные язвы локализуются в слепой кишке и начальной части поперечно-ободочной кишки. Они также могут локализоваться в прямой и сигмовидной кишках. В тяжелых случаях наблюдаются язвенные поражения на всем протяжении толстого отдела кишечника.
Слайд 17клиника
Инкубационный период при амебиазе составляет от 1 – 3 недель до 3
клиника
Инкубационный период при амебиазе составляет от 1 – 3 недель до 3

По клиническому течению различаются кишечный амебиаз (амебная дизентерия) и внекишечный амебиаз.
Слайд 18Манифестный кишечный амебиаз может протекать в острой и хронической формах.
При остром
Манифестный кишечный амебиаз может протекать в острой и хронической формах.
При остром

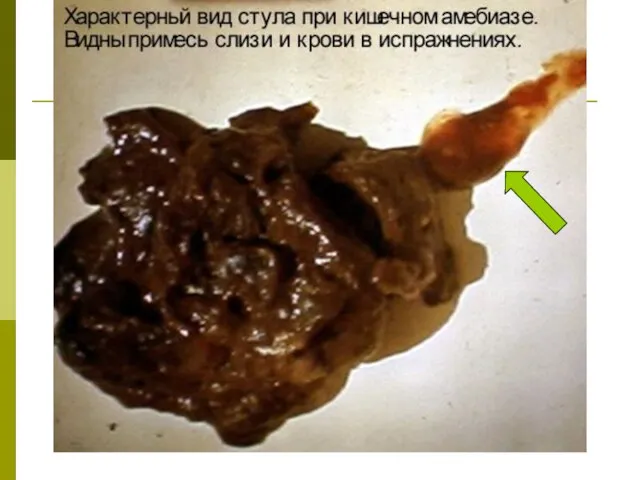
Вначале появляются симптомы колита ( вздутие живота и боль, постоянная или в виде приступов, а также при пальпации в правой подвздошной области, стул обильный, кашицеобразный, 3 – 5 раз в сутки с незначительным количеством слизи и крови. Затем стул становится жидким, учащается до 15 раз в сутки, в нем появляется большое количество прозрачной стекловидной слизи).
Если язвы расположены в проксимальном отделе толстой кишки, слизь иногда диффузно пропитывается изменившей свой цвет кровью и приобретает вид «малинового желе».
Общее состояние и самочувствие больного в начальный период заболевания остаются удовлетворительными: лихорадка отсутствует, сохраняется работоспособность.
Слайд 21Внекишечный амебиаз
Наиболее часто проявляется развитием амебных абсцессов.
Их развитие обусловлено попаданием амеб в
Внекишечный амебиаз
Наиболее часто проявляется развитием амебных абсцессов.
Их развитие обусловлено попаданием амеб в

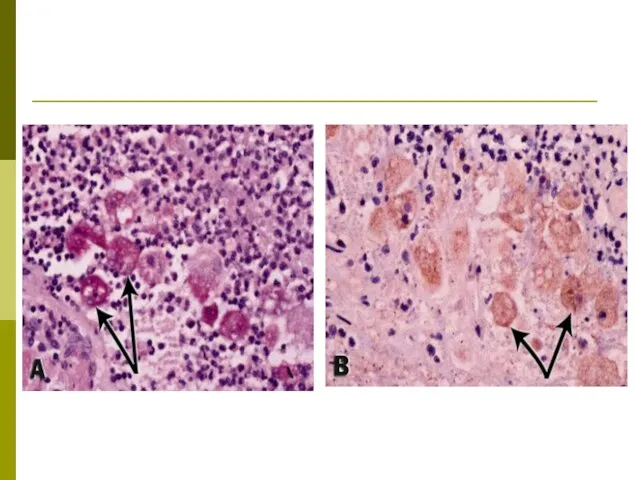
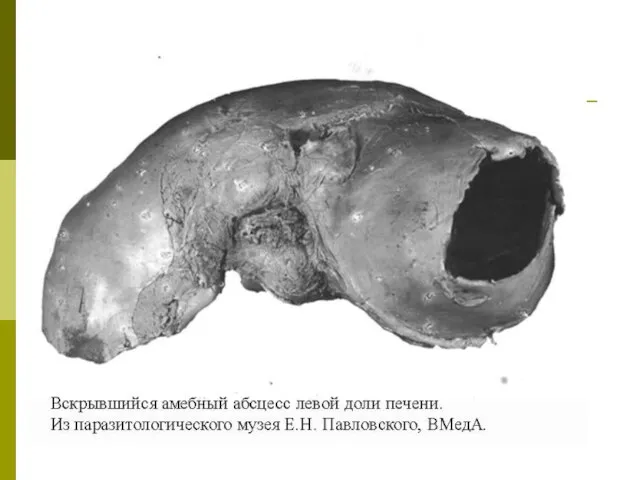
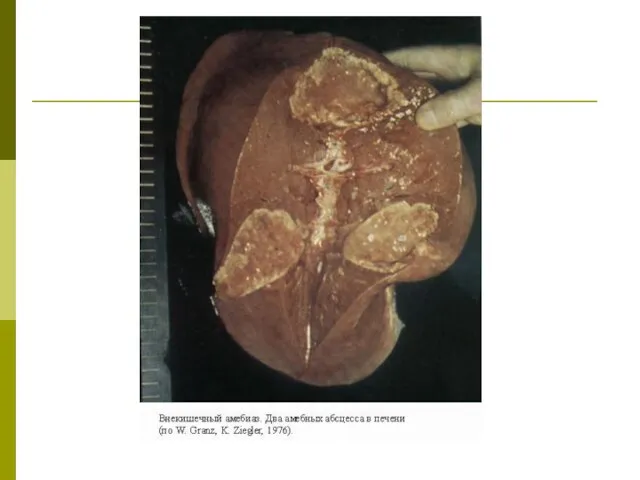
По системе воротной вены амебы попадают, в первую очередь, в печень, где большинство их задерживается.
Единичные или множественные абсцессы печени чаще образуются в правой ее доле в непосредственной близости от диафрагмы или в нижней части печени.
Величина абсцессов варьирует от едва заметных глазом до 10 см в диаметре и более.
Абсцесс содержит полужидкую массу желтовато-красного или шоколадного цвета, состоящую из распавшихся тканей, лимфоцитов, эритроцитов и элементов соединительной ткани.
Слайд 23при формировании печеночного абсцесса клиническая симптоматика нарастает постепенно. У больных появляются слабость,
при формировании печеночного абсцесса клиническая симптоматика нарастает постепенно. У больных появляются слабость,

В некоторых случаях симптомы печеночного абсцесса проявляются остро. Температура быстро повышается до фебрильных цифр, возникает лихорадка гектического типа с повторными ознобами. Появляются признаки интоксикации.
Процесс может прогрессировать и через одну — две недели закончиться смертью больного.
В большинстве случаев острый инфекционный процесс постепенно затихает и переходит в хроническую форму.
При попадании в абсцесс вторичной микрофлоры возможно его нагноение, что резко отягощает прогноз. В этих случаях гнойный воспалительный процесс сопровождается лихорадкой, ознобом, профузным потом, гиперлейкоцитозом, резко увеличенной СОЭ.
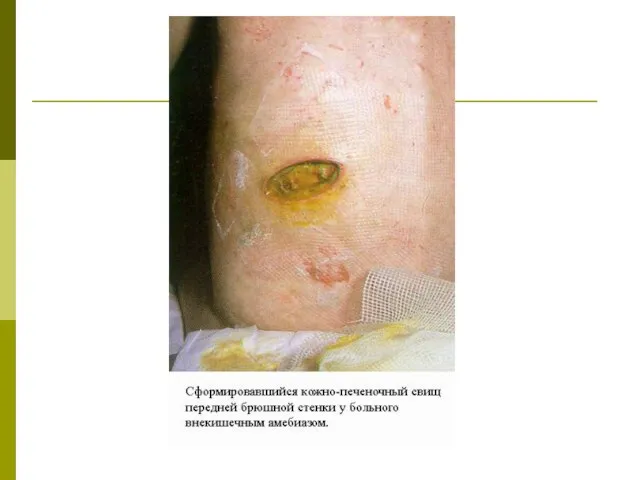
Слайд 27При прорыве абсцесса печени через диафрагму в легкие, а также вследствие гематогенной
При прорыве абсцесса печени через диафрагму в легкие, а также вследствие гематогенной

Редкой, но тяжелой патологией является абсцесс мозга, возникающий вследствие проникновения амеб в мозг гематогенным путем. Абсцессы могут быть единичными и множественными. Неврологическая симптоматика зависит от локализации и величины абсцесса. Для абсцесса мозга характерно острое начало и быстрое течение, обычно заканчивающееся летальным исходом.
Очень редко возникают амебные поражения селезенки, почек и кожи.
Слайд 28диагностика
Ректороманоскопия.
Фиброколоноскопия. Диагностическое значение имеет обнаружение характерных язв слизистой оболочки с подрытыми
диагностика
Ректороманоскопия.
Фиброколоноскопия. Диагностическое значение имеет обнаружение характерных язв слизистой оболочки с подрытыми

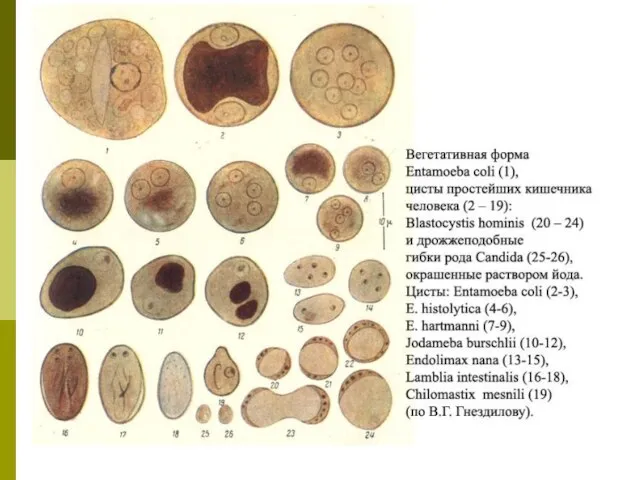
Диагноз амебной дизентерии может считаться установленным только при обнаружении в испражнениях больного дизентерийных амеб с фагоцитированными эритроцитами.
Материал должен просматриваться не позднее 15 – 20 минут после его получения, желательно, предварительно подогреть его до температуры 35°С
При невозможности произвести исследование сразу после получения материала его можно поместить в специальный консервант (Барроуза, Сафаралиева и др.). В консерванте амебы могут сохраняться длительное время, но их вегетативные формы теряют подвижность, что затрудняет диагностику.
В 50% случаев в препаратах встречаются кристаллы Шарко-Лейдена, характерной вытянутой ромбической формы. При отсутствии амеб исследование повторяют до 5 – 6 раз, не чаще одного раза в сутки. Для стимуляции выделения больших вегетативных форм — гематофагов иногда назначают солевое слабительное.
В препаратах из кашицеобразного или оформленного кала, окрашенных раствором Люголя, могут быть найдены только цисты дизентерийных амеб.
Слайд 29Высокочувствительна реакция непрямой иммунофлюоресценции (РНИФ), которая ставится с диагностикумом из культуры дизентерийной
Высокочувствительна реакция непрямой иммунофлюоресценции (РНИФ), которая ставится с диагностикумом из культуры дизентерийной

Применяется также РНГА.
В настоящее время наиболее широко используется метод иммуноферментного анализа (ИФА).
Молекулярно-биологический метод на основе полимеразной цепной реакции (ПЦР) позволяет идентифицировать в фекалиях нуклеотидные последовательности ДНК E. histolytica
Дополнительным методом диагностики является культивирование амеб на простых и двухфазных сывороточных средах (среда Павловой, Райса, Бека и др.). Этот способ не позволяет дифференцировать малые (непатогенные) и большие (патогенные) формы амеб.
При диагностике амебных абсцессов любой локализации применяют инструментальные методы обследования: ультразвуковое исследование (УЗИ), компьютерную томографию (КТ), рентгенографию и др.
Слайд 30Лечение
Лечение больных амебиазом следует проводить в стационаре
Для лечения больных амебной дизентерией используют:
Лечение
Лечение больных амебиазом следует проводить в стационаре
Для лечения больных амебной дизентерией используют:

– метронидазол внутривенно капельно по 500 мг 4 раза в сутки на протяжении 10 дней или перорально по 750 мг 3 раза в сутки;
– тинидазол (фасижин, орнидазол) назначается из расчета 30 мг/кг/сут. на протяжении 3 дней
– секнидазол 2 г однократно (детям — в дозе 30 мг/кг);
– интетрикс по 2 капсулы 2 раза в день 10 дневным курсом;
– эмитин (эмитина дигидрохлорид) в суточной дозе 1 мг/кг в/мышечно или подкожно (не более 100 мг) однократно в течение 4 – 6 дней;
– тетрациклин по 250 мг 4 раза в сутки на протяжении 15 дней и хлорохин по 500 мг 3 раза в сутки 7 дней. В последующие 7 дней хлорохин назначается по 250 мг в сутки, а затем в течение 28 дней по 750 мг 2 раза в неделю.
Слайд 31Для лечения больных с внекишечным амебиазом
– метронидазол по 750 мг в/венно или
Для лечения больных с внекишечным амебиазом
– метронидазол по 750 мг в/венно или

– эмитин (эмитина дигидрохлорид) подкожно или в/мышечно по 1,5 мл 1% раствора 2 раза в сутки. Высшая разовая доза для взрослых 50 мг (5 мл 1% раствора); суточная — 100 мг (10 мл 1% раствора). Курс лечения — 4 – 6 дней, максимальный — 7 – 8 сут. Повторный курс проводят не ранее, чем через 7 – 10 суток.
– хлорохин (делагил) первые 2 дня по 750 мг в сутки, затем по 500 мг/сут. в течение 2 – 3 недель;
– тинидазол (фасижин, орнидазол, секнидазол) в суточной дозе 30 мг/кг в течение 10 дней.
Слайд 32Для санации паразитоносителей
– дилоксанида фуроат перорально по 500 мг 3 раза в
Для санации паразитоносителей
– дилоксанида фуроат перорально по 500 мг 3 раза в

– паромомицин (мономицин) взрослым по 25 мг 3 – 6 раз в сутки 7 – 10 дневным курсом. Препарат обладает потенциальной нефротоксичностью и ототоксичностью (как все аминогликозиды);
– ятрен (хиниофон), содержащий 25 – 26% йода или йодохинол по 650 мг 3 раза в сутки в течение 20 дней;
– тетрациклин по 250 мг 4 раза в сутки на протяжении 20 дней;
– метронидазол по 750 мг 3 раза в сутки в течение 10 дней.

 Анализ бюджета телеканала
Анализ бюджета телеканала 1c
1c Дидактические системы и модели обучения, факторы и цели
Дидактические системы и модели обучения, факторы и цели Wellnessland. Скидки. Акции
Wellnessland. Скидки. Акции Инструменты и приспособления, применяемые при выполнении ручных работ
Инструменты и приспособления, применяемые при выполнении ручных работ Демонстрация возможностей ПО сайта закупок и продаж ОАО АНК «Башнефть» (http://zakupki.bashneft.ru)
Демонстрация возможностей ПО сайта закупок и продаж ОАО АНК «Башнефть» (http://zakupki.bashneft.ru) Что такое география и как мы будем ее изучать
Что такое география и как мы будем ее изучать День приятных неожиданностей
День приятных неожиданностей Презентация на тему Основные положения МКТ
Презентация на тему Основные положения МКТ Оценка трудозатрат на тестирование в проектах сопровождения (Два стандартных вопроса в Luxoft) Александр Александров, Luxoft www.luxoft.com
Оценка трудозатрат на тестирование в проектах сопровождения (Два стандартных вопроса в Luxoft) Александр Александров, Luxoft www.luxoft.com Эксклюзивная служба распространения «Царская почта» - единственная зарегистрированная курьерская служба по закрытым поселкам Ру
Эксклюзивная служба распространения «Царская почта» - единственная зарегистрированная курьерская служба по закрытым поселкам Ру Символы и церемонии олимпийских игр
Символы и церемонии олимпийских игр Памятники животным
Памятники животным Причины многообразия религий. Введение
Причины многообразия религий. Введение Проект “ОЦІНКА ПОТЕНЦІАЛУ ЯКІСНИХ ПРОДУКТІВ ХАРЧУВАННЯ З ПРИВ’ЯЗКОЮ ДО МІСЦЯ ПОХОДЖЕННЯ ТА ПОПИТУ НА НИХ В УКРАЇНІ”
Проект “ОЦІНКА ПОТЕНЦІАЛУ ЯКІСНИХ ПРОДУКТІВ ХАРЧУВАННЯ З ПРИВ’ЯЗКОЮ ДО МІСЦЯ ПОХОДЖЕННЯ ТА ПОПИТУ НА НИХ В УКРАЇНІ”
 Мастер-класс
Мастер-класс в Стрежевом 5 лет
в Стрежевом 5 лет Obschaya_prezentatsia_po_stroitelnym_materialam
Obschaya_prezentatsia_po_stroitelnym_materialam Мороженое – сладкая радость
Мороженое – сладкая радость Детство поэта Н.А. Некрасова
Детство поэта Н.А. Некрасова Файловая система
Файловая система Презентация на тему Диагностика предметной обученности
Презентация на тему Диагностика предметной обученности Какими качествами должен обладать психолог-консультант
Какими качествами должен обладать психолог-консультант Александр II
Александр II Налоги зарубежных стран
Налоги зарубежных стран ¿Qué hora es?
¿Qué hora es? Работа над магистерской диссертацией (выпускной квалификационной работой ). Часть I
Работа над магистерской диссертацией (выпускной квалификационной работой ). Часть I