Содержание
- 2. Основные этиологические факторы прогрессирующих заболеваний печени… HCV Алкоголь НАЖБП Генетические HВV ЛИПП HDV
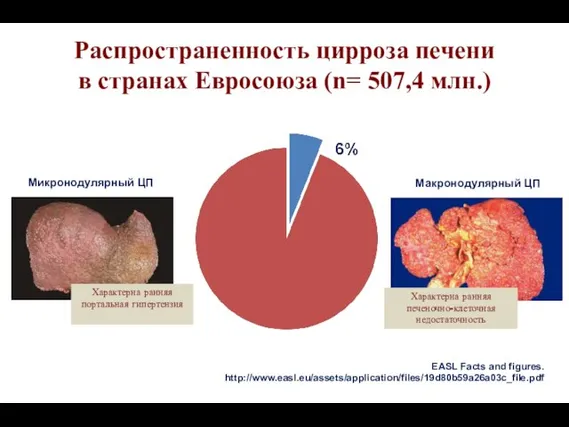
- 3. EASL Facts and figures. http://www.easl.eu/assets/application/files/19d80b59a26a03c_file.pdf Распространенность цирроза печени в странах Евросоюза (n= 507,4 млн.) Характерна ранняя
- 4. Рейтинг стран мира по уровню потребления алкоголя (n=188) World Health Organization. Global Status Report on Alcohol
- 5. В мире 14 -40 случаев ЦП на 100000 населения В России 26,2 случав ЦП на 100000
- 6. Цирроз печени (ЦП) – kirros (янтарный, рыжий) Р. Лаэннек, 1819 г. хроническое диффузное заболевание, характеризующееся фиброзом
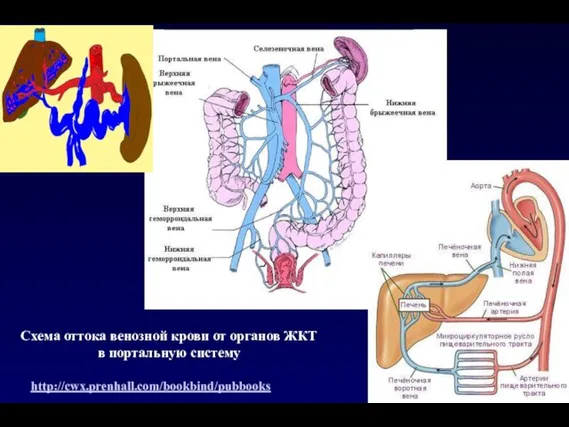
- 7. Схема оттока венозной крови от органов ЖКТ в портальную систему http://cwx.prenhall.com/bookbind/pubbooks
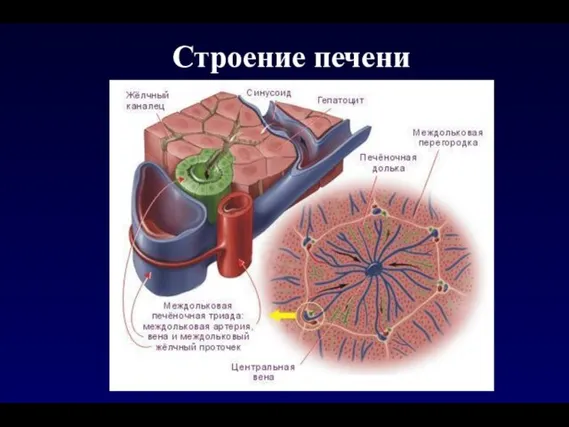
- 8. Строение печени
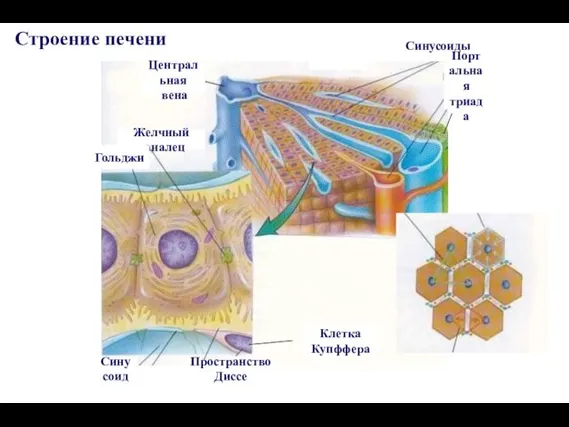
- 9. Центральная вена Желчный каналец Гольджи Синусоид Пространство Диссе Клетка Купффера Синусоиды Портальная триада Строение печени
- 10. Критерии диагностики хронических заболеваний печени (ХЗП) Этиологический фактор Степень активности Стадия печеночного процесса IWP. WCG –
- 11. Этиология цирроза печени (I) Вирусные гепатиты (В, С, D) Алкоголь (и его суррогаты) Неалкогольная жировая болезнь
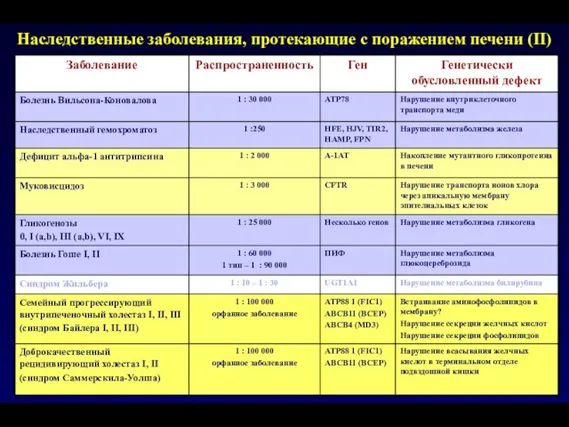
- 12. Наследственные заболевания, протекающие с поражением печени (II)
- 13. Этиология цирроза печени (III) Вирусные гепатиты (В, С, D) Алкоголь Метаболические нарушения - наследственный гемохроматоз -
- 14. Врожденная патология билиарной системы у новорожденных и детей раннего возраста (IV) 1 Атрезия внепеченочных желчных протоков
- 15. Врожденная патология билиарной системы у новорожденных и детей раннего возраста (V) Киста общего желчного протока (МКБ:
- 16. Этиология цирроза печени (VI) Нарушение венозного оттока от печени синдром Бадда-Киари веноокклюзионная болезнь тяжелая правожелудочковая сердечная
- 17. КЛАССИФИКАЦИЯ ХЗП (IWP. WCG – 1994) II. Степень активности патологического процесса минимальная (1-3 балла) слабо выраженная
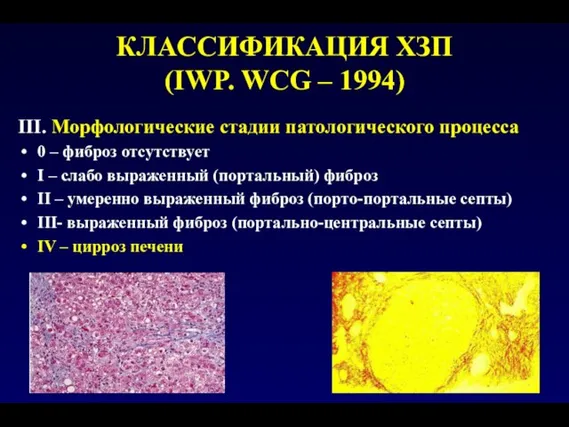
- 18. КЛАССИФИКАЦИЯ ХЗП (IWP. WCG – 1994) III. Морфологические стадии патологического процесса 0 – фиброз отсутствует I
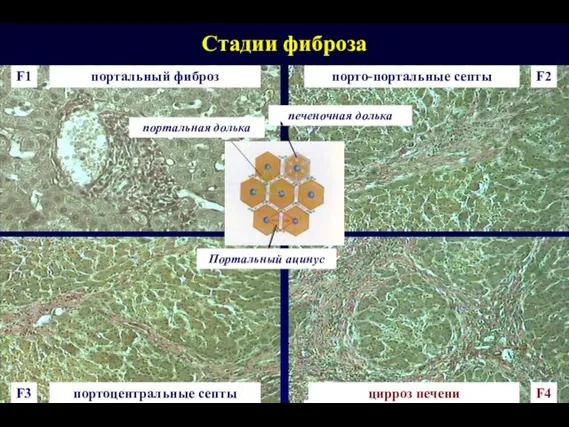
- 19. Стадии фиброза F1 F2 F3 F4 портальный фиброз порто-портальные септы портоцентральные септы цирроз печени портальная долька
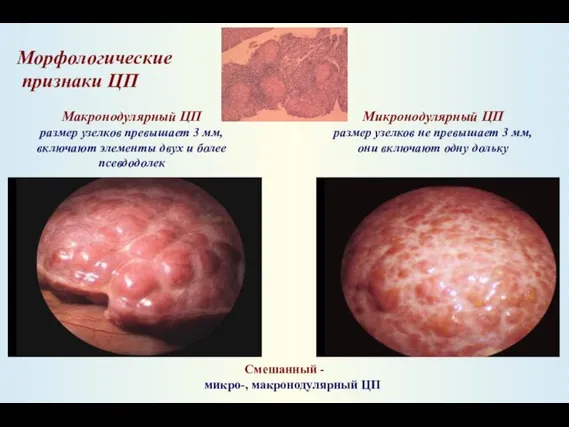
- 20. Морфологические признаки ЦП Микронодулярный ЦП размер узелков не превышает 3 мм, они включают одну дольку Макронодулярный
- 21. КЛАССИФИКАЦИЯ ЦП (IWP. WCG – 1994) V. Течение патологического процесса латентное медленно прогрессирующее быстро прогрессирующее непрерывно
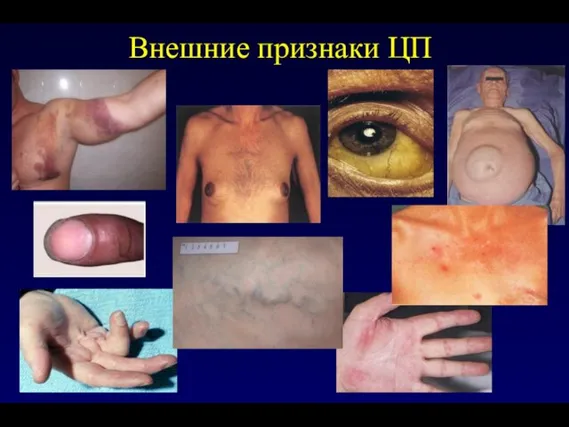
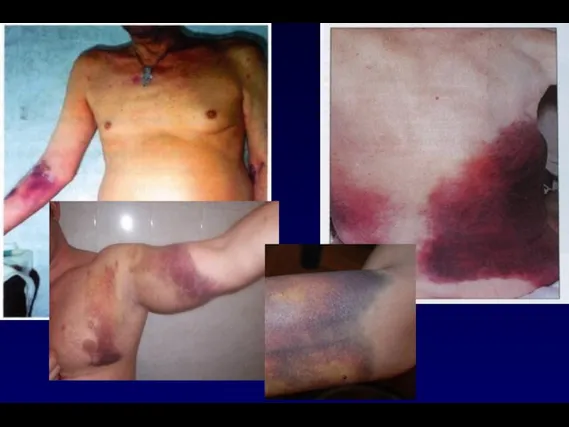
- 22. Внешние признаки ЦП
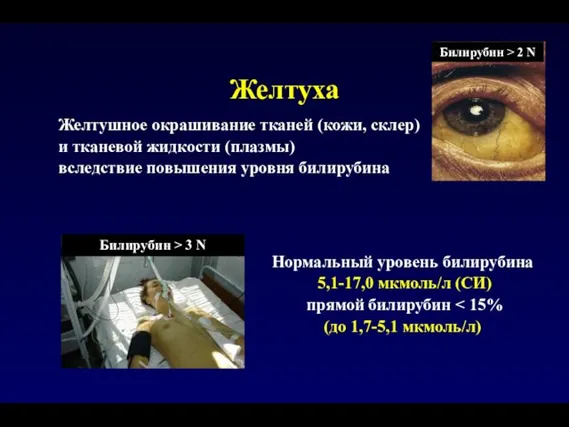
- 24. Желтуха Желтушное окрашивание тканей (кожи, склер) и тканевой жидкости (плазмы) вследствие повышения уровня билирубина Билирубин >
- 25. Клинические проявления ЦП (I) Общие проявления (слабость, снижение аппетита, похудание, лихорадка) Кожные (желтуха, телеангиэктазии, пальмарная эритема,
- 26. Клинические проявления ЦП (II) Желудочно-кишечные (увеличение околоушных слюнных желез, диарея, холелитиаз, желудочно-кишечные кровотечения, портальная гастро-, энтеро-
- 27. Клинические проявления ЦП (III) Почечные вторичный гиперальдостеронизм (гломерулосклероз, печеночный канальцевый ацидоз) гепаторенальный синдром Эндокринные гипогонадизм -
- 28. Клинический анализ крови и мочи Биохимические исследования маркеры цитолиза (АЛТ, АСТ, ЛДГ) маркеры холестаза ( билирубин,
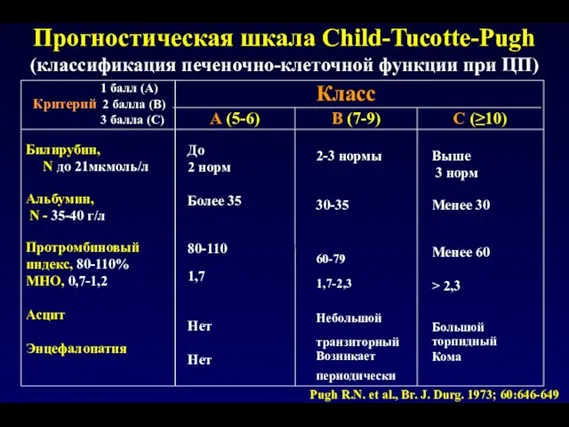
- 29. Прогностическая шкала Child-Tucotte-Pugh (классификация печеночно-клеточной функции при ЦП) 1 балл (А) Критерий 2 балла (В) 3
- 30. Ультразвуковое исследование Первое диагностическое исследование при ХЗП Определение размеров печени, выявление асцита Показания к биопсии Оценка
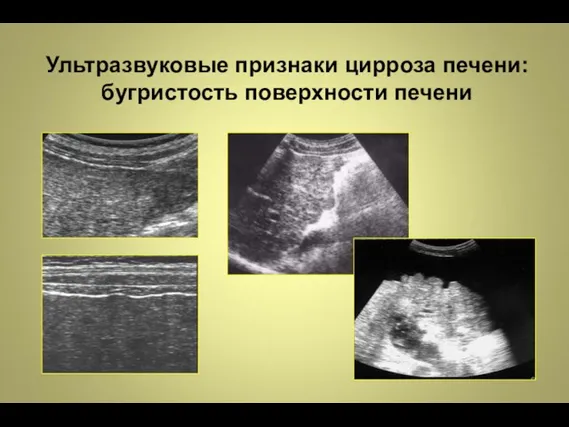
- 31. Ультразвуковые признаки цирроза печени: бугристость поверхности печени
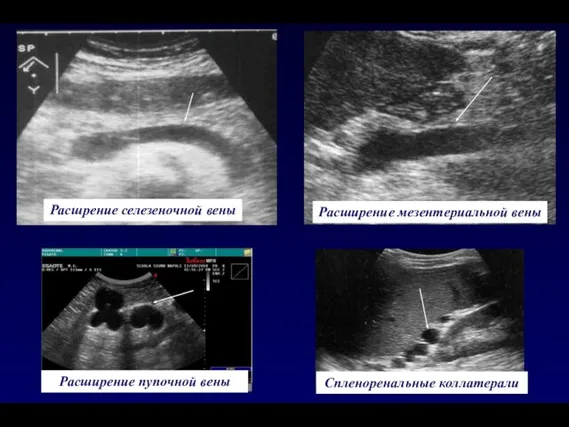
- 32. Спленоренальные коллатерали Расширение мезентериальной вены Расшрение селезеночной вены Расширение пупочной вены
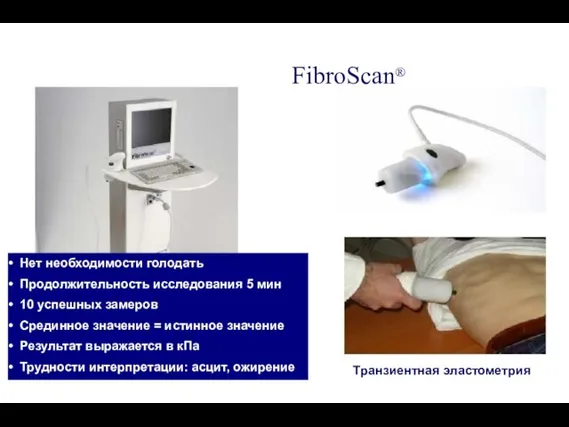
- 33. FibroScan® Нет необходимости голодать Продолжительность исследования 5 мин 10 успешных замеров Срединное значение = истинное значение
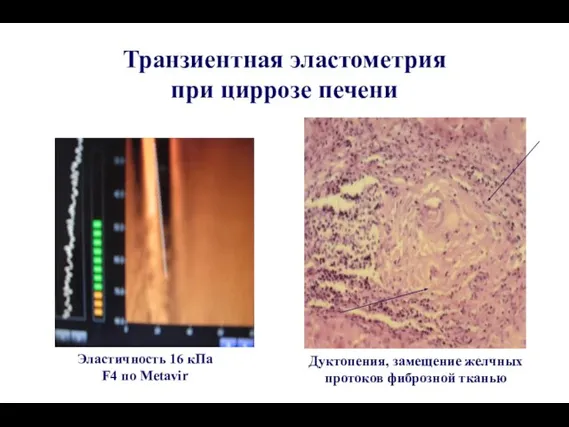
- 34. Транзиентная эластометрия при циррозе печени Эластичность 16 кПа F4 по Metavir Дуктопения, замещение желчных протоков фиброзной
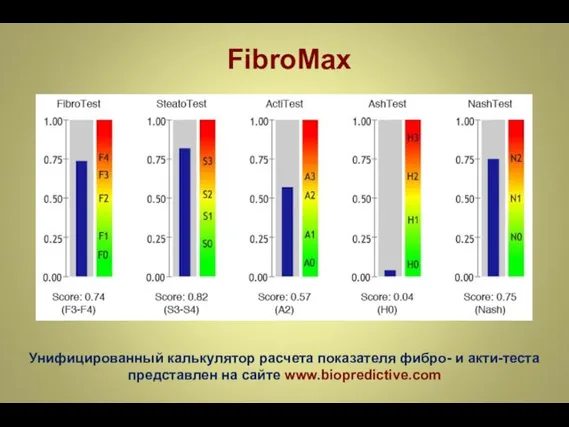
- 35. FibroMax Унифицированный калькулятор расчета показателя фибро- и акти-теста представлен на сайте www.biopredictive.com
- 36. FibroMaxTM– неинвазивный метод диагностики состояния ткани печени Исследуемые параметры: α2-макроглобулин ингибитор протеаз аполипопротеин A1 ключевой белок
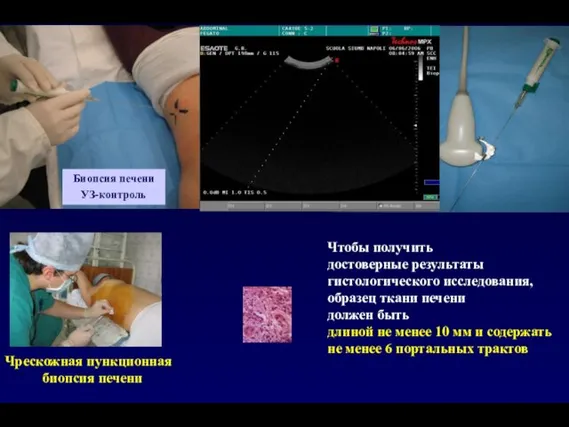
- 37. Биопсия печени УЗ-контроль Чтобы получить достоверные результаты гистологического исследования, образец ткани печени должен быть длиной не
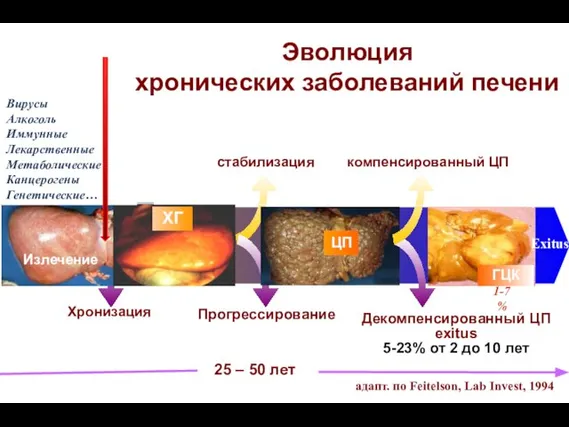
- 38. Эволюция хронических заболеваний печени Хронизация 25 – 50 лет стабилизация Прогрессирование Декомпенсированный ЦП еxitus 5-23% от
- 39. Готье С.В., Константинов Б.А., Цирульникова О.М. Трансплантация печени. Руководство для врачей. – М.: МИА, 2008. –
- 40. B.A. Runyon. AASLD PRACTICE GUIDELINES. Management of Adult Patients with Ascites Due to Cirrhosis: An Update.
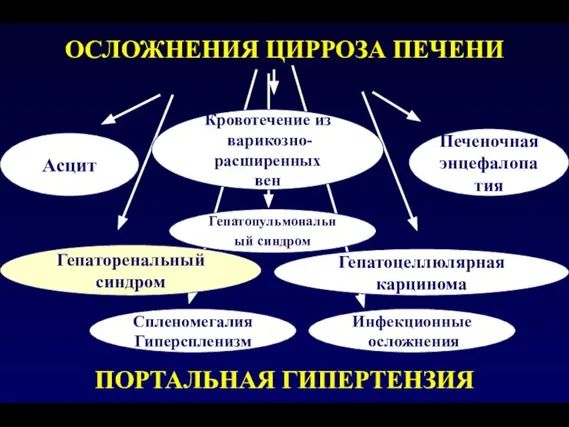
- 41. Асцит Печеночная энцефалопатия ОСЛОЖНЕНИЯ ЦИРРОЗА ПЕЧЕНИ ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ Инфекционные осложнения Спленомегалия Гиперспленизм Гепаторенальный синдром Гепатоцеллюлярная карцинома
- 42. Портальная гипертензия (ПГ) – повышенное давление в бассейне воротной вены (порт. градиент - более 10-12 мм
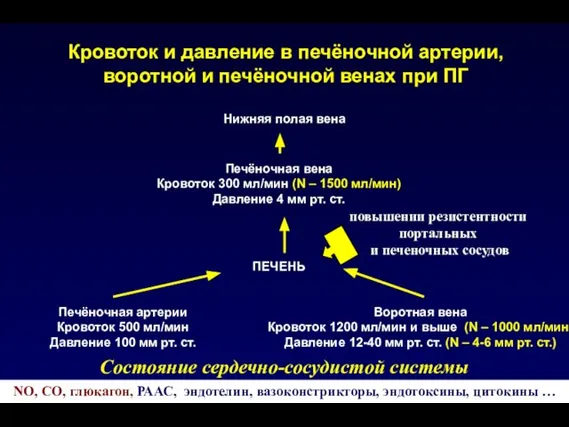
- 43. Кровоток и давление в печёночной артерии, воротной и печёночной венах при ПГ Нижняя полая вена Печёночная
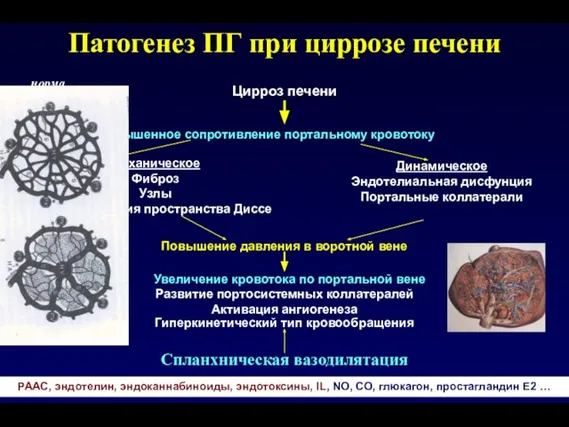
- 44. Патогенез ПГ при циррозе печени Цирроз печени Повышенное сопротивление портальному кровотоку Механическое Фиброз Узлы Коллагенизация пространства
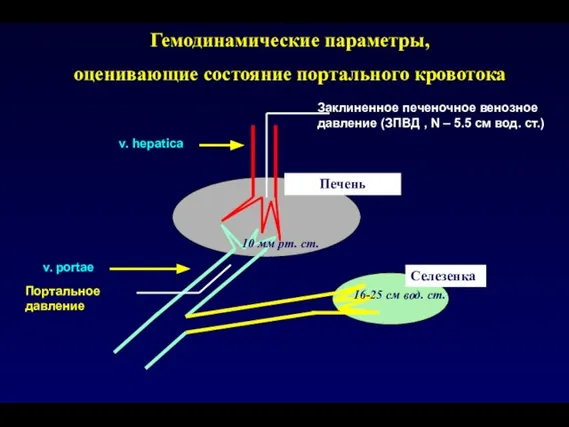
- 45. Гемодинамические параметры, оценивающие состояние портального кровотока Печень v. hepatica v. portae Селезенка Заклиненное печеночное венозное давление
- 46. Алгоритм диагностики ПГ Анамнез Наличие хронического заболевания печени УЗИ органов брюшной полости (определение диаметра воротной и
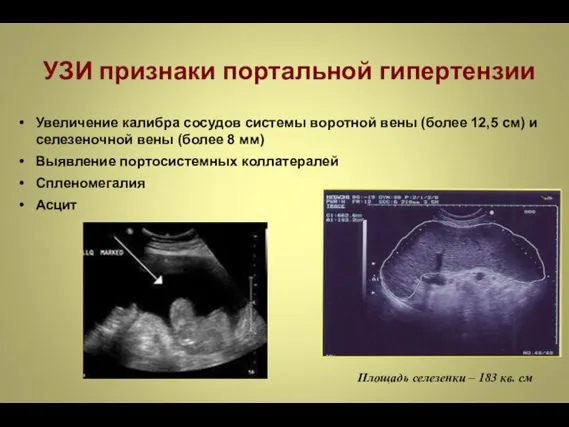
- 47. УЗИ признаки портальной гипертензии Увеличение калибра сосудов системы воротной вены (более 12,5 см) и селезеночной вены
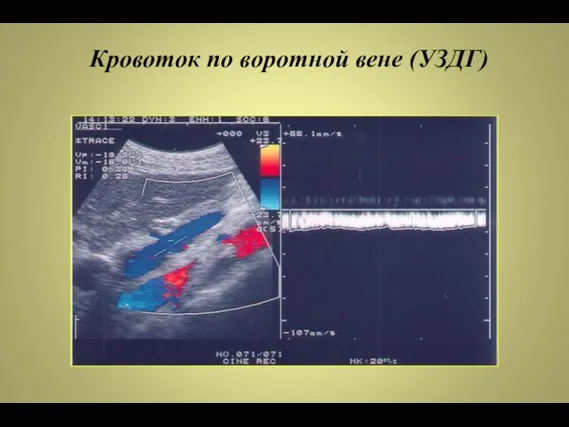
- 48. Кровоток по воротной вене (УЗДГ)
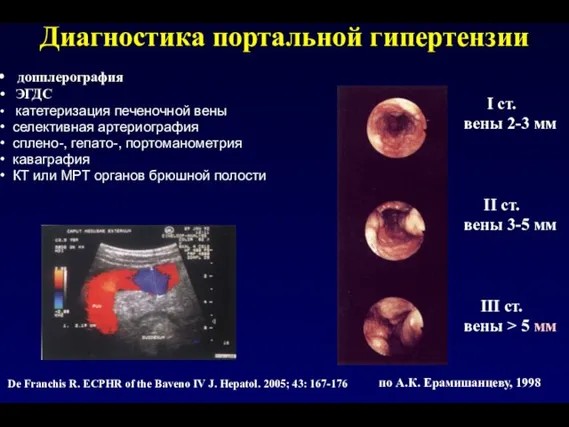
- 49. Диагностика портальной гипертензии допплерография ЭГДС катетеризация печеночной вены селективная артериография сплено-, гепато-, портоманометрия каваграфия КТ или
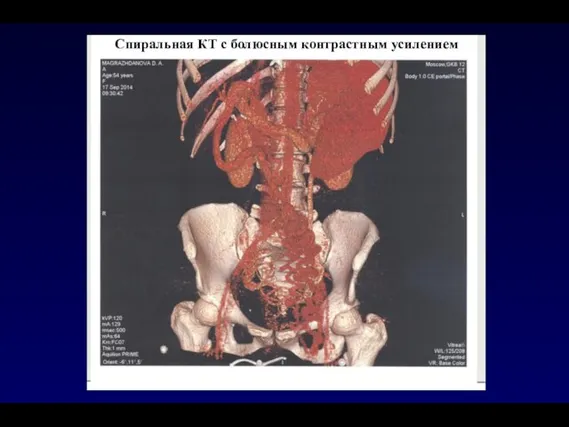
- 50. Спиральная КТ с болюсным контрастным усилением
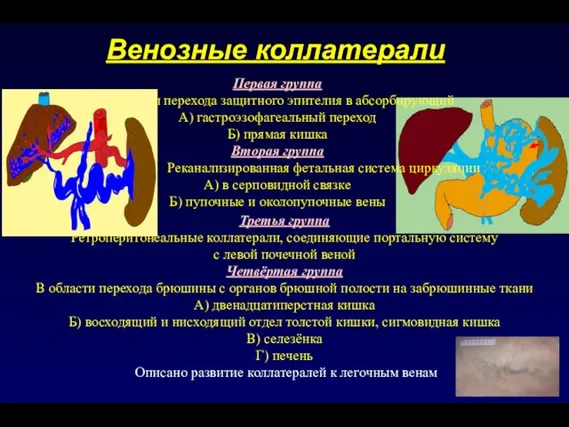
- 51. Венозные коллатерали Первая группа В области перехода защитного эпителия в абсорбирующий А) гастроэзофагеальный переход Б) прямая
- 52. Варикозно расширенные вены пищевода (ВРВП) Частота обнаружения у больных с циррозом печени 25-80% Кровотечения из ВРВП
- 53. Эндоскопическая классификация портальной гастропатии – ПГП (NIEC, 1997 г.) I ст. – мозаичный рисунок слизистой розового
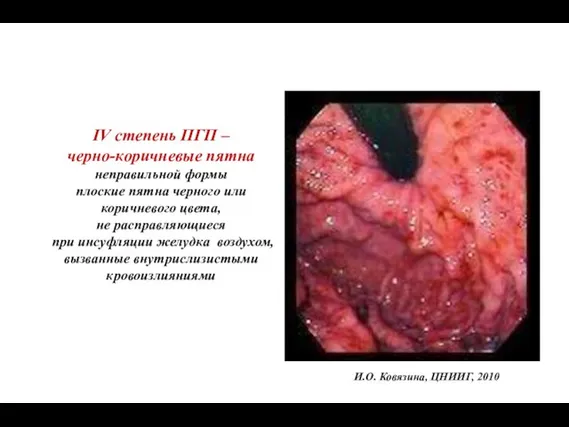
- 54. И.О. Ковязина, ЦНИИГ, 2010 IV степень ПГП – черно-коричневые пятна неправильной формы плоские пятна черного или
- 55. Патогенез портальной гипертензионная гастропатии нарушение кровотока в портальной системе с формированием артериовенозных соединений возникновением гипоксии слизистой
- 56. Капсульная эндоскопия КЭ — процедура исследования пациента с помощью эндоскопической видеокапсулы, т.е. встроенной в капсулу видеокамеры,
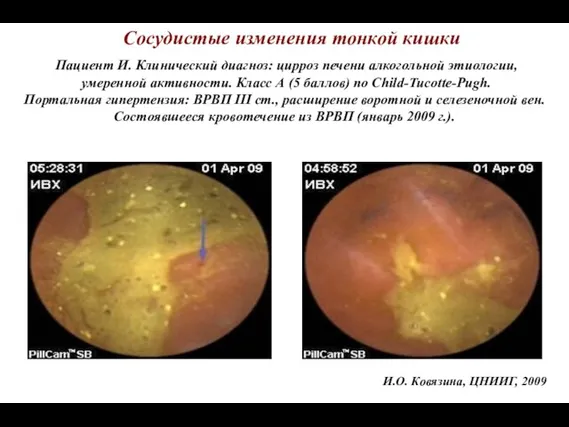
- 57. Сосудистые изменения тонкой кишки Пациент И. Клинический диагноз: цирроз печени алкогольной этиологии, умеренной активности. Класс А
- 58. Оценка степени печеночно-клеточной недостаточности по традиционной (Child-Tucotte-Pugh) и усовершенствованной шкалам 1 балл (А) Критерий 2 балла
- 59. Цели лечения ПГ Устранение причины портальной гипертензии Снижение давления в системе воротной вены 3. Профилактика кровотечений
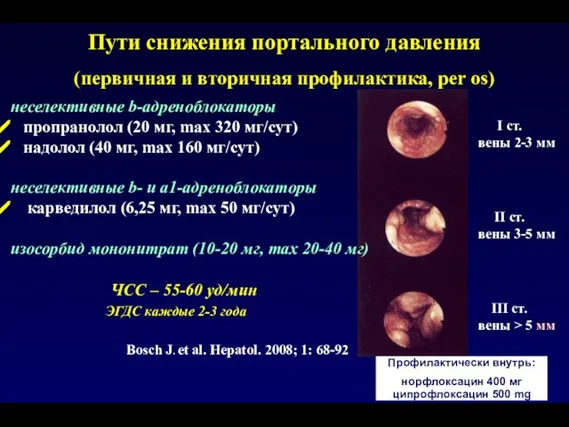
- 60. I ст. вены 2-3 мм II ст. вены 3-5 мм III ст. вены > 5 мм
- 61. Пути снижения портального давления (при активном кровотечении в течение 2-5 дней, в/в) вазопрессин (0.4 Ед/мин п/к
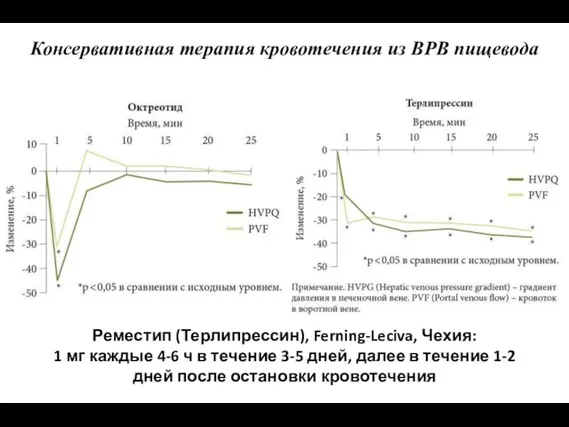
- 62. Реместип (Терлипрессин), Ferning-Leciva, Чехия: 1 мг каждые 4-6 ч в течение 3-5 дней, далее в течение
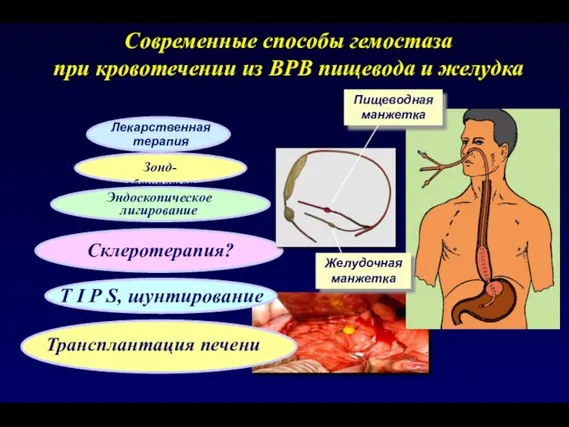
- 63. Зонд-обтуратор Современные способы гемостаза при кровотечении из ВРВ пищевода и желудка Лекарственная терапия Эндоскопическое лигирование Склеротерапия?
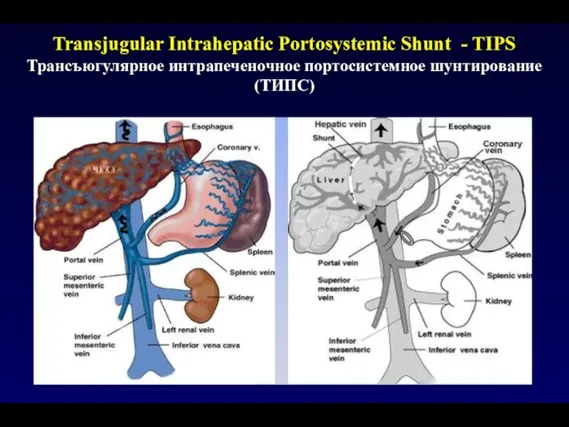
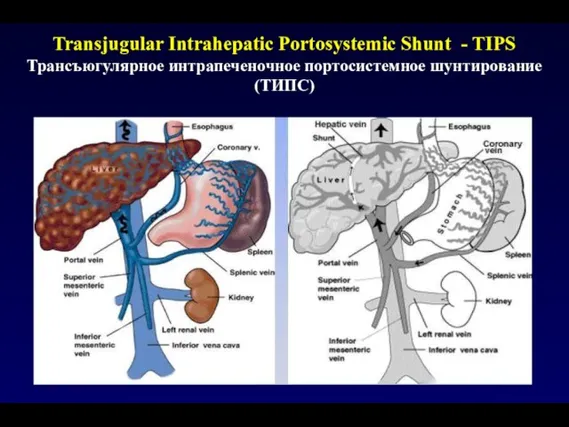
- 64. Transjugular Intrahepatic Portosystemiс Shunt - TIPS Трансъюгулярное интрапеченочное портосистемное шунтирование (ТИПС)
- 65. Летальность от кровотечения из варикозно расширенных вен при циррозе печени составляет около 40%; смертность в течение
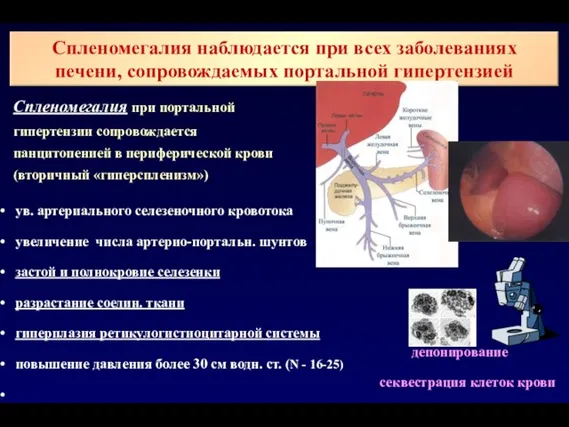
- 66. Спленомегалия наблюдается при всех заболеваниях печени, сопровождаемых портальной гипертензией ув. артериального селезеночного кровотока увеличение числа артерио-портальн.
- 67. Гиперспленизм усиление и извращение функции селезенки по удалению разрушенных форменных элементов крови Повышение фагоцитоза в селезеночной
- 68. Оценка степени печеночно-клеточной недостаточности по традиционной (Child-Tucotte-Pugh) и усовершенствованной шкалам 1 балл (А) Критерий 2 балла
- 69. Стадии ЦП и прогноз летальности в течение 1 года 1 ст. – компенсированный ЦП , отсутствие
- 70. Печеночная энцефалопатия
- 71. Valetudo mala corpus, non animum tenet Болезнь надрывает тело, а не душу Сенека Л.А. (3-65) Mens
- 72. Способность к обслуживанию Способность к передвижению Способность к ориентации Способность к общению Контроль за своим поведением
- 73. Клинические проявления ПЭ Снижение социальной адаптации Снижение зрительного восприятия Снижение памяти, внимания Ухудшение выполнения профессиональных навыков
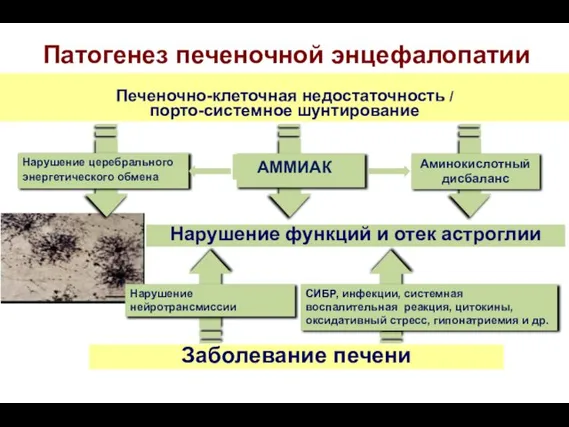
- 74. Печеночная энцефалопатия (ПЭ) представляет собой спектр потенциально обратимых изменений психомоторной, интеллектуальной, эмоциональной и поведенческой функции мозга
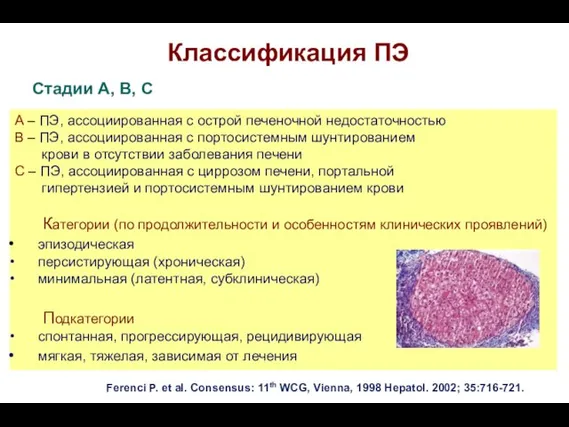
- 75. Классификация ПЭ Стадии А, В, С А – ПЭ, ассоциированная с острой печеночной недостаточностью В –
- 76. Спектр клинических форм ПЭ у больных ЦП Клинически выраженная ПЭ I-IV стадий 25-35% Минимальные проявления 40-60%
- 77. Печеночная энцефалопатия – «теория астроглии»
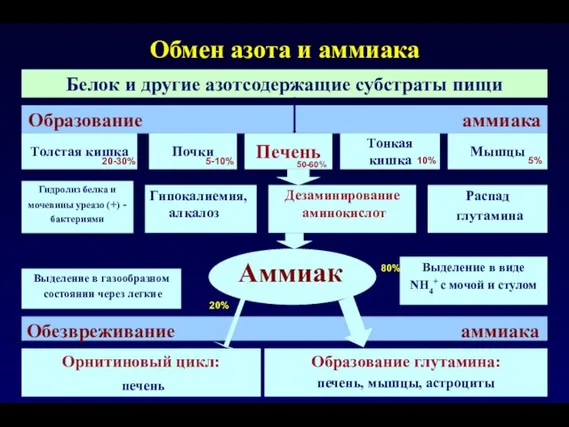
- 78. Печень Дезаминирование аминокислот Обмен азота и аммиака Орнитиновый цикл: печень Белок и другие азотсодержащие субстраты пищи
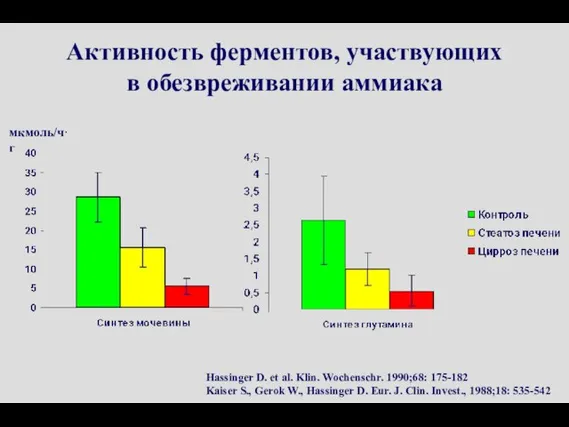
- 79. мкмоль/ч·г Активность ферментов, участвующих в обезвреживании аммиака Hassinger D. et al. Klin. Wochenschr. 1990;68: 175-182 Kaiser
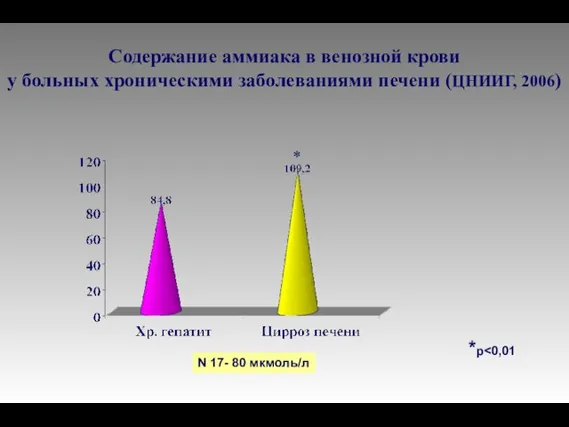
- 80. Содержание аммиака в венозной крови у больных хроническими заболеваниями печени (ЦНИИГ, 2006) *p N 17- 80
- 81. Аминокислотный дисбаланс при хронических заболеваниях печени КФ = КФ – коэффициент Фишера (N 3,0 – 4,5)
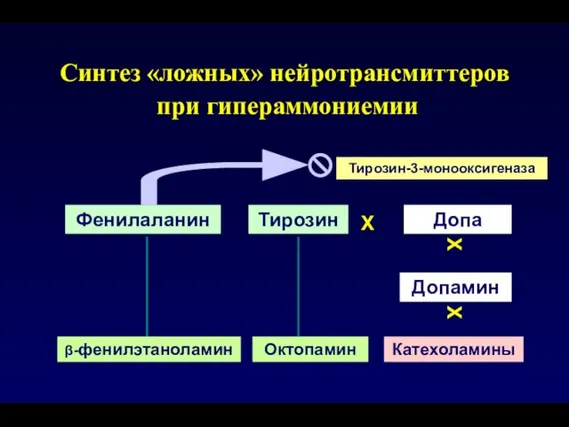
- 82. Синтез «ложных» нейротрансмиттеров при гипераммониемии Фенилаланин Тирозин Допа Допамин Катехоламины β-фенилэтаноламин Октопамин Тирозин-3-монооксигеназа Х Х Х
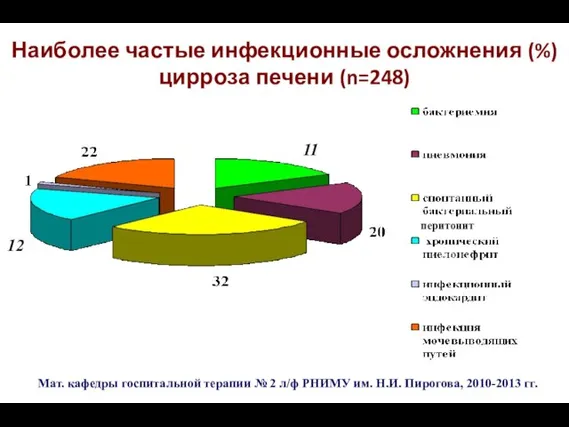
- 83. Наиболее частые инфекционные осложнения (%) цирроза печени (n=248) Мат. кафедры госпитальной терапии № 2 л/ф РНИМУ
- 84. Дополнительные эндогенные факторы ПЭ Продукты бактериального гидролиза в толстой кишке Меркаптаны (метантиол, диметилсульфид, диметилдисульфид) - серосодержащие
- 85. Дефицит цинка (колориметрический метод) у больных алкогольным циррозом печени Дефицит цинка (1.8-9.0 ммоль/л) 60% 20% Уровень
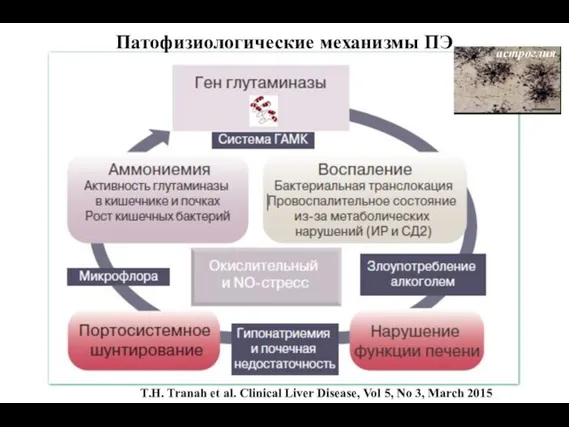
- 86. T.H. Tranah et al. Clinical Liver Disease, Vol 5, No 3, March 2015 Патофизиологические механизмы ПЭ
- 87. Нарушение церебрального энергетического обмена Аминокислотный дисбаланс Нарушение нейротрансмиссии СИБР, инфекции, системная воспалительная реакция, цитокины, оксидативный стресс,
- 88. Клинические проявления ПЭ Снижение социальной адаптации Снижение зрительного восприятия Снижение памяти, внимания Ухудшение выполнения профессиональных навыков
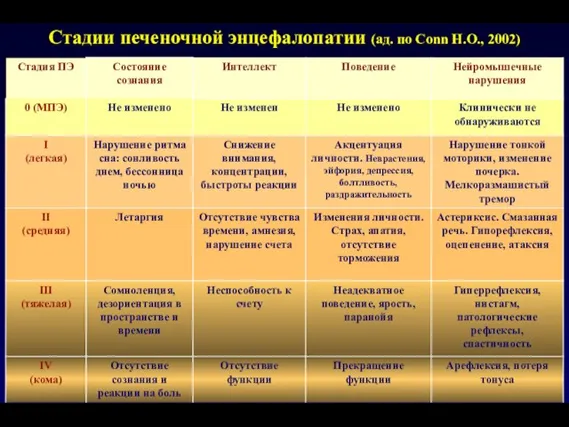
- 89. Стадии печеночной энцефалопатии (ад. по Conn H.O., 2002)
- 90. Критерии состояния сознания (West Haven)
- 91. Спектр клинических форм ПЭ у больных ЦП Клинически выраженная ПЭ I-IV стадий 25-35% Минимальные проявления 40-60%
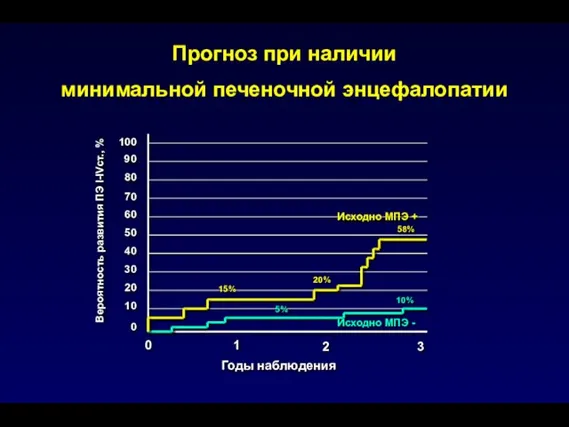
- 92. Вероятность развития ПЭ I-IVст., % Исходно МПЭ - Прогноз при наличии минимальной печеночной энцефалопатии
- 93. Тест связи чисел ПЭ III ст. (хроническая, вызванная провоцирующими факторами – инфекцией, тяжелая ст.) Оценка визуально-пространственной
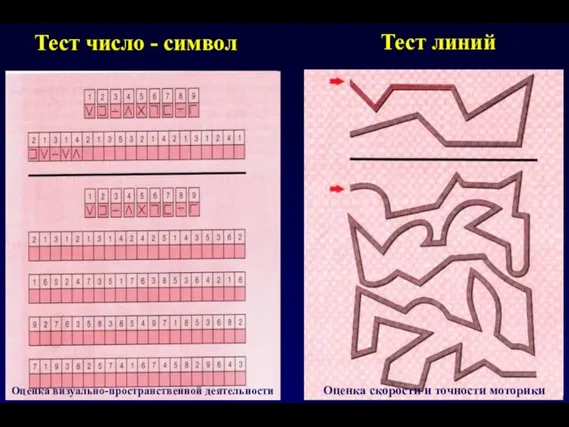
- 94. Тест число - символ Тест линий Оценка визуально-пространственной деятельности Оценка скорости и точности моторики
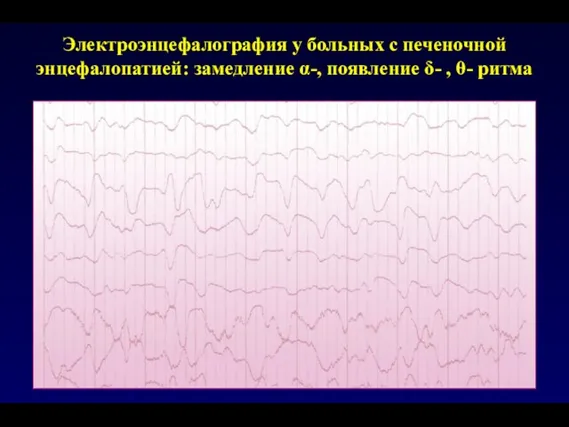
- 95. Электроэнцефалография у больных с печеночной энцефалопатией: замедление α-, появление δ- , θ- ритма
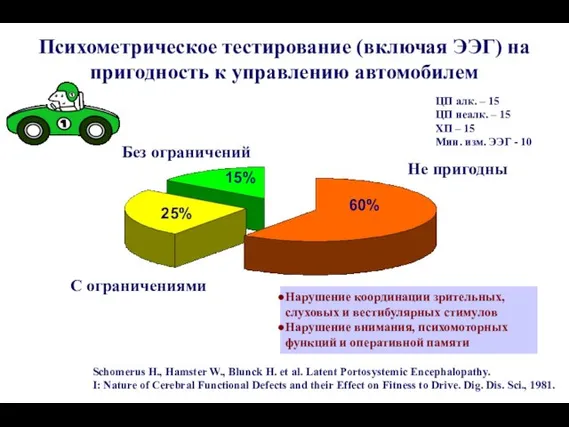
- 96. 60% 25% 15% Психометрическое тестирование (включая ЭЭГ) на пригодность к управлению автомобилем Не пригодны Без ограничений
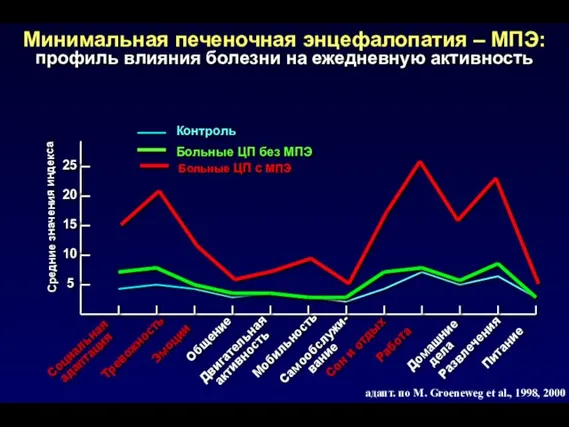
- 97. профиль влияния болезни на ежедневную активность 25 20 15 10 5 Средние значения индекса Тревожность Эмоции
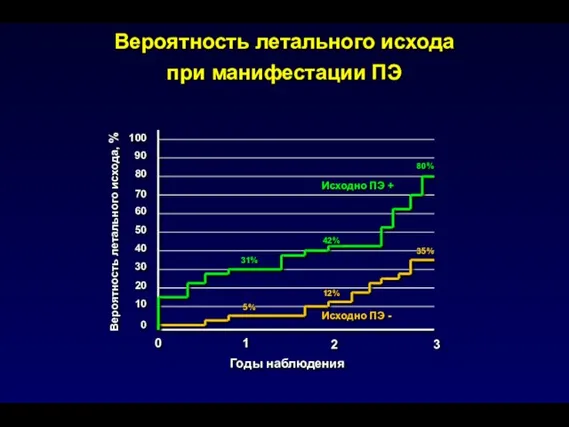
- 98. Вероятность летального исхода при манифестации ПЭ 10 20 30 40 50 60 70 80 90 100
- 99. Repeatable Battery for the Assesment of Neuropsychological Status (RBANS) Батарея многократных тестов для определения нейропсихологического статуса
- 100. Частота мерцаний 50 - 25 Hz Регистрация вызванных зрительных потенциалов с помощью НЕРАtononorm-анализатора (ТМ)
- 101. Регистрация вызванных зрительных потенциалов с помощью НЕРАtononorm-анализатора (ТМ) Hz Hz Контроль
- 102. Пациент К. Печеночная энцефалопатия, стадия С. Хроническое течение, тяжелый вариант
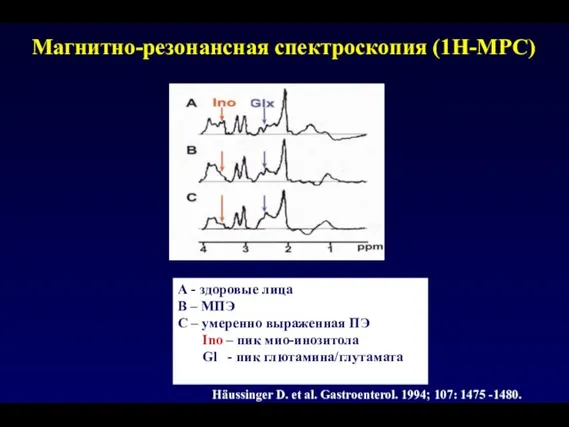
- 104. Магнитно-резонансная спектроскопия (1H-МРС) А - здоровые лица В – МПЭ С – умеренно выраженная ПЭ Ino
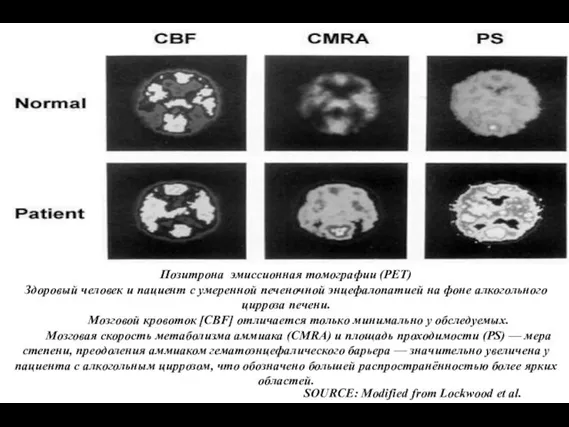
- 105. SOURCE: Modified from Lockwood et al. 1991. Позитрона эмиссионная томографии (PET) Здоровый человек и пациент с
- 106. Дифференциальный диагноз внутричерепные повреждения (субдуральная гематома, внутричерепное кровотечение, инсульт, опухоль) инфекции (менингит, энцефалит, абсцесс и др.)
- 107. Для эпизодической ПЭ Диета Фармакотерапия Выявить и устранить провоцирующий фактор Для всех форм ПЭ Лечение печеночной
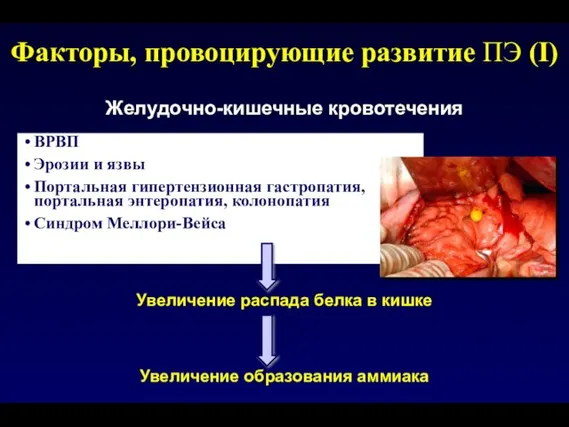
- 108. Факторы, провоцирующие развитие ПЭ (I) Желудочно-кишечные кровотечения ВРВП Эрозии и язвы Портальная гипертензионная гастропатия, портальная энтеропатия,
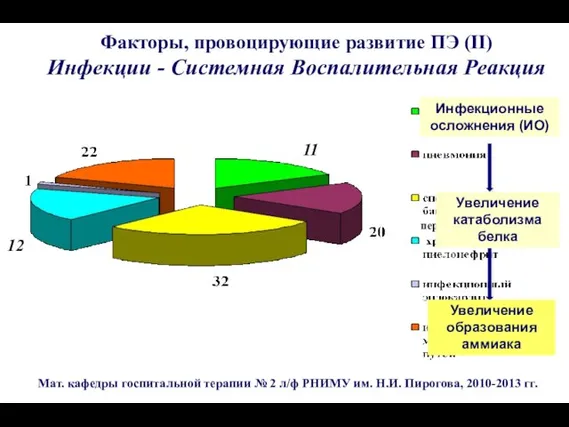
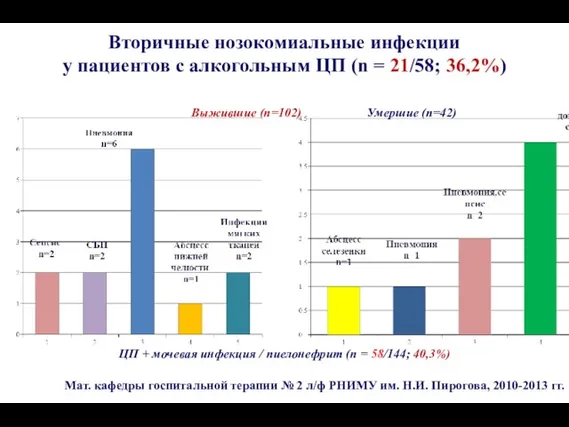
- 109. Мат. кафедры госпитальной терапии № 2 л/ф РНИМУ им. Н.И. Пирогова, 2010-2013 гг. перитонит 11 12
- 110. ЦП + мочевая инфекция / пиелонефрит (n = 58/144; 40,3%) Вторичные нозокомиальные инфекции у пациентов с
- 111. Увеличение распада белка в кишке Избыточное употребление белка / белковая толерантность Запор Увеличение образования аммиака Факторы,
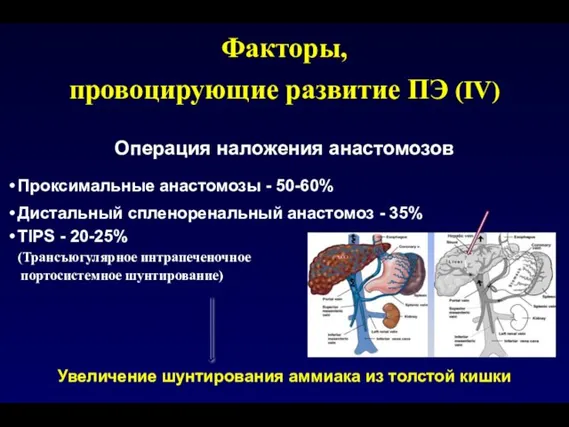
- 112. Операция наложения анастомозов Проксимальные анастомозы - 50-60% Дистальный спленоренальный анастомоз - 35% TIPS - 20-25% (Трансъюгулярное
- 113. Transjugular Intrahepatic Portosystemiс Shunt - TIPS Трансъюгулярное интрапеченочное портосистемное шунтирование (ТИПС)
- 114. Массивная диуретическая терапия или лапароцентез с удалением большого количества асцитической жидкости Гипокалиемия, гипонатриемия, алкалоз Рвота, диарея
- 115. Для эпизодической ПЭ Диета Фармакотерапия Выявить и устранить провоцирующий фактор Для всех форм ПЭ Лечение печеночной
- 116. У 20-60% больных циррозом печени обнаруживается белковая недостаточность Диета у больных хроническими заболеваниями печени анорексия тошнота
- 117. Диета при печеночной энцефалопатии Выявление и устранение разрешающих факторов Диета – временное ограничение содержания белка при
- 118. Для эпизодической ПЭ Диета Фармакотерапия Выявить и устранить провоцирующий фактор Для всех форм ПЭ Лечение печеночной
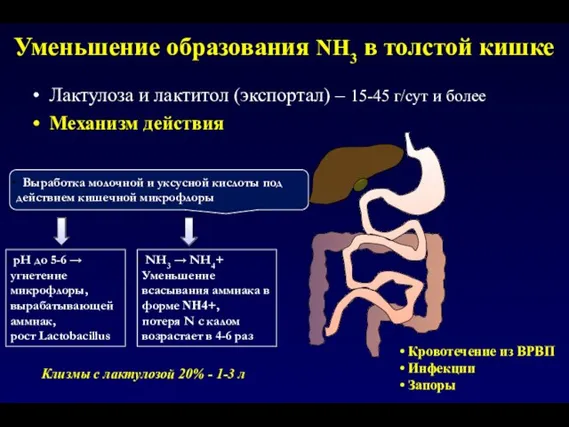
- 119. Уменьшение образования NH3 в толстой кишке - подавление роста протеолитической кишечной микрофлоры и выработки аммиака Аминогликозиды
- 120. Уменьшение образования NH3 в толстой кишке NН3 → NН4+ Уменьшение всасывания аммиака в форме NН4+, потеря
- 121. Связывание аммиака в крови Введение: per os - 10 г/сутки Связывает аммиак в крови с образованием
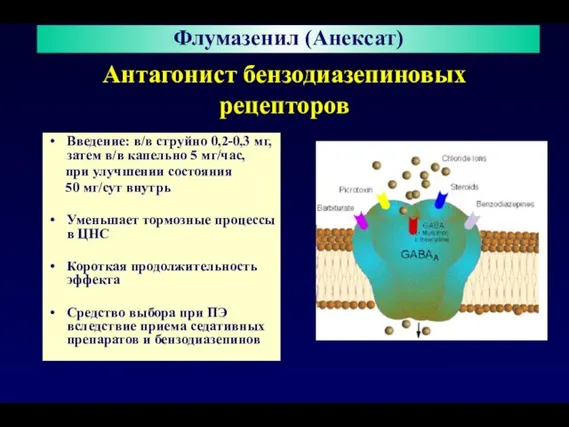
- 122. Антагонист бензодиазепиновых рецепторов Введение: в/в струйно 0,2-0,3 мг, затем в/в капельно 5 мг/час, при улучшении состояния
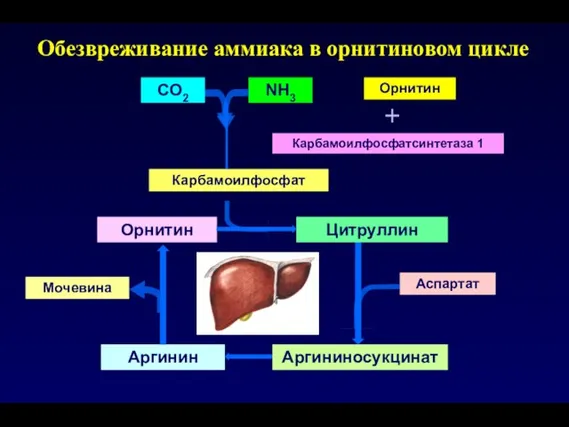
- 123. Обезвреживание аммиака в орнитиновом цикле Карбамоилфосфатсинтетаза 1 Аргининосукцинат Аргинин Орнитин Цитруллин Мочевина СО2 NH3 Карбамоилфосфат +
- 124. Обезвреживание аммиака в печени - cхема назначения L-орнитин-L-аспартата (LOLA, гепа-мерц) Острый гепатит (тяжелое течение) Цирроз печени
- 125. Клинико-лабораторные синдромы, при которых эффективны эфферентные методы терапии Паренхиматозная желтуха (высокий уровень билирубина) Синдром холестаза (кожный
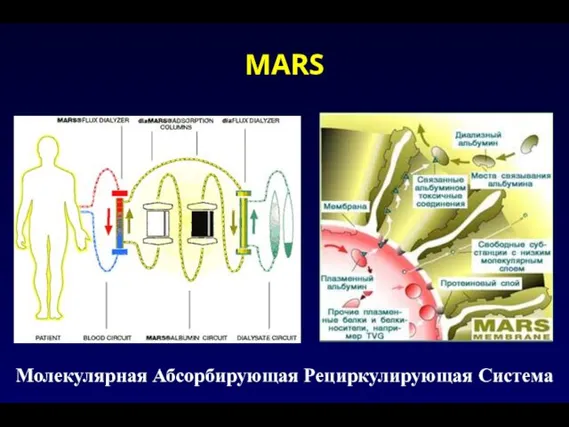
- 126. MARS Молекулярная Абсорбирующая Рециркулирующая Система
- 127. Перспективные препараты для лечения печеночной энцефалопатии Соли цинка - стимулирование образования мочевины - улучшение нейротрансмиссии L-карнитин
- 128. Отечно-асцитический синдром
- 129. Классификация асцита (askos – мешок, сумка) 1 ст. - асцит, выявляемый только при УЗИ органов брюшной
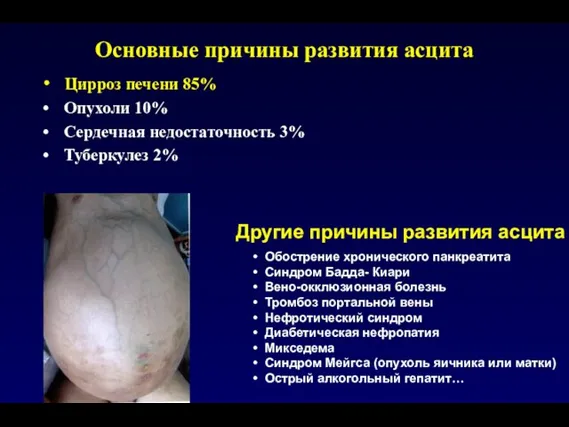
- 130. Основные причины развития асцита Цирроз печени 85% Опухоли 10% Сердечная недостаточность 3% Туберкулез 2% Обострение хронического
- 131. Цирроз печени Синусоидальная внутрипеченочная портальная гипертензия Гиперпродукция NO в спланхнических сосудах Спланхническая артериальная вазодилатация Снижение эффективного
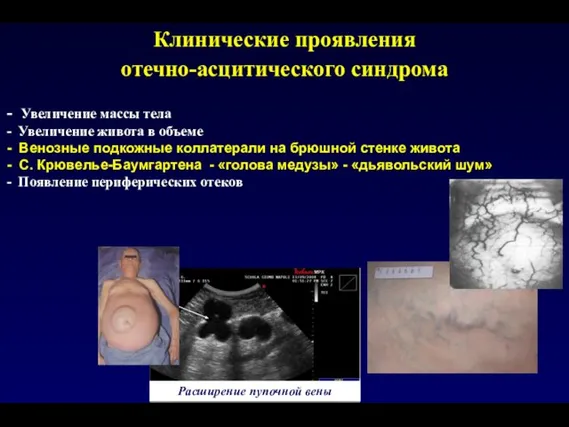
- 132. Клинические проявления отечно-асцитического синдрома - Увеличение массы тела - Увеличение живота в объеме - Венозные подкожные
- 133. Диагностика асцита у больного ЦП Физикальное обследование Абдоминальная ультрасонография - сопутствующее ожирение - множественные послеоперационные рубцы
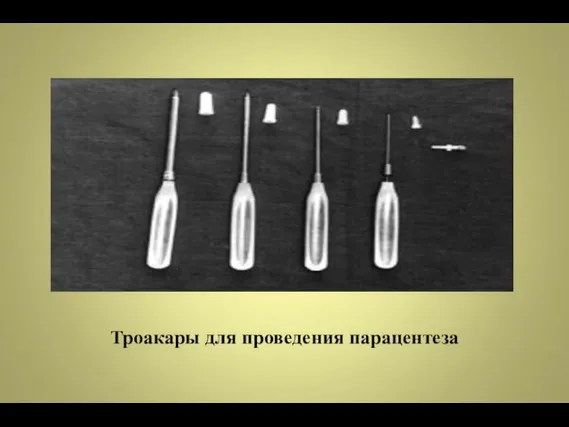
- 134. Диагностический парацентез Показания впервые выявленный и клинически верифицированный асцит пациентам при ЦП с наличием асцита при
- 135. Троакары для проведения парацентеза
- 136. Сывороточно - асцитический альбуминовый градиент (СААГ) СААГ = сывороточный альбумин – альбумин асцитической жидкости Если СААГ
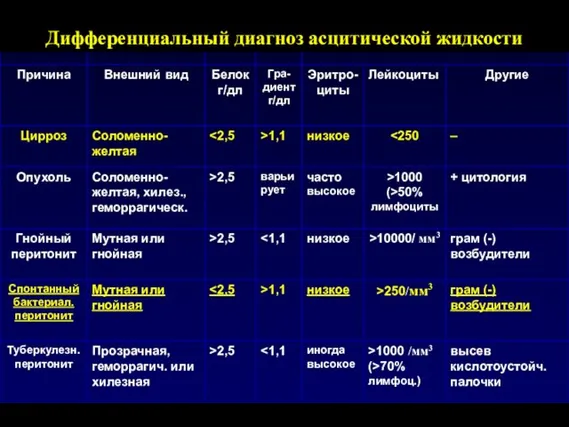
- 137. Дифференциальный диагноз асцитической жидкости
- 138. Асцит: лечение Постельный режим, строгое ограничение поваренной соли (2 г натрия в сутки - 88 ммоль/сут)
- 139. Диуретическая терапия асцита у больных ЦП Калийсберегающие диуретики - спиронолактоны (верошпирон, альдактон) - амилорид - тиамтерен
- 140. Больной с асцитом и отеками должен терять не более 1 кг/сут, с асцитом без отеков –
- 141. Показания к отмене диуретической терапии Печеночная энцефалопатия Гипонатриемия менее 125 ммоль/л при ограничении жидкости Креатинин сыворотки
- 142. Диуретико-рефрактерный асцит Рефрактерный асцит – отсутствие ответа на ограничение натрия в пище и высокодозную диуретическую терапию:
- 143. Внутривенное введение 80 мг фуросемида Экскреция натрия с мочой за 8 часов: > 50 ммоль -
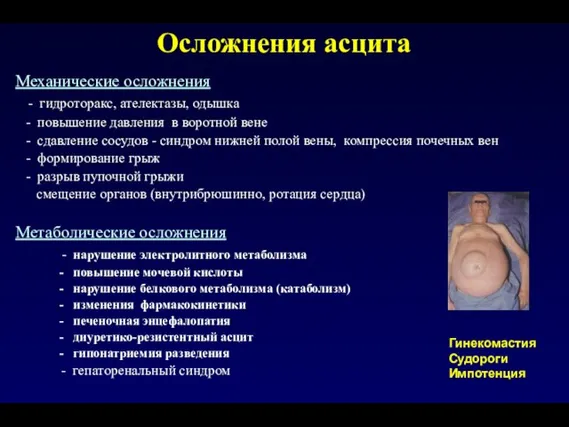
- 144. Осложнения асцита Механические осложнения - гидроторакс, ателектазы, одышка - повышение давления в воротной вене - сдавление
- 145. Прогноз больных ЦП с асцитом > 50% больных ЦП формируют асцит в период 10-летнего наблюдения 50%
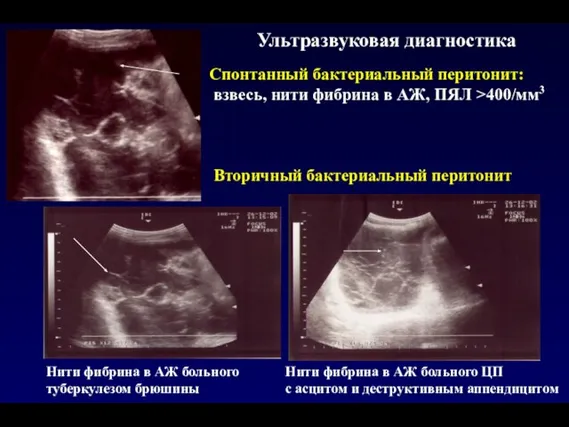
- 146. Спонтанный бактериальный перитонит - СБП (транслокационная, гематогенная микробная контаминация) Факторы риска развития Цирроз печени (Сhild-Pugh С)
- 147. Спонтанный бактериальный перитонит Wong F. et al. Sepsis in cirrhosis: report on the 7th meeting of
- 148. Нити фибрина в АЖ больного туберкулезом брюшины Нити фибрина в АЖ больного ЦП с асцитом и
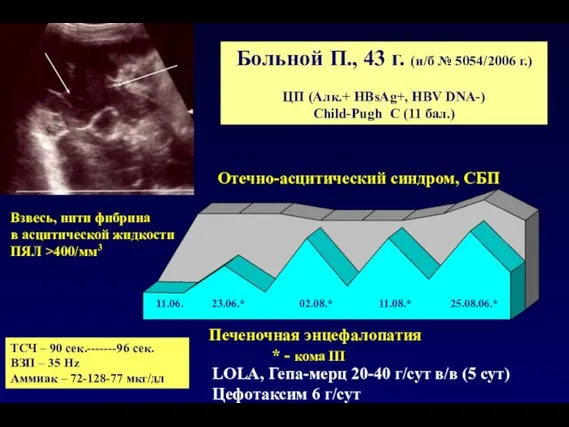
- 149. Больной П., 43 г. (и/б № 5054/2006 г.) ЦП (Алк.+ HBsAg+, HBV DNA-) Child-Pugh C (11
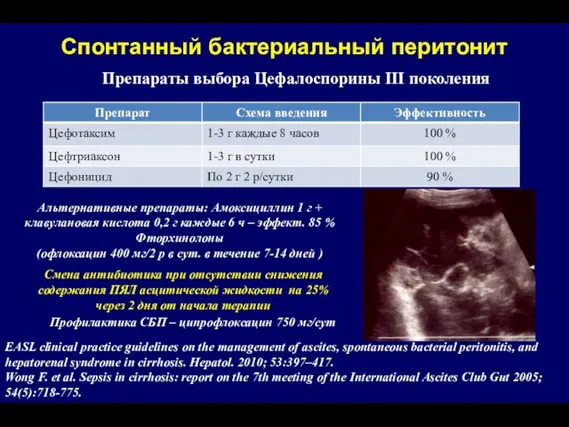
- 150. Спонтанный бактериальный перитонит Препараты выбора Цефалоспорины III поколения Альтернативные препараты: Амоксициллин 1 г + клавулановая кислота
- 151. Выбор АБП при бактериальных инфекциях у больных с ЦП Цефалоспорины III поколения (цефтриаксон / цефатоксим 1-2
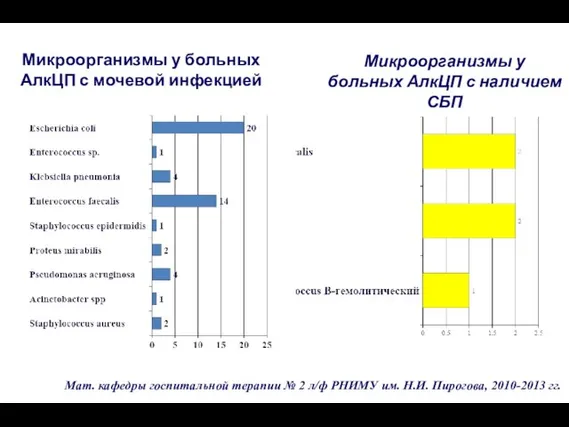
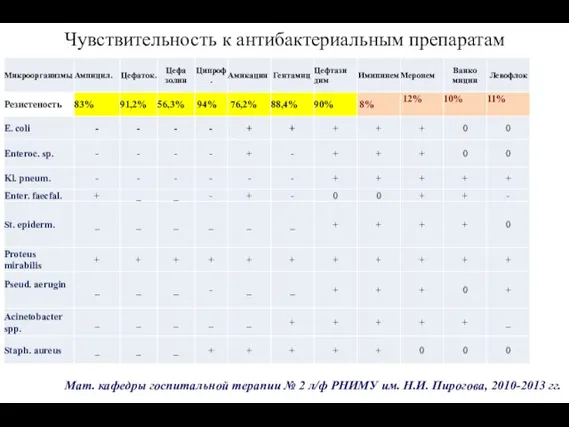
- 152. Микроорганизмы у больных АлкЦП с мочевой инфекцией Микроорганизмы у больных АлкЦП с наличием СБП Мат. кафедры
- 153. Чувствительность к антибактериальным препаратам Мат. кафедры госпитальной терапии № 2 л/ф РНИМУ им. Н.И. Пирогова, 2010-2013
- 154. 30-ти дневная летальность у 23,6% пациентов с: C. difficile-инфекция – 40% ИНДП - 37,5% спонтанной бактериемией
- 155. Гипонатриемия разведения (дилюционная гипонатриемия) Встречается у 30-35% больных ЦП Гиперсекреция антидиуретического гормона под влиянием перифер. вазодилятации,
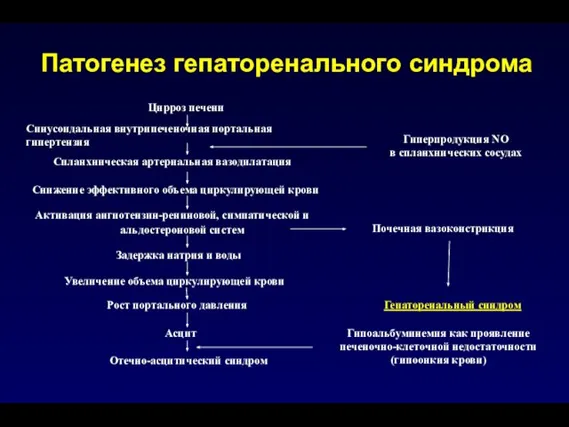
- 156. Гепаторенальный синдром Гепаторенальный синдром (ГРС) – необъяснимая почечная недостаточность, возникающая у больных с заболеваниями печени ранее
- 157. Цирроз печени Синусоидальная внутрипеченочная портальная гипертензия Гиперпродукция NO в спланхнических сосудах Спланхническая артериальная вазодилатация Снижение эффективного
- 158. Гепаторенальный синдром наличие ЦП с асцитом креатинин сыворотки более 133 мкмоль/л (1,5 мг/дл) или его повышение
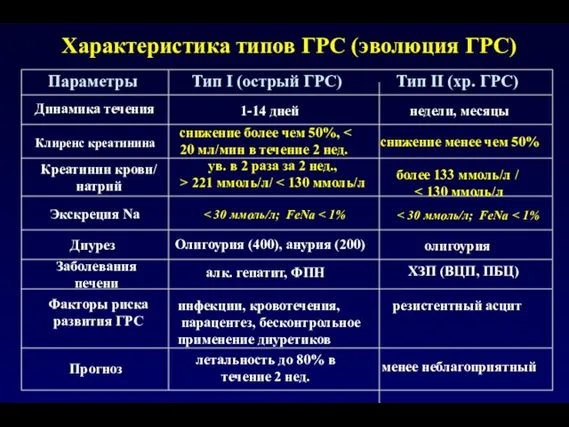
- 159. Параметры Тип I (острый ГРС) Тип II (хр. ГРС) Динамика течения Креатинин крови/ натрий Экскреция Na
- 160. Гепаторенальный синдром I типа Повышение уровня сывороточного креатинина на 26,4 ммоль/л в течение 48 ч значительно
- 161. Гепаторенальный синдром - лечение 1. Отмена диуретиков и коррекция объема циркулирующей крови, водно-электролитного баланса и кислотно-щелочного
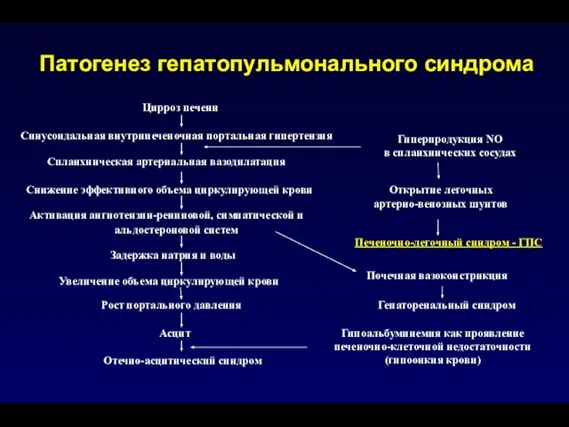
- 162. Гепатопульмональный синдром – ГПС дыхательная недостаточность при ЦП Цирроз печени + ГПС - 4-47% Цирроз печени
- 163. Цирроз печени Синусоидальная внутрипеченочная портальная гипертензия Гиперпродукция NO в спланхнических сосудах Спланхническая артериальная вазодилатация Открытие легочных
- 164. Типы ГПС I тип ГПС формируется при диффузной дилатации прекапиллярного русла легких. При этом респираторная поддержка
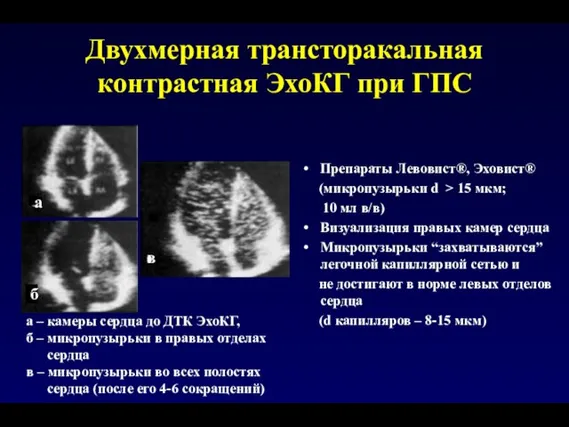
- 165. Двухмерная трансторакальная контрастная ЭхоКГ при ГПС Препараты Левовист®, Эховист® (микропузырьки d > 15 мкм; 10 мл
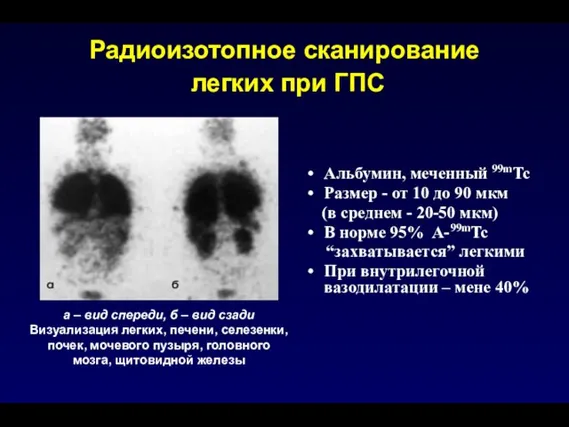
- 166. Радиоизотопное сканирование легких при ГПС Альбумин, меченный 99mTc Размер - от 10 до 90 мкм (в
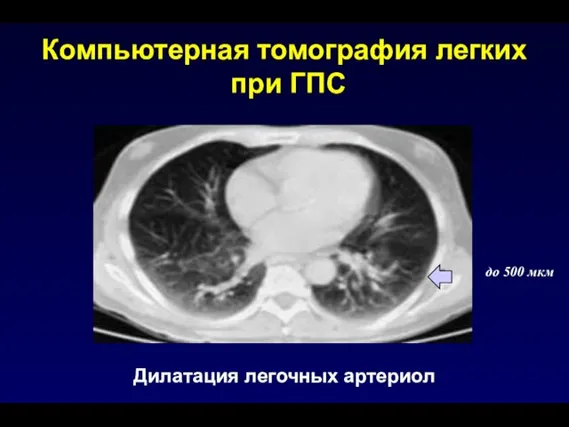
- 167. Компьютерная томография легких при ГПС Дилатация легочных артериол до 500 мкм
- 168. Гепатопульмональный синдром - лечение При ГПС I - респираторная поддержка: вдыхание увлажненного кислорода 4-6 л/мин в
- 169. Гепатоцеллюлярная карцинома
- 170. ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ В и С Хронический гепатит В Цирроз печени 10-40% Хронический гепатит
- 171. Вероятность развития ГЦК у больных ЦП различной этиологии Вероятность Возраст Алкоголь+HCV HCV Алкоголь | 20 |
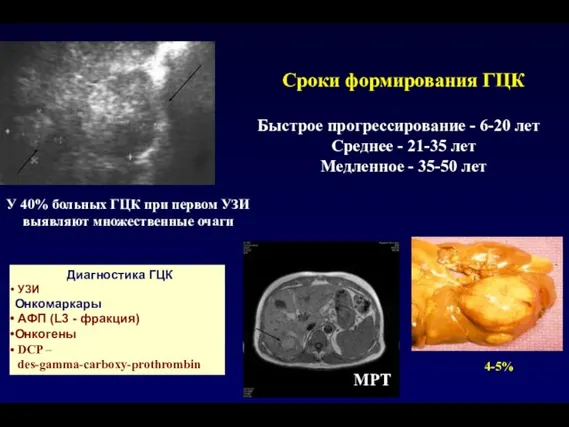
- 172. Сроки формирования ГЦК Быстрое прогрессирование - 6-20 лет Среднее - 21-35 лет Медленное - 35-50 лет
- 173. Тактика лечения ГЦК Хирургические методы (резекция, трансплантация) Чрескожная деструкция опухоли (этанол, криотерапия, радиочастотная аблация) Трансартериальная эмболизация
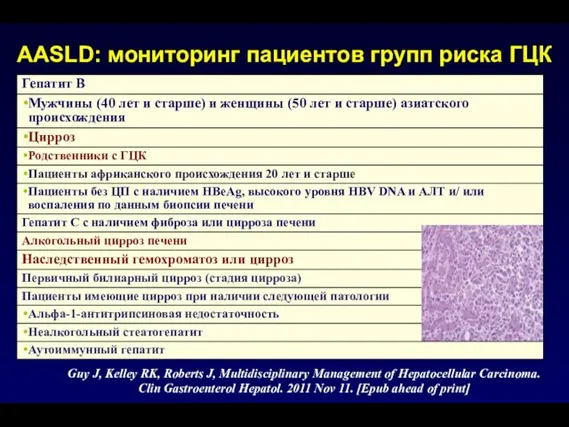
- 174. AASLD: мониторинг пациентов групп риска ГЦК Guy J, Kelley RK, Roberts J, Multidisciplinary Management of Hepatocellular
- 175. Прогностические шкалы
- 176. Дискриминантная функция (DF) по Maddrey, 1978 DF = 4.6 х (ПВпациента – ПВконтроль) + уровень сывороточного
- 177. R = 3.19 – 0.101 (возраст, годы) + 0.147 (альбумин в день поступления, г/л) + 0.0165
- 178. MELD (Model for End-Stage Liver Disease) Модель терминальной стадии болезни печени 10 х (0.957 х logе[креатинин
- 180. Скачать презентацию
































































































 Презентация на тему Мировые природные ресурсы
Презентация на тему Мировые природные ресурсы  Карта желаний
Карта желаний Разработка высоконагруженных проектов(например – сайтов для сообществ)
Разработка высоконагруженных проектов(например – сайтов для сообществ) Финансовые бюджеты: особенности разработки
Финансовые бюджеты: особенности разработки «Восславим женщину-мать, чья любовь не знает преград, чьей грудью вскормлен весь мир! Всё прекрасное в человеке от лучей солнца и
«Восславим женщину-мать, чья любовь не знает преград, чьей грудью вскормлен весь мир! Всё прекрасное в человеке от лучей солнца и Новые решения для превосходного кондиционирования с дополнительным преимуществом мультифункционального загущения передовых ПА
Новые решения для превосходного кондиционирования с дополнительным преимуществом мультифункционального загущения передовых ПА Звук [Ш]
Звук [Ш] ПОРТФОЛИО
ПОРТФОЛИО Презентация
Презентация 2 Университет Прикладных Наук Аванс /Avans University of Applied Sciences Летняя школа /Summer course 2012 An exciting challenge for young internationals.
2 Университет Прикладных Наук Аванс /Avans University of Applied Sciences Летняя школа /Summer course 2012 An exciting challenge for young internationals. Подобные слагаемые
Подобные слагаемые История развития информационных технологий
История развития информационных технологий Способности и мотивация
Способности и мотивация ПРЕЗЕНТАЦИЯ к внеклассному мероприятию по русскому языку Учителя русского языка и литературы Власовой М.В.
ПРЕЗЕНТАЦИЯ к внеклассному мероприятию по русскому языку Учителя русского языка и литературы Власовой М.В. Опыт функционирования сайта www.fsb.ru в кризисных ситуациях полковник Правиков Д.И.
Опыт функционирования сайта www.fsb.ru в кризисных ситуациях полковник Правиков Д.И. Перспективы развития нефтеперерабатывающего комплексаОАО АНК «Башнефть»
Перспективы развития нефтеперерабатывающего комплексаОАО АНК «Башнефть» Презентация на тему Радиоактивность. Ядерные реакции
Презентация на тему Радиоактивность. Ядерные реакции Птицеград
Птицеград Информационные компьютерные технологии в практике логопеда
Информационные компьютерные технологии в практике логопеда Всероссийский налоговый диктант: участвуем вместе!
Всероссийский налоговый диктант: участвуем вместе! USA Etiquette
USA Etiquette Приложение № 4 к ВХ.3196 от 02.07.2020 09_35_35 (58638459 v1)
Приложение № 4 к ВХ.3196 от 02.07.2020 09_35_35 (58638459 v1) Видеонаблюдение (1)
Видеонаблюдение (1) Мастера Сысольского района на юбилейной республиканской выставке декоративно-прикладного искусства и художественных промыслов
Мастера Сысольского района на юбилейной республиканской выставке декоративно-прикладного искусства и художественных промыслов "Времена года на Дону".
"Времена года на Дону". Самый прибыльный бизнес
Самый прибыльный бизнес Моё увлечение кошки и черепахи!
Моё увлечение кошки и черепахи! Формирование социальной среды и развитие внешних связей.
Формирование социальной среды и развитие внешних связей.